resultados de la búsqueda: profesionales/aviso-importante/wp-content/uploads/logos/Sitio web no disponible/cme-jiaci/wwwww
PUBLICACIONES recomendadas por el Comité de Asma SEAIC
- COVID-19 Course in Allergic Asthma Patients: A Spanish Cohort Analysis. 2022. Revista JAA. https://bit.ly/3vf7IfO
- Statement of the Spanish Society of Allergology and Clinical Immunology on Provocation Tests With Aspirin/Nonsteroidal Anti-inflammatory Drugs. 2021. Revista JIACI. https://bit.ly/3t6k47j
- Severe Asthma Units Accredited by Spanish Society of Allergology and Clinical Immunology (SEAIC). Experience and Future. 2021. https://bit.ly/3LY3RJZ
- Recomendaciones de derivación del paciente adulto con crisis de asma desde el servicio de urgencias. 2020. Revista SEMUE. https://bit.ly/35lOLxd
- Características del asma alérgica estacional. 2020. Revista JIACI. https://bit.ly/3hdwJQv
- El manejo del asma como enfermedad inflamatoria crónica y problema sanitario global: documento de posicionamiento de las sociedades científicas. 2020. Revista MF SEMERGEN. https://bit.ly/3p9rqFV
- Upper and Lower Airways Functional Examination in Asthma and Respiratory Allergic Deseases. Considerations in the SARS-CoV-2 Post-Pandemic Situation. 2021. Revista JIACI. https://bit.ly/3IjKuJm
REACCIONES TRAS LA PICADURA
El veneno, tanto de abejas como de avispas, es la suma de diferentes sustancias, muchas de ellas tóxicas, que por sí mismas producen irritación en el cuerpo humano.
Reacciones por la acción propia del veneno
Tras una picadura de abejas o avispas se produce una reacción en la piel que generalmente es de corta duración, con enrojecimiento e hinchazón alrededor del sitio de la picadura, de un diámetro menor de 10 cm, dolor más o menos intenso dependiendo del lugar seguido de picor, de unas pocas horas de duración, aunque en algunas ocasiones puede durar más tiempo.
(Figura 17).
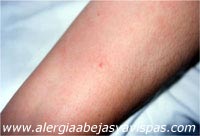
Generalmente estas aparecen rápidamente tras la picadura y se resuelven en unas pocas horas.
Son respuestas de los tejidos a los componentes del veneno con un alto poder farmacológico y enzimático.
En individuos con un buen estado general de salud y no alérgicos al veneno de abeja o avispa, se ha demostrado que se pueden soportar bastante bien de 1 a 25 picaduras.
Se ha estimado que los efectos tóxicos aparecen a partir de 50 picaduras y que la dosis letal para un niño sería de 100 picaduras y de 500 picaduras para un adulto. Estos efectos tóxicos pueden afectar a la piel, músculos, riñón, hígado, sistema nervioso y pueden producir alteraciones de la coagulación y ruptura de los glóbulos rojos.
Reacciones locales extensas
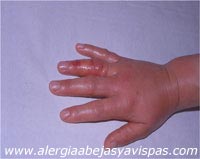
Consisten en una zona de inflamación alrededor del sitio de la picadura, con un diámetro superior a los 10 cm y que permanece más de 24 horas.
Se acompañan de dolor, picor, enrojecimiento y endurecimiento.
Cuando la picadura se produce en una extremidad, la inflamación puede afectar a 2 articulaciones contiguas.
(Figura 18).
En estos pacientes, posteriores picaduras con frecuencia vuelven a producir reacciones locales extensas pero raramente reacciones generalizadas (menos del 5%).
Reacciones generalizadas: Anafilaxia.
En individuos alérgicos una simple picadura bastará para provocar un cuadro general con, ronchas o habones, dificultad para respirar, mareo… Estos síntomas, con afectación de diferentes órganos del cuerpo, son lo que llamamos una reacción anafiláctica o anafilaxia.
Ante un cuadro de anafilaxia la rapidez a la hora de administrar el tratamiento adecuado determinará la eficacia del mismo. Se debe recibir de forma inmediata atención médica.
Ante la sospecha de un cuadro de anafilaxia el médico indicará fundamentalmente la administración de adrenalina y otros fármacos, como antihistamínicos o corticoides, para reducir los síntomas posteriores. Aunque se haya recibido un tratamiento médico inmediato debe transportarse al paciente a un hospital para mayor control. El tratamiento en caso de shock requiere líquidos intravenosos y medicamentos que ayuden al corazón y al sistema circulatorio a realizar su trabajo.
El riesgo de padecer una reacción generalizada (sistémica) tras una nueva picadura depende de varios factores como son:
- Gravedad de la reacción previa.
Tras reacción local extensa menos del 5% desarrollan reacción generalizada. Tras reacción generalizada leve el 15-20% desarrollan reacción sistémica. Tras reacción sistémica grave más del 50% presentan una nueva reacción sistémica. - Edad.
La mayor parte de las muertes que siguen a una picadura de himenóptero ocurren entre la población adulta. Sólo el 16% de los niños con reacciones sistémicas leves presentan otra reacción sistémica leve al ser nuevamente picados.
Pero si la reacción ha sido moderada o grave, la posibilidad de que se repita en caso de repicadura es del 32%.
Rinitis
Seguimiento de rinitis
Requisitos
- Preferencia del paciente por la TM
- Confianza por parte del médico y del paciente en realizar la consulta por TM.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- Utilizar sistemas de medida que no dependan de la exploración del paciente «in vivo»
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado de un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
- Aceptar unas condiciones de legales y de privacidad de datos acorde a la normativa vigente.
Fase de preparación
Envío de correo electrónico o mensaje de texto en aplicación segura al menos 1 semana antes con:
- Fecha y hora de la visita.
- Cuestionarios disponibles:
- Escala visual analógica (VAS)
- Cuestionario de calidad de vida en rinitis (ESPRINT-15), con instrucciones de su cumplimentación el mismo día de la consulta.
- Cuestionario de evaluación de control de rinitis (RCAT -Rhinitis Control Assesment Test-), con instrucciones de su cumplimentación el mismo día de la consulta.
- Cuestionario SNOT-22
- Valorar monitorización con MASK-air® App *. La aplicación Mobile Airways Sentinel Network (MASK) permite hacer seguimiento diariamente los síntomas y los medicamentos utilizados.
- Instrucciones para disponer en el momento de la consulta de los cuestionarios con sus valores de referencia, su inhalador/es, y el plan de acción de rinitis.
- Valoración de pruebas complementarias, si estas han sido solicitadas en la visita presencial anterior.
Esta fase puede estar dirigida a una visita de revisión ya programada o a una visita solicitada por el propio paciente para resolver dudas o abordar una reagudización de la enfermedad.
La Unidad de alergia deberá disponer de un servicio de mensajería segura para que el paciente pueda solicitar una visita en cualquier momento.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas, aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Comenzar siempre la consulta telemática presentándonos. Durante el su desarrollo de la consulta se abordarán los siguientes aspectos:
Control actual de rinitis:
- Se evalúa la presencia de síntomas, los cuestionarios y el consumo de medicamentos sintomáticos a demanda.
- Monitorización con MASK-air® App * para el seguimiento diario los síntomas y los medicamentos utilizados.
Valoración de pruebas complementarias en caso de haberse solicitado antes
Comentar los resultados de los análisis de sangre y las pruebas de imagen, si estas se habían solicitado en la anterior consulta.
Revisión de medicamento de mantenimiento
- Confirmar la adhesión al tratamiento prescrito. ¿Ha olvidado alguna dosis del tratamiento de control?
- Preguntar por posibles efectos secundarios de los medicamentos, o por nuevas afecciones aunque a priori no tengan una relación causal aparente con el medicamento pautado.
- Debatir cualquier cambio en la dosis o la necesidad de ajustes del medicamento.
Técnica de uso de nebulizadores nasales: Visualización de la técnica de nebulización del paciente (o la persona responsable) y corrección de ellos rrores detectados. Exige el uso de plataforma de videoconsulta.
Tratamiento con inmunoterapia específica (si pertinente): Interrogar sobre posibles reacciones inmediatas y tardías (locales y sistémicas), cumplimiento de las dosis, administración en centro médico y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Factores agravantes potenciales: Interrogatorio sobre posibles signos y síntomas de infección (síntomas nasales, óticos o faríngeos, fiebre, malestar), estrés psicológico, introducción de nuevos fármacos o exposición a alérgenos relevantes (mascotas, humedad, calimas, épocas de floración de plantas alergénicas, trabajo, alimentos), frío/humedad, contaminantes, humo del tabaco (activo o pasivo) o vapeo.
Comorbilidades: Identificar signos clínicos de rinosinusitis crónica con o sin pólipos, reflujo gastroesofágico, síndrome de apnea-hipopnea del sueño, enfermedad psiquiátrica (ansiedad-depresión), alergia alimentaria, dermatitis atópica, embarazo o pérdida de forma física.
Educación y asesoramiento
- Ofrecer consejos sobre medidas de autocuidado, identificación de posibles agravantes y estrategias para evitarlos.
- Aclarar cualquier duda o preocupación del paciente sobre su condición y tratamiento.
Tratamiento y Plan de Acción consensuado: Adecuar el tratamiento en función de la situación actual de la enfermedad y el riesgo futuro de reagudización, lo que podría contemplar su mantenimiento, aumento o reducción. Reformular el plan de acción de rinitis si es necesario. Abordar de forma específica los factores agravantes actuales y las comorbilidades, y considerar la necesidad de una visita presencial temprana. Alentar siempre la realización de ejercicio cuando la gravedad del asma lo permita. Actualizar o cambiar tratamiento sintomático si lo precisa en receta electrónica.
Seguimiento y programación de citas
- Programar la próxima consulta de seguimiento o cualquier prueba complementaria necesaria.
- Confirmar la disponibilidad de apoyo continuo de atención médica entre consultas, según disponibilidad de cada área (teléfono de contacto, consulta con su médico de primaria, etc.)
Despedida
Fijar fecha de próxima cita y agendar.
Agradecer al paciente por su tiempo y colaboración.
Tratamiento con fármaco biológico en caso de poliposis nasal (si pertinente): Interrogar sobre posibles efectos adversos inmediatos y tardíos, cumplimiento de las dosis, deseo de administración hospitalaria o domiciliaria y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Consultas asíncronas: Aunque se aconseja realizar consultas síncronas, la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. En caso de optar por esta modalidad debe disponerse siempre de un correo electrónico seguro con dirección de correo electrónico corporativa. A través de esta vía pueden enviarse al paciente:
- Cuestionarios
- Informes clínicos actualizados.
- Planes de tratamiento nuevos, copia de receta electrónica o receta de farmacia hospitalaria.
- Aplicaciones recomendadas.
- Copias de pruebas de imagen o de laboratorio si lo solicita el paciente.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Triaje de rinitis
Requisitos
- Presencia de signos o síntomas compatibles con rinitis en paciente no diagnosticado antes de rinitis (habitualmente remitido por médico de atención primaria u otro especialista) que no pueda acudir a una visita presencial.
- Disposición de teléfono o Internet.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado por un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
Fase de preparación
Envío de correo electrónico o mensaje de texto en aplicación segura al menos 1 semana antes con:
- Fecha y hora de la visita.
- Solicitud de disponer de informe de su médico remitente con motivo de la consulta.
- Solicitud de disponer de informes clínicos, pruebas de imagen y análisis de sangre anteriores que puedan tener relación con el episodio que motiva la consulta actual.
- El departamento de alergia deberá disponer de un servicio de mensajería segura para que otros médicos puedan solicitar una visita en cualquier momento.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Durante el su desarrollo de la consulta se abordarán los siguientes aspectos:
Síntomas actuales compatibles con rinitis:
- Se interroga sobre la presencia en los últimos 12 meses de congestión nasal, estornudos, rinorrea clara o espesa, cefalea, disminución o pérdida de olfato, dificultad para conciliar el sueño, etc. Preguntar además sobre la relación de estos síntomas con las estaciones del año, exposición a alérgenos, los cambios de las condiciones ambientales, las infecciones respiratorias y el trabajo.
- Monitorización con MASK-air® App * para el seguimiento diario los síntomas y los medicamentos utilizados.
Antecedentes médicos relevantes: Se evalúa la existencia de síntomas nasales y uso de inhaladores nasales en el pasado y su posible eficacia, posibles diagnósticos anteriores de enfermedad alérgica, presencia de síntomas compatibles con asma estacional, diagnóstico de reflujo gastroesofágico, existencia de obesidad, trastornos en el sueño, enfermedades psiquiátricas y otras enfermedades sistémicas relevantes.
Datos epidemiológicos relevantes: Se interroga sobre el consumo actual y pasado de tabaco/vapeo, la ciudad de residencia, el tipo de vivienda, la presencia de mascotas, la existencia de humedad, alfombras y moqueta en el hogar, el tipo y lugar de trabajo y las aficiones.
Pruebas clínicas disponibles: Analizar informes médicos disponibles de médico/especialista/urgencias, análisis de sangre (examinar número de eosinófilos y valores de IgE total/específica) e informes radiológicos.
Tratamiento: Si se considera necesario, instaurar un tratamiento empírico para aliviar los síntomas del paciente o evaluar la respuesta de los síntomas/signos actuales al tratamiento hasta la siguiente consulta.
Solicitud de pruebas complementarias: Solicitar las pruebas complementarias que se consideraren pertinentes (rinometría, radiografía de senos paranasales/tórax, pruebas cutáneas intraepidérmicas, hemograma, valores de IgE total y específica, estudio de inmunoglobulinas séricas y actividad del complemento y tests de provocación nasal).
Programación de la siguiente visita: Fijar una fecha de consulta presencial para explorar al paciente y evaluar todos los resultados. Esta visita presencial será imprescindible para realizar el diagnóstico o descartar definitivamente el diagnóstico de rinitis.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Aplicaciones y páginas web
de apoyo a la consulta telemática en asma
- MASK-air® App *. La aplicación Mobile Airways Sentinel Network (MASK) permite monitorizar diariamente los síntomas y los medicamentos utilizados. Contiene una lista de todos los medicamentos que se han adaptado a cada país y una escala analógica visual coloreada para medir el control de la RA y la respuesta al tratamiento.
MASK-air® actualmente está disponible en 27 países y 19 idiomas con alrededor de 35.000 usuarios. Este uso intensivo permitió adquirir mucha información sobre los pacientes con AR. En particular, existe evidencia de que los pacientes con AR tienen un mal cumplimiento del tratamiento; la mayoría de los pacientes usan automedicación, tratamientos a demanda y cambian de terapia. Curiosamente, el uso de MASK-air® nos mostró que la mayoría de los pacientes no logran cumplir con el tratamiento. Los antihistamínicos orales son los medicamentos más utilizados y dispensados inadecuadamente en la farmacia. El control de la RA está bien correlacionado con el uso de medicamentos, por ejemplo, cuando la AR no estaba controlada, los pacientes tomaban un mayor número de medicamentos.
Monitorizar el control de la RA es la piedra angular de manejo correcto. Consistentemente, la VAS nos permite medir el grado de control de la RA, ya que valores < 5 expresaban un control deficiente. Los pacientes con RA con comorbilidades presentan síntomas más graves. En particular, los síntomas oculares fueron más comunes en pacientes polisensibilizados.
Además, hay que subrayar que la aplicación MASK (disponible en la web como MASK-air®) constituye una buena práctica de salud digital y de atención digital, integrada y centrada en la persona para pacientes con rinitis alérgica.
Los pacientes con RA con comorbilidades presentan síntomas más graves. En particular, los síntomas oculares fueron más comunes en pacientes polisensibilizados.
Además, hay que subrayar que la aplicación MASK (disponible en la web como MASK-air®) constituye una buena práctica de salud digital y de atención digital, integrada y centrada en la persona para pacientes con rinitis alérgica. - Self-Management in Allergic Rhinitis: Strategies, Outcomes and Integration into Clinical Care. Ciprandi, Giorgio. JOURNAL OF ASTHMA AND ALLERGY [ISSN: 1178-6965]. J Asthma Allergy. 2023;161087-1095. PMID: 37818035. DOI: 10.2147/JAA.S273478.
- Concentraciones ambientales de pólenes de SEAIC: https://www.polenes.com/home
- Concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=screencode.pollenwarndienst&hl=es&gl=US
- Alertas sobre concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=alerte.pollen&hl=es&gl=US
- Herramienta para el control de los síntomas del asma a través de plataforma Control Asmthapp. Disponible en: https://controlasmapp.com/login.
- Información sobre el clima AEMET: https://www.aemet.es/es
- Control de dosis de inhaladores administradas: https://propellerhealth.com
- Control de dosis de inhaladores administradas HeroTracker: HeroTracker® Sense a Gold Winner in the InnoPack 2022 China Awards’ | Aptar Digital Health
- Control de dosis: Adherium – Adherium
FACTORES DESENCADENANTES DE ASMA: NORMAS DE EVITACIÓN
- Asma alérgica
La realización del estudio de alergia en el paciente con asma tiene como objetivo conocer el alérgeno (sustancia que desencadena la alergia) que pueda estar siendo responsable de los síntomas (tos, ahogo, dolor torácico y “pitos”) que presenta el paciente, o que puedan desencadenar las crisis (1).
- Tratamiento en asma: Tratamiento farmacológico y no farmacológico
En la actualidad las normas de evitación, el tratamiento con fármacos y la educación sanitaria, se consideran los pilares fundamentales para evitar que el paciente con asma presente una crisis (2,3).
– Tratamiento farmacológico del asma
Los fármacos para tratar el asma podemos clasificarlos como fármacos de control o mantenimiento, y fármacos de alivio, también llamados “de rescate”. Los medicamentos de control o mantenimiento deben administrarse de forma continua durante periodos prolongados de tiempo y los medicamentos de rescate se utilizan a demanda para tratar de forma rápida una crisis de asma (2).
– Tratamiento no farmacológico del asma
Por otro lado, conocer los factores que pueden desencadenar los síntomas constituye una parte importante del tratamiento no farmacológico del paciente con asma. El no conocer estos desencadenantes puede convertirse en un factor que facilite la aparición de una crisis.
Además, la educación del paciente asmático debe considerarse como un elemento básico del tratamiento, ya que reduce el riesgo de padecer una crisis y aumenta la calidad de vida del paciente.
- Factores desencadenantes y normas de evitación
Se denominan factores desencadenantes, aquellos factores que presentan capacidad de provocar síntomas o crisis de asma y pueden ser múltiples y diversos.
Es muy importante que el paciente pueda identificarlos y establecer las medidas adecuadas para su evitación.
En el asma alérgica, una vez que se ha identificado el alérgeno o los alérgenos causantes de los síntomas de asma, se deben realizar una serie de recomendaciones para evitarlos.
Los alérgenos que se encuentran en el ambiente o aeroalérgenos son responsables tanto de desencadenar síntomas de asma como la crisis.
- Alérgenos ambientales o aeroalérgenos: Medidas de Evitación
Entre las medidas de evitación de los aeroalérgenos más frecuentes y relevantes encontramos:
I. Ácaros
Los ácaros son artrópodos de muy pequeño tamaño, no visibles a simple vista. Los ácaros, por estar muy presentes en el espacio doméstico, son una causa importante de alergia y la segunda causa de asma. Ambientes cálidos y húmedos van a ser los hábitats perfectos donde más crezcan. Los podemos encontrar principalmente en colchones, edredones, almohadas, moquetas y alfombras.
Recomendaciones de evitación:
- Evitar realizar tareas de limpieza en presencia del paciente
- Retirar polvo con paño húmedo (secar bien después)
- Evitar cojines o colchones de plumas
- Utilizar fundas anti-ácaros impermeables con garantía certificada para cojines, colchones y edredones
- Evitar moquetas. Lavar regularmente cortinas, tapicerías, peluches, etc.
- Mantener la habitación, limpia y ordenada
- Habitación soleada, luminosa y ventilada
- Utilizar aspiradores con filtro HEPA. No usar escobas o plumeros
- Intentar mantener la temperatura de la vivienda por debajo de los 25°C
- Evitar convivir con animales de pelo o plumas
- Lavar la ropa de cama a temperatura superior a 60 °C.
- Si hay alfombra, deben ser lavables, tratadas con vapor o expuestas periódicamente al sol y despolvadas.
- Aspirar con frecuencia sofás.
- Ventilar la casa, a ser posible cuando haya menos humedad fuera.
- Limpiar con frecuencia los filtros de la calefacción o del aire acondicionado
- Purificadores, desionizadores y deshumificadores: valorar conveniencia de utilizarlos
 |
II. Epitelios de animales
Los animales de pelo son una importante fuente de alergia respiratoria, los que más los gatos, seguido de los perros y caballos, aunque también los conejos, hámster y vaca entre otros.
La retirada de la mascota del ambiente que rodea al paciente constituye el tratamiento de elección en el caso de pacientes alérgicos a epitelio de las mismas, ya que se trata de una medida muy efectiva.
En caso de NO seguir ese consejo será preciso:
- Lavado frecuente de la mascota
- Ideal mantener el animal fuera del hogar, si es posible
- Extremar la limpieza en el ambiente doméstico. No usar moquetas ni alfombras y aspirar frecuentemente con aspiradoras con filtro HEPA
- Aconsejar que la mascota no deambule libremente por las zonas de descanso y menos que duerma en ellas.
- En la medida de lo posible, no interaccionar con la misma.
- Tocar lo menos posible al animal y lavado de manos después de hacerlo.
- Las camas o cojines de los animales deben lavarse regularmente y estar en zonas apartadas.
- Lavar la ropa que ha estado en contacto con los animales.
- En el caso del gato se recomienda su esterilización.
III. Pólenes
En primer lugar, es preciso conocer a qué polen es alérgico el paciente y conocer la época de polinización. En la actualidad podemos encontrar distintas aplicaciones (apps) que nos ayudan a conocer los niveles de polinización ambiental. (https://www.polenes.com/es/home)
Debemos saber que los granos de polen pueden ser diseminados por insectos, viento o ambos y en la época de polinización, pueden desplazarse a kilómetros de distancia.
En días de viento, secos y soleados hay más polen en el ambiente, por el contrario, en días húmedos o de lluvia la presencia de polen disminuye.
Recomendaciones:
- En los meses de predominio de polen en pacientes sensibilizados, evitar las salidas al campo. Tras salidas al exterior ducha y cambio de ropa.
- Evitar salir de casa los días con viento, seco, con recuento alto de pólenes, soleados y en horas vespertinas.
- Al viajar no abrir las ventanillas del coche y revisar el correcto estado de los filtros de polen de los mismos.
- Evitar viajes en moto o bicicleta.
- Utilización de gafas de sol que cubran el máximo posible y mascarillas colocadas correctamente.
- El tiempo para ventilación de los domicilios en épocas con altos niveles de polinización, debe ser breve, evitando sobre todo la primera hora de la mañana y el atardecer. Cerrar ventanas tras ventilación.
- Evitar secar ropa en el exterior.
- Evitar realización de ejercicios físicos enérgicos en días de alta polinización.
IV. Hongos
Los hongos están muy extendidos en la naturaleza y es muy difícil evitarlos por completo.
Cuando hablamos de alergia a los hongos, nos referimos a alergia a la humedad o al moho.
Crecen en el exterior, en lugares con vegetación (tierra, troncos, plantas, restos de hojas), donde se acumula suciedad o desperdicios, pero también en las casas y recintos cerrados (sótanos, trasteros, bodegas). Las piscinas cubiertas son una importante fuente de exposición a esporas de hongos
Abundan especialmente en condiciones de humedad, oscuridad y viento.
Recomendaciones:
- Evitar viviendas poco soleadas y con humedades, deshabitadas, cercanas a ríos, lagos y bosques.
- Evitar pasear por bosques frondosos con abundante materia orgánica vegetal en descomposición.
- En días de viento y humedad evitar salidas, mantener cerradas puertas y ventanas y si se presentan síntomas usar el tratamiento de rescate.
- Evitar plantas de interior.
- Tirar los alimentos que se encuentren en mal estado. Sacar la basura todos los días.
- Evitar las condensaciones de humedad en cuartos de baño, revisar el estado de toallas, y sobre todo evitar humidificadores.
- Mantener en buen estado de higiene y conservación los sistemas de aire acondicionado y de calefacción.
- Limpiar regularmente con lejía bañera, lavabos, azulejos de baño. Tras limpieza de casa ventilar y secar zonas húmedas.
- Reparar y eliminar manchas de humedad, goteras y filtraciones si existen (pinturas antimoho).
- Retirar alfombras o papel de las paredes contaminados con moho.
- Retirar polvo con paño húmedo, usar fregona o aspirador con filtro de agua o HEPA (limpiar filtros con frecuencia).
Por último, y no por ello menos importante, siempre que tenga una duda, diríjase y pregunte a su alergólogo o a su enfermera del Servicio de Alergia.
Bibliografía
- Burbach GJ, Heinzerling LM, Edenharter G, Bachert C, Bindslev-Jensen C, Bonini S, et al. GA(2)LEN skin test study II: clinical relevance of inhalant allergen sensitizations in Europe. Allergy. 2009 Oct;64(10):1507–15.
- Guía Española para el Manejo del Asma (Guía GEMA 5.1). Available from: https://www.gemasma.com
- GINA. Global Strategy for Asthma Management and Prevention. www.ginasthma.org
Acta de Reunión Webex – Comité de Alergia cutánea (CAC) – 13 de mayo 2019 (20:00 – 21:15 horas)
This content is for Subscribers Users
Fallece en León un joven de 26 años por la picadura de una avispa.
Fuente: http://www.abc.es/agencias/noticia.asp?noticia=1226183
Un joven de 26 años, I.V.H., ha fallecido en León a consecuencia de una reacción alérgica provocada por la picadura de una avispa cuando viajaba en su moto en las inmediaciones de La Garandilla (León), de donde era natural.
El suceso ocurrió el pasado viernes por la tarde, cuando el motorista se bajó de su vehículo al sentir que se encontraba mareado, según han informado a Efe fuentes familiares. Otro motorista que pasaba por la zona advirtió su estado y avisó al Servicio de Emergencias 112 de Castilla y León, que envió una ambulancia y un helicóptero medicalizado, en el que fue trasladado de urgencia al Complejo Asistencial de León. Finalmente, el joven, trabajador de la multinacional Vestas en la planta de Villadangos (León) e hijo de una familia muy conocida en la zona, falleció el sábado alrededor de las 7:00 horas, según las mismas fuentes. Una vez concluidas las pruebas forenses, el funeral, que ha sido multitudinario, se ha celebrado hoy en Benavides de Órbigo (León), tras lo que el cuerpo ha sido incinerado en León.
La ANE moviliza sus recursos ante el riesgo de aparición de enjambres
– Fuente: http://www.soitu.es
Pamplona.- La Agencia Navarra de Emergencias (ANE) ha movilizado recursos en casi 160 ocasiones desde el 1 de marzo para retirar enjambres de abejas y avispas, bien por encontrarse en lugares de pública concurrencia o por constituir un riesgo para población sensible a las picaduras.
Estas intervenciones, previsiblemente, se incrementarán en los próximos meses, dado que la creación de nuevas colonias se extiende durante la primavera y verano, según ha informado hoy el Gobierno foral en un comunicado.
En 2007, la ANE contabilizó 640 intervenciones por problemas con enjambres, frente a los 713 de 2008, mientras que en marzo del año pasado, la ANE retiró 14 y 57 en abril, y el pico se registró en junio, con 191 casos.
El pasado mes de marzo, la ANE acudió a 19 requerimientos ciudadanos y, en abril, a 93.
El 90% de las actuaciones están motivadas por nuevas colonias de abejas y el 10% restante, por avispas.
Con el nacimiento de nuevas reinas, la subida de las temperaturas y el inicio de la floración, parte de los insectos abandonan la colonia original para crear una nueva y para ello buscan diferentes ubicaciones.
En ocasiones, se instalan en persianas de casas del entorno rural o de la periferia de las ciudades y es conveniente abordar el problema antes de que la colonia crezca.
Hay que tener en cuenta que las abejas están protegidas, por lo que los servicios de emergencias intentan recogerlas, para entregarlas posteriormente a apicultores encargados de su explotación.
Para reducir el riesgo potencial que para las personas conlleva su presencia, especialmente para los alérgicos, la ANE emite una serie de recomendaciones sobre las medidas preventivas y pautas de actuación que deben adoptar los ciudadanos.
Tras una llamada de aviso sobre la presencia de un enjambre, la Agencia Navarra de Emergencias analiza el nivel de riesgo y actúa en los varios supuestos, como en casos de enjambres localizados en centros públicos o lugares de pública concurrencia (hospitales, hoteles, centros comerciales, colegios, centros públicos, piscinas, u otros de similar naturaleza).
Además, actúa en elementos de mobiliario urbano o similar (fuentes, farolas, semáforos, señales de tráfico, árboles, etc.); en el interior de viviendas habitadas; o si se encuentran en el lugar personas alérgicas, niños, ancianos o población de riesgo ante posibles picaduras, casos en los que intervienen los bomberos.
Salvo que existan riesgos para las personas alérgicas, la agencia no interviene en los casos menos relevantes, como tampoco si el enjambre se instala en el medio rural.
En estos supuestos, Sos Navarra proporciona a agricultores, ganaderos o vecinos el teléfono de un apicultor, de una empresa de desinfección o del servicio de desinfección municipal, o se les recomienda acudir a comercio especializado.
Infografía Alergia al Polen
La primavera ha llegado y con ella la preocupación por la patología alérgica. En torno a ocho millones de españoles sufren alergia a pólenes y experimentan síntomas en esta época del año. Según las previsiones de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), el nivel de intensidad de la alergia al polen para esta primavera será elevado en Andalucía, moderado en todo el centro peninsular y leve en el resto de España.
![]() Infografía: claves para sobrevivir esta primavera (9544 descargas )
Infografía: claves para sobrevivir esta primavera (9544 descargas )
![]() Infografía alergia al polen: poster vertical (3841 descargas )
Infografía alergia al polen: poster vertical (3841 descargas )
![]() Infografía alergia al polen: poster horizontal (3552 descargas )
Infografía alergia al polen: poster horizontal (3552 descargas )

Con el objetivo de proporcionar una información sencilla y fiable sobre esta patología alérgica, la SEAIC ha elaborado, con la colaboración de Faes Farma, una infografía en la que se recogen las principales especies de pólenes que causan síntomas en España, su clasificación según niveles de intensidad y áreas geográficas, así como algunos consejos útiles para prevenir reacciones, reducirlos y, sobre todo, que las personas sensibles a estos alérgenos puedan también disfrutar de la primavera.
Este contenido informativo es de uso libre y ha sido desarrollado en diferentes formatos con el fin de favorecer su utilidad y difusión.
Aviso legal: esta obra está sujeta a una licencia Creative Commons que permite la reproducción, la copia, la transmisión y adaptación para generar una obra derivada siempre que no tenga fines comerciales y se cite el titular de los derechos (SEAIC).
Votaciones Junta Directiva 2024
VOTACIONES RENOVACIÓN DE CARGOS DE LA JUNTA DIRECTIVA 2024
- En reunión de Junta Directiva del 29 de junio de 2024, el Prof. Ignacio Jesús Dávila González, presidente de nuestra Sociedad, convocó las elecciones para la renovación de cargos de la Junta Directiva.
- Según el artículo 28 de los estatutos de la SEAIC: podrán votar todos los socios de la SEAIC, independientemente de su categoría (socios numerarios, prenumerarios, adheridos, de honor, eméritos y de mérito).
![]() Contenido disponible solo para socios. Si aún no has iniciado sesión con tus credenciales, házlo aquí y después regresa a esta página.
Contenido disponible solo para socios. Si aún no has iniciado sesión con tus credenciales, házlo aquí y después regresa a esta página.
Importante: en caso de no recordar tus claves de acceso (nombre de usuario + contraseña) es necesario solicitarlas con anterioridad a la webmaster a través de este enlace (formulario «recuperar credenciales y acceso a la página»).
Acreditación de Unidades de Inmunoterapia
A continuación puede encontrar los documentos para guiarle a través del proceso de acreditación de una Unidad de Inmunoterapia:
Guía de Acreditación de Unidades de Inmunoterapia
![]() Guía de acreditación de Unidades de Inmunoterapia(3211 descargas)
Guía de acreditación de Unidades de Inmunoterapia(3211 descargas)
INTRODUCCIÓN
La inmunoterapia es el único tratamiento etiológico de las enfermedades alérgicas mediadas por IgE, mediante la modificación de la respuesta inmunológica. Actualmente, contamos con la administración de inmunoterapia por vía subcutánea, sublingual, intradérmica y en tabletas.
La inmunoterapia no es un tratamiento exento de riesgos inherentes a este, por lo que los pacientes deben ser controlados por personal sanitario adecuadamente formado y siguiendo directrices estrictas que garanticen la seguridad de los pacientes
La frecuencia y gravedad de las reacciones por inmunoterapia dependen de múltiples factores que deben ser evaluados por especialistas en Alergología con experiencia en el manejo de los extractos para inmunoterapia.
Las Unidades de Inmunoterapia (UIT) se encuentran situadas en centro sanitarios (hospitales, centros de especialidades, clínicas privadas…) donde se administra la inmunoterapia específica con alérgenos, sobre todo vía subcutánea, con seguridad y capacidad de evaluación del paciente.
Importancia de las Unidades de Inmunoterapia y metodología de acreditación:
Las UIT deben ser la vanguardia de la administración de los diferentes tipos de extractos, siendo coordinadas por especialistas en Alergología, de forma segura y controlada para los pacientes. Por ello, se hace necesario poner en marcha un procedimiento de acreditación de dichas UIT.
La evaluación de las UIT se basará en el cumplimiento de unos criterios que se clasifican en tres niveles: básicos o imprescindibles, avanzados y de excelencia. Según el grado de cumplimiento de estos criterios, las unidades se acreditarán como UIT avanzada o de excelencia. Para obtener las acreditaciones, debe cumplirse el 100% de los criterios básicos o imprescindibles, y, al menos, el 80% de los criterios avanzados para el nivel avanzado, y el mismo porcentaje de los criterios de excelencia para obtener el nivel de excelencia.
La evaluación de toda la documentación se realizará por miembros seleccionados del Comité de Inmunoterapia conforme al listado de comprobaciones publicado (Anexo 3)
El objetivo de la acreditación es mejorar la atención clínica a los pacientes en tratamiento con inmunoterapia específica con alérgenos, siguiendo criterios de buena práctica clínica. Se trata también de mejorar aún más la seguridad de la administración de este tratamiento y poder implementar el manejo de los datos y su aprovechamiento futuro. Sin duda, estamos convencidos desde el Comité de Inmunoterapia de que el presente sistema de acreditación servirá para unificar criterios, implementar mejoras en cada una de las UIT, así como mejorar la práctica clínica habitual e impulsar la investigación en inmunoterapia específica.
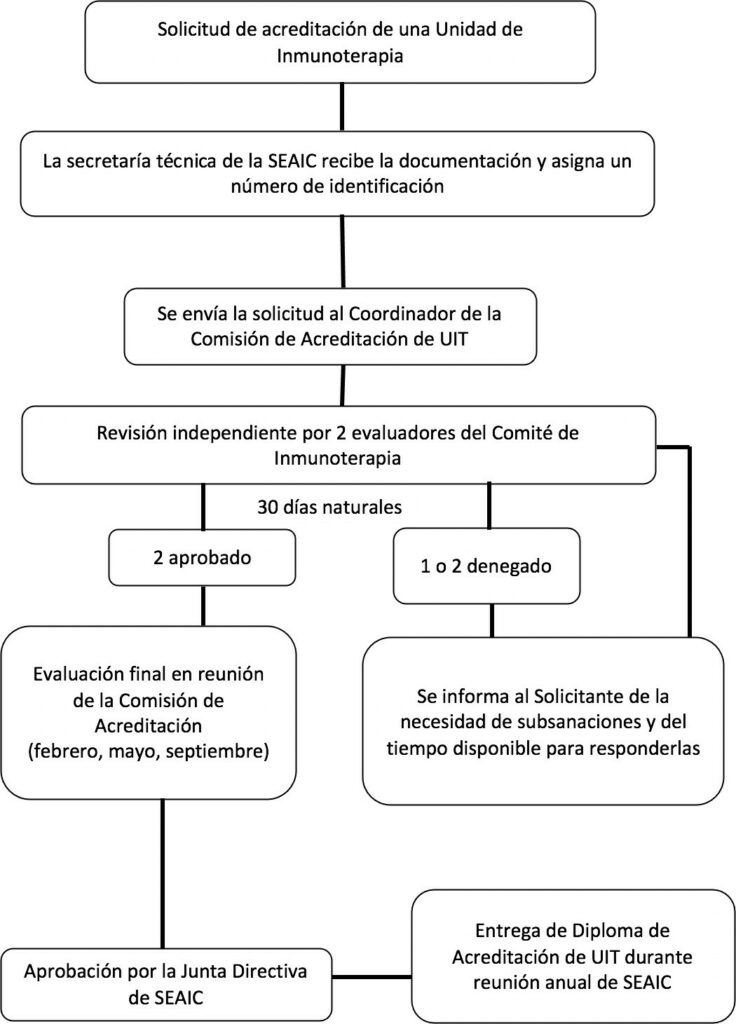
NORMAS Y PROCEMIENTO PARA LA SOLICITUD DE ACREDITACIÓN DE UNIDADES DE INMUNOTERAPIA
- El procedimiento se inicia con la solicitud firmada por el facultativo solicitante y la dirección médica del centro sanitario con los siguientes datos:
- Solicita acreditación: Avanzada o Excelencia
- Nombre del solicitante
- Cargo del solicitante
- Centro de trabajo
- Año de inicio de la Unidad de Inmunoterapia
- Número de pacientes atendidos en la Unidad de Inmunoterapia en el último año
Como normal general, prevalecerá el criterio de veracidad en los datos aportados por el coordinador de la UIT y/o Dirección Médica en los diferentes informes, sin menoscabo de verificaciones o comprobaciones ulteriores por parte de la Comisión de Acreditación de UIT.
- Las solicitudes de acreditación y los documentos adjuntos del centro solicitante serán recibidas por la Secretaría Técnica de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) que confirmará la recepción de la documentación al solicitante por correo electrónico.
- La Secretaría Técnica de la SEAIC comprobará que se ha recibido toda la documentación requerida y asignará un número de identificación único para cada solicitud. A través de un correo electrónico, confirmará al solicitante la recepción, el número de identificación asignado a la solicitud y se informará de que la solicitud pasa a trámite de evaluación.
- La Secretaría Técnica de la SEAIC enviará la solicitud al Coordinador de la Comisión de Acreditación de UIT, que procederá a la asignación de los evaluadores.
- Cada solicitud es valorada por dos evaluadores del Comité de Inmunoterapia que revisan los documentos e informes de forma Los evaluadores cuentan con un plazo de 30 días naturales para emitir el resultado de la evaluación al Coordinador de la Comisión de Acreditación de UIT.
- Se puede solicitar la acreditación de UIT de nivel AVANZADO y nivel EXCELENTE. Para obtener la acreditación todas las UIT deben cumplir un 100% de los criterios básicos o imprescindibles y:
- al menos el 80% de los criterios avanzados para la acreditación de UIT Avanzada.
- al menos un 80% de los criterios de excelencia para la acreditación de UIT de
- El resultado puede se “aprobada” en el caso de que se cumpla el porcentaje necesario de los requisitos para la acreditación solicitada; o “denegada” en el caso de no se cumpla.
- En caso de que uno o ambos evaluadores emitan una valoración negativa, se comunicarán al solicitante las subsanaciones que debe realizar mediante correo electrónico.
- Cuando se reciba la contestación a las subsanaciones, estas serán evaluadas de nuevo por los revisores, siguiendo el mismo proceso descrito anteriormente.
- Cuando el dictamen de ambos evaluadores sea favorable, la solicitud pasará a ser evaluada en la siguiente reunión de la Comisión de Acreditación para la aprobación final de la acreditación de la La Comisión de Acreditación celebra tres reuniones anuales (febrero, mayo y septiembre).
- Tras la aprobación de la acreditación de la UIT por la Comisión de Acreditación, la solicitud será presentada a la Junta Directiva de la SEAIC que otorgará la aprobación
- El solicitante recibirá notificación de la concesión de acreditación en los siguientes 15 días hábiles tras la aprobación definitiva por la Junta Directiva de la SEAIC.
- Las UIT acreditadas recibirán el Diploma de Acreditación durante la reunión nacional anual de la SEAIC.
- Las UIT acreditadas deberán re-acreditarse cada 5 años.
¿CÓMO TRAMITAR SU SOLICITUD?
1) PREPARE SU SOLICITUD
1.1) VERIFIQUE QUE SU UNIDAD DE IT CUMPLA CON LOS CRITERIOS BÁSICOS DE ACREDITACIÓN Y VALORE EL TIPO DE SOLICITUD QUE QUIERE PRESENTAR.
Descargue el listado de criterios para la acreditación (Anexo I)
1.2) RECOJA LA DOCUMENTACIÓN QUE TIENE QUE REMITIR JUNTO CON SU SOLICITUD. Rogamos
que nombre los archivos o anexos de manera clara para facilitar su clasificación. (por ejemplo: Doc1 Informe jefe, Doc2 CV etc. Es aconsejable que incluya una lista con la relación de documentos remitidos).
Descargue la lista de documentación requerida para la acreditación (Anexo II)
Descargue la lista de verificación (Anexo III checklist)
2) PRESENTE SU SOLICITUD DE MANERA TELEMÁTICA
2.1) SELECCIONE EL TIPO DE ACREDITACIÓN QUE QUIERE SOLICITAR y pinche en el enlace
correspondiente. COMPLETE EL FORMULARIO ONLINE.
ACCESO A SOLICITUD ONLINE de UIT AVANZADA
ACCESO A SOLICITUD ONLINE UIT DE EXCELENCIA
IMPORTANTE: el formulario de solicitud debe cumplimentarse todo de una vez. No permite que se pueda guardar en borrador. Sin embargo, sí permite volver a editarlo una vez que se ha enviado es decir que mediante un enlace podrá hacer alguna corrección si hubiera cometido algún error.
2.2) ENVÍE TODA LA DOCUMENTACIÓN NECESARIA PARA SU SOLICITUD.
Dirección de envío: uit@seaic.org
ANEXO I Listado de criterios para la acreditación de Unidades de Inmunoterapia
![]() Anexo 1: Listado de criterios para la acreditación de Unidades de Inmunoterapia(3144 descargas)
Anexo 1: Listado de criterios para la acreditación de Unidades de Inmunoterapia(3144 descargas)
CRITERIOS BÁSICOS (IMPRESCINDIBLES)
1. Un alergólogo o enfermera con acceso al alergólogo.
2. Un alergólogo o enfermera disponible (por cercanía y acceso) tras la administración del
tratamiento para responder cuestiones durante aproximadamente 10-20 minutos por paciente y dosis administrada.
3. Una enfermera accesible rápidamente (por cercanía y acceso) para responder preguntas incluso en caso de que el alergólogo no esté disponible.
4. Consulta médica específica, o un área de enfermería específica, como un área de consulta para exploración y evaluación de pacientes (estos espacios podrían compartirse con otras actividades).
5. Área que permita la observación del paciente después del tratamiento durante al menos 30 minutos.
6. Área de espera (sillas para los pacientes y niños, o dependientes).
7. Una camilla, escritorio para el médico, armarios para el almacenamiento de suministros y neveras si se almacenan extractos.
8. Medicación parenteral: adrenalina, antihistamínicos, corticosteroides, broncodilatadores, y dispositivos para su administración.
9. Medicación oral: antihistamínicos, corticosteroides.
10. Medicamentos inhalados: broncodilatadores de acción rápida.
11. Oxígeno y dispositivos para administrarlo.
12. Nebulizadores y cámaras de inhalación.
13. Jeringuillas de 1 ml con agujas subcutáneas, jeringas para inyección intramuscular, sistemas de perfusión, fluidos, algodón / gasa, antisépticos (clorhexidina o alcohol), torniquetes y temporizadores.
14. Instrumentos para monitorizar signos vitales (frecuencia cardíaca, presión arterial, pulsioximetría), pico flujo máximo, espirómetro, fonendoscopio.
15. El teléfono como canal de comunicación y de alerta a urgencias.
16. Protocolo de administración para inmunoterapia específica (ITE).
17. Protocolo de acción en caso de reacciones adversas.
18. Monitorización de la tolerancia.
19. Coordinación con Atención Primaria en caso de que se remita a Atención Primaria.
20. Registro de las administraciones e incidencias del paciente.
21. Canal de comunicación con Primaria (si es posible a través de informes) que permita la coordinación entre Atención Primaria y Atención Especializada si los pacientes son derivados a Atención Primaria.
22. Registro y notificación de reacciones adversas (por lo menos en el caso de reacciones graves) a las autoridades de farmacovigilancia.
CRITERIOS AVANZADOS
1. Un alergólogo con dedicación no exclusiva.
2. Una enfermera entrenada en la administración de extractos.
3. Área de enfermería para la preparación de la dosis de ITE, con zona de almacenamiento y neveras para la medicación.
4. Área para administración de ITE con la posibilidad de tratamiento simultáneo de varios pacientes.
5. Área de atención urgente con todo el material necesario para el tratamiento de las reacciones adversas y línea telefónica directa con UCI.
6. Base de datos clínica informatizada de pacientes a la que pueden acceder todos los miembros de la unidad.
7. Capacidad para administrar ITE subcutánea.
8. Capacidad para iniciar cualquier ITE sublingual.
9. Capacidad de explicar al paciente y educarlo en el uso posterior de la ITE sublingual (incluyendo la posibilidad de reacciones en el domicilio).
10. Capacidad para administrar la primera dosis de cualquier ITE que no sea experimental o que tenga ficha técnica.
11. Capacidad para administrar ITE para aeroalérgenos.
12. Capacidad para realizar ITE con veneno de himenópteros.13. Capacidad para administrar cualquier extracto comercial, ya probado, independientemente del riesgo asociado.
14. Capacidad para administrar extractos nativos y modificados.
15. Capacidad para administrar extractos acuosos.
16. Capacidad para administrar pautas de inicio convencionales o agrupadas y mantenimientos en pacientes con reacciones previas.
17. Proporcionar de forma sistemática, oral o escrita información de la ITE (indicaciones, contraindicaciones, coste, objetivos, riesgos y beneficios esperados) en todos los pacientes.
18. Disponibilidad de un documento con instrucciones individualizadas que contenga toda la información relacionada con la ITE, accesible cuando se administre cada dosis.
19. Completar el documento de instrucciones individualizado al menos el 80% de las veces.
20. Disponer de una lista de verificación de administración de ITE que incluya todas las variables que deben ser comprobadas antes de administrar cada dosis.
21. Utilizar la lista de verificación en al menos el 60% de los casos.
22. Monitorización de la seguridad y eficacia.
23. Suministrar información a los pacientes del almacenamiento de extractos, cuando sean ellos quienes los guarden.
24. Existencia de un Plan de Seguridad del paciente que especifique como responder ante reacciones tanto inmediatas como retardadas con personal entrenado y los recursos necesarios para dicha respuesta.
25. Existencia de un registro de reacciones sistémicas inmediatas y tardías donde se registren el 100% de las reacciones acontecidas.
26. Existencia de un Plan de Seguridad que incluya adrenalina y sueros.
27. Existencia de un registro de la administración de medicación para reacciones inmediatas.
28. Aplicación en la unidad de un protocolo preexistente de anafilaxia.
29. Adaptación de los procedimientos estándar a niños, en el caso de que se atiendan menores.
30. Disponibilidad de un documento escrito acordado con Atención Primaria para la administración de ITE.
31. Recogida y clasificación de todas las reacciones adversas conforme a las guías.
32. Disponibilidad de una línea de comunicación durante las horas de servicio o bien de forma continuada (según la capacidad) para resolver las incidencias.
33. Registro de las incidencias tras administración de ITE en la historia clínica en el 60-80% de los casos.
34. Realización de un curso de RCP básica cada 2 años y de RCP avanzada cada 5 años, por le personal médico de la unidad.
35. Realización de un curso de RCP básica por el personal de enfermería de la unidad cada 2 años.
36. Organización de sesiones con problemas clínicos en la unidad de ITE.
CRITERIOS PARA LA EXCELENCIA
1. Al menos 2 alergólogos con dedicación no exclusiva.
2. Área de observación en el área de administración de ITE o cerca de ella con capacidad dobservación al paciente durante más de 4 horas.
3. Área de atención urgente con todos los materiales necesarios para el tratamiento de reacciones adversas, que permita el inicio de maniobras de RCP con proximidad a la UCI, y una línea telefónica para llamar a la UCI.
4. Disponibilidad del siguiente material para el diagnóstico y tratamiento de reacciones adversas: 1-Carro de reanimación completo (con desfibrilador y todos los suministros y medicamentos necesarios para responder al paro cardiorrespiratorio).
2. Monitor de constantes vitales.
5. Posibilidad de utilizar datos del registro médico de pacientes a través de ordenador accesible para todos los miembros de la unidad.
6. Posibilidad de usar extractos experimentales (en investigación, no comercializados).
7. Posibilidad de administrar ITE en pacientes de alto riesgo (ej. mastocitosis, reacciones sistémicas previas).
8. Completar el documento de instrucciones individualizado al menos el 90% de las veces.
9. Disponibilidad de una lista de verificación para la administración de ITE de acuerdo con el nivel de pacientes que pueden ser tratados (alto riesgo) con variables específicas.
10. Completar la lista de comprobación en al menos el 90% de los casos.
11. Posibilidad de acceder a los datos de forma informática para recoger las dosis administradas.
12. Monitorizar la eficacia y seguridad usando unos parámetros objetivos
13. Aplicar medidas de control de almacenamiento del extracto (termómetro) y garantizara la conservación a la temperatura correcta.
14. Disponer de un plan de seguridad que incluya la monitorización.
15. Disponibilidad de un cuestionario de satisfacción del paciente.
16. Calendario específico para ITE que incluya huecos para consultas urgentes de los pacientes sin cita.
17. Disponibilidad de documento detallado o registro con todos los datos relacionados con la ITE, que incluya información sobre el extracto, la dosis, tolerabilidad, fecha de inicio, medidas del PEF.
18. Respuesta a incidencias relacionadas con ITE en 48-72 horas.
19. Registro de incidentes en más del 80% de los casos.
20. Acreditación de formación médica continuada en Inmunoterapia, del personal médico de la unidad de ITE.
21. Formar parte como miembro en una red específica de ITE o participación en algún proyecto de IT específica en los últimos 5 años.
22. Sistema de auditoría interna para evaluar la recogida de reacciones adversas.
23. Implementación del ciclo PDCA para la mejoría continuada.
24. Miembros pertenecientes a sociedades científicas.
BAREMOS PARA LA ADJUDICACIÓN:
IMPRESCINDIBLES (DEBEN CUMPLIRSE EL 100%. 22/22) AVANZADOS (DEBEN CUMPLIRSE 80%. 29/36) EXCELENCIA (DEBEN CUMPLIRSE 80%. 20/25)
ANEXO II Listado de documentos requeridos
A continuación, se detalla la documentación que se debe de presentar para optar por la acreditación de una Unidad de Inmunoterapia (UIT).
La evaluación de las UIT de basará en el cumplimiento de unos criterios que se clasifican en tres niveles: básicos o imprescindibles, avanzados y de excelencia. Según el grado de cumplimiento de estos criterios, las unidades se acreditarán como avanzada o de excelencia.
Se puede solicitar la acreditación de UIT de nivel AVANZADO y nivel EXCELENTE.
Para obtener la acreditación todas las UIT deben cumplir un 100% de los criterios básicos o imprescindibles y
- al menos el 80% de los criterios avanzados para la acreditación de UIT
- al menos un 80% de los criterios de excelencia para la acreditación de UIT de Excelencia.
Todos los criterios que se detallan a continuación deben aparecer reflejados en el informe que acompañe a la solicitud, en los casos señalados se deberán adjuntar además los documentos especificados que justifiquen su existencia.
| Criterio | Modo de Evaluación | Tipo de criterio Deben cumplirse 100% |
| Un alergólogo o enfermera con acceso al alergólogo | Informe del responsable de la Unidad de Inmunoterapia. Curriculum vitae. | IMPRESCINDIBLE |
| Un alergólogo o enfermera con acceso al alergólogo para responder preguntas tras la administración del tratamiento | Informe del responsable de la Unidad de Inmunoterapia y plano de situación |
IMPRESCINDIBLE |
| Enfermera accesible rápidamente (por cercanía y acceso) para responder preguntas incluso en caso de que el alergólogo no esté disponible | Informe del responsable de la Unidad de Inmunoterapia y plano |
IMPRESCINDIBLE |
| Consulta médica específica, o un área de enfermería específica, como un área de consulta para exploración y evaluación de pacientes (estos espacios podrían |
Fotos y/o plano |
IMPRESCINDIBLE |
| compartirse con otras actividades). | ||
| Área que permita la observación del paciente después del tratamiento durante al menos 30 minutos |
Fotos y/o plano |
IMPRESCINDIBLE |
| Área de espera (sillas para los pacientes y niños, o dependientes) | Fotos y/o plano | IMPRESCINDIBLE |
| Una camilla, escritorio para el médico, armarios para el almacenamiento de suministros y neveras si se almacenan extractos | Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Medicación parenteral: adrenalina, antihistamínicos, corticosteroides, broncodilatadores, y dispositivos para su administración. |
Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Medicación oral: antihistamínicos, corticosteroides | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Medicamentos inhalados: broncodilatadores de acción rápida | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Oxígeno y dispositivos para administrarlo | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Nebulizadores y cámaras de inhalación | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Jeringuillas de 1 ml con agujas subcutáneas, jeringas para inyección intramuscular, sistemas de perfusión, fluidos, algodón / gasa, antisépticos (clorhexidina o alcohol), torniquetes y temporizadores |
Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Instrumentos para monitorizar signos vitales (frecuencia cardíaca, presión arterial, pulsioximetría), pico flujo | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| máximo, espirómetro, fonendoscopio | ||
| El teléfono como canal de comunicación y de alerta a urgencias | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Protocolo de administración de inmunoterapia específica (ITE) | Informe y Documento con la descripción del procedimiento, pautas y medidas de seguridad | IMPRESCINDIBLE |
| Protocolo de acción en caso de reacciones adversas | Informe y Documento con la descripción del procedimiento de actuación ante reacciones adversas | IMPRESCINDIBLE |
| Monitorización de la tolerancia | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Coordinación con Atención Primaria en caso de que se remita a Atención Primaria | Informe y Documento informativo para AP a modo de guía de administración de las dosis, técnica de administración de las diferentes IT y ajuste de dosis en caso de retraso de administración. |
IMPRESCINDIBLE |
| Registro de las administraciones e incidencias del paciente | Informe que detalle cómo se registran y almacenan esos datos. | IMPRESCINDIBLE |
| Canal de comunicación con Primaria (si es posible a través de informes) que permita la coordinación entre Atención Primaria y Atención Especializada si los pacientes son derivados a Atención Primaria |
Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Registro y notificación de reacciones adversas (por lo menos en el caso de reacciones graves) a las autoridades de farmacovigilancia |
Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Criterio | Modo de Evaluación | Tipo de criterio Deben cumplirse 80% (29/36) |
| Un alergólogo con dedicación no exclusiva | Informe del responsable de la Unidad de Inmunoterapia. Curriculum vitae | AVANZADO |
| Enfermera entrenada en la administración de extractos | Informe del responsable de la Unidad de Inmunoterapia y Curriculum vitae | AVANZADO |
| Área de enfermería para la preparación de la dosis de ITE, con zona de almacenamiento y neveras para la medicación |
Fotos y/o plano |
AVANZADO |
| Área para administración de ITE con la posibilidad de tratamiento simultáneo de varios pacientes | Fotos y/o plano (el área de observación y espera puede ser la misma. No puede ser el despacho del facultativo) |
AVANZADO |
| Área de atención urgente con todo el material necesario para el tratamiento de las reacciones adversas y línea telefónica directa con UCI | Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Base de datos clínica informatizada de pacientes a la que pueden acceder todos los miembros de la unidad. | Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Capacidad para administrar ITE subcutánea | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para iniciar cualquier ITE sublingual. | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad de explicar al paciente y educarlo en el uso posterior de la ITE sublingual (incluyendo la posibilidad de reacciones en el domicilio). | Informe y Certificado de buenas prácticas clínicas |
AVANZADO |
| Capacidad para administrar la primera dosis de cualquier ITE que no sea experimental o que tenga ficha técnica | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar ITE para aeroalérgenos | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para realizar ITE con veneno de himenópteros | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar cualquier extracto comercial, ya probado, independientemente del riesgo asociado | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar extractos nativos y modificados | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar extractos acuosos | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar pautas de inicio convencionales o agrupadas y mantenimientos en pacientes con reacciones previas | Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Proporcionar de forma sistemática, oral o escrita información de la ITE (indicaciones, contraindicaciones, coste, objetivos, riesgos y beneficios esperados) en todos los pacientes. |
Informe del responsable de la Unidad de Inmunoterapia y Documento |
AVANZADO |
| Disponibilidad de un documento con instrucciones individualizadas que contenga toda la información relacionada con la ITE, accesible cuando se administre cada dosis |
Informe del responsable de la Unidad de Inmunoterapia y Documento |
AVANZADO |
| Completar el documento de instrucciones individualizado al menos el 80% de las veces. | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Disponer de una lista de verificación de administración de ITE que incluya todas las variables que deben ser comprobadas | Informe y Documento con la lista de verificación de variables a comprobar antes de cada administración | AVANZADO |
| antes de administrar cada dosis. | ||
| Utilizar la lista de verificación en al menos el 60% de los casos | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Monitorización de la seguridad y eficacia | Descripción | AVANZADO |
| Suministrar información a los pacientes del almacenamiento de extractos, cuando sean ellos quienes los guarden | Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Existencia de un Plan de Seguridad del paciente que especifique como responder ante reacciones tanto inmediatas como retardadas con personal entrenado y los recursos necesarios para dicha respuesta. |
Documento Cartilla de Inmunoterapia |
AVANZADO |
| Existencia de un registro de reacciones sistémicas inmediatas y tardías donde se registren el 100% de las reacciones acontecidas | Informe del responsable de la Unidad de Inmunoterapia y Documento | AVANZADO |
| Existencia de un Plan de Seguridad que incluya adrenalina y sueros | Informe y Documento con la descripción del procedimiento de actuación ante reacciones adversas | AVANZADO |
| Existencia de un registro de la administración de medicación para reacciones inmediatas | Informe (listado de la medicación disponible en la UIT) | AVANZADO |
| Aplicación en la unidad de un protocolo preexistente de anafilaxia | Informe y Protocolo de manejo de anafilaxia | AVANZADO |
| Adaptación de los procedimientos estándar a niños, en el caso de que se atiendan menores | Informe y Documento con descripción de las dosis ajustadas para población pediátrica | AVANZADO |
| Disponibilidad de un documento escrito acordado con Atención Primaria para la administración de ITE | Informe del responsable de la Unidad de Inmunoterapia y Documento |
AVANZADO |
| Recogida y clasificación de todas las reacciones adversas conforme a las guías | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Disponibilidad de una línea de comunicación durante las horas de servicio o bien de forma continuada (según la capacidad) para resolver las incidencias |
Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Registro de las incidencias tras administración de ITE en la historia clínica en el 60-80% de los casos | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Realización de un curso de RCP básica cada 2 años y de RCP avanzada cada 5 años, por el personal médico de la unidad | Certificado o diploma de al menos un facultativo responsable de la UIT |
AVANZADO |
| Realización de un curso de RCP básica por el personal de enfermería de la unidad cada 2 años | Certificado o diploma de al menos un responsable de enfermería de la UIT | AVANZADO |
| Organización de sesiones con problemas clínicos en la unidad de ITE | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Criterio | Modo de Evaluación | Tipo de criterio Deben cumplirse 80% (20/24) |
| Al menos 2 alergólogos con dedicación no exclusiva. | Informe del responsable de la Unidad de Inmunoterapia y de la Dirección Médica | EXCELENCIA |
| Área de observación en el área de administración de ITE o cerca de ella con capacidad de observación al paciente durante más de 4 horas. | Informe del responsable de la Unidad de Inmunoterapia y de la Dirección Médica |
EXCELENCIA |
| Área de atención urgente con todos los materiales necesarios para el tratamiento de reacciones adversas, que permita el inicio de maniobras de RCP con proximidad a la UCI, y una línea telefónica para llamar a la UCI. |
Informe del responsable de la Unidad de Inmunoterapia y de la Dirección Médica |
EXCELENCIA |
| Disponibilidad del siguiente material para el diagnóstico y tratamiento de reacciones adversas: 1. Carro de reanimación completo (con desfibrilador y todos los suministros y medicamentos necesarios para responder al paro cardiorrespiratorio). 2. Monitor de constantes vitales. |
Fotos |
EXCELENCIA |
| Posibilidad de utilizar datos del registro médico de pacientes a través de ordenador accesible para todos los miembros de la unidad. | Informe con la descripción informática de la explotación de la base de datos |
EXCELENCIA |
| Posibilidad de usar extractos experimentales (en investigación, no comercializados). | Informe del responsable de la Unidad de Inmunoterapia y de la Dirección Médica | EXCELENCIA |
| Posibilidad de administrar ITE en pacientes de alto riesgo (ej. mastocitosis, | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| reacciones sistémicas previas). | ||
| Completar el documento de instrucciones individualizado al menos en el 90% de las veces. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Disponibilidad de una lista de verificación para la administración de ITE de acuerdo con el nivel de pacientes que pueden ser tratados (alto riesgo) con variables específicas. | Informe del responsable de la Unidad de Inmunoterapia Incluir el documento con el listado de comprobación |
EXCELENCIA |
| Completar la lista de verificación en al menos el 90% de los casos | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Posibilidad de acceder a los datos de forma informática para recoger las dosis administradas. | Informe con la descripción de la metodología de explotación de estos datos | EXCELENCIA |
| Monitorizar la eficacia y seguridad usando unos parámetros objetivos. | Informe detallando la práctica habitual (valoración de la reacción local, registro PF, clasificación EACCI de las reacciones etc…) | EXCELENCIA |
| Aplicar medidas de control de almacenamiento del extracto (termómetro) y garantizara la conservación a la temperatura correcta. | Informe del responsable de la Unidad de Inmunoterapia |
EXCELENCIA |
| Disponer de un plan de seguridad que incluya la monitorización. | Informe y Documento interno para resolución de contingencias en seguridad y monitorización de estas situaciones |
EXCELENCIA |
| Disponibilidad de un cuestionario de satisfacción del paciente. | Informe del responsable de la Unidad de Inmunoterapia y Documento | EXCELENCIA |
| Calendario específico para ITE que incluya huecos para consultas urgentes de los pacientes sin cita. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Disponibilidad de documento detallado o registro con todos los datos relacionados con la ITE, que incluya información sobre el | Informe del responsable de la Unidad de Inmunoterapia y Documento |
EXCELENCIA |
| extracto, la dosis, tolerabilidad, fecha de inicio, medidas del pico flujo espiratorio. | ||
| Respuesta a incidencias relacionadas con ITE en 48- 72 horas. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Registro de incidentes en más del 80% de los casos. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Acreditación de formación médica continuada en Inmunoterapia, del personal médico de la unidad de IT. | Certificados DPC Cursos acreditados en IT | EXCELENCIA |
| Formar parte como miembro en una red específica de IT o participación en algún proyecto de IT específica en los últimos 5 años. | Documentos o publicaciones que acrediten la participación en estudios/ensayos clínicos con inmunoterapia |
EXCELENCIA |
| Sistema de auditoría interna para evaluar la recogida de reacciones adversas. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Implementación del ciclo PDCA para la mejoría continuada. | Documento con aspectos específicos a mejorar y cómo se van a implementar esos cambios | EXCELENCIA |
| Miembros pertenecientes a sociedades científicas. | Certificados | EXCELENCIA |
ANEXO III Checklist de criterios para la acreditación de Unidades de Inmunoterapia
![]() Anexo 3: Checklist de criterios de acreditacion de Unidades Inmunoterapia(2152 descargas)
Anexo 3: Checklist de criterios de acreditacion de Unidades Inmunoterapia(2152 descargas)
IMPRESCINDIBLES (IM) - AVANZADOS (AV) - EXCELENCIA (EX)
Documentación que se debe aportar para solicitar la acreditación. Se adjuntará junto con los informes o documentos que se detallan en el modo de evaluación.
| Criterios IMPRESCINDIBLES | Modo evaluación | Tipo | check |
| 1. Un alergólogo o enfermera con acceso al alergólogo. | Informe y CV | IM | ☐ |
| 2. Un alergólogo o enfermera con acceso al alergólogo para responder preguntas. | Informe y plano | IM | ☐ |
| 3. Enfermera accesible rápidamente (por cercanía y acceso) para responder preguntas incluso en caso de que el alergólogo no esté disponible. | Informe y plano | IM | ☐ |
| 4. Consulta médica específica, o un área de enfermería específica, como un área de consulta para exploración y evaluación de pacientes (estos espacios podrían compartirse con otras actividades). | Fotos y/o plano | IM | ☐ |
| 5. Área que permita la observación del paciente después del tratamiento durante al menos 30 minutos | Fotos y/o plano | IM | ☐ |
| 6. Área de espera (sillas para los pacientes y niños, o dependientes). | Fotos y/o plano | IM | ☐ |
| 7. Una camilla, escritorio para el médico, armarios para el almacenamiento de suministros y neveras si se almacenan extractos. | Informe | IM | ☐ |
| 8. Medicación parenteral: adrenalina, antihistamínicos, corticosteroides, broncodilatadores, y dispositivos para su administración. | Informe | IM | ☐ |
| 9. Medicación oral: antihistamínicos, corticosteroides. | Informe | IM | ☐ |
| 10. Medicamentos inhalados: broncodilatadores de acción rápida. | Informe | IM | ☐ |
| 11. Oxígeno y dispositivos para administrarlo. | Informe | IM | ☐ |
| 12. Nebulizadores y cámaras de inhalación. | Informe | IM | ☐ |
| 13. Jeringuillas de 1 ml con agujas subcutáneas, jeringas para inyección intramuscular, sistemas de perfusión, fluidos, algodón / gasa, antisépticos (clorhexidina o alcohol), torniquetes y temporizadores. | Informe | IM | ☐ |
| 14. Instrumentos para monitorizar signos vitales (FC, presión arterial, pulsioximetría), pico flujo máximo, espirómetro, fonendoscopio. | Informe | IM | ☐ |
| 15. El teléfono como canal de comunicación y de alerta a urgencias. | Informe | IM | ☐ |
| 16. Protocolo de administración para inmunoterapia específica (ITE). | Informe y documento | IM | ☐ |
| 17. Protocolo de acción en caso de reacciones adversas. | Informe y documento | IM | ☐ |
| 18. Monitorización de la tolerancia. | Informe | IM | ☐ |
| 19. Coordinación con Atención Primaria en caso de que se remita a Atención Primaria. | Informe y documento | IM | ☐ |
| 20. Registro de las administraciones e incidencias del paciente. | Informe | IM | ☐ |
| 21. Canal de comunicación con Primaria (si es posible a través de informes) que permita la coordinación entre Atención Primaria y Atención Especializada si los pacientes son derivados a Atención Primaria. | Informe | IM | ☐ |
| 22. Registro y notificación de reacciones adversas (por lo menos en el caso de reacciones graves) a las autoridades de farmacovigilancia. | Informe | IM | ☐ |
| Criterios AVANZADOS | Modo evaluación | Tipo | check |
| 1. Un alergólogo con dedicación no exclusiva. | Informe y CV | AV | ☐ |
| 2. Enfermera entrenada en la administración de extractos. | Informe y CV | AV | ☐ |
| 3. Área de enfermería para la preparación de la dosis de ITE, con zona de almacenamiento y neveras para la medicación. | Fotos y/o planos | AV | ☐ |
| 4. Área para administración de ITE con la posibilidad de tratamiento simultáneo de varios pacientes. | Fotos/planos | AV | ☐ |
| 5. Área de atención urgente con todo el material necesario para el tratamiento de las reacciones adversas y línea telefónica directa con UCI. | Informe | AV | ☐ |
| 6. Base de datos clínica informatizada de pacientes a la que pueden acceder todos los miembros de la unidad. | Informe | AV | ☐ |
| 7. Capacidad para administrar ITE subcutánea. | Informe | AV | ☐ |
| 8. Capacidad para iniciar cualquier ITE sublingual. | Informe | AV | ☐ |
| 9. Capacidad de explicar al paciente y educarlo en el uso posterior de la ITE sublingual (incluyendo la posibilidad de reacciones en el domicilio). | Informe. Certificado de BPC | AV | ☐ |
| 10. Capacidad para administrar la primera dosis de cualquier ITE que no sea experimental o que tenga ficha técnica | Informe | AV | ☐ |
| 11. Capacidad para administrar ITE para aeroalérgenos. | Informe | AV | ☐ |
| 12. Capacidad para realizar ITE con veneno de himenópteros. | Informe | AV | ☐ |
| 13. Capacidad para administrar cualquier extracto comercial, ya probado, independientemente del riesgo asociado. | Informe | AV | ☐ |
| 14. Capacidad para administrar extractos nativos y modificados. | Informe | AV | ☐ |
| 15. Capacidad para administrar extractos acuosos. | Informe | AV | ☐ |
| 16. Capacidad para administrar pautas de inicio convencionales o agrupadas y mantenimientos en pacientes con reacciones previas. | Informe | AV | ☐ |
| 17. Proporcionar de forma sistemática, oral o escrita información de la ITE (indicaciones, contraindicaciones, coste, objetivos, riesgos y beneficios esperados) en todos los pacientes. | Informe y Documento | AV | ☐ |
| 18. Disponibilidad de un documento con instrucciones individualizadas que contenga toda la información relacionada con la ITE, accesible cuando se administre cada dosis. | Informe y Documento | AV | ☐ |
| 19. Completar el documento de instrucciones individualizado al menos el 80% de las veces. | Informe | AV | ☐ |
| 20. Disponer de una lista de verificación de administración de ITE que incluya todas las variables que deben ser comprobadas antes de administrar cada dosis. | Informe y Documento | AV | ☐ |
| 21. Utilizar la lista de verificación en al menos el 60% de los casos. | Informe | AV | ☐ |
| 22. Monitorización de la seguridad y eficacia. | Descripción | AV | ☐ |
| 23. Suministrar información a los pacientes del almacenamiento de extractos, cuando sean ellos quienes los guarden. | Informe | AV | ☐ |
| 24. Existencia de un Plan de Seguridad del paciente que especifique como responder ante reacciones tanto inmediatas como retardadas con personal entrenado y los recursos necesarios para dicha respuesta. | Cartilla Inmunoterap ia | AV | ☐ |
| 25. Existencia de un registro de reacciones sistémicas inmediatas y tardías donde se registren el 100% de las reacciones acontecidas. | Informe y Documento | AV | ☐ |
| 26. Existencia de un Plan de Seguridad que incluya adrenalina y sueros | Informe y Documento | AV | ☐ |
| 27. Existencia de un registro de la administración de medicación para reacciones inmediatas. | Informe | AV | ☐ |
| 28. Aplicación en la unidad de un protocolo preexistente de anafilaxia. | Informe y Protocolo | AV | ☐ |
| 29. Adaptación de los procedimientos estándar a niños, en el caso de que se atiendan menores. | Informe y Documento | AV | ☐ |
| 30. Disponibilidad de un documento escrito acordado con Atención Primaria para la administración de ITE. | Informe y Documento | AV | ☐ |
| 31. Recogida y clasificación de todas las reacciones adversas conforme a las guías. | Informe | AV | ☐ |
| 32. Disponibilidad de una línea de comunicación durante las horas de servicio o bien de forma continuada (según la capacidad) para resolver las incidencias. | Informe | AV | ☐ |
| 33. Registro de las incidencias tras administración de ITE en la historia clínica en el 60-80% de los casos. | Informe | AV | ☐ |
| 34. Realización de un curso de RCP básica cada 2 años y de RCP avanzada cada 5 años, por el personal médico de la unidad. | Certificado o diploma | AV | ☐ |
| 35. Realización de un curso de RCP básica por el personal de enfermería de la unidad cada 2 años. | Certificado o diploma | AV | ☐ |
| 36. Organización de sesiones con problemas clínicos en la unidad de ITE. | Informe | AV | ☐ |
| Criterios EXCELENCIA | Modo evaluación | Tipo | check |
| 1. Al menos 2 alergólogos con dedicación no exclusiva. | Informe | EX | ☐ |
| 2. Área de observación en el área de administración de ITE o cerca de ella con capacidad de observación al paciente durante más de 4 horas. | Informe | EX | ☐ |
| 3. Área de atención urgente con todos los materiales necesarios para el tratamiento de reacciones adversas, que permita el inicio de maniobras de RCP con proximidad a la UCI, y una línea telefónica para llamar a la UCI. | Informe | EX | ☐ |
| 4. Disponibilidad del siguiente material para el diagnóstico y tratamiento de reacciones adversas: 1-Carro de reanimación completo (con desfibrilador y todos los suministros y medicamentos necesarios para responder al paro cardiorrespiratorio). 2. Monitor de constantes vitales. | Fotos | EX | ☐ |
| 5. Posibilidad de utilizar datos del registro médico de pacientes a través de ordenador accesible para todos los miembros de la unidad. | Informe | EX | ☐ |
| 6. Posibilidad de usar extractos experimentales (en investigación, no comercializados). | Informe | EX | ☐ |
| 7. Posibilidad de administrar ITE en pacientes de alto riesgo (ej. mastocitosis, reacciones sistémicas previas). | Informe | EX | ☐ |
| 8. Completar el documento de instrucciones individualizado al menos en el 90% de las veces. | Informe | EX | ☐ |
| 9. Disponibilidad de una lista de verificación para la administración de ITE de acuerdo con el nivel de pacientes que pueden ser tratados (alto riesgo) con variables específicas. | Informe y Documento | EX | ☐ |
| 10.Completar la lista de verificación en al menos el 90% de los casos | Informe | EX | ☐ |
| 11.Posibilidad de acceder a los datos de forma informática para recoger las dosis administradas. | Informe | EX | ☐ |
| 12.Monitorizar la eficacia y seguridad usando unos parámetros objetivos. | Informe | EX | ☐ |
| 13.Aplicar medidas de control de almacenamiento del extracto (termómetro) y garantizara la conservación a la temperatura correcta. | Informe | EX | ☐ |
| 14.Disponer de un plan de seguridad que incluya la monitorización. | Informe y Documento | EX | ☐ |
| 15.Disponibilidad de un cuestionario de satisfacción del paciente. | Informe y Documento | EX | ☐ |
| 16.Calendario específico para ITE que incluya huecos para consultas urgentes de los pacientes sin cita. | Informe | EX | ☐ |
| 17.Disponibilidad de documento detallado o registro con todos los datos relacionados con la ITE, que incluya información sobre el extracto, la dosis, tolerabilidad, fecha de inicio, medidas del PEF. | Informe y Documento | EX | ☐ |
| 18.Respuesta a incidencias relacionadas con ITE en 48-72 horas. | Informe | EX | ☐ |
| 19.Registro de incidentes en más del 80% de los casos. | Informe | EX | ☐ |
| 20.Acreditación de formación médica continuada en Inmunoterapia, del personal médico de la unidad de IT. | Certificados DPC Diplomas | EX | ☐ |
| 21.Formar parte como miembro en una red específica de IT o participación en algún proyecto de IT específica en los últimos 5 años. | Aval documental | EX | ☐ |
| 22.Sistema de auditoría interna para evaluar la recogida de reacciones adversas. | Informe | EX | ☐ |
| 23.Implementación del ciclo PDCA para la mejoría continuada. | Documento | EX | ☐ |
| 24.Miembros pertenecientes a sociedades científicas. | Certificados | EX | ☐ |
Una vez tenga preparada la documentación presente su solicitud en estos enlaces:
Si tiene cualquier duda o consulta, contacte a: uit@seaic.org.
Unidades de inmunoterapia acreditadas
Acreditaciones 2023: 5 Unidades de Inmunoterapia Avanzada Acreditadas
5 UNIDADES DE INMUNOTERAPIA DE AVANZADA ACREDITADAS
| CENTRO | CIUDAD | TITULAR |
|---|---|---|
| CONSORCI SANITARI ALT PENEDÈS-GARRAF | Barcelona | Dra. Catalina Gómez Galán |
| CONSORCI SANITARI DE TERRASSA | Terrassa, Barcelona | Dra. Marta Viñas Domingo |
| HOSPITAL UNIVERSITARI SANTA MARÍA | Lleida | Dr. Lluís Marquès Amat |
| HOSPITAL UNIVERSITARIO DONOSTIA, SECCIÓN ALERGIA INFANTIL | San Sebastián, Guipúzcoa | Dr. Alejandro Joral Badas |
| HOSPITAL HLA JEREZ PUERTA DEL SUR, UNIDAD DE ALERGOLOGÍA | Jerez de la Frontera, Cádiz | Dr. Antonio Letrán Camacho |
Acreditaciones 2023: 9 Unidades de Inmunoterapia de Excelencia Acreditadas
9 UNIDADES DE INMUNOTERAPIA DE EXCELENCIA ACREDITADAS
| CENTRO | CIUDAD | TITULAR |
|---|---|---|
| HOSPITAL GENERAL UNIVERSITARIO GREGORIO MARAÑÓN | Madrid | Dra. Blanca Noguerado Mellado |
| COMPLEXO HOSPITALARIO UNIVERSITARIO DE PONTEVEDRA | Pontevedra | Dra. Celsa Pérez Carral |
| HOSPITAL REINA SOFIA | Córdoba | Dra. Pilar Serrano Delgado |
| HOSPITAL UNIVERSITARIO DE CANARIAS | Santa Cruz de Tenerife | Dra. Mª Inmaculada Sánchez Machín |
| HOSPITAL UNIVERSITARIO DE FUENLABRADA | Fuenlabrada, Madrid | Dra. Eloína González Mancebo |
| HOSPITAL UNIVERSITARIO GERMANS TRIAS PUJOL | Badalona, Barcelona | Dr. Albert Roger Reig |
| HOSPITAL UNIVERSITARIO INFANTA LEONOR | Madrid | Dra. Paula López González |
| HOSPITAL UNIVERSITARIO INFANTA SOFIA | Madrid | Dra. Beatriz Núñez Acevedo |
| HOSPITAL UNIVERSITARIO LA PAZ | Madrid | Dra. Margarita Tomás Pérez |
Acreditaciones 2022: 5 Unidades de Inmunoterapia Avanzada Acreditadas
UNIDADES ADICIONALES
| CENTRO | CIUDAD | TITULAR |
|---|---|---|
| HOSPITAL UNIVERSITARIO DONOSTIA. Sección Alergia Adultos. | San Sebastián, Guipúzcoa | Dr. Alejandro Joral Badas |
| CLÍNICA DERMATOLOGIA Y ALERGIA | Badajoz | Dr. Irán Sánchez Ramos |
| HOSPITAL UNIVERSITARIO REINA SOFIA | Córdoba | Dr. Pilar Serrano Delgado |
| CEP EL ARROYO. HOSPITAL UNIVERSITARIO DE FUENLABRADA | Fuenlabrada | Dra. Eloina Gonzalez Mancebo |
| COMPLEJO ASISTENCIAL UNIVERSITARIO DE PALENCIA | Palencia | Dra. María Isabel Garcimartín Galicia |
Comisión de acreditación
| Coordinador: | Javier Sola Martínez |
| Vocales: | David El-Qutob López Eloína González Mancebo Beatriz Núñez Acevedo Albert Roger Reig Ana Tabar Purroy Marcela Valverde Monge |
Notas de prensa 2023
Tips para disfrutar de unas Navidades seguras si tienes alergia alimentaria
Desde la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) queremos asegurarnos de que las personas alérgicas a los alimentos disfruten de unas navidades seguras, ofreciendo una serie de tips para evitar reacciones alérgicas.
Toda la información aquí: Navidad-Tips-SEAIC-Alergias-Alimentarias.docx (2660 descargas )
Premios Nacionales Fundación SEAIC 2023
La SEAIC felicita a los ganadores de la primera edición de los Premios Nacionales Fundación SEAIC.
- Prof. Tomás Chivato Pérez, Premio Nacional Fundación SEAIC a la Trayectoria Profesional en Docencia de la Alergología.
- Prof. Joaquín Sastre Domínguez, Premio Nacional Fundación SEAIC a la Trayectoria Profesional en Investigación en Alergología.
Este reconocimiento está dotado de un premio económico de 10.000 €, una placa y una insignia.
La entrega del galardón se realizó durante la ceremonia del 75º Aniversario de la SEAIC, el 27 de octubre de 2023 en el marco del 35º Congreso Nacional de la SEAIC.
Halloween con Alergia
Desde el Comité de Alergia a Alimentos y el Comité de Alergia Infantil nos ofrecen 4 sencillos pasos para que los pacientes alérgicos pasen una fiesta de Halloween sin sustos.
Además, nos sugieren la receta de unas galletas terroríficas libres de alérgenos.
Más info: SEAIC-Halloween2023-nota-de-prensa.docx (3838 descargas )
AllergApp
El Dr. Antonio Letrán, vocal de SEAIC, desarrolla AllergApp, la innovadora aplicación que ayuda a gestionar reacciones alérgicas en pacientes con hipersensibilidad a alimentos.
El objetivo es ofrecer una aplicación fácil, intuitiva y práctica que ayude al paciente en la toma de decisiones frente a un episodio alérgico.
Más información: SEAIC_AllergApp.docx (4161 descargas )
I Edición Micrófono Abierto en Investigación
La Fundación SEAIC, en el marco del 34 Congreso Nacional que se celebrará los próximos 25-28 de octubre en Santiago de Compostela, convoca la primera edición del Micrófono abierto en Investigación. Se trata de un nuevo formato en el que invitamos a los socios a compartir sus proyectos de investigación de forma dinámica, atractiva y muy breve (¡5 minutos!). El mejor proyecto dispondrá de 10.000 euros para su realización, y será invitado a presentar los resultados finales durante el Congreso/Simposio correspondiente.
Más info: Convocatoria I edición Micrófono Abierto.pdf (3909 descargas )
Día Mundial de la Dermatitis Atópica
La dermatitis atópica es una patología cutánea que afecta hasta al 20% de los niños y entre el 7-14% de los adultos en Europa y en los Estados Unidos, según datos recientes. Su cronicidad y su impacto psicológico y en la calidad de vida del paciente, hacen necesaria la continua investigación para la mejora de su diagnóstico precoz, abordaje y tratamiento.
En los últimos años se han introducido novedades en el tratamiento de la patología. Sin embargo, es importante seguir investigando pues es una enfermedad difícil de estandarizar.
Más info: Nota de Prensa Dia Mundial Dermatitis Atopica 2023.docx (3797 descargas )
VIII CERTAMEN «Alergia y Humanidades» de POESÍA, RELATO y PINTURA
El Comité de Humanidades de la Sociedad Española de Alergología e Inmunología Clínica convoca el VII Certamen «Alergia y Humanidades» de Poesía, Relato y Pintura que se fallará y entregará durante el Congreso Nacional de la Sociedad Española de Alergología e Inmunología Clínica, que tendrá lugar del 25 al 28 de octubre de 2023 en Santiago de Compostela.
Su objetivo es fomentar una perspectiva más humanística de la alergología potenciando la creatividad artística de sus profesionales.
Las obras que se presenten deberán tener necesariamente alguna relación con la alergia.
Se establecen los siguientes premios:
– Premio de Poesía: un único premio de 500 €.
– Premio de Relato: un único premio de 500 €.
– Premio de Pintura: un único premio de 500 €.
El plazo de inscripción al certamen finalizará el
viernes 7 de octubre de 2022 a las 13:00.
DESCARGA LAS BASES AQUÍ: Bases VII Certamen Alergia y Humanidades 2023.pdf (3842 descargas )
Recomendaciones frente a Picaduras de Medusas
Con la llegada del verano muchas personas optan por disfrutar de esta época en la playa. Es habitual que durante este periodo aparezcan medusas en las zonas costeras de nuestro país, debido a su ciclo biológico y al efecto de arrastre de las corrientes marinas.
Por ello, desde la Sociedad Española de Alergología e Inmunología Clínica hemos elaborado unas recomendaciones de actuación en caso de sufrir una picadura de medusa.
Más info: ![]() Nota de prensa Picaduras de medusas.docx (4570 descargas )
Nota de prensa Picaduras de medusas.docx (4570 descargas )
Orden Ministerial regularización Medicamentos a base de alérgenos
La Sociedad Española de Alergología e Inmunología Clínica (SEAIC), como órgano que representa a los médicos especialistas en Alergología de nuestro país, se congratula por la publicación en el BOE por parte del Ministerio de Sanidad de la Orden SND/778/2023, de 10 de julio, por la que se regulan determinados aspectos de la autorización de los medicamentos a base de alérgenos de producción industrial y de los graneles de medicamentos a base de alérgenos de uso humano y veterinario.
Recomendaciones para un Verano seguro
Por fin llega el verano para disfrutar de unos días de ocio y descanso aprovechando el buen tiempo. Siempre pensamos en las vacaciones como el momento de viajar tanto a lugares nacionales como internacionales, de comer en restaurantes o bares fuera de nuestro domicilio y por supuesto de celebraciones y meriendas en reuniones familiares y fiestas.
Estas situaciones son de riesgo para las personas con alergia alimentaria, ya que puede ser más complicado la evitación de los alimentos a los que se es alérgico y porque, en ocasiones como las celebraciones, se suelen relajar las medidas de vigilancia. Así que nos gustaría daros una serie de consejos para poder disfrutar de los meses del verano sin sobresaltos ni sustos.
Desde los Comités de Alergia a Alimentos y de Alergia Infantil de la SEAIC queremos haceros llegar, tal y como hemos hecho en los últimos años, una serie de tips, recomendaciones y consejos:
1 – Usa la medicación de mantenimiento para el asma u otras enfermedades crónicas a diario sin olvidos.
Es importante no olvidaros de mantener el tratamiento que utilizáis a diario para enfermedades como son el asma bronquial, la dermatitis atópica, la esofagitis eosinofílica y/o la rinoconjuntivitis. Recordad que, si no mantenemos un buen control de estas enfermedades, sobre todo del asma bronquial, el riesgo de presentar una reacción alérgica alimentaria grave es mucho mayor, así que lleva siempre tu inhalador y/o medicación contigo y úsala a diario.
2 – No olvides tus informes y los protocolos de actuación recomendados.
Cuando vayas a viajar fuera de casa o en el caso de los niños, a campamentos de verano, lleva siempre contigo los informes médicos que indiquen qué tipo de alergia alimentaria tienes, qué alimentos debes de evitar y qué tratamiento se debe administrar si presentas una reacción alérgica. En los campamentos, los monitores deben tener formación para saber reconocer los síntomas de alergia y el tratamiento a administrar. Deben estar bien informados de a qué alimento tiene alergia cada niño, qué alimentos tolera, qué síntomas ha presentado en reacciones previas y saber reconocer de forma precoz una reacción potencialmente grave.
Si por algún motivo no dispones de un plan de tratamiento, existe un Protocolo de actuación ante reacciones alérgicas realizado por la Asociación Española de Personas con Alergia a Alimentos y Látex (AEPNAA), que está avalado por la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) y que se utiliza habitualmente como guía para el tratamiento de reacciones alimentarias en el ámbito escolar, el cual te dejamos a continuación: https://www.aepnaa.org/recursos/aepnaa/pdf/protocolo.pdf
Por supuesto, tampoco te olvides de llevar contigo tu tarjeta sanitaria, al igual que llevas contigo el DNI o el pasaporte y deberás solicitar la tarjeta sanitaria europea (TSE) cuando se vaya a viajar a países del territorio del Espacio Económico Europeo, Reino Unido o Suiza.
3 – Ten a mano tu medicación y teléfonos de contacto/emergencias siempre.
Es importante tener los contactos de los teléfonos de emergencias del lugar donde se viaja y llevar un botiquín preparado en el que incluyas toda la medicación que podrías necesitar en caso de presentar una reacción alérgica. Ten a mano siempre toda la medicación indicada en el informe médico de tu alergólogo (antihistamínicos, inhaladores bronquiales de acción rápida, corticoides orales …) y por supuesto ADRENALINA AUTOINYECTABLE.
No olvides que la adrenalina es el tratamiento específico y de primera línea en la anafilaxia, por lo que se debe conocer las situaciones en las que debe ser administrada y cómo hacerlo, además del lugar de administración, se recomienda que los pacientes y sus cuidadores practiquen regularmente cómo administrar la adrenalina y el resto de medicación para estar preparados en caso de una emergencia.
En el caso de los niños con alergia alimentaria es importante que haya dos personas responsables familiarizadas, esto se debe a que una sola persona puede estar ausente o incluso puede necesitar asistencia adicional durante una reacción alérgica. La presencia de dos cuidadores capacitados y conscientes de la situación aumenta las posibilidades de una respuesta rápida y adecuada ante una emergencia. La medicación necesaria, especialmente la adrenalina autoinyectable, debe estar accesible de forma rápida y el niño estar siempre acompañado y vigilado en caso de reacción.
Si se viaja en avión, tren o barco, puede solicitar a su alergólogo el Documento que acredita la necesidad de portar adreanlina autoinyectable en medios de transporte (https://www.seaic.org/documentos/adrenalina-en-medios-de-transporte) confeccionado por el Comité de Alergia a Himenópteros de la SEAIC en sus versiones en inglés, francés y español.
Comprueba que tu medicación no está caducada y revisa de vez en cuando el modo de empleo del autoinyector de adrenalina (puedes leerlo en el envase, pero recuerda no emplearlo si no es necesario, solo tienen un uso).
4 – Ten cuidado, especialmente cuando comas fuera de casa.
Sé muy cuidadoso y extrema las precauciones especialmente cuando comas fuera de casa, habitualmente las reacciones más graves ocurren fuera del hogar, principalmente en restaurantes, fiestas o reuniones.
Cuando comas en un restaurante, lee detenidamente la carta y ante la duda, pregunta directamente a los empleados sobre los ingredientes y/o si el plato que se va a consumir contiene aquello a lo que se es alérgico, antes de elegir la comida. Incluso se ha de comunicar que es preciso evitar la contaminación cruzada, ya que los alimentos pueden contaminarse con otros como en la utilización de planchas, batidoras, hornos, freidoras o incluso las superficies de cocinado de los alimentos… Además, nunca debes compartir comida ni los cubiertos con otras personas para evitar contaminación cruzada con otros platos. Estas recomendaciones son esenciales si tienes una alergia alimentaria muy sensible, con síntomas tras el contacto cutáneo con los alimentos a los que se es alérgico/a, o que incluso las trazas de éstos o la inhalación de los vapores de su cocinado, como es el caso de los algunos alérgicos a pescados, ya que el mínimo contacto puede tener consecuencias muy graves. En caso de viajes al extranjero es importante conocer el nombre de los alimentos a los que se tiene alergia en el idioma del país y en inglés, revisar siempre el etiquetado de los alimentos.
En general, las reacciones alérgicas a alimentos son causadas por nueve grupos de alimentos: cuatro de origen animal y cinco de origen vegetal. En países desarrollados, son ocho los alérgenos principales que deben ser declarados obligatoriamente en las etiquetas de los alimentos. Además, la normativa europea es más estricta, exigiendo la declaración de 14 alérgenos: cereales con gluten, crustáceos, moluscos, huevos, pescado, frutos de cáscara, altramuces, apio, mostaza, sésamo y sulfitos.
Finalmente, sólo queda desearos desde los Comités de Alergia a Alimentos y Alergia Infantil de la SEAIC un feliz y seguro verano libre de reacciones alérgicas.
Guía Repicadura Intrahospitalaria en himenópteros
En el contexto del Día Mundial de la Alergia, la SEAIC elabora una guía sobre la prueba de oro para conocer la efectividad de la inmunoterapia frente a himenópteros en casos de alergia a picaduras, la prueba de Repicadura Intrahospitalaria en himenópteros.
![]() Nota de prensa: Guía de Repicadura Intrahospitalaria en himenópteros (4540 descargas )
Nota de prensa: Guía de Repicadura Intrahospitalaria en himenópteros (4540 descargas )
Semana Mundial de la Alergia 2023
El último estudio de la Comisión de Alergia y Cambio Climático de la SEAIC, centrado en las consecuencias de la erupción del volcán de La Palma entre los alérgicos, revela un aumento de proteínas en las muestras de pino canario, como resultado de la adaptación a las nuevas condiciones ambientales. Se prevé que la exposición del polen a los gases tóxicos y a la contaminación provoque una sintomatología más agresiva entre los alérgicos.
![]() Nota de prensa: Semana Mundial de la Alergia 2023 (4246 descargas )
Nota de prensa: Semana Mundial de la Alergia 2023 (4246 descargas )
La Prof. Torres, primera presidenta española de la EAACI
La Academia Europea de Alergia e Inmunología Clínica (EAACI) ha elegido como presidenta a la Prof.ª María José Torres, jefa de Servicio de Alergología del Hospital Regional Universitario de Málaga. Su nombramiento abre las puertas a la SEAIC a participar en nuevas iniciativas europeas.
Premios Nacionales Fundación SEAIC
La Fundación SEAIC convoca la primera edición de los Premios Nacionales Fundación SEAIC Trayectoria Profesional 2023 con el objetivo de reforzar la alergología como una disciplina científica de excelencia a nivel nacional. El plazo de presentación de candidaturas permanecerá abierto hasta el día 30 de junio de 2023.
Día Europeo de la Esofagitis Eosinofílica
La EEo provoca una inflamación alérgica en el esófago: se estima que en España esta enfermedad alérgica de carácter crónico afecta a más de 45.000 personas. Con motivo del Día Europeo de la Esofagitis Eosinofílica (EEo), la SEAIC resalta el papel fundamental del alergólogo en la EEo y reconoce la necesidad de abordarla de forma multidisciplinar para lograr su correcta gestión.
![]() Nota de Prensa: Día Europeo de la Esofagitis Eosinofílica 2023 (4012 descargas )
Nota de Prensa: Día Europeo de la Esofagitis Eosinofílica 2023 (4012 descargas )
Día Mundial del Asma 2023
Con motivo del Día Mundial del Asma, la SEAIC pone de relevancia un reciente estudio que confirma que en España ha disminuido la mortalidad por asma gracias a las mejoras en el diagnóstico y en el tratamiento. Como muestra del compromiso de la SEAIC con el asma, desde la Sociedad se ha desarrollado un proceso de acreditación de Unidades de Asma Grave a nivel nacional y que cuenta actualmente con 43 Unidades, de las cuales 27 son de Excelencia.
Primavera 2023
Según datos de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) las enfermedades alérgicas por pólenes afectan en nuestro país a más de ocho millones de personas, siete de los cuales son alérgicos a gramíneas seguidos en orden decreciente por alergia al olivo, arizónica, plátano de sombra, salsola y parietaria.
Los alérgicos a pólenes de gramíneas tendrán una primavera leve en casi toda la geografía española, a excepción de algunas zonas del Centro y Sur peninsular donde se espera una intensidad variable.
Todas las previsiones para la Primavera 2023:
![]() Nota de prensa: pólenes 2023 (6711 descargas )
Nota de prensa: pólenes 2023 (6711 descargas )
![]() Previsión polen Islas Canarias 2023 (5500 descargas )
Previsión polen Islas Canarias 2023 (5500 descargas )
![]() Previsión polen cornisa cantábrica 2023 (6330 descargas )
Previsión polen cornisa cantábrica 2023 (6330 descargas )
![]() Previsión polen centro peninsular 2023 (5214 descargas )
Previsión polen centro peninsular 2023 (5214 descargas )
![]() Previsión polen litoral mediterráneo 2023 (5731 descargas )
Previsión polen litoral mediterráneo 2023 (5731 descargas )
![]() Previsión polen sur peninsular 2023 (4875 descargas )
Previsión polen sur peninsular 2023 (4875 descargas )
I Congreso Ibérico
La SEAIC y la SPAIC celebran este fin de semana el I Congreso Ibérico, su primer congreso conjunto en España. En él se abordarán líneas de estudio para crear puentes en el manejo de biológicos en Alergología.
Comunicado oficial tras el fallecimiento de la joven alérgica a la leche de vaca
Ante el trágico suceso que ha trascendido recientemente a los medios de comunicación sobre el fallecimiento de una joven en Alcázar de San Juan, extremadamente alérgica a las proteínas de la leche de vaca, tras ingerir un café que al parecer contenía restos de leche, la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), en representación de todos los alergólogos españoles, desea publica el siguiente comunicado oficial.
Creación del Comité de Anafilaxia
En los últimos años se ha producido un incremento en el número de hospitalizaciones por anafilaxia. La SEAIC ha creado el comité de anafilaxia para promover y abordar de forma transversal esta grave reacción alérgica. El objetivo de este nuevo Comité es promover el conocimiento de las reacciones anafilácticas para avanzar en el manejo apropiado de los pacientes y engranar de forma transversal todos los temas relacionados con la anafilaxia.
“BLOG” DEL COMITÉ DE INMUNOLOGIA CLINICA COMO FORO DE INFORMACION Y DISCUSION DE TEMAS DE ACTUALIDAD. DICIEMBRE 2011
AVANCES EN LA INICIACION Y DESARROLLO DEL ASMA BRONQUIAL
A la hora de valorar las teorías sobre la patogénesis de la alergia, aparte de la desregulación de las células T (Tr y/o predominio Th2), hay que tener en cuenta otras que cada vez están tomando mas preponderancia y que se basan en la activación de las barreras epiteliales y del tejido conectivo subyacente. Además suele estar implicada la inmunidad natural (IN) y un reconocimiento poco específico, aunque muy eficaz, de los agentes agresores por parte de las células que intervienen en la IN. En los trabajos que se citan se demuestra que como iniciador de la respuesta alérgica , pueden co-existir junto con la teoría clásica del desbalance de los linfocitos T, otras como por ejemplo, las que se basan en una desregulación de la barrera epitelial que da lugar a un procesamiento de los alérgenos que activan la cascada inmunológica y las reacciones de hipersensibilidad (1).
![]() Hace aproximadamente una década Stephen T. Holgate describió la llamada Unidad Trófica Epitelio – Mesenquimatosa (UTEM) como responsable de la activación continuada y la inflamación y remodelamiento de las vías aéreas en el asma bronquial. La activación persistente del epitelio bronquial manda señales hacia las células mesenquimatosas subyacentes aumentando sus funciones efectoras y activando los mecanismos que intervienen en la perdida de la reversibilidad del proceso inflamatorio de las vías aéreas (2).
Hace aproximadamente una década Stephen T. Holgate describió la llamada Unidad Trófica Epitelio – Mesenquimatosa (UTEM) como responsable de la activación continuada y la inflamación y remodelamiento de las vías aéreas en el asma bronquial. La activación persistente del epitelio bronquial manda señales hacia las células mesenquimatosas subyacentes aumentando sus funciones efectoras y activando los mecanismos que intervienen en la perdida de la reversibilidad del proceso inflamatorio de las vías aéreas (2).
La atopia afecta de forma creciente a una gran parte de la población en los países desarrollados, sin embargo, en la gran mayoría de los atópicos, no hay una progresión del proceso alérgico hacia el asma. Por otra parte, aunque exista un componente elevado de sensibilización hacia uno u otro alérgeno común que favorece la aparición del asma, hay que reconocer que la propia inmunoterapia específica y otros tratamientos basados en el cambio de la predominancia de una población celular T sobre otra o en el bloqueo de citocinas, no siempre se acaba de resolver el problema de la curación total de la enfermedad asmática. Existen otros factores que modulan la enfermedad y que hacen que los tratamientos mas efectivos y seguros sean los sintomáticos, pues su complejidad patogénica supone una seria dificultad para poder tratar el asma desde sus bases y fundamentos originales.
Durante esta década han aparecido diversos trabajos reforzando la idea de que no solo son los alérgenos específicos los que mantienen la continuidad del proceso sino que los agentes externos ambientales polucionantes, virus respiratorios, tabaco, drogas etc., juegan un papel muy importante en esa persistencia de la enfermedad. Producen señales a través de la UTEM que propagan y amplifican la respuesta inflamatoria y el remodelamiento del proceso inflamatorio en la submucosa.
![]() Recientemente se ha publicado un trabajo del grupo finlandés de Risto Renkonen en el Hospital Central de la Universidad de Helsinki, que culmina una serie de ellos en los que han demostrado como es realmente la interacción del epitelio con esos agentes externos, utilizando avanzada tecnología como la microscopía electrónica de alta resolución con marcaje múltiple, la espectrometría de masas, proteomica y la transcriptómica. Es muy interesante el hecho de que la interacción de la barrera epitelial con los alérgenos u otras partículas es diferente en el caso de los enfermos alérgicos y de los sujetos sanos (3). No solo hay diferencias en las estructuras del epitelio que mantienen las uniones de las células epiteliales (Holgate describió alteraciones del cemento intercelular inducido por el humo del tabaco), sino que además el movimiento de las moléculas a través del epitelio hacia las células dendríticas que las rodean en la submucosa (células presentadoras), se realiza de forma selectiva (Renkonen) y de manera diferente entre sanos y alérgicos. Esto es fundamental para transportar el antígeno procesado hacia los ganglios linfáticos regionales correspondientes y para iniciar la respuesta inflamatoria frente a los agentes externos agresores.
Recientemente se ha publicado un trabajo del grupo finlandés de Risto Renkonen en el Hospital Central de la Universidad de Helsinki, que culmina una serie de ellos en los que han demostrado como es realmente la interacción del epitelio con esos agentes externos, utilizando avanzada tecnología como la microscopía electrónica de alta resolución con marcaje múltiple, la espectrometría de masas, proteomica y la transcriptómica. Es muy interesante el hecho de que la interacción de la barrera epitelial con los alérgenos u otras partículas es diferente en el caso de los enfermos alérgicos y de los sujetos sanos (3). No solo hay diferencias en las estructuras del epitelio que mantienen las uniones de las células epiteliales (Holgate describió alteraciones del cemento intercelular inducido por el humo del tabaco), sino que además el movimiento de las moléculas a través del epitelio hacia las células dendríticas que las rodean en la submucosa (células presentadoras), se realiza de forma selectiva (Renkonen) y de manera diferente entre sanos y alérgicos. Esto es fundamental para transportar el antígeno procesado hacia los ganglios linfáticos regionales correspondientes y para iniciar la respuesta inflamatoria frente a los agentes externos agresores.
El transporte de las moléculas del alérgeno se hace por medio de las caveolas que son las estructuras responsables del transporte transepitelial y de la endocitosis de los agentes externos en el aparato respiratorio y digestivo. Están consideradas como un tipo de “balsas lipídicas” integradas en la membrana de determinadas células endoteliales y epiteliales. Son pequeñas invaginaciones en la membrana ricas en lípidos (colesterol y esfingolipidos) y proteínas del tipo de la caveolina de 21kDa. Estas estructuras tienen sus inhibidores específicos por lo que se vislumbra una nueva era en el tratamiento de la enfermedad respiratoria con esas sustancias que impiden el transporte a través de la barrera y por tanto la activación posterior de la UTEM.
Por otra parte se han realizado diferentes estudios en el epitelio nasal de los transcriptos de RNA tisulares de los enfermos alérgicos y de los controles (RNA mensajero o mRNA), que cuando se transduce a proteína nos da una idea de cómo es la situación funcional en un tejido determinado y en un momento concreto y qué proteínas se han secretado en ese lugar y a que grupo funcional pertenecen. Pues bien, en estudios realizados en pacientes y controles durante la estación del polen y en invierno se ha visto que en el epitelio nasal de los sujetos normales había 605 transcriptos relacionados con lo que serán proteínas de regulación de la respuesta inmune citocinas, factores nucleares, mediadores etc., mientras en los alérgicos existía la mitad o sea 331 transcriptos, lo que quiere decir que existe la posibilidad de que en los alérgicos puede existir una inmunodeficiencia de la respuesta inmune local (barrera epitelial) que posibilita el paso a la submucosa de los agentes agresores que activan la UTEM y dan lugar a la enfermedad asmática.
El epitelio respiratorio no es el único ejemplo de la importancia de la integridad de la barrera epitelial en la respuesta inmune inflamatoria. En el caso de la dermatitis atópica la alteración de la función de la filagrina conlleva el desarrollo de la sensibilización a determinados alérgenos por alteración de la funcionalidad de la barrera cutánea o intestinal como en el caso de la alergia al cacahuete.
1*Holgate ST: Has the time come to rethink the pathogenesis of asthma? Curr Opin Allergy Clin Immunol 2010, 10:48-53.
2*Holgate ST, Davies DE, Lackie PM, et al. Epithelial-mesenchymal interactions in the pathogenesis of asthma. J Allergy Clin Immunol 2000; 105 (2 Pt 1):193 – 204.
3*Pirkko Mattila, Sakari Joenväärä, Jutta Renkonen, Sanna Toppila-Salmi and Risto Renkonen. Allergy as an epithelial barrier disease. Clinical and Translational Allergy 2011, 1:5 doi:10.1186/2045-7022-1-5 The electronic version of this article is the complete one and can be found online at: http://www.ctajournal.com/content/1/1/5
Contactar
Datos de contacto secretaría
Para contactar con la secretaría de SEAIC, si desea informarse sobre las actividades de la SEAIC, proporcionar información de interés o enviarnos propuestas de colaboración, dispone de los siguientes datos de contacto:
Contacto con la Secretaría Técnica de la SEAIC:
- Email: seaic@seaic.org
- Teléfono: 915 348 826 (horario de atención telefónica de 09:00 a 15:00 horas).
- Sede: calle de Agustín de Foxá, 25, Chamartín, 28036, Madrid.
IMPORTANTE: no se atienden consultas médicas:
Lamentamos informar que no ofrecemos servicios de consulta médica ni asesoramiento personalizado a pacientes. Recomendamos a todos los pacientes que consulten a su alergólogo de confianza para obtener un diagnóstico y tratamiento adecuado. Puede consultar el directorio de centros, el directorio de AAPP y usar la herramienta encuentra tu alergólogo en esta web.
Datos de contacto gabinete de comunicación
Para contactar con la oficina de prensa sobre cualquier asunto relacionado con comunicación, por favor diríjase por correo electrónico a ALABRA COMUNICACIÓN
Email: seaic-comunicacion@alabra.es
Mensajes
Asma Challenge formación
Formación Asma Challenge. Vive una experiencia interactiva y divertida resolviendo casos clínicos sobre asma y otras patologías alérgicas.
- Comienzo: 12 de mayo de 2025.
- Finalización: 15 de enero de 2026.
Coordinadores científicos: Dr. Javier Domínguez Ortega y Dr. Juan Carlos Millares.
Patrocinado por CHIESI y avalado por SEAIC.
![]() ASMA CHALLENGE (1353 descargas )
ASMA CHALLENGE (1353 descargas )
Reunión anual AlergoAragón 2025
XXVII Reunión Anual de la Asociación Aragonesa de Alergología (Alergoaragón)
«Debates sobre Alergología» en Sallent de Gallego del 9 al 12 de febrero de 2025.
BASES INMUNOLÓGICAS DE LOS FÁRMACOS BIOLÓGICOS EN ASMA GRAVE
- Asma, una patología inflamatoria
El asma es una de las patologías respiratorias más prevalentes en la actualidad. Se caracteriza por un aumento de la reactividad bronquial y, principalmente, por un componente inflamatorio a este mismo nivel. La prevalencia del asma es muy variable entre países, pero se podría considerar que entre el 5 y 10% de la población padece asma. Dentro de esta población existe un cierto número de pacientes que presentan un asma grave no controlada y que según varios estudios podrían suponer entorno al 4-5% de los mismos [1,2]. Para mejorar la respuesta terapéutica de los pacientes que no controlan bien su asma, han aparecido recientemente diferentes tratamientos biológicos que actúan frente a mecanismos fisiopatológicos específicos de la enfermedad.
En los últimos años se ha avanzado mucho en el estudio de la fisiopatología del asma, se ha mejorado de forma exponencial el conocimiento sobre la base inmunológica del asma. La utilización de diferentes técnicas, como las técnicas de imagen radiológicas de alta precisión, la citometría de flujo para estudiar la citología del esputo, o la transcriptómica que ayuda a identificar diferentes fenotipos moleculares, han supuesto un enorme progreso a la hora de plantear el diagnóstico, la clasificación y sobre todo el tratamiento del asma. Todo este conocimiento ha llevado a clasificar inicialmente al asma en fenotipo de inmunidad Th2 alta y de inmunidad Th2 baja (algo que posteriormente se ha modificado por el término T2, debido que las interleuquinas implicadas no son únicamente producidas por linfocitos Th2, sino que también actúan otras células inflamatorias).
El uso de biomarcadores es el siguiente paso, ayudando a clasificar los pacientes en uno u otro grupo. Para esta clasificación utilizamos principalmente los niveles de IgE sérica y el recuento de eosinófilos en sangre (aunque en ocasiones se puede utilizar también el recuento de eosinófilos en esputo). Según estos biomarcadores, pertenecerán al endotipo T2 alto aquellos pacientes con valores de IgE sérica ≥100 UI/L y recuento de eosinófilos en sangre ≥140 eosinófilos/mm3. Del mismo modo, aquellos pacientes que no cumplan alguno de estos 2 criterios se incluirán en el endotipo T2 bajo. Esta clasificación se puede ir ampliando con diferentes subgrupos en función de la edad de comienzo (temprana o tardía), de la patología asociada (atópica o de características intrínsecas), etc…
Finalmente, es importante hacer un repaso de las principales interleuquinas y moléculas inflamatorias relacionadas con la fisiopatología del asma, puesto que éstas son la mayoría de los casos la diana frente a la que actúan los fármacos biológicos. Las más importantes para el manejo del asma en la actualidad son (Tabla 1):
- IL-4: Favorece el cambio de isotipo de células B, favoreciendo el paso de linfocitos Th0 a Th2, lo que deviene en la producción de IL-4, IL-5, IL-9 e IL-13. Participa también en la síntesis de IgE, la regulación de los receptores de IgE, la migración de los eosinófilos hacía el tejido bronquial y alveolar, así como la producción de moco a través de la activación de mastocitos y basófilos. La IL-4 ejerce su efecto por interacción con un receptor de superficie específico presente en los linfocitos T [4].
- IL-5: Fundamental para el desarrollo, activación y migración de los eosinófilos. Se ha observado que ratones en los que existía una deficiencia del gen de la IL-5 hay una respuesta eosinofílica reducida frente a alérgenos [5]. La IL-5 ejerce su efecto por interacción con receptor formado por 2 subunidades: una cadena α exclusiva para la IL-5 y una cadena β común con los receptores de la IL-3 y del GM-CSF [6].
- IL-13: Comparte muchas características estructurales y formales con la IL-4 (con la que tiene una homología del 25%). Debido a ello la IL-4 puede interactuar tanto con su receptor específico como con el receptor de IL-13. Es segregada por linfocitos Th1 y Th2, así como por basófilos y mastocitos, por lo que no es una molécula Th2 específica. Sus acciones se solapan en gran parte con las de IL-4, como por ejemplo el reclutamiento y activación de eosinófilos. Puede relacionarse también con el proceso fibrótico asociado al asma. Finalmente actúa de forma importante en la producción de moco, gracias a la metaplasia de células mucosas caliciformes [7]. El receptor de la IL-13 consta de dos cadenas polipépticas, la IL-4α y la IL-13Rα1.
- IL-17: Promueve la activación de macrófagos y neutrófilos y favorece la liberación de otras citoquinas.
- TSLP: Se trata de una proteína perteneciente al grupo de las llamadas “alarminas” junto con IL-25 e IL-33. Su actividad incrementa la presencia de eosinófilos, los niveles de IgE y la hiperrespuesta bronquial. TSLP ejerce su función por interacción con un complejo de alta afinidad compuesto por el receptor de TSLP y el receptor IL-7 Rα [8].
- Prostaglandina D2: Ayuda al reclutamiento de células Th2 en la vía respiratoria.
| Tabla 1. Moléculas más relevantes implicadas en el proceso inflamatoriodel asma |
| Quimiocinas. Fundamentalmente expresadas por las células epiteliales, son importantes en el reclutamiento de las células inflamatorias en la vía aérea. |
| Cisteinil leucotrienos. Potentes broncoconstrictores liberados por mastocitos y eosinófilos. |
| Citocinas. Dirigen y modifican la respuesta inflamatoria en el asma y determinan su gravedad:
– IL-1 y TNFα: Amplifican la respuesta inflamatoria. – GM-GSF: Prolongan la supervivencia de los eosinófilos en la vía aérea. Citocinas derivadas del epitelio: – IL-33: Promueve las propiedades inflamatorias proalérgicas de las células CD4 y actúa como quimioatrayente de las células Th2. – IL-25: Implicada en la inflamación eosinofílica, en la remodelación y en la hiperreactividad bronquial (esta última más discutida). – TSLP: Induce eosinofilia, aumenta el nivel de IgE, la hiperrespuesta y el remodelado de la vía aérea. – IL-4: importante para la diferenciación de célulasTh2, el aumento de la secreción de moco y la síntesis deIgE. – IL-5: necesaria para la diferenciación y supervivencia de los eosinófilos. – IL-13: importante para la síntesis de la IgE y la metaplasia de las células mucosas. |
| Histamina. Liberada por los mastocitos, contribuye a la broncoconstricción y la respuesta inflamatoria. |
| Óxido nítrico. Potente vasodilatador producido predominantemente en las células epiteliales por la enzima óxido nítrico sintetasa inducible. |
| Prostaglandina D2. Broncoconstrictor derivado fundamentalmente de los mastocitos, está implicada en el reclutamiento de células Th2 en las vías respiratorias. |
| GM-GSF: factor estimulante de colonias de granulocitos y macrófagos, TNF: factor de necrosistumoral. |
Tabla 1: Modificado de GEMA 5.3 [3].
- Fármacos biológicos para el tratamiento del asma grave
En los últimos años han surgido una serie de fármacos que tratan de ayudar a controlar el asma en aquellos pacientes en los que no se consigue de la forma habitual. El tratamiento habitual del paciente asmático va encaminado a conseguir el control de la sintomatología, a prevenir las exacerbaciones y a prevenir la evolución a la obstrucción crónica del flujo aéreo. Este tratamiento se basa principalmente en la utilización de corticoesteroides inhalados (CSI), que puede ir asociada al uso de agonistas adrenérgicos β2 de corta (SABA) o larga duración (LABA). En aquellos pacientes en los que esta medicación no es suficiente (y que podían suponer hasta el 4-5% de los asmáticos, como ya hemos mencionado), solemos encontrar reagudizaciones e ingresos hospitalarios, así como el uso de corticoesteroides orales (CSO), por lo que nos referimos a ellos como pacientes con asma grave no controlada. Es en este grupo de pacientes en los que ha surgido la necesidad de utilizar estos nuevos fármacos biológicos, que van dirigidos frente a mecanismos fisiopatológicos específicos de la enfermedad.
A continuación, procedemos a realizar un breve resumen de los fármacos biológicos disponibles en la actualidad, que incluye sus principales características, tanto clínicas como farmacológicas. Se incluye al final de esta publicación el enlace a las fichas técnicas de todos los fármacos disponibles:
- Omalizumab: Fue el primer fármaco en ser comercializado para el tratamiento del asma grave, en este caso de origen alérgico. Se trata de un anticuerpo monoclonal recombinante (IgG1 kappa) que se une a la IgE libre, impidiendo que ésta se una a los receptores FcεRI de alta afinidad reduciendo así la cantidad de IgE libre e impidiendo que ésta realice su acción sobre las células diana. Su uso está autorizado para pacientes pediátricos con edades de 6 a 12 años, adolescentes y adultos, con valores de IgE en un rango entre 30 y 1500 UI/ml. Es un fármaco que se ha demostrado útil en la reducción de exacerbaciones asmáticas.
- Mepolizumab: Se trata de un fármaco antagonista de IL-5. Mepolizumab se une selectivamente y con elevada especificidad y afinidad a la IL5, impidiendo su unión a la cadena α del receptor de la interleucina 5 (IL-5Rα). De este modo, impide las acciones de la IL-5 sobre el ciclo biológico de los eosinófilos, lo que da lugar a una reducción en su producción y supervivencia. Se trata de un fármaco subcutáneo, cuyo uso está indicado para el tratamiento del asma eosinofílica severa (≥300 eosinófios por μL). Ha demostrado una clara mejoría del número de exacerbaciones y de los síntomas asociados del mismo, así como una leve mejoría del FEV1 y del uso de corticoesteroides.
- Reslizumab: Se trata de un fármaco antagonista de IL-5. Tiene un mecanismo de acción similar al Mepolizumab, difiriendo principalmente en su vía de administración, que en este caso es intavenosa.
- Benralizumab: A diferencia de mepolizumab y del reslizumab, benralizumab es un anticuerpo monoclonal humanizado IgG1 dirigido a la subunidad α del receptor de IL-5. Este receptor se expresa de forma específica en la superficie de eosinófilos y basófilos. Benralizumab es capaz de inhibir la activación de los eosinófilos, produciendo una depleción rápida y casi completa de los mismos por un mecanismo de citotoxicidad mediado por células NK.
- Dupilumab: En este caso, nos encontramos ante un anticuerpo monoclonal IgG4 que inhibe la vía inflamatoria mediante el bloqueo de forma específica de la subunidad α del receptor IL-4R. Como ya hemos mencionado previamente, IL-4R es un receptor sobre el que pueden actuar tanto IL4 como IL 13 y el bloqueo se produce en los receptores de tipo 1 y 2. El receptor tipo 1 se encuentra presente en linfocitos B y T, monocitos, eosinófilos y fibroblastos, mientras que el tipo 2 se encuentra presente en monocitos, fibroblastos, eosinófilos, células epiteliales y células de músculo liso. IL-4 se une a los receptores tipo 1 y 2, mientras que IL-13 se une a los receptores tipo 2. Dupilumab está indicado en el tratamiento del asma grave en niños a partir de 6 años, adolescentes y adultos de endotipo T2, especialmente en aquellos con fenotipo T2 alto. El uso de Dupilumab ha demostrado mejoría respecto al número de exacerbaciones, capacidad pulmonar así como, en menor grado, en el uso de corticoesteroides orales.
- Tezepelumab: El último fármaco que ha sido comercializado para el tratamiento del asma grave. El tezepelumab es un anticuerpo monoclonal (IgG2λ) dirigido contra la linfopoyetina estromal tímica (TSLP) impidiendo su interacción con el receptor heterodimérico de TSLP. El bloqueo de TSLP con tezepelumab reduce un amplio espectro de biomarcadores y citoquinas asociados con la inflamación de las vías respiratorias (p. ej. eosinófilos en sangre, eosinófilos de la submucosa de las vías respiratorias, IgE, FeNO, IL-5 e IL-13); sin embargo, el mecanismo de acción de tezepelumab en asma no se ha establecido definitivamente. Tezepelumab está indicado como tratamiento de mantenimiento adicional en adultos y adolescentes a partir de 12 años con asma grave. Ha demostrado la reducción de exacerbaciones, tanto si se definen como uso de corticoides orales como si precisan atención hospitalaria. También ha demostrado mejorar la función pulmonar y la percepción de la calidad de vida.
El desarrollo de nuevos fármacos biológicos se encuentra ahora en pleno proceso de expansión, por lo que es muy probable que en los próximos años podamos hablar de multitud de nuevos fármacos (algunos de ellos ya en pleno desarrollo). Del mismo modo, el conocimiento cada vez más profundo de la base inmunológica de la patología asmática, hace pensar que nuevas vías y nuevos enfoques de tratamiento se abrirán paso en el futuro. Estaremos atentos a todo ello y lo analizaremos cuando llegue ese momento.
BIBLIOGRAFÍA:
- Quirce S., Plaza V., Picado C., Vennera C., Casafont J. Prevalence of uncontrolled severe persistent asthma in pneumology and allergy hospital unitis in Spain. J Investig Allergol Clin Immunol. 2011;21(6):466–471.
- Domingo Ribas C., Sogo Sagardia A., Prina E., Sicras Mainar A., Sicras Navarro A., Engroba Teijeiro C. Late Breaking Abstract – Prevalence, characterization and costs of severe asthma in Spain (BRAVO 1) Eur Respir J. 2020;56(Suppl 64):4639.
- GEMA 5.3. Guía Española para el Manejo del Asma. 2023. Disponible en: https://www.gemasma.com/
- Izuhara K, Shirakawa T. Signal transduction via interleukin-4 receptor and its correlation with atopy. Int J Mol Med 1999; 3: 3-10.
- Greenfeder S, Umland SP, Cuss FM et al. The role of interleukin-5 in allergic eosinophilic disease. Respir Res 2001; 2: 71-79.
- Tavernier J, Devos R, Cornelis S, Tuypens T, van der Heyden J, Fiers W, Plaetinick G. A human high affinitiy interleukin-5 receptor (IL5R) is composed of an IL5 specific α chain and a β chain shared with the receptor for GM-CSF. Cell 1991; 66: 1175-1184.
- Tomkinson A, Duez C, Cieslewicz G et al. A murine Il-4 receptor antagonist that inhibits IL-4 and IL-13 induced responses prevents antigen induced airways eosinophilia and airway hiprresponsiveness. J Immunol 2001; 166: 5792-5800.
- Bagnasco D, De Ferrari L, Bondi B, Candeliere MG, Mincarini M, Riccio AM, Braido F. Thymic Stromal Lymphopoietin and Tezepelumab in Airway Diseases: From Physiological Role to Target Therapy. Int J Mol Sci. 2024 May 29;25(11):5972.
FICHAS TÉCNICAS:
- Omalizumab: https://cima.aemps.es/cima/dochtml/ft/05319008/FT_05319008.html
- Mepolizumab: https://cima.aemps.es/cima/dochtml/ft/1151043001/FT_1151043001.html
- Reslizumab: https://cima.aemps.es/cima/dochtml/ft/1161125001/FichaTecnica_1161125001.html
- Benralizumab: https://cima.aemps.es/cima/dochtml/ft/1171252001/FT_1171252001.html
- Dupilumab: https://cima.aemps.es/cima/dochtml/ft/1171229006/FT_1171229006.html
- Tezepelumab: https://cima.aemps.es/cima/dochtml/ft/1221677001/FT_1221677001.html
Consejos para disfrutar de las navidades a pesar de la alergia alimentarias
Como sabemos, la temporada navideña suele estar llena de alegrías e ilusiones, pero puede resultar una época estresante y un desafío si su hijo padece de alergias alimentarias, ya que representa un momento especialmente crítico al aumentar el riesgo de sufrir una reacción alérgica. Los motivos pueden ser diversos:
- Celebraciones fuera del hogar, que conllevan un menor control sobre la manipulación y preparación de los alimentos.
- Menús navideños que incluyen alimentos que causan con frecuencia reacciones alérgicas como el huevo, la leche, frutos secos, pescados, mariscos y frutas, presentes en muchos platos y productos consumidos durante las fiestas, por lo que el riesgo de ingestión accidental por parte de los niños es mayor.
- No disponer de un etiquetado con la información completa y detallada de los alérgenos que contienen los productos que se consumen.
- En esta época se ingieren alimentos que no se toman de forma habitual en la dieta el resto del año, por lo que los niños tendrán contacto por primera vez con ellos.
- En la mesa se sirve una amplia variedad de platos, lo cual aumenta el riesgo de contaminación cruzada cuando existe una alergia alimentaria.
Por todas estas circunstancias, es necesario extremar las precauciones que se deben seguir y adaptar los platos que se preparen a las necesidades de los niños para evitar reacciones alérgicas. Con la intención de que los padres se sientan más seguros y preparados para minimizar los riesgos durante las Navidades, recopilamos las siguientes recomendaciones:
- Si han decidido viajar, deben tener muy en cuenta una serie de factores como la gastronomía, el medio de transporte, el idioma y la atención sanitaria del país de destino.
- Si deciden acudir a un restaurante, deben leer con atención la carta de alérgenos e informar a su camarero sobre las alergias alimentarias. Si lo considera necesario, solicite hablar con el gerente y/o el cocinero para que no tenga ninguna duda de que la cocina ha sido informada y resolver cualquier inquietud.
- Si es en tu casa: aunque implique mayor esfuerzo, ganarás en seguridad y tranquilidad, ya que decidirás el menú y tendrás el control en la elección de los ingredientes, preparación y manipulación de los alimentos que se servirán.
- Si os invitan a comer fuera, comuníquese con anticipación con el anfitrión, es importante que la persona que organiza la comida conozca las alergias de su hijo, así como las medidas de prevención necesarias en la manipulación y preparación de los alimentos.
- Ofrézcase a colaborar con el anfitrión en la creación y adaptación de un menú seguro, incluyendo preferiblemente recetas que no contengan los alimentos implicados, garantizando de esta manera que no se produce su ingestión accidental. Las asociaciones de pacientes con alergias alimentarias ofrecen en sus páginas web recetas alternativas para satisfacer necesidades dietéticas específicas o por categorías libres del alérgeno alimentario.
- Debe leer correctamente los etiquetados: es importante conocer la composición detallada de todos los productos que se van a consumir para identificar los alérgenos que contienen.
- Evitar la exposición por inhalación: algunos niños con alergia alimentaria pueden presentar síntomas cuando respiran los vapores que desprenden algunos alimentos durante su cocción.
- Conocer las medidas de prevención en la preparación de las comidas tales como lavarse las manos antes y después de manipular alimentos, limpiar la superficie de preparación, utilizar recipientes y utensilios diferentes para evitar su contaminación cruzada.
- Al preparar la mesa, mantener los alimentos libres de alérgenos en una ubicación diferente, recuerde usar utensilios para servir por separado cada plato y no usar fuentes compartidas con la intención de evitar contaminación cruzada.
- Controlar los alimentos que se comen por primera vez. En estas fechas se prueban algunos alimentos potencialmente alergénicos y con mucha frecuencia encubiertos.
- Es importante proporcionar al niño con alergia alimentaria un entorno lo más inclusivo posible, brindándole una experiencia que le permita desarrollar más autonomía y ampliar sus habilidades sociales. Las restricciones excesivas (ej: aislamiento a la hora de las comidas o limitar la participación del niño en las celebraciones) podrían resultar en un aislamiento social y sentimientos asociados de depresión o ansiedad.
Por último, además de todas las precauciones anteriores es imprescindible tener en cuenta las siguientes consideraciones generales:
- Es muy importante que sepan reconocer los síntomas de una reacción alérgica y valorar su gravedad, con el fin de instaurar de forma precoz el tratamiento más adecuado.
- Siempre deben disponer del tratamiento para una reacción alérgica como son la adrenalina autoinyectable, antihistamínicos y/o corticoides pautados por su alergólogo.
- Tanto los padres como el niño deben saber reconocer qué alimentos están implicados y deben evitar. La educación del niño sobre su alergia alimentaria es esencial para conseguir evitar reacciones no deseadas.
Las fechas navideñas se acercan, no son pocas las tentaciones que nos empujan a celebrar unas fiestas como las de toda la vida, pero por segundo año consecutivo continúan condicionadas por la pandemia de Coronavirus. Ahora más que nunca, debemos respetar y cumplir las recomendaciones y restricciones en vigor dadas por las autoridades sanitarias frente al COVID 19. Con ello, evitaremos poner en riesgo a nuestras familias y a los demás, ayudándonos a mantenernos seguros mientras disfrutamos de las Navidades.
Dorimar Brugaletta Matheus. Hospital del Vinalopó, Elche, Alicante. Comité de Alergia Infantil SEAIC.
BIBLIOGRAFIA.
- Muraro A, Agache I, Clark A, Sheikh A, Roberts G, Akdis CA, et al. European Academy of Allergy and Clinical Immunology. EAACI food allergy and anaphylaxis guidelines. 2014 Oct: 69(10): 1428. PMID: 24905609. doi: 10.1111/all.12441. Epub 2014 Jun 18.
Carta del Presidente – Diciembre de 2013
Queridos soci@s,
El tiempo vuela y ya me encuentro en la recta final de mi tiempo de trabajo al frente de SEAIC. Empiezan ya a tomar forma clara muchos de los proyectos y objetivos definidos en el plan de renovación, como podréis comprobar en la memoria anual, ya disponible en nuestra página Web. Sí quiero destacar algunos puntos importantes.
En primer lugar, hemos completado el cambio de sede que se extiende a la Fundación, que queda domiciliada en la sede de Ros Petit, compañeros de hace ya mucho tiempo en las labores de asesoría fiscal y contable, y también jurídica en estos últimos tres años. Se estrecha una relación marcada por un servicio profesional excelente que es eje fundamental en la buena marcha de una fundación. Ros Petit realizará también todas las labores de la gestión administrativa del día a día, completando de esta forma todas las tareas de puertas adentro. El contacto directo con asociados se realizará a través de María Jesús Hernández, como sabéis la actual secretaria de SEAIC.
En segundo lugar, el plan de desarrollo profesional avanza, iniciando su segunda fase de acreditación de unidades de excelencia, que serán responsables del nivel avanzado de formación que va más allá del mero conocimiento teórico y que es el eje central de la adquisición de las distintas competencias. Mi agradecimiento a todos los implicados y en especial a Eduardo Fernández Ibáñez, presidente de nuestro Comité de formación continuada y verdadero motor de este macro-proyecto.
Quiero también mencionar los registros y estudios en red promovidos por distintos comités que aprovechan una de nuestras mayores fortalezas, el que seamos una red de especialistas. Todos podemos colaborar en este tipo de investigación y ser protagonistas de la generación de nuevo conocimiento de calidad. Estoy seguro que algunos de estos proyectos, como el estudio de diagnóstico de la alergia a beta-lactámicos en la infancia, APENIN, modificarán nuestra práctica clínica. Agradezco a todas las personas involucradas con su esfuerzo, en especial a los presidentes y miembros de los comités técnicos que son promotores o coordinan alguna de estas actividades.
Nuestra revista Journal of Investigational Allergology and Clinical Immunology se adecúa a los tiempos y estrenará este próximo año su versión on-line, que será su principal forma de distribución. La puesta en marcha del nuevo sistema de manejo editorial de los artículos se ha culminado también con éxito. Por tanto han sido muchas horas de trabajo extra de todo el comité editorial y de su secretaría que tampoco quiero olvidar.
Felicidades a la Red de aerobiología que está completando con éxito la tarea de ampliar el número de estaciones en toda España. Ya son 52 los puntos que aportan información periódica a la red. El acceso a esta información es muy versátil, incluyendo la forma tradicional de la página web o las aplicaciones para teléfonos inteligentes como Alerta Polen o Polen Control, que combinan las necesidades tanto de los especialistas como de los pacientes.
Enhorabuena también a los miembros de los comités local y científico del Simposio de alergia a himenópteros celebrado en Granada por su alta calidad en todos sus aspectos científicos y sociales. El listón ha quedado de nuevo colocado muy alto. Ánimo, por tanto, para los organizadores de Salamanca 2014 que tienen ya un programa muy avanzado, muy atractivo y de gran calidad y también a los organizadores de Sevilla 2015 que, por las noticias que nos llegan a la Junta, ya se han puesto en marcha.
No quiero olvidar la nueva edición del Tratado de Alergología 2014, cuyo líder es de nuevo nuestro vicepresidente, Ignacio Dávila. Es ciertamente un gran esfuerzo que todos los asociados, en sus anteriores ediciones, habéis sabido valorar y utilizáis regularmente en vuestra práctica. Es por tanto necesario garantizar su actualización.
Para el próximo año será importante también colaborar en el estudio Alergológica 2014, tanto en la fase del Mapa de atención alergológica para aquellos que sean responsables de unidades asistenciales, como en el estudio epidemiológico donde queremos contar con la participación activa de todos vosotros de forma que tengamos un nuevo retrato, mas fidedigno, si cabe, del perfil del paciente alérgico y de la asistencia que recibe.
Agradecimiento especial a todas las empresas colaboradoras, puesto que sin su apoyo muchas de estas acciones no hubieran sido posibles. El esfuerzo de la Junta, en especial de su Comisión permanente, está siendo muy importante para extender estos apoyos y adecuarlos a los estándares actuales.
Por último, desearos, de todo corazón, que en este próximo año se cumplan todas vuestras expectativas personales y profesionales. Espero que estos días os sirvan de descanso y felicidad y también para vuestras familias, a las que no puedo dejar de agradecer la gran cantidad de horas que ceden generosamente a SEAIC.
Un fuerte abrazo.
José María Olaguibel
—————————————–
Documento para la descarga:
Prueba votaciones
VOTACIONES RENOVACIÓN DE CARGOS DE LA JUNTA DIRECTIVA 2024
- En reunión de Junta Directiva del 29 de junio de 2024, el Prof. Ignacio Jesús Dávila González, presidente de nuestra Sociedad, convocó las elecciones para la renovación de cargos de la Junta Directiva.
- Según el artículo 28 de los estatutos de la SEAIC: podrán votar todos los socios de la SEAIC, independientemente de su categoría (socios numerarios, prenumerarios, adheridos, de honor, eméritos y de mérito).
![]() Contenido disponible solo para socios. Si aún no has iniciado sesión con tus credenciales, házlo aquí y después regresa a esta página.
Contenido disponible solo para socios. Si aún no has iniciado sesión con tus credenciales, házlo aquí y después regresa a esta página.
Importante: en caso de no recordar tus claves de acceso (nombre de usuario + contraseña) es necesario solicitarlas con anterioridad a la webmaster a través de este enlace (formulario «recuperar credenciales y acceso a la página»).
Acreditación UAG
Acreditación de Unidades de Asma Grave
A continuación puede encontrar los documentos para guiarle a través del proceso de acreditación de una Unidad de Asma Grave:
Guía de acreditación de Unidades de Asma Grave (UAG)
![]() Guía de acreditación de Unidades de Asma Grave(7875 descargas)
Guía de acreditación de Unidades de Asma Grave(7875 descargas)
1. Introducción
- Importancia de las Unidades de Asma Grave
- Experiencia: Unidades de Asma Grave acreditadas
- Periodos de entrega de documentación y evaluación
2. Procedimiento
- Tipos criterios
- Listado documentos requeridos
- Checklist Criterios acreditación
1. Introducción
1.1. Importancia de las Unidades de Asma Grave
La estimación actual es que del 3 al 10% de los adultos asmáticos padecen asma grave, y el asma pediátrica grave afecta hasta al 2,5% de todos los niños con asma. Sin embargo, estos pacientes tienen un impacto importante sobre los costes sanitarios y el consumo de recursos: estudios previos en nuestro país han estimado el coste del asma grave en 8554
€ / paciente / año.
En pacientes que presentan síntomas crónicos de asma grave es necesario un estudio riguroso y sistemático, aunque, al mismo tiempo, muchos de estos pacientes presentan
particularidades que requieren un estudio individualizado. Estas dos realidades han dado lugar a pautas de consenso que aconsejan identificar y controlar el asma grave en consultas especializadas y preferentemente multidisciplinarias, que se han implementado como Unidades de Asma Grave. Esta situación se ha visto reforzada, en los últimos años, con el desarrollo de fármacos biológicos específicos para el tratamiento de estos pacientes, con indicaciones precisas y criterios de seguimiento muy específicos.
En 2015, el comité de asma de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), abordó la tarea de establecer los requisitos necesarios para la acreditación de las unidades de asma grave en todo el territorio nacional.
Los objetivos de este proceso fueron mejorar la atención clínica de los pacientes con asma grave unificando criterios de buena práctica, estructurar y facilitar el manejo clínico de estos pacientes y promover la investigación en asma grave. También se planteó como objetivo fundamental incrementar la educación del paciente asmático: es conocido que una formación adecuada aumenta el cumplimiento terapéutico y el control de la enfermedad.
La evaluación de las unidades se basa en la definición de unos criterios que se clasificaron en tres niveles: esenciales, recomendables y de excelencia. Según el grado de cumplimiento las unidades fueron acreditadas como unidad de asma grave (UAG) o como UAG de Excelencia.
1.2. Experiencia: Unidades de Asma Grave acreditadas
Desde que se inició en 2015 el proceso de acreditación de UAG por parte de SEAIC se han acreditado, hasta noviembre 2020, un total de 33 Unidades, de las que 22 han obtenido la acreditación como Unidades de Excelencia.
Se puede consultar el listado de UAG acreditadas en la web de SEAIC en el siguiente enlace: https://www.seaic.org/profesionales/acreditacion-unidades-de-asma- grave/unidades-de-asma-grave-acreditadas
1.3. Periodos de entrega de documentación y evaluación
El periodo de entrega de documentación está abierto permanentemente. Dos veces al año (30 de abril y el 31 de octubre) se evalúan las peticiones recibidas los seis meses previos, emitiéndose la resolución dentro de los 6 meses siguientes.
La sistemática de evaluación y acreditación si procediera será la siguiente:
- Solicitudes recibidas entre el 1 de noviembre y el 30 de abril del siguiente año: el grupo acreditador responderá antes del 31 de octubre de dicho año.
- Solicitudes recibidas entre el 1 de mayo y el 31 de octubre: el grupo acreditador responderá antes del 30 de abril del siguiente.
Tras obtener la acreditación correspondiente, desde la secretaría de la SEAIC se remitirá tanto a unidad solicitante, como a la Dirección /Gerencia del centro sanitario un Diploma acreditativo de la evaluación realizada
En el caso de que la Unidad sea acreditada, el acto oficial y la entrega del Diploma Oficial de acreditación al responsable de la Unidad tendrá lugar en la ceremonia de clausura del siguiente congreso/simposio de la SEAIC.
Así mismo, los centros acreditados como unidades de excelencia que lo deseen, podrán participar en el programa de estancias formativas dentro del proceso de Desarrollo Profesional Continuado (DPC) de la SEAIC, consistente en la realización de estancias en esos centros de alergólogos previamente seleccionados.
2. Procedimiento
2.1. Tipos de criterios
Se establecen 3 tipos de criterios, imprescindibles, recomendables y de excelencia.
Para obtener la acreditación como Unidad de Asma Grave se deben cumplir el 100% de los criterios imprescindibles y el 70% (≥10) de los criterios recomendables.
Se establece también una acreditación para las unidades de asma grave con mención de excelencia a aquellas que cumplan al menos el 80% (≥13) de los criterios de excelencia.
En el Anexo 1 se puede consultar el listado de los diferentes criterios.
2.2. Listado de documentos requeridos
El listado completo de documentos a aportar puede verse en el Anexo 2. Por su relevancia destacamos el Informe del Coordinador, el Organigrama y el Inventario de la Unidad.
Informe del Coordinador
Como responsable de la Unidad, el Coordinador debe dar fe de que se cumplen los criterios de acreditación. Es su responsabilidad que toda la información que se incluye en dicho informe sea veraz y exacta.
El informe debe responder y justificar, de forma individual, cada uno de los criterios imprescindibles y recomendables y, en el caso de optar a excelencia, los criterios de excelencia.
Organigrama
El Organigrama debe aportarse como un documento aparte, separado del Informe del Coordinador. Debe recoger de forma sistemática toda la información que se señala en el Anexo 2 en el apartado Organigrama.
Se recomienda realizar un esquema o figura donde se recojan todos los miembros de la Unidad, especificando sus funciones, responsabilidades, los procedimientos, etc.
Inventario de la Unidad
El inventario debe ser exhaustivo, incluyendo todo el material disponible en la Unidad: espacio físico, consultas, mobiliario, aparataje, material ofimático, material educativo disponible incluyendo dispositivos para entrenamiento, cuestionarios, material didáctico, vídeos explicativos, etc., equipamiento para tratar una crisis de asma o una reacción alérgica grave, carro de parada, desfibrilador, material para ventilación, soporte circulatorio, fluidos, nebulizadores, monitorización de pico de flujo, equipamiento para espirometría, material para prueba de broncodilatación, pruebas de exposición a broncoconstrictores directos y/o indirectos, test de ejercicio, determinación de FeNO, estudio de celularidad en esputo inducido, equipamiento para los estudios de exploración y funcionalismo nasal: rinometría, fibroscopia nasal, FENO nasal, etc.
2.3. Checklist de Criterios acreditación
En el Anexo 3 se encuentra el checklist de criterios de acreditación, donde se recogen los diferentes criterios y la forma de justificar cada uno de ellos. Se recomienda seguir este checklist a la hora de confeccionar el Informe del Coordinador y presentar la documentación, con el fin de facilitar el trabajo de evaluación.
Anexo 1: listado de criterios para la acreditación de UAG
![]() Anexo 1: Listado de criterios para la acreditación de Unidades de Asma Grave(7680 descargas)
Anexo 1: Listado de criterios para la acreditación de Unidades de Asma Grave(7680 descargas)
Criterios imprescindibles
Para obtener la acreditación como Unidad de Asma Grave se deben cumplir el 100% de los criterios imprescindibles (CI):
- CI9: La UAG permite la cita prioritaria a pacientes con un empeoramiento de su situación basal.
- CI10: El sistema de citaciones de la UAG tiene en cuenta que el tipo de pacientes evaluados requieren mayor dedicación de tiempo, tanto de primeras visitas como en consecutivas.
- CI11: La Unidad tiene designado un médico alergólogo responsable de la misma.
- CI12: Existe un organigrama con la distribución de funciones y responsabilidades que es conocido por los miembros de la UAG y del Servicio de Alergología
- CI13: La UAG incluye entre su personal al menos un DUE con experiencia en el manejo del asma grave y de las técnicas de exploración respiratoria.
- CI14: La Unidad basa su actividad clínica en las recomendaciones de manejo del asma de los consensos vigentes avalados por la SEAIC y tiene una cartera de servicios acorde a estas guías.
- CI16: La UAG dispone del instrumental, mobiliario y material ofimático necesario para el desarrollo de su cartera de Todo este material está inventariado.
- CI17: La UAG realiza periódicamente la revisión de su aparataje, que tiene encomendada al servicio de mantenimiento de su hospital o a otra empresa externa suficientemente capacitada.
- CI19: Existe una persona encargada de determinar la periodicidad de la calibración del aparataje y responsable de que esta calibración se lleve a cabo.
- CI20: La calibración de los instrumentos de medida y de pruebas de función pulmonar se realiza con la periodicidad recomendada por el fabricante.
- CI24: Todos los sistemas de información en los que se recopilan datos de pacientes cumplen con la Ley de Protección de Datos.
- CI25: La UAG dispone de los medios necesarios para tratar una crisis de asma o una reacción alérgica grave.
- CI26: Existe un responsable de revisar periódicamente la disponibilidad de los medios necesarios para el tratamiento de una crisis de asma o una relación alérgica grave en sus
- CI27: Existe un responsable encargado de la revisión periódica, por medio de un libro de registro, de la caducidad de los medicamentos que existen en la UAG y del control de temperatura de los medicamentos que lo necesiten.
- CI28: Existen hojas de consentimiento informado, que se cumplimentan antes de la realización de cualquier prueba de riesgo, con una copia para el paciente y otra copia para el archivo de la UAG.
- CI30: Existe un plan escrito de medidas higiénicas para disminuir el riesgo de transmisión de enfermedades, aplicable a pacientes, personal e instalaciones implicados en los estudios de función pulmonar y otros procedimientos diagnósticos y terapéuticos, de acuerdo las recomendaciones de la SEAIC.
- CI35: La UAG tiene entre sus objetivos la realización de investigación clínica sobre asma, con una actividad constatada mínima de una publicación anual en una revista especializada o de una presencia anual a un congreso.
- CI69: La UAG sigue la nomenclatura y protocolo en vigor utilizados en los documentos avalados por SEAIC para designar y valorar a los pacientes con Asma Grave persistente no
La cartera de servicios incluye los siguientes servicios médicos:
- CI38: Primeras visitas procedentes del Servicio de Alergología.
- CI39: Interconsultas procedentes de los servicios de Urgencias y de otros especialistas.
- CI40: Consultas
- CI41: Elaboración de informe clínico en todos los casos al acabar el estudio inicial del paciente así como en las consultas sucesivas en caso de que existan cambios en el diagnóstico o tratamiento que lo hagan necesario.
La cartera de servicios incluye los siguientes servicios de educación para la salud:
- CI42: Educación en
- CI43: Valoración de la técnica de inhalación y educación sobre la misma.
La evaluación del paciente incluye las siguientes valoraciones periódicas:
- CI46: Valoración de gravedad de la enfermedad siguiendo las recomendaciones de las GEMA o GINA junto con la historia clínica y exploración física, con especial relevancia en la dosis de tratamiento de corticoides inhalados prescrita y otros
- CI47: Valoración del grado de control de la enfermedad mediante historia clínica y exploración física utilizando los criterios de las guías GEMA o GINA y usando herramientas como ACT o ACQ y función pulmonar.
- CI48: Valoración del control de las comorbilidades
- CI49: Valoración de los factores
La cartera de servicios incluye los siguientes estudios alergológicos:
- CI51: Estudios alergológicos in
- CI52: Pruebas de exposición controlada con alérgenos: nasal, conjuntival, bronquial.
- CI53: Estudios alergológicos in vitro: IgE total y específica, IgG específica, triptasa.
La cartera de servicios incluye las siguientes pruebas funcionales respiratorias:
- CI57: Monitorización pico
- CI58: Espirometría, Curva flujo/volumen.
- CI59: Test
- CI60: Pruebas de exposición a agentes broncoconstrictores directos y/o indirectos.
La cartera de servicios incluye al menos uno de los siguientes estudios de inflamación bronquial:
- CI62:
La cartera de servicios incluye las siguientes prestaciones terapéuticas:
- CI64: Capacidad para utilizar tratamientos biológicos en los pacientes en los que estén indicados y de realizar los controles necesarios para la valoración de su eficacia y seguridad.
- CI65: Uso de medicamentos en
Criterios recomendables
Para obtener la acreditación como Unidad de Asma Grave se deben cumplir el 70% de los criterios recomendables (CR):
- CR1: La UAG tiene definidos los criterios de derivación que deben cumplir los pacientes que son remitidos para su
- CR3: La UAG está señalizada físicamente en el centro
- CR7: Existe un plan de reuniones periódicas (al menos una al año) con los miembros del servicio de Alergología en las que se explica el funcionamiento y actividad asistencial de la UAG.
- CI15: La UAG funciona como una unidad multidisciplinar: existen profesionales de referencia de otras especialidades (EJ. ORL, neumología, gastroenterología, psiquiatría o psicología) para la valoración de comorbilidades, con los que se desarrollan sesiones conjuntas al menos una vez al año (de forma individual o con varias especialidades en la misma sesión).
- CR18: Existe un procedimiento para comunicar si detecta alguna anomalía de funcionamiento del aparataje.
- CR21: La actividad de la UAG se realiza en un entorno apropiado con acceso al material educativo y al aparataje necesarios para su actividad.
- CR22: La UAG cuenta con un sistema de información con datos de su actividad para facilitar su gestión y evaluar el cumplimiento de los objetivos.
- CR29: La UAG cuenta con el apoyo de un hospital de día para efectuar procedimientos que aconsejen ser realizados en ambiente hospitalario.
- CR31: La UAG dispone de información anual sobre la actividad esencial realizada.
- CR37: La UAG organiza sesiones clínicas periódicas.
La cartera de servicios incluye los siguientes servicios de educación para la salud:
- CR44: Educación sobre la técnica de pico
- CR45: Plan de automanejo por
La evaluación del paciente incluye las siguientes valoraciones periódicas:
- CR50: Valoración de la calidad de vida por medio de cuestionarios (miniAQLQ en asma y SPRINT en rinitis).
La cartera de servicios incluye los siguientes estudios alergológicos:
- CR55: La UAG dispone de medios y protocolo para la realización de test de provocación con AINE con control espirométrico.
La cartera de servicios incluye estas otras prestaciones:
- CR67: Colaboración en docencia y formación continuada de
Criterios de excelencia
Se establece también una acreditación para las unidades de asma grave con mención de excelencia a aquellas que cumplan al menos el 80% de los criterios de excelencia (CE):
- CE2: La derivación a las UAG se realiza desde el propio servicio de Alergología, desde el servicio de Urgencias o desde cualquier otra especialidad hospitalaria.
- CE4: La UAG aparece en la cartera de servicios del Servicio de Alergología o en algún documento similar como memoria de actividades o documentos oficiales internos del Servicio.
- CE5: La UAG dispone de una cartera de servicios
- CE6: La UAG dispone de una hoja de derivación para solicitar el acceso a la misma.
- CE8: La UAG, en colaboración con el Servicio de Alergología al que pertenece, desarrolla actividades puntuales (al menos una al año) o continuadas en Atención Primaria, en las que da a conocer la cartera de servicios entre los médicos de AP de su área.
- CE23: La UAG tienen definida una base de datos que completa en cada consulta y que permite la explotación de la información.
- CE32: La UAG cuenta con un documento que permite la realización de reclamaciones y un mecanismo de respuesta a las mismas. Pueden utilizarse las del propio servicio o centro
- CE33: La UAG realiza encuestas de satisfacción a los usuarios de forma periódica y cuenta con un buzón de sugerencias y
- CE34: La UAG dispone de un plan de calidad y mejora continua, que es conocido por sus profesionales, y que identifica las áreas de mejora.
- CE36: La UAG colabora con estudios multicéntricos con otras
La cartera de servicios incluye los siguientes estudios alergológicos:
- CE54: Acceso a la utilización de extractos alergénicos no habituales para la su utilización en pruebas diagnósticas específicas, como los test de provocación bronquial (o nasal) específica necesarias para el diagnóstico de asma ocupacional, intolerancia a AINEs o sensibilidad a alérgenos no habituales.
- CE56: La UAG dispone de medios y protocolo para la realización de pauta de desensibilización a AINE.
La cartera de servicios incluye las siguientes pruebas funcionales respiratorias:
- CE61: Test de ejercicio o
La cartera de servicios incluye al menos uno de los siguientes estudios de inflamación bronquial:
- CE63: Estudio de la celularidad del esputo
La cartera de servicios incluye las siguientes prestaciones terapéuticas:
- CE66: Estudios de exploración y funcionalismo
La cartera de servicios incluye estas otras prestaciones:
- CE68: Investigación con personal de apoyo.
Anexo 2: listado de documentos requeridos para solicitar la acreditación de una UAG
CI: Criterio Imprescindible CR: Criterio recomendable CE: Criterio de excelencia
- Organigrama de la UAG (Contenido especificado en "organigrama").
- Informe en el que coordinador de la UAG como responsable de la misma, dé fe de que se cumplen, los puntos referentes a su UAG que se especifican al final del documento. Contenido especificado en "Informe del coordinador").
- Inventario de la UAG (Contenido especificado en "Inventario)
- Curriculum vitae del alergólogo coordinador (CI11). Debe acreditar Formación específica en Asma Grave (Proactive, otros cursos)
- Curriculum vitae de DUE/DUEs a cargo de la UAG: referido a su experiencia específica en el manejo del asma grave y de las técnicas de exploración respiratoria (CI13). Recomendable Curso Formación Asma Grave.
- Informe de la última revisión del equipamiento de la UAG (CI17). Adjuntar
- Plantilla del libro de registro de la caducidad de los medicamentos que existen en la UAG y del control de temperatura de los medicamentos que lo necesiten (CR27)
- Ejemplo anonimizado de plan de automanejo en asma (CR45)
- Protocolo provocación con AINE con control espirométrico (CR55)
- Protocolo para la realización de pauta de desensibilización a AINE (CE56)
- Protocolo/s para las diferentes pruebas de exposición a broncoconstrictores directos y/o indirectos (CI60)
12. Protocolo de test de ejercicio o similar (CE61)
- Modelo de hoja de derivación de pacientes a la Si es telemático imprimir o captura de pantalla (CE6)
- Hoja modelo de citaciones de consulta de UAG anonimizada (CI10)
- Datos del último año de la actividad asistencial realizada (número de pacientes evaluados, número de visitas por paciente, exploraciones, etc) (CR31)
- Documento de consentimiento informado, que se cumplimentan antes de la realización de cualquier prueba de riesgo, con una copia para el paciente y otra copia para el archivo de la UAG (CI28)
17. Documento para la realización de reclamaciones (CE32)
- Documento de encuestas de satisfacción / sugerencias y comentarios (CE33)
- Aportar Plan de calidad y mejora continua en vigor para el año en curso (CE34)
- Memoria anual de actividades en las que la UAG ha participado: publicaciones y aportaciones a cursos y congresos (CI35), docencia en el servicio, docencia con AP (CE8), estudios multicéntricos y estudios en redes en los que la UAG está incluida(CE36). Participación de personal de apoyo en los mismos (CE68): Adjuntar memoria. Especificar personas de apoyo y proyectos.
- Cartera servicios aprobada y firmada por dirección del Hospital (CE5)
- Certificado Comisión de Docencia del Hospital de que colabora en docencia y formación continuada de postgrado (CR67)
Organigrama de la UAG
Debe dar información sobre la composición y forma de organización de la UAG. Como esquema, debe incluir, en caso de que existan, los siguientes puntos:
- Médicos de la El coordinador debe ser alergólogo (CI11+ curriculum vitae)
- DUEs a cargo de la UAG (CI13 + curriculum vitae)
- Organigrama de la UAG, explicando su funcionamiento y el cometido de cada uno de sus integrantes (CI12),
- Cauces de detección y solución de problemas en el equipamiento (CR18). Descripción del procedimiento establecido.
- Persona encargada de controlar la periodicidad de la calibración del aparataje y responsable de que esta calibración se lleve a cabo (CI19)
- Responsable de revisar periódicamente la disponibilidad de los medios necesarios para el tratamiento de una crisis de asma o una reacción alérgica grave en sus instalaciones (CI26)
- Responsable encargado de la revisión periódica, por medio de un libro de registro, de la caducidad de los medicamentos que existen en la UAG y del control de temperatura de los medicamentos que lo necesiten (CI27 + plantilla del libro de registro)
- Responsable de realizar educación en asma (CI42), de valorar la técnica de Inhalación y educar sobre la misma (CI43), de enseñar la técnica de pico flujo (CI44), de elaborar y explicar de planes de automanejo por escrito (CR45 + ejemplo anonimizado)
- Responsable de valorar la gravedad del asma (CI46), su grado de control (CI47), el control de comorbilidades asociadas (CI48) y factores desencadenantes CI49)
- Responsable de la entrega y valoración de los índices de calidad de vida por medio de cuestionarios (miniAQLQ en asma y SPRINT en rinitis) (CR50)
- Responsable de realizar pruebas cutáneas (CI51), pruebas de exposición controlada con alérgenos: nasal, conjuntival, bronquial (CI52), estudios alergológicos in vitro: IgE total y específica, IgG específica, triptasa (CI53), pruebas de provocación con AINEs (CR55 + adjuntar protocolo)
- Responsable de realización de pautas de desensibilización con AINEs (CE56 + adjuntar protocolo)
- Responsable de indicar, realizar y valorar el resultado de: monitorización de pico de flujo (CI57), espirometría: curvas flujo/volumen (CI58), prueba de broncodilatación (CI59), Pruebas de exposición a broncoconstrictores directos y/o indirectos (CI60), Test de ejercicio (CE61), determinación de FENO (CI62), estudio de celularidad en esputo inducido (CE63)
- Responsables de los estudios de exploración y funcionalismo nasal: rinometría, fibroscopia nasal, FENO nasal (CE66)
Informe del coordinador de la UAG
Como responsable de la misma, debe dar fé de que se cumplen los siguientes puntos referentes a su UAG :
· Características de la UAG:
- Señalizada físicamente en el servicio/centro hospitalario (CR3). Adjuntar
- Presente en la cartera de servicios del Alergología (CE4)
- Desarrolla su actividad en un entorno apropiado con acceso al material educativo y al aparataje necesarios para su actividad (CR21)
- Cuenta con el apoyo de un hospital de día para efectuar procedimientos que aconsejen ser realizados en ambiente hospitalario (CR29)
· Funcionamiento de la UAG:
- Criterios de derivación de pacientes (CR1). Adjuntar los Criterios de derivación.
- Especificación de la procedencia de los pacientes (desde dónde se derivan) (CE2)
- Hoja de derivación para solicitar el acceso a la misma (CE6 + modelo de hoja de derivación, si es telemático imprimir o captura de pantalla (CE6)
- Actividad multidisciplinar: existen profesionales de referencia de otras especialidades (ORL, neumología, GI, psiquiatría, psicología, etc) (CR15)
- Especificación de los consensos y guías en los que basa su actividad y desarrolla su cartera de servicios (CI14)
- Cartera de servicios actualizada (CE5).
- Sistema de información con datos de su actividad para facilitar su gestión y evaluar el cumplimiento de los objetivos. Explicar en qué consiste (CR22)
- La UAG tiene definida una base de datos que completa en cada consulta y que permite la explotación de la información (CE23). Adjuntar captura de pantalla base de datos.
- Todos los sistemas de información en los que se recopilan datos de pacientes cumplen con la Ley de Protección de Datos (CI24)
- La UAG dispone de información anual sobre la actividad asistencial realizada (CR31) + Datos del último año: actividad en primeras visitas procedentes del servicio de Alergología (CI38), Interconsultas procedentes de los servicios de Urgencias y de otros especialistas (CI39), consultas sucesivas (CI40)
- Permite la cita prioritaria a pacientes con empeoramiento de su situación basal (CI9)
- Sistema de citaciones de la UAG y tiempo dedicado a los pacientes evaluados en la (CI10 + hoja modelo citaciones)
- Funcionamiento de la actividad asistencial de la UAG
- Se valora la gravedad de la enfermedad siguiendo las recomendaciones de las guías de práctica clínica (especificar cuál) junto con historia clínica y exploración
física, con especial relevancia en la dosis de tratamiento de corticoides inhalados prescrita y otros controladores. (CI46)
- Se valora el grado de control de la enfermedad mediante historia clínica y exploración física utilizando los criterios de las guías de práctica clínica (especificar cuál), usando herramientas como ACT o ACQ y función (CI47)
- Se valora el control de las comorbilidades asociadas (CI 48)
- Se valoran los factores desencadenantes (CI49)
- Se valora la calidad de vida por medio de cuestionarios (miniAQLQ en asma y SPRINT en rinitis) (CR50)
- Se realizan estudios alergológicos in vivo (CI51), Pruebas de exposición controlada con alérgenos: nasal, conjuntival, bronquial (CI52),
- Acceso a estudios alergológicos in vitro: IgE total y específica, IgG específica, triptasa (CI53)
- Acceso a extractos alergénicos comerciales y no comerciales para pruebas diagnósticas in vivo (CE54)
- Se dispone de medios y protocolo para la realización de test de provocación con AINE con control espirométrico (CR55 + adjuntar protocolo)
- Se realiza:
- Monitorización de pico de flujo (CI57),
- Espirometría: curvas flujo/volumen (CI58),
- Prueba de broncodilatación (CI59),
- Pruebas de exposición a broncoconstrictores directos y/o indirectos : indicar cuales (CI60 + incluir protocolos),
- Test de ejercicio o similar (CE61 + incluir protocolo),
- Determinación de FENO (CI62),
- Estudio de celularidad en esputo inducido (CE63)
- Estudios de exploración y funcionalismo nasal: rinometría, fibroscopia nasal, FENO nasal (CE66)
- Los pacientes cumplimentan un documento de consentimiento informado, antes de la realización de cualquier prueba de riesgo, con una copia para el paciente y otra copia para el archivo de la UAG (CI28 + incluir hoja)
- Se elabora un informe clínico en todos los casos al acabar el estudio inicial del paciente así como en las consultas sucesivas en caso de que existan cambios en el diagnóstico o tratamiento que lo hagan necesario (CI 41)
- Se realiza educación en el asma (CI42): Aportar sesiones, temas y tareas. Conocer que el asma es una enfermedad crónica y necesita tratamiento continuo, Saber las diferencias que existen entre inflamación y broncoconstricción, Diferenciar los fármacos “controladores” de la inflamación, de los “aliviadores” de la obstrucción, Reconocer los síntomas de la enfermedad, Identificar y evitar en lo posible los desencadenantes,
Monitorizar los síntomas, Reconocer los signos y síntomas de agravamiento de la enfermedad (pérdida del control) y Actuar ante un deterioro de su enfermedad para prevenir la crisis o exacerbación.
- Se comprueba la técnica de inhalación y se educa sobre la misma (CI43)
- Educación sobre la técnica de pico flujo (CR44)
- Se entregan y explican planes de Plan de automanejo por escrito (CR45 + ejemplo anonimizado)
- Emplea tratamientos biológicos en los pacientes con indicación y realiza los controles necesarios para la valoración de su eficacia y seguridad (CI64)
- Administra tratamientos nebulizados (CI65)
- Control de calidad de la Actividad asistencial de la UAG
- Existe un documento para realizar reclamaciones y un mecanismo de respuesta a las Pueden utilizarse las del propio servicio o centro sanitario (CE32 + documento)
- Se realizan encuestas de satisfacción a los usuarios de forma periódica y cuenta con un buzón para sugerencias y comentarios (CE33 + documento)
- Se dispone de un plan de calidad y mejora continua, que es conocido por los integrantes de la UAG, y que identifica las áreas de mejora (CE34 + documento)
- La UAG sigue la nomenclatura y protocolo en vigor utilizados en los documentos avalados por SEAIC para designar y valorar a los pacientes con Asma Grave persistente no controlada (CI 69)
- Actividades de la UAG
- Sesiones clínicas periódicas: periodicidad y contenido (CR37)
- Plan de reuniones periódicas con los miembros del Alergología y en qué consisten las mismas (CR7)
- Desarrollo, en colaboración con el servicio de Alergología, de actividades puntuales o continuadas con AP (CE8 + listado/certificado de actividades organizadas)
- Colabora en docencia y formación continuada de postgrado (CR67). Aportar
Certificado Comisión de Docencia del Hospital.
- Investigación con personal de apoyo (CE68) + adjuntar memoria: Especificar personas de apoyo y proyectos.
- Control de calidad del aparataje de la UAG
- Revisión periódica del aparataje: quien realiza la revisión y con qué periodicidad (CI17+ documento de la última revisión)
- La calibración de los instrumentos de medida y de pruebas de función pulmonar se realiza con la periodicidad recomendada por el fabricante (CI20)
- Existe un plan escrito de medidas higiénicas para disminuir el riesgo de transmisión de enfermedades, aplicable a pacientes, personal e instalaciones implicados en los estudios de función pulmonar, de acuerdo al plan de
recomendaciones de la SEAIC y SEPAR (CI30). Especificar persona responsable + Enviar check list del procedimiento.
Inventario de la UAG, especificar:
- Material ofimático inventariado necesario para el desarrollo de su cartera de servicios. (CI16)
- Material educativo y aparataje necesarios para la actividad de la UAG (CR21)
- Equipamiento para tratar una crisis de asma o una reacción alérgica grave (CI25)
- Equipamiento para Monitorización de pico de flujo (CI57),
- Equipamiento para Espirometría (CI58), Prueba de broncodilatación (CI59), Pruebas de exposición a broncoconstrictores directos y/o indirectos, (CI60), Test de ejercicio (CE61), Determinación de FENO (CI62), Estudio de celularidad en esputo inducido (CE63)
- Equipamiento para los estudios de exploración y funcionalismo nasal: rinometría, fibroscopia nasal, FENO nasal (CE66)
*Este “check list” basado en los criterios de la SEAIC para acreditación de UAG, es orientativo. Se recomienda que el solicitante revise detenidamente dicho documento de criterios a fin de que los documentos que se remitan reflejen la debida información.
Anexo 3: checklist de criterios de acreditación UAG
![]() Anexo 3: Checklist de criterios de acreditacion de Unidades de Asma Grave(6528 descargas)
Anexo 3: Checklist de criterios de acreditacion de Unidades de Asma Grave(6528 descargas)
Documentación que se debe presentar para optar por la acreditación de Unidad de Asma Grave (UAG).
Para facilitar el proceso de evaluación se deberá adjuntar la documentación requerida junto con un informe escrito explicativo del coordinador de la UAG. En caso de que el comité evaluador tenga dudas acerca de alguno de los criterios presentados, pedirá al coordinador de la UAG más información al respecto. Cabe la posibilidad de que algún miembro del comité evaluador (o personas designadas por él) realicen visitas presenciales de comprobación a los centros solicitantes.
CI: Criterio Imprescindible
CR: Criterio recomendable
CE: Criterio de excelencia
| Criterio | Modo de evaluación | Tipo |
| 1. Criterios definidos de derivación de los pacientes a la UAG | Informe del coordinador Adjuntar criterios | CR |
| 2. La derivación a la UAG se puede realizar desde el S. de Alergología, Urgencias o desde cualquier otra especialidad hospitalaria | Informe del coordinador | CE |
| 3. Está señalizada físicamente en el centro hospitalario | Informe del coordinador Enviar Foto | CR |
| 4. Aparece en la cartera de servicios del S. de Alergología o similar (memoria de actividades, documentos internos, etc) | Informe del coordinador Adjuntar copia | CE |
| 5. Dispone de cartera de servicios actualizada | Informe del coordinador Adjuntar Cartera servicios aprobada y firmada por dirección | CE |
| 6. Dispone de hoja de derivación para solicitar el acceso a la misma | Presentación del documento, si es telemático imprimir o captura de pantalla | CE |
| 7. Existe un plan de reuniones periódicas (≥1/año) con los miembros del S. Alergología en las que se explicará el funcionamiento y actividad asistencial de la UAG | Informe del coordinador | CR |
| 8. La UAG, en colaboración con el S. de Alergología, al que pertenece, desarrolla actividades puntuales (≥1/año) o continuadas con AP, en las que da a conocer su cartera de servicios entre los médicos de AP de su área | Informe del coordinador + Detallar actividades en las que se ha participado | CE |
| 9. Permite la cita prioritaria a pacientes con empeoramiento de su situación basal | Informe del coordinador | CI |
Puede enviar sus datos a través del siguiente formulario y nos pondremos en contacto con usted: