resultados de la búsqueda: cme-jiaci/wp-content/uploads/logos/link-12-return-home.png
HISTORIA DE LOS INHALADORES
La administración o aplicación de los tratamientos inhalados se conoce desde hace 4000 años en China, India y Egipto. En aquella época se administraban plantas ricas en escopolamina y en atropina (como Datura stramonium o Atropa belladona) en forma de vahos, fumigaciones, pipas de agua e incluso “cigarrillos terapéuticos” por su efecto relajante en el músculo bronquial.
La terapia inhalada comienza en los balnearios en el s.XIX cuando empiezan a utilizar las nebulizaciones para tratar la tuberculosis. En 1856, el médico Sales-Girons desarrolló el primer inhalador portátil lo que permitió la administración en domicilio. Aunque estos aparatos tuvieron detractores que los consideraban ineficaces, se siguieron desarrollando nuevos modelos. Si bien, en la farmacología el interés de la vía respiratoria fue en aumento sobre todo cuando se aisló la molécula de adrenalina en 1901 por Thomas Aldrich y Jokichi Takamine y cuando Bullying desarrolló un nebulizador con motor eléctrico. Los siguientes avances se dieron en conseguir broncodilatadores con menos efectos adversos y aparatos más pequeños que generaran partículas inferiores a 5 micras.
De esta forma, gracias a los avances en farmacología se consiguió identificar los receptores α y β adrenérgicos en 1947 y posteriormente, los β1 y β2 lo que dio lugar al descubrimiento en 1969 de un broncodilatador específico con mínimos efectos cardiovasculares y musculares, el salbutamol.
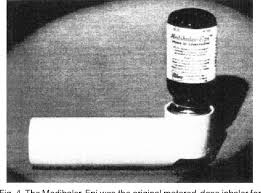
En 1948 se comercializó una primera versión de los futuros dispositivos de inhalación Aerohaler®. Era un vial de vidrio donde se colocaba el principio activo en forma de polvo seco la cantidad que en cada situación se consideraba adecuada y el paciente aspiraba a través de una pieza desmontable, por la boca o por la nariz. Este dispositivo fracasó ya que las dosis administradas eran variables, cada persona utilizaba la dosis que le parecía bien, además los asmáticos que lo utilizaban no eran capaces de generar el flujo suficiente para mover el fármaco y quedaba casi todo en el vial. Cuando se inhalaba por la nariz, la función de filtro de las fosas nasales hacía que no llegara el fármaco hasta el árbol bronquial, por lo que desde entonces se desechó la aplicación nasal.
El primer inhalador de cartucho presurizado surgió en el año 1956, a raíz de la insistencia de la hija asmática del doctor George Maison que le solicitaba un inhalador cómodo y portátil. Éste tenía un mecanismo valvular para dispensación de fluidos por medio de un propelente. Con el tiempo sería empleado en medicina pero también en cosmética (desodorantes, espuma de afeitar, etc) le denominaron Medihaler. Su éxito fue inmediato. Era un aparato ligero, portátil y que siempre administraba dosis fijas que venían medidas de fábrica. Su inicio de acción era rápido y cómodo de usar en cualquier lugar. Su principal desventaja era la coordinación de la inspiración con la activación del aparato.
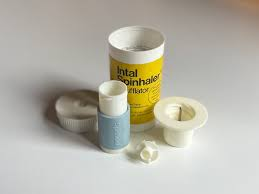
El origen de los inhaladores de polvo seco va unido al descubrimiento, por el médico Roger Altounyan, del cromoglicato disódico como protector del broncoespasmo por su acción relajante sobre el músculo liso. Debido a ello, en 1967 se lanzó al mercado el primer inhalador de polvo seco, Spinhaler® diseñado específicamente para administrar el cromoglicato disódico. Este dispositivo aportó dos grandes avances:a) administración de dosis fijas, por medio de una cápsula que se introducía en el dispositivo y se perforaba para liberar el polvo al inhalar; y b) no se planteaba como una medicación de rescate sino como una “profilaxis”. Spinhaler® ha dado lugar a toda la familia de inhaladores de polvo seco. Y además aportaba la ventaja frente al inhalador de cartucho presurizado de no tener que coordinar la inhalación con la función del aparato. Sus desventajas es que precisan mayor flujo inspiratorio y su uso puede ser complejo en personas mayores o con deformidad en las manos.
En los años 70 llegaron las cámaras espaciadoras/inhalatorias, permitiendo llevar los beneficios del cartucho presurizado a pacientes con dificultad para coordinar la maniobra.
En los años 80 aparecieron los inhaladores de polvo seco multidosis, Diskhaler®. Esto reducía la complejidad y dificultad de la maniobra ya que las cápsulas con el polvo seco vienen integradas en el dispositivo y sólo hace falta cargarlas e inhalar. Aunque siguen precisando de alto flujo inspiratorio por parte del paciente y no se pueden acoplar a una cámara espaciadora al igual que los dispositivos de polvo seco unidosis.
A partir de estas familias de inhaladores, (cartuchos presurizados, inhaladores de polvo seco unidosis y multidosis) han ido surgiendo diferentes sistemas modernos que reutilizan la idea original y añaden mejoras como contadores de dosis, sistemas de feedback para que el paciente realice correctamente la técnica inhalatoria, etc.
Desde 1997 se conocen los inhaladores de vapor suave (Respimat®), en el que el fármaco en disolución es propulsado por un efecto de muelle, sin propelentes. Esto permite una maniobra inhalatoria sencilla, con una capacidad inspiratoria baja o muy baja, que unido a su producción de partículas muy pequeñas alcanza un gran depósito pulmonar. De todas maneras este sistema no llegó a España hasta 2010.
Otras variantes del cartucho presurizado clásico que han aparecido después han sido los sistemas Alvesco® y Modulite® donde el fármaco está disuelto, en vez de en suspensión, produciendo partículas muy finas y permitiendo una penetración pulmonar mayor. A su vez los sistemas accionados por la inspiración, Autohaler®, Easy Breath ® perciben el momento en que el paciente realiza la inspiración y se activan para propulsar el fármaco. Aunque este sistema no se ha comercializado en España.
BIBLIOGRAFÍA
- Las 4 reglas de la terapia inhalada.
- https://www.agefec.org/web/wp-content/uploads/2013/03/INFORMACI%C3%93N-ESCRITA-TALLER.pdf
- GEMA inhaladores. Terapia inhalada: fundamentos, dispositivos y aplicaciones prácticas. 2018
Un hito histórico para el Journal of Investigational Allergy and Clinical Immunology: entre el 10% de las revistas más influyentes en alergología
Nos complace anunciar que, por primera vez en su historia, la revista Journal of Investigational Allergy and Clinical Immunology (JIACI), órgano oficial de la SEAIC, ha alcanzado el primer decil (percentil 93) en la categoría Allergy del Journal Citation Reports (JCR) 2024. Este logro sitúa a JIACI entre las revistas más influyentes y citadas a nivel mundial en su área, consolidándola como una de las cabeceras más destacadas en el campo de la alergología.
El Prof. José María Olaguibel, editor jefe de JIACI, ha destacado que «haber alcanzado el primer Decil significa que nos hemos situado entre el 10% de las revistas con mayor impacto mundial en alergología, lo que demuestra que una publicación de origen español puede liderar la investigación global en alergia. Este resultado refuerza nuestra vocación de seguir avanzando en la investigación y la mejora de la salud pública en el ámbito de la alergología.»
Asimismo, el Dr. Olaguibel ha querido subrayar que este logro refleja el esfuerzo colectivo de toda la comunidad científica que contribuye a generar contenido de alto valor para JIACI: autores, revisores, miembros del comité editorial y, muy especialmente, los socios de la SEAIC, que continúan apostando por una revista científica rigurosa, abierta y con impacto real en la práctica clínica y la investigación translacional en alergología.
¡Muchas gracias a todos por hacerlo posible!
Historia de la SEAIC
La creación de la Sociedad Española de Alergia y la SEAIC
El 16 de noviembre de 1948, por acuerdo unánime de los Doctores Jiménez Díaz, Lahoz Marqués y Farrerons Co, se constituye la «Sociedad Española de Alergia» (SEA), siendo por tanto una de las sociedades médicas más antiguas de las que existen en España.
En 1974, bajo la presencia del Doctor Ortíz Masiloréns, la Sociedad Española de Alergia modifica su denominación por la de «Sociedad Española de Alergia e Inmunología Clínica». En 1975 se cera la Secretaría Técnica de la SEAIC, bajo el patrocinio de Laboratorios Leti, con sede en Barcelona. A partir de 1982 se adopta la denominación actual: «Sociedad Española de ALergología e Inmunología Clínica» (SEAIC).
La incorporación de los términos «Alergología» e «Inmunología Clínica» a la denominación actual de la SEAIC no fue una decisión baladí. Cambiar la denominación de Alergia por Alergología supuso darle el carácter científico a la especialidad que el vocablo logos («estudio, conocimiento») implica. De tal forma que Alergología incluye no solamente el aspecto meramente asistencial por el que se interpreta «Alergia», sino también todos los aspectos científicos, tanto de formación como de investigación básica y clínica. Y dado que nuestra especialidad, la Alergología, está íntimamente imbricada con el sistema inmunitario y muchas de las enfermedades alérgicas que aborda están claramente asociadas con otros desórdenes de dicho sistema, cobraba sentido incorporar la Inmunología Clínica a nuestra denominación. De esta forma, la SEAIC pasó a ser la «casa» de todo un conjunto de profesionales sanitarios, tanto médicos alergólogos, como especialistas de otras áreas relacionadas, enfermeros, investigadores clínicos y básicos con un interés por el estudio de las enfermedades alérgicas y su curación o, cuanto menos, de la mejoría de la calidad de vida de las personas que las padecen.
Congresos, simposios y talleres
En 1949, un año después de su fundación, la Sociedad celebró el primer congreso Nacional de Alergia en el Hospital Provincial de Madrid (actual Centro de Arte Reina Sofía). A partir de entonces se han celebrado congresos nacionales cada tres o cuatro años. A partir de 1978 la periodicidad pasa a ser bienal.
Actualmente de forma anual se celebran Congresos y Simposios (de forma consecutiva) para que todos los alergólogos puedan actualizarse en esta especialidad.
Organización de la Sociedad
Desde los comienzos de su actividad científica, en el seno de la SEAIC se han constituido diversos grupos de trabajo con el objetivo inicial de establecer unos criterios científicos sobre los aspectos de la especialidad que así lo requerían.
Las primeras comisiones fueron: Alergia laboral y Terminología (1959); Alergia Infantil (1970); Docencia, Estandarización de alérgenos, Ética, Mapa polínico, Medicamentos y Aditivos, Ponencias y Bibliografía (1978). En la actualidad existen diferentes comités, especializados en diferentes enfermedades alérgicas.
Primera publicación de la SEAIC: Journal of Investigational Allergology and Clinical Immunology
La primera publicación periódica oficial de la Sociedad Española de Alergia fue la revista “Allergologia et Immunopathologia”. Desde el año 1986 hasta finales de 2005 el órgano de expresión de la SEAIC fue la «Revista Española de Alergología e Inmunología Clínica».
A partir de enero de 2006 la revista oficial de la SEAIC recibe el nombre de Journal of Investigational Allergology and Clinical Immunology, indexada en Medline/Medlars, Current Contents y Excerpta Medica.
Hito de la SEAIC: Tratado de Alergología e Inmunología Clínica
La SEAIC ha promovido también la publicación de tratados médicos. Entre 1986 y 1995 se publicaron los siete tomos del «Tratado de Alergología e Inmunología Clínica», un exhaustivo trabajo en el que participaron numerosos especialistas de reconocido prestigio.
En 2007 se publicó un nuevo tratado de dos tomos, editado por los Profesores Peláez Hernández y Dávila González, con importantes actualizaciones sobre los conocimientos hasta el momento disponibles.
Última edición: 29/04/2011
—————————————–
Actualizadas las cartillas de seguimiento de inmunoterapia
¿Alguna vez has necesitado un documento para tus pacientes que recogiera información imprescindible sobre la inmunoterapia sublingual o subcutánea?
El Comité de Inmunoterapia de la SEAIC pone a disposición de los profesionales la “Cartilla de Seguimiento de Inmunoterapia Sublingual” para su descarga.
Es un documento escrito en donde se recogen las condiciones de conservación de la inmunoterapia en domicilio, describe la forma correcta de aplicar la inmunoterapia, detallas las circunstancias por las que se debería suspender la inmunoterapia sublingual, cómo y cuándo retomarla, proporciona información de las reacciones adversas asociadas a su uso y esquemas sobre la actuación en caso de presentar una reacción adversa. Además ofrece un calendario para registro de administración de las dosis y otro apartado para registrar las reacciones adversas en caso de sufrirlas.
La puedes descargar en el siguiente link: https://www.seaic.org/profesionales/material-de-utilidad-clinica/cartilla-seguimiento-inmunoterapia-sublingual.html
¿Necesitas uno así para tus pacientes con inmunoterapia subcutánea?
El Comité de Inmunoterapia de la SEAIC también ofrece a los profesionales la “Cartilla de Seguimiento de Inmunoterapia Subcutánea” para su descarga.
Es un documento escrito en donde se recogen las indicaciones para la administración de la inmunoterapia subcutánea para otros profesionales de la salud, información acerca de las reacciones adversas, la clasificación de las reacciones adversas, cómo actuar ante estas según el grado de reacción y cómo modificar la dosis siguiente.
A los pacientes les ofrece indicaciones de conservación de la inmunoterapia en domicilio, información tras la administración de la dosis de inmunoterapia, un calendario para registro de administración de las dosis y otro apartado para registrar las reacciones adversas en caso de sufrirlas.
La puedes descargar en el siguiente link: https://www.seaic.org/profesionales/material-de-utilidad-clinica/cartilla-seguimiento-inmunoterapia-subcutanea.html
Aprovechamos para agradecer a Inmunotek por su ayuda en la maquetación de las cartillas de seguimiento de inmunoterapia.
Acta Reunión Webex. Comité Alergia Cutánea
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
PUBLICACIONES recomendadas por el Comité de Asma SEAIC
- COVID-19 Course in Allergic Asthma Patients: A Spanish Cohort Analysis. 2022. Revista JAA. https://bit.ly/3vf7IfO
- Statement of the Spanish Society of Allergology and Clinical Immunology on Provocation Tests With Aspirin/Nonsteroidal Anti-inflammatory Drugs. 2021. Revista JIACI. https://bit.ly/3t6k47j
- Severe Asthma Units Accredited by Spanish Society of Allergology and Clinical Immunology (SEAIC). Experience and Future. 2021. https://bit.ly/3LY3RJZ
- Recomendaciones de derivación del paciente adulto con crisis de asma desde el servicio de urgencias. 2020. Revista SEMUE. https://bit.ly/35lOLxd
- Características del asma alérgica estacional. 2020. Revista JIACI. https://bit.ly/3hdwJQv
- El manejo del asma como enfermedad inflamatoria crónica y problema sanitario global: documento de posicionamiento de las sociedades científicas. 2020. Revista MF SEMERGEN. https://bit.ly/3p9rqFV
- Upper and Lower Airways Functional Examination in Asthma and Respiratory Allergic Deseases. Considerations in the SARS-CoV-2 Post-Pandemic Situation. 2021. Revista JIACI. https://bit.ly/3IjKuJm
Obituario Javier Monsó

In Memoriam Javier Monsó
El pasado día 29 de julio, tras una larga enfermedad, falleció Javier Monsó Lamarca, editor de nuestra revista JIACI y director de ESMON PUBLICIDAD.
Javier ha sido ante todo un excelente profesional, siempre dispuesto a cumplir los objetivos de los editores y del comité editorial, poniendo de su parte todo el interés y disponibilidad. Desde que tuvimos la gran suerte de contactar con él en el año 2005, para solicitarle la publicación de JIACI con ESMON PUBLICIDAD, todo fueron facilidades por su parte para que nuestra revista, a lo largo de estos años, haya podido situarse donde actualmente se encuentra. Javier ejecutaba con presteza y rigurosidad los requerimientos del Comité Editorial y supo conjugar las técnicas más innovadoras del mundo de la edición de las revistas científicas de forma que también quedaran ampliamente satisfechas las expectativas de autores. Sin lugar a dudas, Javier también ha sido un gran protagonista en la modernización de la revista, conjugando todo ello con un ajuste presupuestario exquisito, correspondiendo a las necesidades de nuestra modesta Sociedad Científica.
Nos gustaría destacar que hemos sido testigos excepcionales de cómo la enfermedad que ha sufrido durante varios años no consiguió disminuir su fuerza e ilusión por la vida y por nuestra revista. En este sentido Javier ha sido para todos nosotros un ejemplo de entereza ante la adversidad.
No queremos terminar estas líneas sin expresar a su familia nuestro más sentido pésame, en especial a su mujer Patricia y a su hijo Sergi junto con nuestro agradecimiento infinito a Javier.
Muchas gracias Javier por todo lo que has hecho por nuestro JIACI y por habernos dejado tu huella de una gran persona. Sin duda tu hijo Sergi seguirá tu estela y trabajará con el cariño y dedicación con que lo hizo su padre.
Javier, mucha gracias, descansa en Paz.
María L. Sanz
Past-Editor in Chief
Albert G Oehling
JM Olaguibel
Editors in Chief
I Dávila, P Gamboa, V del Pozo, J Sastre, JM Zubeldia
Associate Editors
Journal of Investigational Allergology and Clinical Immunology
A. Valero
Presidente Sociedad Española de Alergología e Inmunología Clínica (SEAIC)
Búsqueda de información
Semantic Scholar
Descripción general: Semantic Scholar es un motor de búsqueda académico gratuito impulsado por inteligencia artificial, desarrollado por el Instituto Allen para la Inteligencia Artificial. Su objetivo es ayudar a los investigadores a descubrir y comprender la literatura científica más relevante en diversas disciplinas.
Ventajas destacadas:
- Acceso a una base de datos que supera los 200 millones de publicaciones científicas.
- Utiliza técnicas avanzadas de procesamiento de lenguaje natural y aprendizaje automático para proporcionar resúmenes automáticos de artículos académicos.
- Ofrece herramientas como «Research Feeds» para recomendaciones personalizadas y «Semantic Reader» para una lectura científica más accesible y contextual.
- Permite a los usuarios gestionar y organizar sus lecturas en una biblioteca personal, con opciones para crear carpetas personalizadas y exportar citas.
Desventajas:
- Aunque su cobertura es amplia, puede no incluir todas las publicaciones disponibles en ciertas disciplinas o idiomas.
- La calidad de los resúmenes automáticos puede variar según la complejidad del texto original.
- Algunas funcionalidades avanzadas pueden requerir una curva de aprendizaje para su uso óptimo.
Modelo de acceso: Semantic Scholar es una plataforma de acceso libre y gratuito, disponible para cualquier usuario interesado en la literatura científica.
URL de acceso: https://www.semanticscholar.org.
Research Rabbit
Descripción general: Research Rabbit es una herramienta de inteligencia artificial diseñada para ayudar a los investigadores a descubrir artículos académicos relevantes y explorar redes de citación de manera visual.
Ventajas destacadas:
- Visualización interactiva de redes de citación, facilitando la identificación de conexiones entre trabajos académicos.
- Integración con gestores bibliográficos como Zotero, permitiendo una gestión eficiente de las referencias.
- Capacidad para monitorear nueva literatura y recibir actualizaciones sobre temas de interés.
- Interfaz intuitiva que simplifica la navegación y el análisis de información.
Desventajas:
- Al ser una herramienta en constante desarrollo, puede presentar limitaciones en la cobertura de ciertas disciplinas o en la precisión de algunos resultados.
- La dependencia de bases de datos externas puede afectar la exhaustividad de los artículos disponibles.
Modelo de acceso: Research Rabbit es una plataforma gratuita, comprometida con el acceso abierto y el apoyo a la comunidad investigadora sin costo alguno.
URL de acceso: https://researchrabbitapp.com/home.
Scite Assistant
Descripción general: Scite Assistant es una herramienta de inteligencia artificial diseñada para asistir a investigadores en la exploración de temas, realización de revisiones bibliográficas y construcción de listas de referencias, proporcionando respuestas respaldadas por investigaciones reales.
Ventajas destacadas:
- Ofrece respuestas citadas y respaldadas por investigaciones científicas, mejorando la confiabilidad de la información proporcionada.
- Permite a los usuarios explorar nuevos temas y obtener ayuda en la elaboración de revisiones bibliográficas y listas de referencias.
- Proporciona control sobre el proceso de búsqueda, permitiendo especificar rangos de años, tipos de publicaciones y otras preferencias.
- Interfaz intuitiva que facilita la navegación y el análisis de información.
Desventajas:
- Al ser una herramienta en constante desarrollo, puede presentar limitaciones en la cobertura de ciertas disciplinas o en la precisión de algunos resultados.
- La versión gratuita puede tener restricciones en ciertas funcionalidades avanzadas.
Modelo de acceso: Scite Assistant ofrece una versión gratuita con funcionalidades básicas y planes de suscripción que amplían las capacidades y el acceso a características avanzadas.
URL de acceso: https://scite.ai/assistant.
Elicit
Descripción general: Es una herramienta de inteligencia artificial diseñada para agilizar la búsqueda y síntesis de literatura científica, permitiendo a los usuarios formular preguntas de investigación y obtener resúmenes de artículos relevantes.
Ventajas destacadas:
- Acceso a una base de datos de más de 125 millones de artículos académicos.
- Generación de resúmenes concisos de múltiples estudios.
- Interfaz intuitiva que facilita la navegación y el análisis de información.
- Integración con gestores bibliográficos como Zotero.
Desventajas:
- Al ser una herramienta en desarrollo, puede presentar limitaciones en la precisión de algunos resultados.
- La versión gratuita tiene restricciones en ciertas funcionalidades avanzadas.
Modelo de acceso: Ofrece una versión gratuita con funcionalidades básicas y planes de pago que amplían las capacidades y el acceso a características avanzadas.
URL de acceso: https://elicit.org.
Connected Papers
Descripción general: Es una herramienta visual que ayuda a investigadores y científicos a descubrir y explorar artículos académicos relevantes mediante la generación de gráficos interactivos basados en la similitud entre documentos.
Ventajas destacadas:
- Representación visual intuitiva de la literatura académica, facilitando la identificación de conexiones entre artículos.
- Ayuda a identificar trabajos previos y derivados, permitiendo rastrear la evolución de la investigación en un campo específico.
- Soporta múltiples campos científicos, ofreciendo una visión amplia de diversas disciplinas.
Desventajas:
- El plan gratuito está limitado a la generación de cinco gráficos por mes.
- Depende de la precisión y cobertura de la base de datos de Semantic Scholar, lo que puede limitar la exhaustividad de los resultados.
- Puede no capturar todas las sutilezas de las relaciones entre artículos, especialmente en campos altamente interdisciplinarios.
Modelo de acceso: Ofrece un modelo freemium, con una versión gratuita que permite la creación de hasta cinco gráficos por mes y opciones de suscripción de pago para un uso más intensivo.
URL de acceso: https://www.connectedpapers.com.
Open Knowledge Maps
Descripción general: Open Knowledge Maps es el mayor motor de búsqueda visual basado en inteligencia artificial para conocimiento científico, que aumenta significativamente la visibilidad de los hallazgos de investigación.
Ventajas destacadas:
- Proporciona una visión general visual rápida de temas de investigación.
- Aumenta la visibilidad de los hallazgos de investigación.
- Plataforma abierta y colaborativa.
- Se integra con sistemas de descubrimiento existentes.
Desventajas:
- Limitado a los 100 documentos principales de fuentes de datos seleccionadas.
- Calidad dependiente de la precisión del algoritmo y los metadatos.
- Depende de esfuerzos de financiación colectiva para la sostenibilidad.
Modelo de acceso: Gratuito y de código abierto, operado por una organización sin fines de lucro comprometida con el acceso abierto y el desarrollo colaborativo de la plataforma.
URL de acceso: https://openknowledgemaps.org.
EpistAid
Descripción general: EpistAid es una interfaz interactiva diseñada para asistir en la filtración de documentos en el ámbito de la atención médica basada en pruebas que utiliza inteligencia artificial para mejorar la eficiencia en la selección de artículos relevantes.
Ventajas destacadas:
- Optimiza el proceso de selección de literatura científica relevante en el campo de la salud.
- Reduce la carga de trabajo manual al automatizar la filtración de documentos.
- Mejora la precisión en la identificación de estudios pertinentes para la práctica clínica.
Desventajas:
- Al ser una herramienta especializada, su aplicación puede estar limitada a ciertos ámbitos de la medicina basada en evidencia.
- Requiere una curva de aprendizaje para aprovechar al máximo sus funcionalidades.
Modelo de acceso: EpistAid es una herramienta de acceso gratuito, desarrollada como parte de iniciativas académicas para mejorar la práctica de la medicina basada en evidencia.
URL de acceso: Actualmente, EpistAid no cuenta con una página web pública específica.
Consensus
Descripción general: Consensus es un motor de búsqueda académico impulsado por inteligencia artificial que analiza más de 200 millones de artículos científicos para proporcionar respuestas basadas en evidencia de manera rápida y precisa.
Ventajas destacadas:
- Acceso a una extensa base de datos que abarca múltiples disciplinas científicas.
- Generación de resúmenes concisos y claros de artículos académicos.
- Interfaz intuitiva que facilita la navegación y el análisis de información.
- Herramientas avanzadas como el «Consensus Meter» para evaluar el grado de acuerdo entre estudios.
Desventajas:
- Al ser una herramienta en constante desarrollo, puede presentar limitaciones en la precisión de algunos resultados.
- La versión gratuita tiene restricciones en ciertas funcionalidades avanzadas.
Modelo de acceso: Ofrece una versión gratuita con funcionalidades básicas y planes de pago que amplían las capacidades y el acceso a características avanzadas.
URL de acceso: https://consensus.app.
PubMed con IA
Descripción general: PubMed ha incorporado algoritmos de inteligencia artificial para mejorar la precisión y relevancia de las búsquedas bibliográficas en el ámbito biomédico. Estas mejoras incluyen el uso de modelos de aprendizaje automático para clasificar y priorizar los resultados de búsqueda, facilitando el acceso a información científica de calidad.
Ventajas destacadas:
- Mejora en la relevancia de los resultados gracias al algoritmo «Best Match», que utiliza técnicas avanzadas de recuperación de información.
- Implementación de modelos de aprendizaje para reclasificar los primeros 500 resultados, optimizando la pertinencia de la información presentada.
- Facilita la identificación de artículos más recientes y relevantes para el usuario.
Desventajas:
- Existe la preocupación de que los algoritmos puedan sesgar los resultados, potencialmente suprimiendo artículos recientes o de alta relevancia.
- La dependencia de algoritmos de IA puede limitar la transparencia en la forma en que se ordenan y presentan los resultados.
Modelo de acceso: PubMed es una plataforma de acceso libre y gratuito, ofreciendo a los usuarios la posibilidad de realizar búsquedas bibliográficas sin costo alguno.
URL de acceso: https://pubmed.ncbi.nlm.nih.gov.
Asma
Seguimiento telemático del asma
Requisitos
- Diagnóstico anterior de asma mediante visita presencial con especialista.
- Preferencia el paciente por la TM.
- Confianza por parte del médico y del paciente en realizar la consulta por TM.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado por un progenitor o persona responsable.
- Aceptar unas condiciones legales y de privacidad de datos acorde a la normativa vigente.
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
Fase de preparación
Asegurar que el paciente ha entendido el funcionamiento de la aplicación mediante la cual se realiza la videoconsulta o llamada, incluyendo un sencillo tutorial de fácil acceso. Proporcionar una forma sencilla para el paciente para enviar test, informes previos o resultados de pruebas previo a la consulta. Envío previo de correo electrónico o mensaje de texto en aplicación segura con:
- Fecha y hora de la visita.
- Test de evaluación de control del asma (ACT o ACQ), con instrucciones de su cumplimentación el mismo día de la consulta.
- Instrucciones para disponer en el momento de la consulta de los dos tests anteriores ya cumplimentados, su inhalador/es, el medidor de PEF y el plan de acción del asma.
- Valoración de pruebas complementarias, si estas han sido solicitadas en la visita presencial anterior.
Esta fase puede estar dirigida a una visita de revisión ya programada o a una visita solicitada por el propio paciente para resolver dudas o abordar una reagudización de la enfermedad.
El departamento de alergia deberá disponer de un servicio de mensajería segura para que el paciente pueda solicitar una visita en cualquier momento.
Consulta telemática
Se dará preferencia en todo caso a sistemas que incluyan videoconferencia, y se deberá ofrecer la videoconferencia en todos los casos como primera opción, dejando la consulta sin video o asíncrona sólo para aquellos casos en que el paciente así lo prefiera y nunca como práctica habitual. Se realizará mediante una plataforma segura que incluyan videoconsultas o por teléfono. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Comenzar siempre la consulta telemática presentándonos. Durante el desarrollo de la consulta se abordarán los mismos aspectos que en la consulta presencial con alguna peculiaridad:
Control actual del asma: Se evalúan el ACT/ACQ, la presencia de síntomas diurnos y nocturnos, el número de reagudizaciones sufridas desde la última visita, las posibles visitas a urgencias y el consumo de SABA a demanda y de corticoesteroides orales. Preguntar siempre por tolerancia al ejercicio/esfuerzo y práctica actual de deporte/tipo.
Adhesión terapéutica: Se evalúan el TAI-10 y el registro electrónico de retirada de fármacos si está disponible.
Técnica de inhalación: Visualización de la técnica de inhalación del paciente (o la persona responsable) y corrección de errores detectados. Exige el uso de plataforma de videoconsulta. En casos de sospecha de mala técnica de inhalación ha de realizarse videoconferencia o alternativamente derivar a consulta presencial. Adicionalmente, se han de ofrecer videos al paciente donde se explique la técnica de una forma clara y sencilla.
Tratamiento con fármaco biológico en asma grave (si pertinente): Interrogar sobre posibles efectos adversos inmediatos y tardíos, cumplimiento de las dosis, deseo de administración hospitalaria o domiciliaria y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Tratamiento con inmunoterapia específica (si pertinente): Interrogar sobre posibles reacciones inmediatas y tardías (locales y sistémicas), cumplimiento de las dosis, administración en centro médico y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Factores agravantes potenciales: Interrogatorio sobre posibles signos y síntomas de infección (síntomas nasales, óticos o faríngeos, fiebre, malestar), estrés psicológico, introducción de nuevos fármacos o exposición a alérgenos relevantes (mascotas, humedad, calimas, épocas de floración de plantas alergénicas, trabajo, alimentos), frío/humedad, contaminantes, humo del tabaco (activo o pasivo) o vapeo. En el asma infantil, evaluación de carga emocional de los progenitores.
Comorbilidades: Identificar signos clínicos de rinosinusitis crónica con o sin pólipos, obesidad, reflujo gastroesofágico, síndrome de apnea-hipopnea, enfermedad psiquiátrica (ansiedad-depresión), alergia alimentaria, embarazo o pérdida de forma física.
Estado de vacunación: Preguntar sobre vacunas administradas en el último año y en el caso de los niños sobre el cumplimiento del calendario vacunal obligatorio. Evaluar posibles reacciones adversas.
Tratamiento: Adecuar el tratamiento en función de la situación actual de la enfermedad y el riesgo futuro de reagudización, lo que podría contemplar su mantenimiento, aumento o reducción. Reformular el plan de acción del asma si es necesario. Abordar de forma específica los factores agravantes actuales y las comorbilidades, y considerar la necesidad de una visita presencial temprana. Alentar siempre la realización de ejercicio cuando la gravedad del asma lo permita. Actualizar o cambiar tratamiento sintomático si lo precisa en receta electrónica.
Programación de la siguiente visita: Programar la próxima cita en función del resultado de la consulta actual y la gravedad del asma:
- En asma leve o moderada mal controlada programar nueva consulta telemática al cabo de 1 mes o antes.
- En asma leve o moderada bien controlada programar consulta telemática a los 6 meses o antes.
- En asma grave bien controlada programar consulta telemática a los 3 meses.
- En asma grave mal controlada programar consulta presencial antes de 1 semana.
Si las capacidades del servicio lo permiten, ante la persistencia de síntomas todo paciente mal controlado puede ser revisado tantas veces sea necesario antes de los plazos referidos con el objetivo de evitar empeoramiento y utilización de los servicios de urgencias. En este sentido, ha de plantearse potenciar el acceso a la telemedicina aquellos pacientes que presenten asma grave.
Dentro de esta programación pueden solicitarse pruebas complementarias si se considera necesario y que el paciente podrá aportar en una próxima consulta telemática o presencial. Asegurar al menos dos visitas presenciales anuales en asma grave y asma infantil aunque estén controladas. Tras un ingreso hospitalario o visita a urgencias por una crisis de asma es recomendable una consulta telemática a los 2-7 días dependiendo del contexto clínico y social.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Consultas asíncronas: Aunque se aconseja realizar consultas síncronas, la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente, aunque se desaconsejan en pacientes mal controlados. En caso de optar por esta modalidad debe disponerse siempre de un correo electrónico seguro con dirección de correo electrónico corporativa. A través de esta vía pueden enviarse al paciente:
- Cuestionarios de control del asma.
- Informes clínicos actualizados.
- Planes de tratamiento nuevos.
- Aplicaciones recomendadas.
- Copias de pruebas de imagen, función pulmonar o de laboratorio si lo solicita el paciente.
Triaje telemático del asma
Requisitos
- Preferencia el paciente por la TM.
- Confianza por parte del médico y del paciente en realizar la consulta por TM.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado por un progenitor o persona responsable.
- Aceptar unas condiciones de legales y de privacidad de datos acorde a la normativa vigente
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
Fase de preparación
Asegurar que el paciente ha entendido el funcionamiento de la aplicación mediante la cual se realiza la videoconsulta o llamada, incluyendo un sencillo tutorial de fácil acceso. Proporcionar una forma sencilla para el paciente para enviar test, informes previos o resultados de pruebas previo a la consulta.
Envío previo de correo electrónico o mensaje de texto en aplicación segura con:
- Fecha y hora de la visita.
- Solicitud de disponer de informe de su médico remitente con motivo de la consulta.
- Solicitud de disponer de informes clínicos, pruebas de imagen y análisis de sangre anteriores que puedan tener relación con el episodio que motiva la consulta actual.
El departamento de alergia deberá disponer de un servicio de mensajería segura para que otros médicos puedan solicitar una visita en cualquier momento.
Consulta telemática
Se dará preferencia en todo caso a sistemas que incluyan videoconferencia, y se deberá ofrecer la videoconferencia en todos los casos como primera opción, dejando la consulta sin video o asíncrona sólo para aquellos casos en que el paciente así lo prefiera y nunca como práctica habitual. Se realizará mediante una plataforma segura que incluyan videoconsultas o por teléfono. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Comenzar siempre la consulta telemática presentándonos. Durante el desarrollo de la consulta se abordarán los mismos aspectos que en la consulta presencial con alguna peculiaridad:
Síntomas actuales compatibles con asma: Se interroga sobre la presencia en los últimos 12 meses de disnea, sibilancias respiratorias, opresión torácica, despertares nocturnos por disnea/tos, períodos de tos prolongada y producción de esputo. Preguntar además sobre la relación de estos síntomas con el esfuerzo, las estaciones y sus transiciones, los cambios de las condiciones ambientales, las infecciones respiratorias y el trabajo.
Antecedentes médicos relevantes: Se evalúa la existencia de crisis de disnea sibilante en la infancia, diagnósticos previos de «asma», uso de inhaladores en el pasado y su posible eficacia, posibles diagnósticos anteriores de enfermedad alérgica, presencia de síntomas nasales crónicos o estacionales, diagnóstico de reflujo gastroesofágico, existencia de obesidad, enfermedades psiquiátricas y otras enfermedades sistémicas relevantes.
Datos epidemiológicos relevantes: Se interroga sobre el consumo actual y pasado de tabaco/vapeo, la ciudad de residencia, el tipo de vivienda, la presencia de mascotas, la existencia de humedad, alfombras y moqueta en el hogar, el tipo y lugar de trabajo y las aficiones.
Pruebas clínicas disponibles: Analizar informes médicos disponibles de médico/especialista/urgencias, análisis de sangre (examinar número de eosinófilos y valores de IgE total/específica) e informes radiológicos.
Tratamiento: Si se considera necesario, instaurar un tratamiento empírico para aliviar los síntomas del paciente o evaluar la respuesta de los síntomas/signos actuales al tratamiento hasta la siguiente consulta.
Solicitud de pruebas complementarias: Solicitar las pruebas complementarias que se consideraren pertinentes (espirometría, radiografía de senos paranasales/tórax, pruebas cutáneas intraepidérmicas, hemograma, valores de IgE total y específica, alfa1-antitripsina, estudio de inmunoglobulinas séricas y actividad del complemento, tests de metacolina y FENO).
Programación de la siguiente visita: Fijar una fecha de consulta presencial para explorar al paciente y evaluar todos los resultados. Esta visita presencial será imprescindible para realizar el diagnóstico o descartar definitivamente el diagnóstico de asma.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Aplicaciones y páginas web
de apoyo a la consulta telemática en asma
Todo informe en pacientes asmáticos ha de incluir recursos online útiles para el paciente, en especial aquellos referentes a los niveles de pólenes y uso de inhaladores. Esta información ha de estar en un idioma comprensible para el paciente.
Concentraciones ambientales de pólenes de SEAIC: https://www.polenes.com/home
Concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=screencode.pollenwarndienst&hl=es&gl=US
Alertas sobre concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=alerte.pollen&hl=es&gl=US
Herramienta para el control de los síntomas del asma a través de plataforma internética Control Asmthapp. Disponible en: https://controlasmapp.com/login
Información sobre el clima AEMET: https://www.aemet.es/es
Control de dosis de inhaladores administradas: https://propellerhealth.com
Control de dosis de inhaladores administradas HeroTracker: HeroTracker® Sense a Gold Winner in the InnoPack 2022 China Awards’ | Aptar Digital Health
Control de dosis: Adherium – Adherium
Espirómetro portátil: Respiratory | Aptar Digital Health
Rinitis
Seguimiento de rinitis
Requisitos
- Preferencia del paciente por la TM
- Confianza por parte del médico y del paciente en realizar la consulta por TM.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- Utilizar sistemas de medida que no dependan de la exploración del paciente «in vivo»
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado de un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
- Aceptar unas condiciones de legales y de privacidad de datos acorde a la normativa vigente.
Fase de preparación
Envío de correo electrónico o mensaje de texto en aplicación segura al menos 1 semana antes con:
- Fecha y hora de la visita.
- Cuestionarios disponibles:
- Escala visual analógica (VAS)
- Cuestionario de calidad de vida en rinitis (ESPRINT-15), con instrucciones de su cumplimentación el mismo día de la consulta.
- Cuestionario de evaluación de control de rinitis (RCAT -Rhinitis Control Assesment Test-), con instrucciones de su cumplimentación el mismo día de la consulta.
- Cuestionario SNOT-22
- Valorar monitorización con MASK-air® App *. La aplicación Mobile Airways Sentinel Network (MASK) permite hacer seguimiento diariamente los síntomas y los medicamentos utilizados.
- Instrucciones para disponer en el momento de la consulta de los cuestionarios con sus valores de referencia, su inhalador/es, y el plan de acción de rinitis.
- Valoración de pruebas complementarias, si estas han sido solicitadas en la visita presencial anterior.
Esta fase puede estar dirigida a una visita de revisión ya programada o a una visita solicitada por el propio paciente para resolver dudas o abordar una reagudización de la enfermedad.
La Unidad de alergia deberá disponer de un servicio de mensajería segura para que el paciente pueda solicitar una visita en cualquier momento.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas, aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Comenzar siempre la consulta telemática presentándonos. Durante el su desarrollo de la consulta se abordarán los siguientes aspectos:
Control actual de rinitis:
- Se evalúa la presencia de síntomas, los cuestionarios y el consumo de medicamentos sintomáticos a demanda.
- Monitorización con MASK-air® App * para el seguimiento diario los síntomas y los medicamentos utilizados.
Valoración de pruebas complementarias en caso de haberse solicitado antes
Comentar los resultados de los análisis de sangre y las pruebas de imagen, si estas se habían solicitado en la anterior consulta.
Revisión de medicamento de mantenimiento
- Confirmar la adhesión al tratamiento prescrito. ¿Ha olvidado alguna dosis del tratamiento de control?
- Preguntar por posibles efectos secundarios de los medicamentos, o por nuevas afecciones aunque a priori no tengan una relación causal aparente con el medicamento pautado.
- Debatir cualquier cambio en la dosis o la necesidad de ajustes del medicamento.
Técnica de uso de nebulizadores nasales: Visualización de la técnica de nebulización del paciente (o la persona responsable) y corrección de ellos rrores detectados. Exige el uso de plataforma de videoconsulta.
Tratamiento con inmunoterapia específica (si pertinente): Interrogar sobre posibles reacciones inmediatas y tardías (locales y sistémicas), cumplimiento de las dosis, administración en centro médico y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Factores agravantes potenciales: Interrogatorio sobre posibles signos y síntomas de infección (síntomas nasales, óticos o faríngeos, fiebre, malestar), estrés psicológico, introducción de nuevos fármacos o exposición a alérgenos relevantes (mascotas, humedad, calimas, épocas de floración de plantas alergénicas, trabajo, alimentos), frío/humedad, contaminantes, humo del tabaco (activo o pasivo) o vapeo.
Comorbilidades: Identificar signos clínicos de rinosinusitis crónica con o sin pólipos, reflujo gastroesofágico, síndrome de apnea-hipopnea del sueño, enfermedad psiquiátrica (ansiedad-depresión), alergia alimentaria, dermatitis atópica, embarazo o pérdida de forma física.
Educación y asesoramiento
- Ofrecer consejos sobre medidas de autocuidado, identificación de posibles agravantes y estrategias para evitarlos.
- Aclarar cualquier duda o preocupación del paciente sobre su condición y tratamiento.
Tratamiento y Plan de Acción consensuado: Adecuar el tratamiento en función de la situación actual de la enfermedad y el riesgo futuro de reagudización, lo que podría contemplar su mantenimiento, aumento o reducción. Reformular el plan de acción de rinitis si es necesario. Abordar de forma específica los factores agravantes actuales y las comorbilidades, y considerar la necesidad de una visita presencial temprana. Alentar siempre la realización de ejercicio cuando la gravedad del asma lo permita. Actualizar o cambiar tratamiento sintomático si lo precisa en receta electrónica.
Seguimiento y programación de citas
- Programar la próxima consulta de seguimiento o cualquier prueba complementaria necesaria.
- Confirmar la disponibilidad de apoyo continuo de atención médica entre consultas, según disponibilidad de cada área (teléfono de contacto, consulta con su médico de primaria, etc.)
Despedida
Fijar fecha de próxima cita y agendar.
Agradecer al paciente por su tiempo y colaboración.
Tratamiento con fármaco biológico en caso de poliposis nasal (si pertinente): Interrogar sobre posibles efectos adversos inmediatos y tardíos, cumplimiento de las dosis, deseo de administración hospitalaria o domiciliaria y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Consultas asíncronas: Aunque se aconseja realizar consultas síncronas, la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. En caso de optar por esta modalidad debe disponerse siempre de un correo electrónico seguro con dirección de correo electrónico corporativa. A través de esta vía pueden enviarse al paciente:
- Cuestionarios
- Informes clínicos actualizados.
- Planes de tratamiento nuevos, copia de receta electrónica o receta de farmacia hospitalaria.
- Aplicaciones recomendadas.
- Copias de pruebas de imagen o de laboratorio si lo solicita el paciente.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Triaje de rinitis
Requisitos
- Presencia de signos o síntomas compatibles con rinitis en paciente no diagnosticado antes de rinitis (habitualmente remitido por médico de atención primaria u otro especialista) que no pueda acudir a una visita presencial.
- Disposición de teléfono o Internet.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado por un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
Fase de preparación
Envío de correo electrónico o mensaje de texto en aplicación segura al menos 1 semana antes con:
- Fecha y hora de la visita.
- Solicitud de disponer de informe de su médico remitente con motivo de la consulta.
- Solicitud de disponer de informes clínicos, pruebas de imagen y análisis de sangre anteriores que puedan tener relación con el episodio que motiva la consulta actual.
- El departamento de alergia deberá disponer de un servicio de mensajería segura para que otros médicos puedan solicitar una visita en cualquier momento.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Durante el su desarrollo de la consulta se abordarán los siguientes aspectos:
Síntomas actuales compatibles con rinitis:
- Se interroga sobre la presencia en los últimos 12 meses de congestión nasal, estornudos, rinorrea clara o espesa, cefalea, disminución o pérdida de olfato, dificultad para conciliar el sueño, etc. Preguntar además sobre la relación de estos síntomas con las estaciones del año, exposición a alérgenos, los cambios de las condiciones ambientales, las infecciones respiratorias y el trabajo.
- Monitorización con MASK-air® App * para el seguimiento diario los síntomas y los medicamentos utilizados.
Antecedentes médicos relevantes: Se evalúa la existencia de síntomas nasales y uso de inhaladores nasales en el pasado y su posible eficacia, posibles diagnósticos anteriores de enfermedad alérgica, presencia de síntomas compatibles con asma estacional, diagnóstico de reflujo gastroesofágico, existencia de obesidad, trastornos en el sueño, enfermedades psiquiátricas y otras enfermedades sistémicas relevantes.
Datos epidemiológicos relevantes: Se interroga sobre el consumo actual y pasado de tabaco/vapeo, la ciudad de residencia, el tipo de vivienda, la presencia de mascotas, la existencia de humedad, alfombras y moqueta en el hogar, el tipo y lugar de trabajo y las aficiones.
Pruebas clínicas disponibles: Analizar informes médicos disponibles de médico/especialista/urgencias, análisis de sangre (examinar número de eosinófilos y valores de IgE total/específica) e informes radiológicos.
Tratamiento: Si se considera necesario, instaurar un tratamiento empírico para aliviar los síntomas del paciente o evaluar la respuesta de los síntomas/signos actuales al tratamiento hasta la siguiente consulta.
Solicitud de pruebas complementarias: Solicitar las pruebas complementarias que se consideraren pertinentes (rinometría, radiografía de senos paranasales/tórax, pruebas cutáneas intraepidérmicas, hemograma, valores de IgE total y específica, estudio de inmunoglobulinas séricas y actividad del complemento y tests de provocación nasal).
Programación de la siguiente visita: Fijar una fecha de consulta presencial para explorar al paciente y evaluar todos los resultados. Esta visita presencial será imprescindible para realizar el diagnóstico o descartar definitivamente el diagnóstico de rinitis.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Aplicaciones y páginas web
de apoyo a la consulta telemática en asma
- MASK-air® App *. La aplicación Mobile Airways Sentinel Network (MASK) permite monitorizar diariamente los síntomas y los medicamentos utilizados. Contiene una lista de todos los medicamentos que se han adaptado a cada país y una escala analógica visual coloreada para medir el control de la RA y la respuesta al tratamiento.
MASK-air® actualmente está disponible en 27 países y 19 idiomas con alrededor de 35.000 usuarios. Este uso intensivo permitió adquirir mucha información sobre los pacientes con AR. En particular, existe evidencia de que los pacientes con AR tienen un mal cumplimiento del tratamiento; la mayoría de los pacientes usan automedicación, tratamientos a demanda y cambian de terapia. Curiosamente, el uso de MASK-air® nos mostró que la mayoría de los pacientes no logran cumplir con el tratamiento. Los antihistamínicos orales son los medicamentos más utilizados y dispensados inadecuadamente en la farmacia. El control de la RA está bien correlacionado con el uso de medicamentos, por ejemplo, cuando la AR no estaba controlada, los pacientes tomaban un mayor número de medicamentos.
Monitorizar el control de la RA es la piedra angular de manejo correcto. Consistentemente, la VAS nos permite medir el grado de control de la RA, ya que valores < 5 expresaban un control deficiente. Los pacientes con RA con comorbilidades presentan síntomas más graves. En particular, los síntomas oculares fueron más comunes en pacientes polisensibilizados.
Además, hay que subrayar que la aplicación MASK (disponible en la web como MASK-air®) constituye una buena práctica de salud digital y de atención digital, integrada y centrada en la persona para pacientes con rinitis alérgica.
Los pacientes con RA con comorbilidades presentan síntomas más graves. En particular, los síntomas oculares fueron más comunes en pacientes polisensibilizados.
Además, hay que subrayar que la aplicación MASK (disponible en la web como MASK-air®) constituye una buena práctica de salud digital y de atención digital, integrada y centrada en la persona para pacientes con rinitis alérgica. - Self-Management in Allergic Rhinitis: Strategies, Outcomes and Integration into Clinical Care. Ciprandi, Giorgio. JOURNAL OF ASTHMA AND ALLERGY [ISSN: 1178-6965]. J Asthma Allergy. 2023;161087-1095. PMID: 37818035. DOI: 10.2147/JAA.S273478.
- Concentraciones ambientales de pólenes de SEAIC: https://www.polenes.com/home
- Concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=screencode.pollenwarndienst&hl=es&gl=US
- Alertas sobre concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=alerte.pollen&hl=es&gl=US
- Herramienta para el control de los síntomas del asma a través de plataforma Control Asmthapp. Disponible en: https://controlasmapp.com/login.
- Información sobre el clima AEMET: https://www.aemet.es/es
- Control de dosis de inhaladores administradas: https://propellerhealth.com
- Control de dosis de inhaladores administradas HeroTracker: HeroTracker® Sense a Gold Winner in the InnoPack 2022 China Awards’ | Aptar Digital Health
- Control de dosis: Adherium – Adherium
¿Ha influido la Pandemia por Enfermedad de COVID-19 en el sueño de los pacientes pediátricos y adolescentes con asma alérgica?
Sin duda 2020 y 2021 han sido años sin precedentes debido a un hecho inesperado que descolocó por completo la vida de millones de personas: la rápida propagación del coronavirus SARS-CoV-2 por todos los continentes ocasionó la primera gran pandemia del siglo XXI, la cual tuvo un gran impactó social, económico y emocional de manera global en todo el mundo. La enfermedad por coronavirus 2019 (COVID-19), aparte de ocasionar muchos síntomas orgánicos graves como la neumonía bilateral con distrés respiratorio agudo, ha sido también la responsable de muchos síntomas neurológicos y cambios importantes en el sueño. A lo largo de estos intensos dos años, el estrés originado por la incertidumbre constante, el aislamiento social y, en definitiva, los cambios en la rutina diaria, se han acompañado de diversas alteraciones del sueño conocidas como “coronasomnia».
La Pandemia por Enfermedad de COVID-19 ha afectado a toda la población de manera global, con un impacto claramente negativo en la mayoría de los casos. Además, sabemos que hoy en día, la combinación Pandemia por Enfermedad de COVID-19 y asma es un problema vital al que nos enfrentamos tanto los profesionales de la salud como los pacientes y familiares de pacientes con asma alérgica. No obstante, el impacto que la Pandemia por Enfermedad de COVID-19 ha ocasionado en el descanso de los pacientes pediátricos y adolescentes con asma de nuestra área geográfica aún no ha sido estudiado. De aquí que hayamos estimado interesante presentar los datos del estudio realizado en la Unidad de Alergia Pediátrica del Hospital Universitario Vall d’Hebron, cuyo objetivo fue investigar cómo la Pandemia por Enfermedad de COVID-19 influyó en el sueño de pacientes pediátricos y adolescentes con asma alérgica residentes en el área mediterránea. Para lograr este objetivo se realizó un estudio piloto prospectivo que incluyó a pacientes pediátricos y adolescentes con asma alérgica persistente de entre 6 y 18 años.
Todos los participantes del estudio respondieron el Cuestionario BEARS y la Escala de Bruni. El cuestionario de BEARS1-4 es un cuestionario útil para el cribaje de trastornos del sueño en la infancia. Está dividido en cinco áreas principales del sueño, facilitando el cribado de los trastornos del sueño, en población pediátrica y adolescentes de entre 2 y 18 años. Cada área tiene una pregunta para cada grupo de edad. Una respuesta positiva en cualquiera de los aspectos obliga a una investigación más profunda. Las cinco áreas de estudio se detallan a continuación:
B= Problemas para acostarse (“bedtime problems”)
E= Excesiva somnolencia diurna (“excessive daytme sleepiness”)
A= Despertares durante la noche (“awakenings during the night”)
R= Regularidad y duración del sueño (“regularity and duration of sleep”)
S= Ronquidos (“snoring”)
Respecto a la Escala de Bruni5,6 de trastornos del sueño para población pediátrica y adolescente, decir que consta de 26 ítems valorados según una escala tipo Likert. Está diseñada para detectar trastornos del sueño divididos en seis categorías: problemas para iniciar o mantener el sueño, problemas respiratorios, desórdenes del despertar, alteraciones de la transición sueño-vigilia, excesiva somnolencia diurna e hiperhidrosis nocturna. En total, el paciente responde a 26 preguntas y proporciona una respuesta que puntúa del 0 al 4 según la clínica presente. El punto de corte a partir del cual se considera que el paciente puede presentar algún trastorno global del sueño es de 39. A continuación se define cada puntuación:
0=Nunca
1=Ocasionalmente (una o dos veces al mes o menos)
2=Algunas veces (una o dos a la semana)
3=A menudo (de tres a cinco veces a la semana)
4=Siempre (diariamente)
En total se incluyeron 77 pacientes con una edad media de 12 años. La mayoría eran pacientes del sexo femenino (62%, n=48) y veintisiete (35%) habían sido diagnosticados de Enfermedad de COVID-19. Con respecto al Cuestionario de BEARS, el 70% (n=54) de los pacientes tuvo como mínimo una respuesta positiva. Además, casi la mitad de los pacientes tenían problemas a la hora de acostarse [42% (n=32)], seguido de somnolencia diurna excesiva [34% (n=26)]. En cuanto a la Escala de Bruni, 52 de los 77 pacientes incluidos (67%) presentaban una puntuación superior a 39 puntos, hecho que indicaba trastornos del sueño entre la población de estudio. Los trastornos más prevalentes encontrados tras la evaluación utilizando la Escala de Bruni fueron los trastornos respiratorios del sueño [26 de los 77 pacientes estudiados (34%)], seguido de los trastornos de inicio y mantenimiento del sueño (30%, n = 23) y de la somnolencia diurna excesiva (24%, n=18). No se encontraron diferencias estadísticamente significativas entre los pacientes COVID-19 positivos y negativos ni en el cuestionario de BEARS ni en la escala de Bruni.
En conclusión, en este trabajo se encuentra una elevada prevalencia de trastornos del sueño en pacientes asmáticos pediátricos y adolescentes durante la pandemia debida a la Enfermedad de COVID-19. El trastorno más prevalente en esta población de estudio, evaluado mediante la Escala de Bruni, fue el trastorno respiratorio del sueño. Por tanto, es importante proporcionar a los pacientes un control óptimo de las enfermedades respiratorias para mejorar la calidad de su sueño.
La importancia del presente estudio radica en que es el primero que proporciona datos sobre la posible afectación del sueño debida al impacto de la pandemia por COVID-19 en población pediátrica y adolescente con asma alérgica en el área mediterránea. Debido a este hecho, es difícil poder comparar nuestros datos con los realizados por otros autores ya que, si bien sí que hay varios trabajos que evalúan los posibles trastornos del sueño asociados a la pandemia por COVID-19 en población de esta edad, la mayoría de ellos incluyen población sana o con trastornos neuroconductuales del sueño previos, pero sin especificar la posible concomitancia con otras patologías respiratorias asociadas, como el asma alérgica. No obstante, sí que es interesante comentar algunos trabajos que evalúan los posibles trastornos del sueño en población pediátrica y adolescentes, aunque sean poblaciones sin asma.
Ya antes de la pandemia debida a la Enfermedad de COVID-19, habían sido varios los estudios publicados que alertaban que el sueño insuficiente, la mala calidad del sueño, el insomnio, la apnea del sueño y las alteraciones de los horarios de sueño-vigilia eran manifestaciones típicas de morbilidad física y emocional en las pandemias. De este modo, no es de extrañar que los primeros estudios sobre trastornos del sueño asociados a la pandemia por Enfermedad de COVID-19 se publicaran en China, epicentro de esta enfermedad. En los inicios de la pandemia Huang y Zhao7 recopilaron información de una encuesta de 7236 voluntarios e informaron que el 18% de los individuos encuestados presentaban una mala calidad del sueño. Posteriormente, los trastornos del sueño en pacientes con COVID-19 también pasaron a estudiarse en otros países, encontrando una prevalencia mayor de trastornos del sueño que antes de la pandemia en la población general en la mayoría de los estudios. En Italia, en una encuesta realizada a 2291 italianos, el 57,1% de los individuos informó de una mala calidad del sueño relacionada con la ansiedad que les ocasionaba la Enfermedad por COVID-19. Los síntomas más prevalentes fueron pesadillas, astenia y apneas del sueño. Parece que la somnolencia y el trastorno del sueño en la fase REM podrían estar más relacionados con la Enfermedad de COVID-19 en sí misma, mientras que el insomnio estaría más relacionado con el aislamiento social, la ansiedad y otros factores psicosociales.
Uno de los trabajos más relevantes publicados hasta ahora en población pediátrica y adolescente es el de Sharma M. y sus colaboradores8, cuyo objetivo fue realizar una revisión sistemática y un metanálisis para estudiar la prevalencia y el patrón de trastornos del sueño en población pediátrica y adolescente durante la pandemia por COVID-19. Para ello, los autores realizaron una exhaustiva búsqueda bibliográfica en MEDLINE, EMBASE y Web of Science en busca de estudios originales que describieran anomalías del sueño en pacientes de esta edad, con o sin trastornos neuroconductuales preexistentes, durante la pandemia por COVID-19. Los autores analizaron un total de 371 artículos pero finalmente, únicamente incluyeron 16 estudios. De estos, cinco se realizaron en niños/niñas de edad preescolar, dos en pacientes con trastornos neuroconductuales preexistentes y el resto (nueve) en población pediátrica y adolescentes sanos en edad escolar. En esta revisión los autores hallan que la prevalencia combinada de cualquier alteración del sueño en los niños durante la pandemia fue del 54% (IC del 95%: 50-57%). Estos datos, aún siendo elevados, ya que indican que más de la mitad de la población de estudio presentaba algún tipo de trastorno del sueño, serían inferiores a los encontrados en nuestra serie en la que el 70% (n=54) de los pacientes presentaba al menos un ítem positivo en evaluar el Cuestionario BEARS y el 67% (n=52) de los pacientes presentaban puntuaciones superiores a 39 puntos en la Escala de Bruni. Curiosamente, en esta revisión de Sharma, la prevalencia de estos trastornos en los niños de edad preescolar, cuyo grupo no fue evaluado en nuestra población de estudio, fue menor que en los tiempos prepandémicos (RR = 0,87; IC del 95%: 0,58-1,30), aunque estos resultados no fueron estadísticamente significativos. Este dato concuerda con el trabajo publicado por Liu Z. y su equipo9, donde los niños en edad preescolar se comportaron de manera diferente en el contexto del sueño durante la pandemia en comparación con los niños escolares y los adolescentes. Liu Z. y su equipo encuentran que, de manera totalmente inesperada, los niños en edad preescolar confinados parecían tener menos trastornos generales del sueño en comparación con la muestra del 2018 (prepandemia).
En otra revisión reciente publicada por Panda PK. y su equipo10, encontraron que el 34,5% de los pacientes pediátricos y adolescentes estudiados sufrían ansiedad, el 41,7% depresión, el 42,3% irritabilidad y el 30,8% falta de atención debido a la pandemia por la Enfermedad de COVID-19. Además, el 79,4% de los pacientes se vio afectado negativamente por la pandemia y el confinamiento. El 22,5% de la población estudiada tenía un miedo significativo a la Enfermedad de COVID-19, el 35,2% de los pacientes pediátricos y adolescentes tenían aburrimiento y el 21,3% trastornos del sueño. Además, el 52,3% de los cuidadores/padres/madres/representantes legales desarrollaron ansiedad y el 27,4% depresión mientras estaban aislados con sus hijos/hijas. En esta revisión vemos que la prevalencia de trastornos del sueño también fue algo menor que la encontrada en nuestra población de estudio pero, en cualquier caso fue significativa.
Otro dato interesante que cabe considerar es que antes de la pandemia, diferentes estudios publicaban una prevalencia de trastornos del sueño en población pediátrica y adolescente diferente a la actual. De este modo, los datos publicados según grupos de edad oscilaban entre un rango del 25% al 50% en pacientes preescolares, del 6% al 37% en escolares y de entorno el 40% en adolescentes11-14. No obstante, esta prevalencia durante la pandemia se ha visto claramente incrementada15-19 y los datos publicados hasta el momento concuerdan, en la mayoría de los trabajos, con los encontrados en nuestra población de estudio, aunque no sean del todo comparables con nuestra serie ya que la mayoría de trabajos no especifican la inclusión de pacientes con asma.
Sea como sea, lo cierto es que la pandemia por COVID-19 ha dejado las economías devastadas y la gente asustada por sí misma y por sus seres queridos. Con esta situación sin precedentes, es injustificable no dar la debida importancia al sueño, ya que un sueño saludable es sin duda el mejor rejuvenecimiento, y no en vano está asociado a numerosos beneficios, como el bienestar físico y el correcto funcionamiento de nuestro sistema inmunológico. Además, es el principal determinante de la salud mental y emocional, ya que es conocido que un sueño correcto alivia la ansiedad, el estrés y la depresión y puede tener consecuencias diversas en el desarrollo20. Por contra, los trastornos del sueño inducen neuroinflamación, que promueve la alteración de la barrera hematoencefálica y la entrada de antígenos y factores inflamatorios en el cerebro21-26. De este modo, los trastornos del sueño relacionados con la Enfermedad de COVID-19 podrían contribuir a la apertura de la barrera hematoncefálica, actuando así como una puerta para la entrada del virus SARS-CoV-2 en el cerebro y producirse entonces una mayor inflamación en el sistema nervioso central. La deprivación/restricción del sueño, su fragmentación o la apnea del sueño inducen una inflamación sistémica de bajo grado caracterizada por la liberación de varias moléculas, como las citocinas como la interleucina 6, quimiocinas y proteínas de fase aguda, y todos ellos pueden promover cambios en componentes celulares de la barrera hematoncefálica, particularmente en las células endoteliales del cerebro27-30.
En definitiva, se deberían realizar estudios futuros que incluyan el análisis de los patrones del sueño mediante la realización de electroencefalogramas, la evaluación de marcadores de inflamación así como de la función inmunitaria, en relación con los parámetros del sueño. Estos procedimientos podrían ser revolucionarios para un mejor conocimiento de la “coronasomnia”, es decir, para el control de los trastornos del sueño asociados a la pandemia debida a la Enfermedad de COVID-199
Se puede consultar el documento completo en el siguiente enlace: Aquí : Trabajo_Final_Máster_Teresa_Garriga_Baraut.pdf
Teresa Garriga Baraut. Facultativa Especialista Adjunta, Unidad de Alergia Pediátrica. Hospital Universitario Vall d’Hebron. Comité de Alergia Infantil SEAIC.
Referencias Bibliográficas:
- Bastida-Pozuelo MF, Sánchez-Ortuño MM. Preliminary analysis of the concurrent validity of the Spanish translation of the BEARS sleep screening tool for children. J Psychiatr Ment Health Nurs. 2016 Oct;23(8):513-520.
- Owens JA, Dalzell V. Use of the ‘BEARS’ sleep screening tool in a pediatric residents’ continuity clinic: a pilot study. Sleep Med. 2005 Jan;6(1):63-9.
- Pin-Arboledas G. Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria (SEPEAP). Anexo: cuestionarios y herramientas. Pediatría Integral. 2010; XIV (9):749-758.
- Ramírez-Vélez R, Huertas-Zamora L, Correa-Bautista JE, Cárdenas- Calderón EG. Confiabilidad y validez del cuestionario de trastornos de sueño BEARS en niños y adolescentes escolares de Bogotá, D.C., Colombia: Estudio FUPRECOL. Retos, número 34, 2018 (2o semestre).
- Bruni O, Ottaviano S, Guidetti V, Romoli M, Innocenzi M, Cortesi F et al. The Sleep Disturbance Scale for Children (SDSC). Construction and validation of an instrument to evaluate sleep disturbances in childhood and adolescence. J Sleep Res. 1996 Dec;5(4):251-61.
- Escala de Alteraciones del Sueño en la Infancia (avpap.org) [www.avpap.org/gtsueno/Bruni.pdf].
- Huang Y, Zhao N. Generalized anxiety disorder, depressive symptoms and sleep quality during COVID-19 outbreak in China: A web-based cross- sectional survey. Psychiatry Res. 2020; 288: 112954.
- Sharma M, Aggarwal S, Madaan P, Saini L, Bhutani M. Impact of COVID- 19 pandemic on sleep in children and adolescents: a systematic review and meta-analysis. Sleep Med. 2021;84:259-267.
- Liu Z, Tang H, Jin Q, Wang G, Yang Z, Chen H et al. J. Sleep of preschoolers during the coronavirus disease 2019 (COVID-19) outbreak. J. Sleep Res. 2021; 30(1):e13142.
- Panda PK, Gupta J, Chowdhury SR, Meena AK, Madaan P, Sharawat IK et al. Psychological and behavioral impact of lockdown and quarantine measures for COVID-19 pandemic on children, adolescents and caregivers: a systematic review and meta-analysis. J Trop Pediatr. 2021;67(1):fmaa122.
- Blader JC, Koplewicz HS, Abikoff H, Foley C. Sleep problems of elementary school children. A community survey. Arch Pediatr Adolesc Med. 1997;151(5): 473e80.
- Owens JA, Spirito A, McGuinn M, Nobile C. Sleep habits and sleep disturbance in elementary school-aged children. J Dev Behav Pediatr. 2000; 21(1): 27e36.
- Pagel JF, Forister N, Kwiatkowki C. Adolescent sleep disturbance and school performance: the confounding variable of socioeconomics. J Clin Sleep Med. 2007; 15;3(1):19e23.
- Vignau J, Bailly D, Duhamel A, Vervaecke P, Beuscart R, Collinet C. Epidemiologic study of sleep quality and troubles in French secondary school adolescents. J Adolesc Health. 1997; 21(5):343e50.
- Altena E, Baglioni C, Espie CA, Ellis J, Gavriloff D, Holzinger B et al. Dealing with sleep problems during home confinement due to the COVID- 19 outbreak: Practical recommendations from a task force of the European CBT-I Academy. J. Sleep Res. 2020;29:e13052.
- Wang J, Gong Y, Chen Z, Wu J, Feng J, Yan S et al. Sleep disturbances among Chinese residents during the Coronavirus Disease 2019 outbreak and associated factors. Sleep Med. 2020; 74:199-203.
- Gruber R, Gauthier-Gagne G, Voutou D, Somerville G, Saha S, Boursier J. Pre-pandemic sleep behavior and adolescents’ stress during Covid-19: a prospective longitudinal study. Child Adolesc Psychiatry Ment Health. 2021; 30:15(1):43.
- Zreik G, Asraf K, Haimov I, Tikotzky L. Maternal perceptions of sleep problems among children and mothers during the coronavirus disease 2019 (COVID-19) pandemic in Israel. J. Sleep Res. 2021; 30(1):e13201.
- Cerasuolo M, Malloggi S, Conte F, Albinni B, De Rosa O, Rescott ML et al. The Effects of the COVID19-Related Lockdown Are Modulated by Age: An Italian Study in Toddlers and Pre-Schoolers. Brain Sci. 2021; 9:11(8):1051.
- Spruyt K. A review of developmental consequences of poor sleepness in childhood. Sleep Med. 2019; Aug;60:3e12.
- Markuu P. Sleep research in 2020: COVID-19-related sleep disorders. Lancet Neurol. 2021; 20:15–1.
- Mazza, C.; Ricci, E.; Biondi, S.; Colasanti, M.; Ferracuti, S.; Napoli, C.; Roma, P. A nationwide survey of psychological distress among Italian people during the covid-19 pandemic: Immediate psychological responses and associated factors. Int. J. Environ. Res. Public Health. 2020; 17: 3165.
- Varatharaj A, Thomas N, Ellul MA, Davies NWS, Pollak TA, Tenorio EL et al. Neurological and neuropsychiatric complications of COVID-19 in 153 patients: A UK-wide surveillance study. Lancet Psychiatry 2020; 7:875– 882.
- Sharifian-Dorche M, Huot P, Osherov M, Wen D, Saveriano A, Giacomini P et al. Neurological complications of coronavirus infection; a comparative review and lessons learned during the COVID-19 pandemic. J. Neurol. Sci. 2020; 417:117085.
- Cellini N, Canale N, Mioni G, Costa S. Changes in sleep pattern, sense of time and digital media use during COVID-19 lockdown in Italy. J. Sleep Res. 2020; 29: e13074.
- Zhang C, Yang L, Liu S, Ma S, Wang Y, Cai Z et al. Survey of insomnia and related social psychological factors among medical staff involved in the 2019 novel Coronavirus disease outbreak. Front. Psychiatry. 2020; 11:306.
- Hurtado-Alvarado G, Becerril-Villanueva E, Contis-Montes OA, Domínguez-Salazar E, Salinas-Jazmín N, N, Pérez-Tapia SM et al. The yin/yang of inflammatory status: Blood-brain barrier regulation during sleep. Brain Behav. Immun. 2018; 69, 154–166.
- Cuddapah VA, Zhang SL, Sehgal A. Regulation of the blood-brain barrier by circadian rhythms and sleep. Trends Neurosci. 2019; 42: 500–510.
- Medina-Flores F, Hurtado-Alvarado G, Contis-Montes de Oca A, López- Cervantes SP, Konigsberg M, Deli MA et al. Sleep loss disrupts pericyte- brain endothelial cell interactions impairing blood-brain barrier function. Brain Behav. Immun. 2020; 89: 118–132.
- Benedict C, Cedernaes J, Giedraitis V, Nilsson EK, Hogenkamp PS, Vågesjö E et al. Acute sleep deprivation increases serum levels of neuron- specific enolase (NSE) and S100 calcium binding protein B (S-100B) inhealthy young men. Sleep. 2014; 37: 195–198.
Recomendaciones sobre el manejo domiciliario de reacciones anafilácticas durante la Pandemia COVID-19
El síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2), también conocido como COVID-19, está causado por una nueva cepa de coronavirus que no se ha identificado previamente en humanos. El SARS-CoV-2 se reconoce como un virus respiratorio altamente contagioso con elevada morbilidad y mortalidad, especialmente en poblaciones vulnerables1. Con el fin de evitar la propagación de la infección, las políticas sanitarias han establecido planes con medidas de restricciones que han modificado nuestros hábitos de higiene, sociales, laborales y sanitarios.
Durante la pandemia, el personal sanitario, requirió la adaptación de las medicinas convencionales llevando a cabo estrategias de atención sanitaria en remoto (telemedicina) con el objetivo de no saturar los servicios médicos, los servicios de urgencias, proteger a los pacientes y a sí mismos. Estas recomendaciones han ido cambiando a medida que evolucionaba la pandemia por sus diferentes etapas.
Los alergólogos nos hemos enfrentado al reto de continuar tratando a nuestros pacientes alérgicos sin poder valorarlos presencialmente y con la dificultad añadida de que algunos síntomas alérgicos como la tos, la disnea y las dermatitis se encuentran entre los síntomas del diagnóstico diferencial de COVID-19. Estos síntomas alérgicos pueden limitar la vida de los pacientes, ya que les pueden impedir acudir al trabajo, al colegio o incluso asistir a centros sanitarios por el riego de contagios por SARS-CoV-2. El manejo mediante telemedicina del paciente alérgico nos resulta inquietante pero quizás, la anafilaxia, es unas de las patologías que nos genera más preocupación, por tratarse de una enfermedad con posibles consecuencias fatales.
Es por ello, que los alergólogos hemos tenido que establecer recomendaciones y pautas para el tratamiento agudo de anafilaxia en domicilio, para garantizar óptimos resultados en el manejo de ésta, sopesando el riesgo de la gravedad de la reacción, el riesgo de contraer la infección y el de la carga asistencial en centros médicos asociados con la pandemia de COVID-19 2. En la toma de decisiones llevamos a cabo una valoración personalizada de los riesgos/beneficios de acudir a urgencias según el tipo de reacción sufrida por el paciente, la respuesta al tratamiento inicial y según la presión sanitaria por infección por coronavirus en los centros sanitarios.
La telemedicina (ya sea por teléfono o mediante vídeo llamada) es una manera nueva de relación medico-paciente en tiempos de pandemia que usamos para informar sobre los planes de tratamiento de la anafilaxia. El acceso a la medicina especializada durante la pandemia de COVID ha estado muy limitado por lo que el uso de la telemedicina se implantó y extendió para establecer una comunicación estrecha, clara y directa con los pacientes sobre síntomas, tratamientos y planes de actuación en la anafilaxia, valorando factores de riesgos individualizados. Los alergólogos hemos usado la telemedicina para educar y ofrecer planes de actuación para el manejo de los síntomas de la anafilaxia. Algunas de las recomendaciones e instrucciones han sido:
– Instruir sobre el uso del dispositivo autoinyectable de adrenalina (AIA) mediante demostración online, envío de folletos explicativos e información sobre accesos a paginas web con videos demostrativos para facilitar la adherencia al tratamiento
– Informar al paciente que, en casos de anafilaxia, se recomienda el uso precoz de adrenalina y que precisarán de asistencia a servicios de urgencias después de usar el autoinyector. Después de usar el AIA los pacientes deben monitorizar la respuesta al tratamiento:
- Si los síntomas se resuelven deben acudir a un servicio de urgencia y notificar la reacción.
- Si los síntomas son graves, persisten o empeoran, se debe administra una segunda dosis de adrenalina y deben avisar a los servicios de urgencias.
– Llevar a cabo una comunicación abierta con pacientes y familiares respecto a los riesgos / beneficios de la evaluación en urgencias después de la administración de adrenalina 3. Enfatizando que la recomendación de ser evaluados por los servicios médicos se basa en la probabilidad de que se necesite una intervención médica para controlar los síntomas de la anafilaxia, y no porque la adrenalina sea un medicamento peligroso 2. Por otra parte, debemos informar que pueden ocurrir reacciones anafilácticas bifásicas o prolongadas4, y ayudarles a gestionar una recurrencia de la reacción.
– Dotar al paciente de 2 dispositivos de adrenalina fundamentalmente en aquellos que requirieron tratamiento con múltiples dosis de adrenalina en reacciones previas.
– Explicar sobre la necesidad de inspección de posibles defectos en los dispositivos inyectables y la comprobación de la fecha de caducidad.
- Los AIA caducados y defectuosos, deben reemplazarse lo antes posible. Si un paciente sólo tiene acceso a un autoinyector caducado recientemente, debe ser informado de que es preferible usarlo a evitar su administración.
– Abordar dudas que puedan surgir respecto a la evitación de factores desencadenantes de anafilaxia y el manejo de reacciones futuras.
– Recomendar al paciente con riesgo de anafilaxia, tener acceso a un pulsioxímetro y tensiómetro en el domicilio.
– Explicar a los pacientes asmáticos que deben mantener un control óptimo del mismo.
En vista de que los servicios de urgencias estaban saturados por la pandemia y había alto riesgo de contraer infección por COVID-19, en la ciudad de Nueva York, se establecieron unas recomendaciones basadas en opiniones de expertos para ajustar la practica clínica habitual del manejo del paciente con anafilaxia a éstas difíciles circunstancias (Figura 1).
Se debe resaltar la importancia de uso precoz de AIA: cuanto más rápido se administra la adrenalina, la probabilidad de un desenlace fatal, disminuye 5.
Esperamos que la evolución de la pandemia tenga una tendencia favorable para poder recuperar pronto la atención cercana de nuestros pacientes alérgicos, aunque el uso de la telemedicina jugará un papel clave en el futuro del campo de la salud, para la derivación de pacientes, la asistencia y otras aplicaciones de la atención médica.
Rocío Candón Morillo
FEA Alergología. Hospital General Mancha Centro. Alcázar de San Juan.
Miembro Comité de Alergia infantil (CAI). Grupo de trabajo sobre Anafilaxia.
SEAIC.
BIBLIOGRAFIA
1. A Cianferoni, M Votto. COVID-19 and allergy: How to take care of allergic patients during a pandemic? Pediatr Allergy Immunol. 2020;31(Suppl 26):96-101.
2. T Casale, J Wang, A Nowak- Wegrzyn. Acute At Home Management of Anaphylaxis During the Covid-19 Pandemic. J Allergy Clin Immunol Pract. 2020.8(6):1795-1797.
3. Shaker MS, Oppenheimer J, Wallace DV, Golden DBK, Lang DM, Lang ES, et al. Making the GRADE in anaphylaxis management: towards recommendations integrating values, preferences, context, and shared decision-making. Ann Allergy Asthma Immunol. 2020;124:526-35.
4. Shaker M, Wallace D, Golden DBK, Oppenheimer J, Greenhawt M. Simulation of health and economic benefits of extended observation of resolved anaphylaxis. JAMA Netw Open. 2019;2;2(10):e1913951.
Figura 1:Algoritmo propuesto por Thomas B. Casale et al de anafilaxia revisado que reemplaza el protocolo de manejo estándar durante la pandemia de COVID-192
FACTORES DESENCADENANTES DE ASMA: NORMAS DE EVITACIÓN
- Asma alérgica
La realización del estudio de alergia en el paciente con asma tiene como objetivo conocer el alérgeno (sustancia que desencadena la alergia) que pueda estar siendo responsable de los síntomas (tos, ahogo, dolor torácico y “pitos”) que presenta el paciente, o que puedan desencadenar las crisis (1).
- Tratamiento en asma: Tratamiento farmacológico y no farmacológico
En la actualidad las normas de evitación, el tratamiento con fármacos y la educación sanitaria, se consideran los pilares fundamentales para evitar que el paciente con asma presente una crisis (2,3).
– Tratamiento farmacológico del asma
Los fármacos para tratar el asma podemos clasificarlos como fármacos de control o mantenimiento, y fármacos de alivio, también llamados “de rescate”. Los medicamentos de control o mantenimiento deben administrarse de forma continua durante periodos prolongados de tiempo y los medicamentos de rescate se utilizan a demanda para tratar de forma rápida una crisis de asma (2).
– Tratamiento no farmacológico del asma
Por otro lado, conocer los factores que pueden desencadenar los síntomas constituye una parte importante del tratamiento no farmacológico del paciente con asma. El no conocer estos desencadenantes puede convertirse en un factor que facilite la aparición de una crisis.
Además, la educación del paciente asmático debe considerarse como un elemento básico del tratamiento, ya que reduce el riesgo de padecer una crisis y aumenta la calidad de vida del paciente.
- Factores desencadenantes y normas de evitación
Se denominan factores desencadenantes, aquellos factores que presentan capacidad de provocar síntomas o crisis de asma y pueden ser múltiples y diversos.
Es muy importante que el paciente pueda identificarlos y establecer las medidas adecuadas para su evitación.
En el asma alérgica, una vez que se ha identificado el alérgeno o los alérgenos causantes de los síntomas de asma, se deben realizar una serie de recomendaciones para evitarlos.
Los alérgenos que se encuentran en el ambiente o aeroalérgenos son responsables tanto de desencadenar síntomas de asma como la crisis.
- Alérgenos ambientales o aeroalérgenos: Medidas de Evitación
Entre las medidas de evitación de los aeroalérgenos más frecuentes y relevantes encontramos:
I. Ácaros
Los ácaros son artrópodos de muy pequeño tamaño, no visibles a simple vista. Los ácaros, por estar muy presentes en el espacio doméstico, son una causa importante de alergia y la segunda causa de asma. Ambientes cálidos y húmedos van a ser los hábitats perfectos donde más crezcan. Los podemos encontrar principalmente en colchones, edredones, almohadas, moquetas y alfombras.
Recomendaciones de evitación:
- Evitar realizar tareas de limpieza en presencia del paciente
- Retirar polvo con paño húmedo (secar bien después)
- Evitar cojines o colchones de plumas
- Utilizar fundas anti-ácaros impermeables con garantía certificada para cojines, colchones y edredones
- Evitar moquetas. Lavar regularmente cortinas, tapicerías, peluches, etc.
- Mantener la habitación, limpia y ordenada
- Habitación soleada, luminosa y ventilada
- Utilizar aspiradores con filtro HEPA. No usar escobas o plumeros
- Intentar mantener la temperatura de la vivienda por debajo de los 25°C
- Evitar convivir con animales de pelo o plumas
- Lavar la ropa de cama a temperatura superior a 60 °C.
- Si hay alfombra, deben ser lavables, tratadas con vapor o expuestas periódicamente al sol y despolvadas.
- Aspirar con frecuencia sofás.
- Ventilar la casa, a ser posible cuando haya menos humedad fuera.
- Limpiar con frecuencia los filtros de la calefacción o del aire acondicionado
- Purificadores, desionizadores y deshumificadores: valorar conveniencia de utilizarlos
 |
II. Epitelios de animales
Los animales de pelo son una importante fuente de alergia respiratoria, los que más los gatos, seguido de los perros y caballos, aunque también los conejos, hámster y vaca entre otros.
La retirada de la mascota del ambiente que rodea al paciente constituye el tratamiento de elección en el caso de pacientes alérgicos a epitelio de las mismas, ya que se trata de una medida muy efectiva.
En caso de NO seguir ese consejo será preciso:
- Lavado frecuente de la mascota
- Ideal mantener el animal fuera del hogar, si es posible
- Extremar la limpieza en el ambiente doméstico. No usar moquetas ni alfombras y aspirar frecuentemente con aspiradoras con filtro HEPA
- Aconsejar que la mascota no deambule libremente por las zonas de descanso y menos que duerma en ellas.
- En la medida de lo posible, no interaccionar con la misma.
- Tocar lo menos posible al animal y lavado de manos después de hacerlo.
- Las camas o cojines de los animales deben lavarse regularmente y estar en zonas apartadas.
- Lavar la ropa que ha estado en contacto con los animales.
- En el caso del gato se recomienda su esterilización.
III. Pólenes
En primer lugar, es preciso conocer a qué polen es alérgico el paciente y conocer la época de polinización. En la actualidad podemos encontrar distintas aplicaciones (apps) que nos ayudan a conocer los niveles de polinización ambiental. (https://www.polenes.com/es/home)
Debemos saber que los granos de polen pueden ser diseminados por insectos, viento o ambos y en la época de polinización, pueden desplazarse a kilómetros de distancia.
En días de viento, secos y soleados hay más polen en el ambiente, por el contrario, en días húmedos o de lluvia la presencia de polen disminuye.
Recomendaciones:
- En los meses de predominio de polen en pacientes sensibilizados, evitar las salidas al campo. Tras salidas al exterior ducha y cambio de ropa.
- Evitar salir de casa los días con viento, seco, con recuento alto de pólenes, soleados y en horas vespertinas.
- Al viajar no abrir las ventanillas del coche y revisar el correcto estado de los filtros de polen de los mismos.
- Evitar viajes en moto o bicicleta.
- Utilización de gafas de sol que cubran el máximo posible y mascarillas colocadas correctamente.
- El tiempo para ventilación de los domicilios en épocas con altos niveles de polinización, debe ser breve, evitando sobre todo la primera hora de la mañana y el atardecer. Cerrar ventanas tras ventilación.
- Evitar secar ropa en el exterior.
- Evitar realización de ejercicios físicos enérgicos en días de alta polinización.
IV. Hongos
Los hongos están muy extendidos en la naturaleza y es muy difícil evitarlos por completo.
Cuando hablamos de alergia a los hongos, nos referimos a alergia a la humedad o al moho.
Crecen en el exterior, en lugares con vegetación (tierra, troncos, plantas, restos de hojas), donde se acumula suciedad o desperdicios, pero también en las casas y recintos cerrados (sótanos, trasteros, bodegas). Las piscinas cubiertas son una importante fuente de exposición a esporas de hongos
Abundan especialmente en condiciones de humedad, oscuridad y viento.
Recomendaciones:
- Evitar viviendas poco soleadas y con humedades, deshabitadas, cercanas a ríos, lagos y bosques.
- Evitar pasear por bosques frondosos con abundante materia orgánica vegetal en descomposición.
- En días de viento y humedad evitar salidas, mantener cerradas puertas y ventanas y si se presentan síntomas usar el tratamiento de rescate.
- Evitar plantas de interior.
- Tirar los alimentos que se encuentren en mal estado. Sacar la basura todos los días.
- Evitar las condensaciones de humedad en cuartos de baño, revisar el estado de toallas, y sobre todo evitar humidificadores.
- Mantener en buen estado de higiene y conservación los sistemas de aire acondicionado y de calefacción.
- Limpiar regularmente con lejía bañera, lavabos, azulejos de baño. Tras limpieza de casa ventilar y secar zonas húmedas.
- Reparar y eliminar manchas de humedad, goteras y filtraciones si existen (pinturas antimoho).
- Retirar alfombras o papel de las paredes contaminados con moho.
- Retirar polvo con paño húmedo, usar fregona o aspirador con filtro de agua o HEPA (limpiar filtros con frecuencia).
Por último, y no por ello menos importante, siempre que tenga una duda, diríjase y pregunte a su alergólogo o a su enfermera del Servicio de Alergia.
Bibliografía
- Burbach GJ, Heinzerling LM, Edenharter G, Bachert C, Bindslev-Jensen C, Bonini S, et al. GA(2)LEN skin test study II: clinical relevance of inhalant allergen sensitizations in Europe. Allergy. 2009 Oct;64(10):1507–15.
- Guía Española para el Manejo del Asma (Guía GEMA 5.1). Available from: https://www.gemasma.com
- GINA. Global Strategy for Asthma Management and Prevention. www.ginasthma.org
Aviso importante
Área de formación continuada del JIACI
Estimados socios:
El registro de alta para participar en la página de evaluación del Journal of Investigational Allergology and Clinical Immunology se realizará personalmente mediante solicitud enviada por correo electrónico dirigido al webmaster (webmaster@seaic.org). Para ello pueden utilizar el formulario que a tal efecto existe en el área de contacto, especificando nombre, apellidos y localidad de trabajo.
Si ya existe un registro previo, basta con acceder directamente con las credenciales y seleccionar el examen. En caso de cualquier problema de acceso, también se puede notificar por correo electrónico a la misma dirección.
Es importante recordar a los participantes que la respuesta a su solicitud se puede demorar unos días, por lo que no es recomendable contactar poco antes de finalizar el plazo de un examen. Por otra parte, rogamos a los socios registrados que guarden sus credenciales para futuras evaluaciones.
Carta del Presidente – Julio de 2012
Queridos soci@s:
Cierto es que la crisis golpea todos los sectores incluyendo también a las sociedades profesionales y científicas. A pesar de ello, como observareis por la cantidad de información que se acompaña al envío de mi carta, SEAIC sigue comprometida y activa en un numeroso grupo de proyectos en marcha.
Entre ellos quiero comentar, en primer lugar, nuestra participación en el estudio sobre seguridad de la inmunoterapia, liderado por el grupo de interés en inmunoterapia de la EAACI. La coordinadora nacional del proyecto es Carmen Vidal (carmen.vidal.pan@sergas.es), con quien podéis poneros directamente en contacto los interesados en tener más información y de colaborar en este estudio.
Destacar también la terminación del documento multidisciplinar de formación en rinoconjuntivitis CONFOR liderado por este comité, que se presentará junto con los resultados definitivos del estudio FERIN, sobre costes de esta patología tan prevalente pasado el verano. Muy avanzado también se encuentra el documento de consenso en asma grave, realizado por el comité de asma, y cuya primera parte se encuentra ya aceptada para publicación a finales de año en nuestra revista JIACI.
Enlazando con ello es un placer poderos comunicar el nuevo incremento en su factor de impacto que se sitúa en 2,27. Enhorabuena para todo el equipo editorial encabezado por Maria Luisa Sanz y a todos los colaboradores y revisores por su excelente trabajo. Tanto nuestra revista JIACI como la red de Aerobiología son dos de nuestros pilares estratégicos que deben fortalecerse en beneficio de los socios y la Sociedad, la comunidad científica y los pacientes. Sin embargo, suponen inversiones importantes para nuestro presupuesto que estamos intentando optimizar. El Comité de aerobiología, liderado por Francisco Feo, ha conseguido nuevos acuerdos con diversas estaciones, que facilitarán sus datos a nuestra red, de forma que queden ya pocos lugares del territorio español no cubiertos por ella.
Animo también a todos los organizadores locales y científicos y colaboradores de nuestro próximo congreso de Pamplona. El evento se encuentra ya en marcha a través de las comunidades virtuales creadas (www.congreso-seaic.es) en las que de nuevo os animo a interactuar y su programa ya cerrado, con invitados de gran prestigio nacional e internacional.
Se presentarán también en el congreso los avances en otros muchos proyectos SEAIC, como el importante documento de técnicas en enfermería de este comité por parte de su coordinadora Cristina Mañas y también la situación de nuestro programa de desarrollo profesional continuo (DPC) que conduce Eduardo Fernández.
La votación de la sede de nuestro próximo congreso Salamanca 2014 será el banco de pruebas de una nueva modalidad de votación virtual, que no cabe duda que dará vida y participación a nuestra sociedad. Antonio Pérez Pimiento, nuestro webmaster, continúa realizando una labor extraordinaria.
Es también una gran satisfacción la nueva candidatura presentada para las elecciones que también celebraremos en Pamplona, en cabezada por Dr. Joaquin Sastre como futuro presidente electo y toda ella compuesta por asociados de gran valía personal y profesional. Gracias a todos ellos por su compromiso.
Antes de concluir, me gustaría informaros de la importante campaña informativa sobre alergias alimentarias y prevención de la anafilaxia, lanzada por la EAACI y que nuestra Sociedad se ha comprometido a apoyar (www.stopanaphylaxis.com).
Desearos un feliz descanso en verano que nos permita recargar energías para culminar con éxito todos nuestros planes y encabezar otros nuevos en el futuro.
Un fuerte abrazo,
José María Olaguibel
—————————————–
Documento para la descarga:
Acta de Reunión Webex – Comité de Alergia cutánea (CAC) – 13 de mayo 2019 (20:00 – 21:15 horas)
This content is for Subscribers Users
Ayudas de la Fundación
Proceso de evaluación de los proyectos de investigación
La Fundación de la SEAIC busca ofrecer los recursos humanos y materiales necesarios para fomentar la investigación y el desarrollo de la Alergología y la Inmunología Clínica.
Para adjudicar las ayudas, lo primero es comprobar si los proyectos se adecúan a las bases de la convocatoria. Posteriormente, son evaluados dos vocales del Comité de Becas y dos expertos del área a investigar, anónimos y externos al Comité. La propuesta de los evaluadores externos se realiza a través de los Comités de trabajo de la SEAIC siempre y cuando no exista incompatibilidad. Los aspectos evaluados son:
- Claridad de los objetivos de la investigación
- Corrección de la metodología
- Adecuación de los medios
- Beneficios científicos y socio-sanitarios
- Viabilidad del proyecto
De forma adicional, el Comité de Becas evalúa la originalidad, la suficiencia y el interés.
Tras la suma de las puntuaciones obtenidas, se asignan las dotaciones solicitadas a los proyectos con mejores resultados hasta completar el presupuesto total. Todos los evaluadores deben firmar un compromiso ético y de confidencialidad sonde se reconoce su competencia y la ausencia de conflicto de intereses.
Convocatoria de ayudas anuales Fundación SEAIC 2025:
Plazos
Del 15 de noviembre de 2025 al 15 de enero de 2026.
Destinatarios
Podrán solicitar estas ayudas los socios de la SEAIC (de honor, numerarios o adheridos), y socios pre-numerarios únicamente en el caso de estancias formativas (C1).
Categorías y dotación económica
• Categoría A: Proyectos de investigación. 5 ayudas de 15.000 € c/u
• Categoría B: Proyectos liderados por investigadores de excelencia — 2 ayudas de 30.000 € c/u
Importante:
- El primer firmante de la Ayuda debe ser un miembro contratado por el centro solicitante de la Ayuda.
- Un investigador principal (IP) podrá presentar una única solicitud en la Categoría A o en la Categoría B (no en ambas) y, si se diera el caso, también podría presentar una solicitud adicional en la Categoría C2 (estancias formativas para no residentes)
• Categoría C: Ayudas de movilidad y formación
C1: Estancias formativas para Residentes. 6 ayudas de hasta 2.000 € c/u
C2: Estancias formativas para No Residentes. 6 ayudas de hasta 4.000 € (< 2 meses) o 6.000 € (> 2 meses) c/u
Importante:
- No serán objeto de financiación las estancias que hayan finalizado antes del lanzamiento de la convocatoria, el 15 de noviembre de 2025. Sí podrán presentarse aquellas que se encuentren en curso al momento de la solicitud.
- Solo se admitirá una solicitud por socio.
Prepara tu solicitud
Ya puedes empezar a preparar la documentación siguiendo el modelo de las plantillas incluidas en las bases y tramitar con antelación los certificados necesarios, a fin de poder presentar la solicitud completa dentro del plazo establecido.
Recuerda que es obligatorio leer atentamente las bases, donde encontrarás toda la información sobre los requisitos de cada categoría.
Novedades 2025
En esta edición se implementará una nueva plataforma digital de gestión, que permitirá a los socios registrarse, subir la documentación y realizar el seguimiento del proceso de evaluación de forma más ágil y centralizada. Dado que la plataforma se encuentra todavía en desarrollo, la recepción de solicitudes está prevista para comienzos de diciembre. Una vez esté completamente operativa, se informará detalladamente sobre los pasos para la presentación de proyectos.
Te mantendremos informado mediante los canales habituales de la SEAIC: web, boletín y app de socios y ahora en la nueva web de becas
Descarga las bases de la convocatoria 2025
Actualizadas con más detalles: bases convocatoria 2025.
Nueva web de becas
Nueva plataforma digital de gestión: web de becas Fundación SEAIC
Programa de Asesoramiento Lingüístico:
Programa de asesoramiento lingüístico
La Fundación de la Sociedad Española de Alergología e Inmunología Clínica (FSEAIC) lanza el Programa de Asesoramiento Lingüístico, desarrollado por la Comisión de Fomento de la Investigación, con el objetivo de facilitar la publicación de manuscritos científicos en inglés en revistas de alto impacto (Q1/Q2).
El programa financia la revisión idiomática de los manuscritos a través de LL Medical English, empresa especializada en textos científicos y médicos.
¿Qué cubre el programa?
- Corrección gramatical, sintáctica y de coherencia del texto.
- Seguimiento de cambios para la aprobación del autor.
- No incluye: traducción del manuscrito ni formateo de tablas, figuras o referencias
¿Quién puede participar?
- El solicitante debe ser SOCIO NUMERARIO O ADHERIDO de la SEAIC
- Debe ocupar la posición de primer autor o autor de correspondencia.
- Debe haber al menos un socio numerario de la SEAIC entre los autores.
¿Cómo participar?
- La solicitud se envía mediante un formulario online que se puede descargar de las Bases y Condiciones del programa.
Dotación del programa
- 10.000 € anuales.
- La actividad se suspenderá una vez agotado el presupuesto.
Consideraciones
- El contenido del manuscrito es responsabilidad del autor.
- La participación en el programa no garantiza la aceptación del manuscrito en revistas.
- No podrán participar quienes ya hayan sido beneficiarios en el mismo año, sin importar su rol en la autoría del manuscrito.
Beca Micrófono Abierto en Investigación:
Open Mic - Micrófono abierto en Investigación
Se trata de un formato en el que invitamos a los socios a compartir sus proyectos de investigación de forma dinámica, atractiva y muy breve (¡5 minutos!).
El mejor proyecto dispondrá de 10.000 euros para su realización y será invitado a presentar los resultados finales en el siguiente Congreso que se celebre al año siguiente.
¿Quién puede participar?
- Socios numerarios o adheridos de la SEAIC.
- Con proyectos sin financiación previa y de duración máxima de 2 años.
- Con preferencia para alergólogos jóvenes y predoctorales ≤ 40 años.
Cuando se abra el plazo, deberás presentar:
- Una memoria breve de tu proyecto (máximo de 3 páginas).
- Tu CV resumido (formato libre o CVA-ISCIII).
¿Cómo presentar tu solicitud?
- El enlace al formulario se publicará en la web de la SEAIC y en los canales habituales de comunicación, en los días previos a la apertura de la convocatoria.
Próximamente: convocatoria 2026
Ayudas solidarias:
VI Convocatoria de Ayudas Solidarias (Convocatoria 2025)
VI CONVOCATORIA DE AYUDAS SOLIDARIAS DE LA COMISIÓN DE RESPONSABILIDAD SOCIAL CORPORATIVA- SOLIDARIA (CRSS) 2025
PLAZO: abierta desde el 1 de diciembre de 2025 hasta el 30 de enero de 2025.
La Fundación SEAIC lanza la Convocatoria 2025 de Ayudas Económicas a Proyectos de Cooperación Internacional de la Comisión de Responsabilidad Social y Solidaria (CRSS). Estas ayudas están destinadas a ONGs registradas y acogidas a la Ley 49/2002, para el desarrollo de proyectos solidarios en comunidades desfavorecidas.
La Comisión de Responsabilidad Social y Solidaria (CRSS) tiene como objetivos desarrollar y promover prácticas y proyectos encaminados a mejorar el bienestar social y sanitario de los grupos humanos sobre los que recae la actividad de la SEAIC, así como proteger el medio ambiente y beneficiar a la sociedad en general, colaborando en proyectos de cooperación internacional.
La solidaridad es el valor que nos mueve a ayudar a los demás, especialmente en momentos de necesidad.
¡Anímate a participar y a ser parte de esta iniciativa solidaria!
María José Pascual Miravalles
Presidenta de la Comisión de Responsabilidad Social Corporativa- Solidaria de la SEAIC
Ayudas disponibles 2025
5 ayudas de 3.000 €. Total: 15.000 €.
En caso de recibirse donaciones solidarias adicionales, la Fundación podrá ampliar el número de proyectos beneficiados, siguiendo estrictamente el orden de puntuación obtenido, sin necesidad de realizar una nueva convocatoria.
Cómo solicitar una ayuda
La solicitud deberá gestionarse exclusivamente desde la plataforma digital de becas.
Los proyectos solo podrán presentarse a través de un socio/a de la SEAIC, que actuará como padrino o madrina de la ONG.
Este socio deberá:
1) Crear su perfil de usuario en la plataforma de becas.
2) Subir la solicitud cumplimentada y firmada por la ONG (Anexo I- descárgalo de las bases)
3) Subir el certificado de AEAT de la ONG - la Ley 49/2002 (Anexo II- solicítalo a la ONG).
Seguimiento y notificación:
Los proyectos seleccionados serán anunciados por correo electrónico, en la web y en el boletín de noticias de la SEAIC. Posteriormente, las ONGs beneficiarias deberán presentar una memoria económica justificativa del uso de los fondos al cabo de un año.
Colabora con una donación
También puedes participar mediante una donación. En la página de la Comisión de Responsabilidad Social Corporativa (CRSC) te explicamos cómo y te facilitamos el certificado de donación para que te puedas desgravar en la AEAT.
“BLOG” DEL COMITÉ DE INMUNOLOGIA CLINICA COMO FORO DE INFORMACION Y DISCUSION DE TEMAS DE ACTUALIDAD. DICIEMBRE 2011
AVANCES EN LA INICIACION Y DESARROLLO DEL ASMA BRONQUIAL
A la hora de valorar las teorías sobre la patogénesis de la alergia, aparte de la desregulación de las células T (Tr y/o predominio Th2), hay que tener en cuenta otras que cada vez están tomando mas preponderancia y que se basan en la activación de las barreras epiteliales y del tejido conectivo subyacente. Además suele estar implicada la inmunidad natural (IN) y un reconocimiento poco específico, aunque muy eficaz, de los agentes agresores por parte de las células que intervienen en la IN. En los trabajos que se citan se demuestra que como iniciador de la respuesta alérgica , pueden co-existir junto con la teoría clásica del desbalance de los linfocitos T, otras como por ejemplo, las que se basan en una desregulación de la barrera epitelial que da lugar a un procesamiento de los alérgenos que activan la cascada inmunológica y las reacciones de hipersensibilidad (1).
![]() Hace aproximadamente una década Stephen T. Holgate describió la llamada Unidad Trófica Epitelio – Mesenquimatosa (UTEM) como responsable de la activación continuada y la inflamación y remodelamiento de las vías aéreas en el asma bronquial. La activación persistente del epitelio bronquial manda señales hacia las células mesenquimatosas subyacentes aumentando sus funciones efectoras y activando los mecanismos que intervienen en la perdida de la reversibilidad del proceso inflamatorio de las vías aéreas (2).
Hace aproximadamente una década Stephen T. Holgate describió la llamada Unidad Trófica Epitelio – Mesenquimatosa (UTEM) como responsable de la activación continuada y la inflamación y remodelamiento de las vías aéreas en el asma bronquial. La activación persistente del epitelio bronquial manda señales hacia las células mesenquimatosas subyacentes aumentando sus funciones efectoras y activando los mecanismos que intervienen en la perdida de la reversibilidad del proceso inflamatorio de las vías aéreas (2).
La atopia afecta de forma creciente a una gran parte de la población en los países desarrollados, sin embargo, en la gran mayoría de los atópicos, no hay una progresión del proceso alérgico hacia el asma. Por otra parte, aunque exista un componente elevado de sensibilización hacia uno u otro alérgeno común que favorece la aparición del asma, hay que reconocer que la propia inmunoterapia específica y otros tratamientos basados en el cambio de la predominancia de una población celular T sobre otra o en el bloqueo de citocinas, no siempre se acaba de resolver el problema de la curación total de la enfermedad asmática. Existen otros factores que modulan la enfermedad y que hacen que los tratamientos mas efectivos y seguros sean los sintomáticos, pues su complejidad patogénica supone una seria dificultad para poder tratar el asma desde sus bases y fundamentos originales.
Durante esta década han aparecido diversos trabajos reforzando la idea de que no solo son los alérgenos específicos los que mantienen la continuidad del proceso sino que los agentes externos ambientales polucionantes, virus respiratorios, tabaco, drogas etc., juegan un papel muy importante en esa persistencia de la enfermedad. Producen señales a través de la UTEM que propagan y amplifican la respuesta inflamatoria y el remodelamiento del proceso inflamatorio en la submucosa.
![]() Recientemente se ha publicado un trabajo del grupo finlandés de Risto Renkonen en el Hospital Central de la Universidad de Helsinki, que culmina una serie de ellos en los que han demostrado como es realmente la interacción del epitelio con esos agentes externos, utilizando avanzada tecnología como la microscopía electrónica de alta resolución con marcaje múltiple, la espectrometría de masas, proteomica y la transcriptómica. Es muy interesante el hecho de que la interacción de la barrera epitelial con los alérgenos u otras partículas es diferente en el caso de los enfermos alérgicos y de los sujetos sanos (3). No solo hay diferencias en las estructuras del epitelio que mantienen las uniones de las células epiteliales (Holgate describió alteraciones del cemento intercelular inducido por el humo del tabaco), sino que además el movimiento de las moléculas a través del epitelio hacia las células dendríticas que las rodean en la submucosa (células presentadoras), se realiza de forma selectiva (Renkonen) y de manera diferente entre sanos y alérgicos. Esto es fundamental para transportar el antígeno procesado hacia los ganglios linfáticos regionales correspondientes y para iniciar la respuesta inflamatoria frente a los agentes externos agresores.
Recientemente se ha publicado un trabajo del grupo finlandés de Risto Renkonen en el Hospital Central de la Universidad de Helsinki, que culmina una serie de ellos en los que han demostrado como es realmente la interacción del epitelio con esos agentes externos, utilizando avanzada tecnología como la microscopía electrónica de alta resolución con marcaje múltiple, la espectrometría de masas, proteomica y la transcriptómica. Es muy interesante el hecho de que la interacción de la barrera epitelial con los alérgenos u otras partículas es diferente en el caso de los enfermos alérgicos y de los sujetos sanos (3). No solo hay diferencias en las estructuras del epitelio que mantienen las uniones de las células epiteliales (Holgate describió alteraciones del cemento intercelular inducido por el humo del tabaco), sino que además el movimiento de las moléculas a través del epitelio hacia las células dendríticas que las rodean en la submucosa (células presentadoras), se realiza de forma selectiva (Renkonen) y de manera diferente entre sanos y alérgicos. Esto es fundamental para transportar el antígeno procesado hacia los ganglios linfáticos regionales correspondientes y para iniciar la respuesta inflamatoria frente a los agentes externos agresores.
El transporte de las moléculas del alérgeno se hace por medio de las caveolas que son las estructuras responsables del transporte transepitelial y de la endocitosis de los agentes externos en el aparato respiratorio y digestivo. Están consideradas como un tipo de “balsas lipídicas” integradas en la membrana de determinadas células endoteliales y epiteliales. Son pequeñas invaginaciones en la membrana ricas en lípidos (colesterol y esfingolipidos) y proteínas del tipo de la caveolina de 21kDa. Estas estructuras tienen sus inhibidores específicos por lo que se vislumbra una nueva era en el tratamiento de la enfermedad respiratoria con esas sustancias que impiden el transporte a través de la barrera y por tanto la activación posterior de la UTEM.
Por otra parte se han realizado diferentes estudios en el epitelio nasal de los transcriptos de RNA tisulares de los enfermos alérgicos y de los controles (RNA mensajero o mRNA), que cuando se transduce a proteína nos da una idea de cómo es la situación funcional en un tejido determinado y en un momento concreto y qué proteínas se han secretado en ese lugar y a que grupo funcional pertenecen. Pues bien, en estudios realizados en pacientes y controles durante la estación del polen y en invierno se ha visto que en el epitelio nasal de los sujetos normales había 605 transcriptos relacionados con lo que serán proteínas de regulación de la respuesta inmune citocinas, factores nucleares, mediadores etc., mientras en los alérgicos existía la mitad o sea 331 transcriptos, lo que quiere decir que existe la posibilidad de que en los alérgicos puede existir una inmunodeficiencia de la respuesta inmune local (barrera epitelial) que posibilita el paso a la submucosa de los agentes agresores que activan la UTEM y dan lugar a la enfermedad asmática.
El epitelio respiratorio no es el único ejemplo de la importancia de la integridad de la barrera epitelial en la respuesta inmune inflamatoria. En el caso de la dermatitis atópica la alteración de la función de la filagrina conlleva el desarrollo de la sensibilización a determinados alérgenos por alteración de la funcionalidad de la barrera cutánea o intestinal como en el caso de la alergia al cacahuete.
1*Holgate ST: Has the time come to rethink the pathogenesis of asthma? Curr Opin Allergy Clin Immunol 2010, 10:48-53.
2*Holgate ST, Davies DE, Lackie PM, et al. Epithelial-mesenchymal interactions in the pathogenesis of asthma. J Allergy Clin Immunol 2000; 105 (2 Pt 1):193 – 204.
3*Pirkko Mattila, Sakari Joenväärä, Jutta Renkonen, Sanna Toppila-Salmi and Risto Renkonen. Allergy as an epithelial barrier disease. Clinical and Translational Allergy 2011, 1:5 doi:10.1186/2045-7022-1-5 The electronic version of this article is the complete one and can be found online at: http://www.ctajournal.com/content/1/1/5
Inteligencia artificial
Fu D, Chuanliang Z, Jingdong Y, Yifei M, Shiwang T, Yue Q, Shaoqing Y. Artificial intelligence applications in allergic rhinitis diagnosis: Focus on ensemble learning. Asia Pac Allergy. 2024 Jun;14(2):56-62. doi: 10.5415/apallergy.0000000000000126.
Gudis DA, McCoul ED, Marino MJ, Patel ZM. Avoiding bias in artificial intelligence. Int Forum Allergy Rhinol. 2023 Mar;13(3):193-195. doi: 10.1002/alr.23129.
Jutel M, Zemelka-Wiacek M, Ordak M, Pfaar O, Eiwegger T, Rechenmacher M, Akdis CA. The artificial intelligence (AI) revolution: How important for scientific work and its reliable sharing. Allergy. 2023 Aug;78(8):2085-2088. doi: 10.1111/all.15778.
Kang N, Lee K, Byun S, Lee JY, Choi DC, Lee BJ. Novel Artificial Intelligence-Based Technology to Diagnose Asthma Using Methacholine Challenge Tests. Allergy Asthma Immunol Res. 2024 Jan;16(1):42-54. doi: 10.4168/aair.2024.16.1.42.
Kaplan A, Cao H, FitzGerald JM, Iannotti N, Yang E, Kocks JWH, Kostikas K, Price D, Reddel HK, Tsiligianni I, Vogelmeier CF, Pfister P, Mastoridis P. Artificial Intelligence/Machine Learning in Respiratory Medicine and Potential Role in Asthma and COPD Diagnosis. J Allergy Clin Immunol Pract. 2021 Jun;9(6):2255-2261. doi: 10.1016/j.jaip.2021.02.014.
Margaritondo, Joseph et al. A two stage artificial intelligence (ai) detection and classification model for pollen grain (pg) counting. Annals of Allergy, Asthma & Immunology 2023;131:S15-94.
Osie G, Darbari Kaul R, Alvarado R, Katsoulotos G, Rimmer J, Kalish L, Campbell RG, Sacks R, Harvey RJ. A Scoping Review of Artificial Intelligence Research in Rhinology. Am J Rhinol Allergy. 2023 Jul;37(4):438-448. doi: 10.1177/19458924231162437.
Palazzo S, Piarulli C, Lerario F, Cinquantasei M, Albanesi M. Comparison of social network engagement performance between artificial intelligence-generated content and human experts: A study in the field of immunology and allergology. Allergy. 2024 Sep 22. doi: 10.1111/all.16331. Epub ahead of print. PMID: 39306728.
Pandya A, Waller M, Portnoy JM. How Can Artificial Intelligence Help With Management of Allergic Conditions? J Allergy Clin Immunol Pract. 2024 Apr;12(4):1017-1018. doi: 10.1016/j.jaip.2024.01.046.
Peng RD, Chambliss SE. Opportunities for using artificial intelligence in air pollution and health research. J Allergy Clin Immunol. 2024 Oct 3:S0091-6749(24)01024-8. doi: 10.1016/j.jaci.2024.09.022. Epub ahead of print. PMID: 39368554.
Rajan J, Rosen R, Karasik D, Richter J, Cabrera C, D’Anza B, Rodriguez K, Rangarajan SV. A preliminary review of the utility of artificial intelligence to detect eosinophilic chronic rhinosinusitis. Int Forum Allergy Rhinol. 2024 Oct 10. doi: 10.1002/alr.23463. Epub ahead of print. PMID: 39385680.
Rider NL, Coffey M, Kurian A, Quinn J, Orange JS, Modell V, Modell F. A validated artificial intelligence-based pipeline for population-wide primary immunodeficiency screening. J Allergy Clin Immunol. 2023 Jan;151(1):272-279. doi: 10.1016/j.jaci.2022.10.005.
Shamji MH, Ollert M, Adcock IM, Bennett O, Favaro A, Sarama R, Riggioni C, Annesi-Maesano I, Custovic A, Fontanella S, Traidl-Hoffmann C, Nadeau K, Cecchi L, Zemelka-Wiacek M, Akdis CA, Jutel M, Agache I. EAACI guidelines on environmental science in allergic diseases and asthma – Leveraging artificial intelligence and machine learning to develop a causality model in exposomics. Allergy. 2023 Jul;78(7):1742-1757. doi: 10.1111/all.15667.
Visaggi P, Del Corso G, Baiano Svizzero F, Ghisa M, Bardelli S, Venturini A, Stefani Donati D, Barberio B, Marciano E, Bellini M, Dunn J, Wong T, de Bortoli N, Savarino EV, Zeki S. Artificial Intelligence Tools for the Diagnosis of Eosinophilic Esophagitis in Adults Reporting Dysphagia: Development, External Validation, and Software Creation for Point-of-Care Use. J Allergy Clin Immunol Pract. 2024 Apr;12(4):1008-1016.e1. doi: 10.1016/j.jaip.2023.12.031.
Wu P, Yong SB. Correspondence on «Artificial Intelligence Assesses Clinician’s Adherence to Asthma Guidelines Using Electronic Health Records«. J Allergy Clin Immunol Pract. 2023 Nov;11(11):3564-3565. doi: 10.1016/j.jaip.2023.06.070.
Zybaczynska J, Norris M, Modi S, Brennan J, Jhaveri P, Craig TJ, Al-Shaikhly T. Artificial Intelligence-Generated Scientific Literature: A Critical Appraisal. J Allergy Clin Immunol Pract. 2024 Jan;12(1):106-110. doi: 10.1016/j.jaip.2023.10.010.
III HAE Global Conference
Estimados socios,
Se celebra en Madrid la III Conferencia Global de Angioedema Hereditario (III HAE Global Conference) del 19 al 22 de mayo, organizada por la Asociación Internacional de Pacientes con Angioedema por Déficit de C1 inhibidor (HAEi) y AEDAF (Asociación Española de Angioedema Familiar). Tendrá lugar en el hotel Marriott-Auditorium.
Para más información podéis consultar en este link.
Dr. Darío Antolín
Secretario de la Junta Directiva de la SEAIC