resultados de la búsqueda: cme-jiaci/wp-content/uploads/logos/link-12-return-home.png
JIACI vol 23 num 2
Disponible el último examen de evaluación on-line del programa de Formación Médica Continuada del Journal of Investigational Allergology and Clinical Immunology.
JIACI Impact Factor
El nuevo índice de impacto de la revista oficial de la SEAIC, Journal of Investigational Allergology and Clinical Immunology, ha subido a 2.642, por lo que se sitúa en el puesto 11º de las revistas de la especialidad.
JIACI Vol 21 nº 3
Publicada la última evaluación on-line del programa de Formación Médica Continuada del Journal of Investigational Allergology and Clinical Immunology. Acceda a la página desde aquí.
JIACI CMEE
Los socios que no hayan superado el examen correspondiente al vol 23 num 2 pueden realizarlo nuevamente y obtener el certificado con una nota mínima del 60%.
JIACI Vol 24 num 4
Ya está disponible el último examen de evaluación on-line del Journal of Investigational Allergology and Clinical Immunology.
JIACI vol 23 num 4
Publicado el último examen de evaluación on-line del programa de Formación Médica Continuada del Journal of Investigational Allergology and Clinical Immunology.
JIACI vol 22 num 1
Disponible el último examen de evaluación on-line del programa de Formación Médica Continuada del Journal of Investigational Allergology and Clinical Immunology.
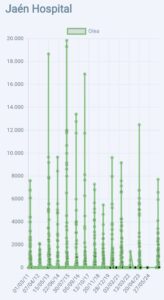
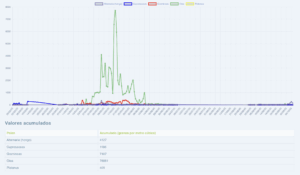
Captador de la semana: Jaén

Toca presentar al Dr. Juan Luis Anguita Carazo, responsable del captador de la red SEAIC localizado en el Hospital Universitario de Jaén, donde el Dr. Anguita junto con el resto de compañeros del servicio realizamos los contajes de pólenes desde el 2011.

Jaén, mar de olivos, alcanzó el record histórico de conteo de polen de olivo diario en mayo del 2015 con 19.840 granos por metro cúbico de aire.
El Dr. Anguita ha realizado para esta ocasión dos interesantes videos donde podréis conocer la historia de este captador así como a todos los compañeros que actualmente colaboran con los contajes.
TRATAMIENTO BIOLÓGICO EN LAS ENFERMEDADES ALÉRGICAS/ASMA GRAVE
Los medicamentos biológicos son producidos por organismos vivos o a partir de ellos (microorganismos humanos, animales o células de biotecnología) y se caracterizan por su alta especificidad y actividad terapéutica porque van dirigidos a la proteína o al receptor concreto que interviene en el proceso de la enfermedad.
Se consideran productos biológicos a las vacunas, alérgenos, antígenos, hormonas, inmunoglobulinas, citocinas, derivados de la sangre o plasma y anticuerpos monoclonales, entre otros.
Su auge se debe al gran avance de la biología molecular a través de técnicas de DNA recombinante, al conocimiento del genoma humano y de las vías de regulación de la respuesta inmune, que ha permitido identificar un variado número de dianas o puntos clave para este tipo de terapia.
El descubrimiento y producción de anticuerpos monoclonales (Ac Mo) por el Dr. Milstein en 1975 ha marcado la historia de la Medicina y Biotecnología. Inicialmente la indicación terapéutica se centró en áreas como reumatología y oncología, extendiéndose a diversas especialidades médicas como aparato digestivo, neurología, y también a la alergología.
La incorporación de anticuerpos monoclonales (Ac Mo) a la terapia alergológica ha significado un avance significativo en la medicina personalizada y de precisión, mejorando el manejo de las enfermedades alérgicas. Actúan bloqueando reguladores del sistema inmunitario claves en estas enfermedades.
Hasta el momento, en Alergología, los fármacos biológicos están indicados en:
- Asma Grave (Escalón 5-6 de la GEMA)
- Dermatitis Atópica
- Urticaria Crónica
- Esofagitis Eosinofílica, Síndrome Hipereosinofílico (SHE)
- Granulomatosis eosinofílica con poliangeítis (GEPA)
- Rinosinusitis Crónica con Poliposis Nasal (RSNCcPN)
- Angioedema Hereditario
Están en estudio algunos fármacos biológicos como tratamiento adyuvante en procesos de desensibilización con alimentos o medicamentos o inmunoterapia de alto riesgo, entre otros.
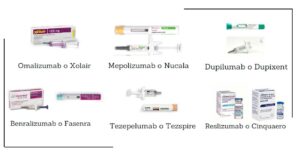 Imagen 1. Ejemplo de fármacos biológicos utilizados en alergología en la actualidad
Imagen 1. Ejemplo de fármacos biológicos utilizados en alergología en la actualidad
En general, el tratamiento biológico reduce los síntomas, disminuye el uso de glucocorticoides orales, así como los ingresos hospitalarios, lo que conlleva menos costes sanitarios. Además, mejora el control de la enfermedad y la calidad de vida del paciente.
La administración del fármaco se realiza en un centro sanitario (hospital o Centro de Salud) por enfermeras o bien se instruye y educa al paciente para que se pueda autoadministrar el fármaco en su domicilio, cuando la vía de administración es la subcutánea, ya que existen jeringas y plumas precargadas y preparadas para la inyección .
EFECTOS ADVERSOS MÁS HABITUALES
ADMINISTRACIÓN DOMICILIARIA
La enfermera, como educadora en autocuidados, es la encargada de evaluar si el perfil del paciente es adecuado para garantizar la seguridad de la administración, conservación, técnica adecuada y el cumplimiento del tratamiento en su domicilio.
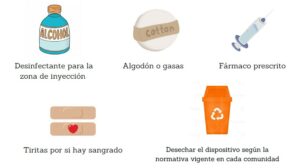
Para ello, la enfermera, durante las primeras dosis administradas en el centro sanitario, educa y valora al paciente/cuidador en relación a los siguientes aspectos: Conservación, preparación, localización de la zona y la técnica correcta de inyección, efectos adversos y eliminación del residuo.
PRECAUCIONES A TENER EN CUENTA ANTES DE LA ADMINISTRACIÓN
- Mantener el medicamento fuera de la vista y del alcance de los niños.
- No utilizar el medicamento después de la fecha de caducidad que aparece en el etiquetado.
- Conservar en nevera (entre 2-8º). No congelar ni calentar.
- Conservar en el embalaje original (esto lo protege de la luz).
- El envase que contiene el dispositivo precargado puede conservarse a temperatura ambiente (25º), antes de usarlo, de horas a días en función del biológico que tenga prescrito el paciente.
- No utilizar ningún envase que esté dañado o muestre indicios de deterioro.
- Visualizar el aspecto del fármaco antes de utilizarlo (que muestre un aspecto claro sin turbideces).
- No agitar el dispositivo precargado.
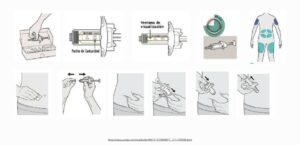
MATERIAL NECESARIO PARA LA AUTOADMINISTRACIÓN
PASO A PASO AUTOADMINISTRACIÓN
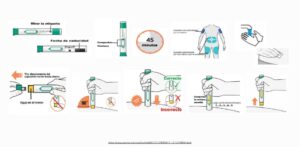
PLUMA PRECARGADA
JERINGA PRECARGADA
BIBLIOGRAFÍA
- Cuñetti L. Generalidades de los Medicamentos Biológicos [Internet]. Boletín farmacológico. 2014 [citado agosto 2024]. Disponible en: http://www.boletinfarmacologia.hc.edu.uy/index.php?option=com_content&task=view&id=104&Itemid=66
- Gema 5.4. Guía española para el manejo del asma. [Internet]. Madrid: Ed. Luzán 5; 2024. [citado agosto 2024]. Disponible en: http://.www.gemasma.com
- Iniciativa estratégica para el abordaje integral del asma: resumen ejecutivo. Disponible en : https://.seaic.org/profesionales/noticias-para-profesionales/libro-asma360.html (consultado julio 2024)
- Sabaté Brescó M, Salas Cassinello M, Sánchez Hernández MC, Sánchez Machín I, Sánchez Matas I, Sastre Domínguez J et al. El libro de las enfermedades alérgicas. [Internet]. Madrid: Fundación BBVA; 2021[citado agosto 2024]. Disponible en: https://www.fbbva.es/wp-content/uploads/2021/10/Libro-enfermedades-alergicas_FBBVA.pdf
- Delgado Romero J , Blanco-Aparicio M , Cisneros Serrano C , Díaz-Pérez D, Ferrando Piqueres R, López-Carrasco V, Merino-Bohórquez V , Soto-Retes L , Domínguez-Ortega J. Apoyo a la administración domiciliaria de terapia biológica en pacientes con asma grave: BioCart© [Internet].J Investig Allergol Clin Immunol 2022; Volumen 32(6): 482-484. Doi: 10.18176/jiaci.0786
- Ficha técnica autorizada de Xolair ® (omalizumab) (Consultado en septiembre 2024) Disponible en: https://cima.aemps.es/cima/dochtml/ft/05319008/FT_05319008.html
- Ficha técnica autorizada de Nucala® (mepolizumab) (Consultado en septiembre 2024)Disponible en: https://cima.aemps.es/cima/dochtml/ft/1151043001/FT_1151043001.html
- Ficha técnica autorizada de Fasenra ® (benralizumab) (Consultado en septiembre 2024)Disponible en : https://cima.aemps.es/cima/dochtml/p/1171252001/P_1171252001.html
- Ficha técnica autorizada de Dupixent® (dupilumab) (Consultado en septiembre 2024) Disponible en : https://cima.aemps.es/cima/dochtml/ft/1171229006/FT_117229006.html
- Ficha técnica autorizada de Tezspire® (tezepelumab) (Consultado en septiembre 2024) Disponible en: https://cima.aemps.es/cima/dochtml/ft/1221677001/FT_1221677001.html
Vacuna COVID-19 y población de riesgo
Cuando una enfermedad infectocontagiosa presenta una amplia capacidad de diseminarse, el aumento de la morbi-mortalidad puede llegar a ser considerable. Los efectos adversos relacionados con la administración de una vacuna en desarrollo durante dicho período pueden ser aceptados por un balance riesgo-beneficio (efecto secundario vs efecto protector) para alcanzar el control de la enfermedad y su diseminación. Una vez que el uso de la vacuna lleva al descenso dramático de la enfermedad, los efectos adversos parecen presentarse de forma más frecuente, disminuyendo la aceptación de la misma por parte de la población.
Pandemia y enfermedad
El coronavirus es un patógeno importante que afecta tanto a los humanos como a los animales. A finales del año 2019 se identificó una nueva cepa de coronavirus como causa de brotes de Neumonía en Wuhan (China), con una rápida diseminación, resultando en una epidemia a lo largo de todo el país. En febrero de 2020 la Organización Mundial de la Salud (OMS) asignó a la enfermedad el término de infección por la COVID-19, caracterizado por el desarrollo de un síndrome respiratorio agudo grave por coronavirus 2 (SARS-CoV-2) con alta tasa de morbimortalidad. Como ha ocurrido con otras pandemias en la historia de la humanidad se comenzó a desarrollar una vacuna para erradicar dicha enfermedad.
Las vacunas utilizadas durante la fase de emergencia (la pandemia COVID-19) fueron sometidas de manera rigurosa a los mismos pasos preclínicos y clínicos estandarizados que requiere todo ensayo clínico.
El punto clave en la creación de la vacuna contra el SARS-CoV-2 fue la proteína de superficie denominada Spike, dicho antígeno mayoritario se encuentra en la superficie del virus y es la que se une al receptor de la enzima de angiotensina tipo 2 (ECA-2) localizado en la superficie celular del huésped, favoreciendo la infección y replicación del mismo. Los anticuerpos generados durante las fases de la respuesta inmune, van dirigidos contra dicha proteína evitando así la unión de la proteína spike a la célula huésped (ECA-2) y la fusión de las partículas víricas a la membrana celular, favoreciendo de esta manera la neutralización del virus.
En la actualidad se dispone de dos tipos de vacunas: 2 vacunas de ARNm (Ácido Ribonucleico mensajero), la vacuna de COVID-19 Moderna y PFizer-BioNTech y por otro lado, la vacuna de proteína recombinante monovalente ( Novavax COVID-19).
Según las recomendaciones de la CDC (Centro de Control y Prevención de Enfermedades) y la OMS (Noviembre 2023), establecen vacunar a todos los individuos a partir de los seis meses de edad con las vacunas disponibles del período actual 2023-2024 (nuevas variantes del virus). En particular, individuos mayores de 65 años, inmunocomprometidos y con diferentes comorbilidades asociadas, debido a que dicha población presenta mayor riesgo de desarrollar enfermedad grave al contraer la COVID-19.
El uso de las vacunas actuales se ha asociado a una reducción sustancial de desarrollar enfermedad grave, hospitalizaciones y muerte por dicha causa, incluso en el contexto de otras variantes que evaden parcialmente la respuesta inmune del huésped. Sin embargo, no todos los individuos presentan el mismo riesgo de presentar la enfermedad de forma grave.
Las personas con inmunodepresión moderada o grave tienen un mayor riesgo de padecer la COVID-19 (grave), independientemente de la edad, aunque el riesgo aumenta aún más con la edad. En la categoría de las personas con inmunodepresión moderada o grave se incluye a las personas con patología oncológica activa o trasplante de órgano, así como las personas con inmunodeficiencias que reciben tratamiento inmunosupresor. También se incluye a las personas con infección por el VIH con un recuento de linfocitos CD4+ inferior a 200 células/µl, con indicios de infección oportunista y que no reciben tratamiento contra el VIH o con una carga viral detectable.
Entre el grupo de riesgo alto, también cabe mencionar, pacientes con tratamiento inmunosupresor en curso para tumores sólidos o neoplasias hematológicas (leucemia, linfoma o mieloma), o que lo hayan recibido en los 12 meses siguientes a la finalización de dicho tratamiento. También individuos receptores de trasplantes, es decir, personas que hayan recibido un trasplante de víscera u órgano sólido y que estén tomando un tratamiento inmunosupresor; personas que hayan recibido un trasplante de células madre (si no han pasado dos años desde el trasplante o si están tomando fármacos inmunosupresores). Inmunodeficiencias como por ejemplo, inmunodeficiencia primaria grave y diálisis crónica también se incluye en este grupo de riesgo.
La hoja de ruta de la OMS sobre el uso de las vacunas contra el SARS-CoV-2 en el contexto de la variante ómicron y de la elevada inmunidad de la población incluida en la lista OMS de uso en emergencias, apuntan a que la eficacia real y la inmunogenicidad de las vacunas son menores en las personas inmunodeprimidas que en las inmunocompetentes, sin embargo, los nuevos datos probatorios indican que administrar una dosis adicional como parte de una pauta de primovacunación ampliada, refuerza la respuesta inmunitaria de algunas personas inmunodeprimidas. Las pruebas científicas publicadas, indican que en el caso de las personas inmunodeprimidas es necesario ampliar la pauta de primovacunación, por ejemplo, administrándoles más dosis que a las personas inmunocompetentes. El momento más adecuado para administrar la dosis adicional varía en función del entorno epidemiológico y del alcance y el momento del tratamiento inmunosupresor, y debe analizarse con el médico tratante.
Las adultas y adolescentes embarazadas conforman un grupo de prioridad alta, debido a los posibles efectos adversos de la COVID-19 para la madre, el feto y el bebé. Aunque el riesgo de enfermedad grave en la época de la variante ómicron es menor que en la época anterior, las mujeres embarazadas que han contraído la COVID-19 siguen teniendo un mayor riesgo de morbilidad materna grave o de desenlace adverso del embarazo, como el parto prematuro. También pueden presentar un mayor riesgo de mortalidad materna.
La cobertura de vacunación en los trabajadores de la salud ha aumentado considerablemente en todo el mundo. Se debe dar prioridad a los trabajadores de la salud, en particular a los que se encuentran en primera línea, que tienen contacto directo con los pacientes y a los empleados de los centros de atención de salud.
Al igual que en la población general, la tasa de letalidad por la COVID-19 entre los trabajadores de la salud aumenta con la edad. Todos los trabajadores de la salud que son adultos mayores o tienen comorbilidades o enfermedades que ocasionan inmunodepresión de moderada a grave deben permanecer en la categoría de prioridad alta para vacunarse.
Como ocurre con todos los productos farmacológicos, medicamentos, tratamientos de inmunoterapia, fármacos biológicos y vacunas, existe el riesgo de presentar reacciones adversas o reacciones de hipersensibilidad. En relación con la vacuna contra el SARS-CoV-2, una contraindicación absoluta de administrar la misma, sería haber presentado una reacción alérgica grave (anafilaxia) o presentar alergia con algún componente de la misma de forma previa.
Dado que las vacunas disponibles actualmente confieren una reducción escasa y de corta duración de los síntomas de la enfermedad y tienen poco efecto en disminuir la transmisión en dicha población, se deben adoptar otras medidas de control de infecciones para disminuir la transmisión y proteger a los pacientes vulnerables, como el uso de la mascarilla y el lavado de manos, entre otras medidas de protección. Así como asegurar que los familiares y contactos estrechos de dichos pacientes, estén vacunados para la enfermedad.
Beneficios de la vacunación
Protección contra el desarrollo de la enfermedad grave y muerte:
Se ha demostrado de forma amplia en los estudios observacionales basado en poblaciones, una reducción de las tasas de hospitalización y muerte en paciente vacunados en comparación con los no vacunados, así como una reducción del desarrollo de enfermedad grave (COVID-19). Además, una dosis de refuerzo genera el llamado efecto “booster”, protegiendo aún más el individuo y manteniendo la respuesta inmune a lo largo del tiempo.
En el estudio de Link-Gelles R. (Updates on COVID-19 Vaccine Effectiveness during Omicron), se observó un riesgo de muerte mayor a causa de la COVID-19, de 7.3 a 16.3 veces más en pacientes no vacunados en comparación con los sujetos vacunados, con variaciones dependiendo de la cepa de SARS CoV-2 involucrada. En un estudio en Estados Unidos (Lin DY, Gu Y, Xu Y, et al. Association of Primary and Booster Vaccination and Prior Infection With SARS-CoV-2. Infection and Severe COVID-19 Outcomes, JAMA 2022), el riesgo de enfermedad grave en pacientes vacunados y muerte por la COVID-19 fue de 1.5 y 0.3 respectivamente. De igual forma se ha visto baja prevalencia de eventos cardiovasculares (infarto agudo de miocardio, ictus, etc) en pacientes vacunados con infección aguda por la COVID-19.
En conclusión, las vacunas contra el SARS CoV-2 son esenciales en la prevención y transmisión de la enfermedad, sobre todo en la población de riesgo anteriormente nombrada. Mantener la respuesta inmune a lo largo del tiempo mediante los planes de vacunación, favorece una mejor evolución clínica de la enfermedad, haciéndola más corta, menos sintomática y con menos posibilidad de diseminar el virus.
BIBLIOGRAFÍA
- World Health Organization. Draft landscape of COVID-19 candidate vaccines. https://www.who.int/publications/m/item/draft-landscape-of-covid-19-candidate-vaccines (Noviembre 2023).
- Link-Gelles R. Updates on COVID-19 Vaccine Effectiveness during Omicron. ACIP meeting,September-2022.https://www.cdc.gov/vaccines/acip/meetings/downloads/slides-2022-09-01/04-COVID-Link-Gelles-508.pdf (Accessed on September 02, 2022).
- Lin DY, Gu Y, Xu Y, et al. Association of Primary and Booster Vaccination and Prior Infection With SARS-CoV-2 Infection and Severe COVID-19 Outcomes. JAMA 2022; 328:1415.
- Zhou P, Yang XL, Wang XG, et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature 2020; 579:270.
- Krammer F. SARS-CoV-2 vaccines in development. Nature 2020; 586:516.
- Edwards KM, Dupont WD, Westrich MK, et al. A randomized controlled trial of cold-adapted and inactivated vaccines for the prevention of influenza A disease. J Infect Dis 1994; 169:68.
- Ohmit SE, Victor JC, Rotthoff JR, et al. Prevention of antigenically drifted influenza by inactivated and live attenuated vaccines. N Engl J Med 2006; 355:2513.
- Graepel KW, Kochhar S, Clayton EW, Edwards KE. Balancing Expediency and Scientific Rigor in Severe Acute Respiratory Syndrome Coronavirus 2 Vaccine Development. J Infect Dis 2020; 222:180.
- Graham BS. Rapid COVID-19 vaccine development. Science 2020; 368:945.
- Halstead SB, Katzelnick L. COVID-19 Vaccines: Should We Fear ADE? J Infect Dis 2020; 222:1946.
- Brighton Collaboration. Accelerated Assessment of the Risk of Disease Enhancement with COVID-19 Vaccines, March 2020. https://brightoncollaboration.us/brighton-collaboration-cepi-covid-19-web-conference/ (Accessed on October 20, 2020).
- SPIKEVAX (COVID-19 Vaccine, mRNA) Suspension for injection, for intramuscular use; 2023-2024 Formula. US Food and Drug Administration (FDA) approved product information. Revised September 11, 2023. https://www.fda.gov/media/155675/download?attachment (Accessed on September 11, 2023).
- FACT SHEET FOR HEALTHCARE PROVIDERS ADMINISTERING VACCINE: EMERGENCY USE AUTHORIZATION OF MODERNA COVID-19 VACCINE (2023-2024 FORMULA), FOR INDIVIDUALS 6 MONTHS THROUGH 11 YEARS OF AGE https://www.fda.gov/media/167208/download?attachment (Accessed on September 11, 2023).
- COMIRNATY (COVID-19 Vaccine, mRNA) suspension for injection, for intramuscular use; 2023-2024 Formula. US Food and Drug Administration (FDA) approved product information. Revised September 11, 2023. https://www.fda.gov/media/151707/download?attachment (Accessed on September 11, 2023).
- FACT SHEET FOR HEALTHCARE PROVIDERS ADMINISTERING VACCINE: EMERGENCY USE AUTHORIZATION OF PFIZER-BIONTECH COVID-19 VACCINE (2023-2024 FORMULA), FOR 6 MONTHS THROUGH 11 YEARS OF AGE https://www.fda.gov/media/167211/download?attachment (Accessed on September 11, 2023).
- Recommendation for the 2023-2024 Formula of COVID-19 vaccines in the US. https://www.fda.gov/media/169591/download?attachment (Accessed on September 11, 2023).
- Emergency Use Authorization (EUA) of the Novavax COVID-19 vaccine, adjuvanted (2023-2024 Formula), for individuals 12 years of age and older https://www.fda.gov/media/159897/download?attachment (Accessed on October 04, 2023).
- US Food and Drug Administration. Emergency use authorization (EUA) of the Janssen COVID-19 vaccine to prevent coronavirus disease 2019 (COVID-19). https://www.fda.gov/media/146304/download (Accessed on March 27, 2023).
- Middleton’s ALLERGY Principles and Practice. Volume 2. Eighth edition. Chapter 85. page 1384-1385.
Proyecto BioCart©
El Comité de Asma de SEAIC ha elaborado en colaboración con neumólogos, enfermeras, farmacia hospitalaria y pacientes, la cartilla de tratamientos biológicos para el asma
Este estudio de opinión sobre el Apoyo de Administración Domiciliaria para Terapias Biológicas en Pacientes con Asma Grave se ha publicado tamibén en la revista JIACI.
Link publicación:http://10.1016/j.opresp.2024.100375
Link cartilla BioCart (requiere contraseña):https://www.seaic.org/profesionales/cartilla-biocart
Captador de la semana: Ciudad Real
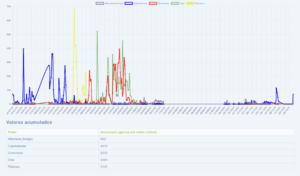
Desde el Hospital General Universitario de Ciudad Real, los doctores Alberto Palacios, Aranzazu Martin, Alba Extremera y Carmen García, nos proporcionan los datos a pólenes.com.
A continuación os dejamos un interesante video que han realizado donde podéis observar su captador y la recogida de muestras.
Video: ¿cómo se cuentan los pólenes?
Muchas personas sufrimos enfermedades respiratorias alérgicas causadas por pólenes, y durante los meses de primavera buscamos información sobre cómo de alto está ese día el polen que nos preocupa, de cara a protegernos, tomar medicación o planificar un viaje, pero, ¿cómo se realizan esos contajes?
El comité de Aerobiología cuenta con una red de colectores repartidos por todo el país, con el objetivo de potenciar el estudio de los pólenes y hongos ambientales. Se trata de captadores volumétricos que succionan el aire ambiente, impactando las partículas sobre una superficie que posteriormente se recoge, se prepara sobre un portaobjetos, y finalmente se realiza un contaje de manera manual utilizando un microscopio óptico.
Aquí un video publicado por Canal Sur el 26 de abril de 2023 en el que Manuel Alcántara, vocal de la Sociedad Española de Alergología e Inmunología Clínica, explica y muestra el proceso.
Dra. Alicia López Guerrero, Hospital Universitario de Jaén, Jaén. Comité Aerobiología Clínica.
Felicitación de Navidad
Estimados asociados, pacientes, entidades y personas afines a la Sociedad Española de Alergología e Inmunología Clínica:
La Junta Directiva de la SEAIC desea transmitiros sus mejores deseos para estas fechas tan especiales. La Navidad nos invita a reflexionar sobre los logros compartidos, renovar nuestras metas y reforzar el compromiso con nuestra labor científica y humana.
Que este espíritu inspire vuestra dedicación y os colme de serenidad, alegría y esperanza para afrontar los retos del próximo año.
Recibid nuestro más cordial saludo.
Angioedema hereditario: no toda hinchazón es alergia
El angioedema hereditario (AEH) es una enfermedad rara que produce episodios recurrentes de hinchazón (edema) de algunas partes del cuerpo – piel o mucosas (gastrointestinal y de vía aérea superior). A diferencia del edema alérgico, es de instauración lenta, duro (sin fóvea), cursa sin urticaria (ronchas), sin picor y habitualmente la hinchazón dura más de 24-48 horas.
Es una enfermedad genética y en la mayoría de los casos se debe a una mutación en el cromosoma 11 de transmisión autosómica dominante (la posibilidad de transmisión de la enfermedad es de un 50%). Esta mutación conduce a un déficit enzimático – cuantitativo (AEH tipo I) o funcional ( AEH tipo II) del factor C1 inhibidor del sistema del complemento. Como consecuencia se produce hinchazón en diversas localizaciones a través de un mediador bioquímico denominado bradicinina. Existen algunos desencadenantes conocidos, como la manipulación de la cavidad oral o de la vía respiratoria superior, algunos fármacos (anticonceptivos orales que contengan estrógenos, antihipertensivos del grupo de los inhibidores de la enzima convertidora de la angiotensina), las infecciones y los traumatismos. En muchas ocasiones no se reconoce un precipitante concreto.
El AEH suele debutar en edad infantil y y se agrava a partir de la pubertad. Los ataques pueden afectar a cualquier órgano y pueden ser letales si afectan a la vía aérea superior. Sin embargo, el diagnóstico suele ser tardío debido a la inespecificidad de los síntomas:
- Edema en manos, brazos, piernas, labios, párpados, lengua, garganta o genitales
- Obstrucción de la vía aérea superior. Existe riesgo vital.
- Episodios recurrentes de dolor abdominal sin causa aparente. Puede llegar a ser grave, simular causa quirúrgica, ocasionar deshidratación y/o shock hipovolémico.
La frecuencia y la intensidad de los ataques son muy variables. Varían tanto en un mismo paciente, como en los familiares afectados por la misma mutación genética.
El diagnóstico se realiza a través de un análisis de sangre, donde se objetiva una disminución del C4 del complemento y del C1 inhibidor (actividad y/o cantidad). El estudio genético establece el diagnostico definitivo.
Tratamiento
Los ataques causados por esta enfermedad no responden al tratamiento antialérgico habitual -corticosteroides, antihistamínicos, adrenalina-. Se han de tratar con medicación específica, por lo que es fundamental establecer la sospecha en la crisis aguda. Los objetivos del tratamiento se basan en 3 principios:
- Tratar las crisis que aparezcan (tratamiento de las crisis)
El inhibidor específico de C1 es el tratamiento de primera elección para los ataques agudos, en los países en los que está disponible. Se recomienda su uso via intravenosa para el tratamiento de las crisis en niños. La dosis recomendada es de 20 U/kg. El icatibant (un antagonista del receptor B2 de bradicinina, subcutáneo) es una alternativa válida aprobada para su uso en niños mayores de 2 años.
- Prevención en situaciones de riesgo especial (prevención o profilaxis a corto plazo)
Se recomienda realizar profilaxis a corto plazo con inhibidor C1 purificado intravenoso ante procedimientos quirúrgicos o manipulaciones dentales/ en la cavidad oral (aplicable de 6 horas a 1 hora antes).
- Evitar o disminuir la aparición de crisis a lo largo del tiempo (prevención o profilaxis a largo plazo).
La necesidad de profilaxis a largo plazo deberá ser individualizada para cada paciente.
Dra. Krasimira Baynova. UGC Alergología, CSUR Angioedema hereditario. Hospital Universitario Virgen del Rocío, Sevilla. Comité de Alergia Infantil de SEAIC
Enlaces de interés:
- Asociación Española de Angioedema Familiar: https://angioedema-aedaf.haei.org/
- US Hereditary Angioedema Association – HAEA (Estados Unidos): https://es.haea.org/
Bibiliografía
- Frank MM, Zuraw B, Banerji A, Bernstein JA, Craig T, Busse P, et al. Management of children with hereditary angioedema due to C1 inhibitor deficiency. 2016;138:e20160575.
- Farkas and HAWK International consensus on the diagnosis and management of pediatric patients with hereditary angioedema with C1 inhibitor deficiency. Allergy.2017 Feb; 72(2): 300–313. PMID: 27503784.
- https://angioedema-aedaf.haei.org/wp-content/uploads/2019/03/GUIA- PACIENTE-NEW-V4.pdf
Captador de la semana: Córdoba
Hoy toca presentar el captador de Córdoba, pertenece a la red de captadores de pólenes de la SEAIC.
La Dra Cristina De Castro Gómez, alergóloga en el Hospital San Juan De Dios, así como actual secretaria del comité de Aerobiología, nos aporta los datos en www.pólenes.com desde 2019.
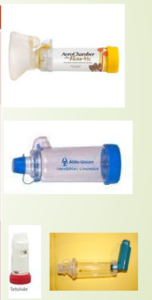
CÁMARAS DE INHALACIÓN
No son dispositivos de inhalación propiamente dichos, pero su utilización está ampliamente recomendada para evitar problemas relacionados con la técnica de los inhaladores de cartucho presurizado. Es un espaciador que separa la boquilla del cartucho presurizado de la boca del paciente. Por este motivo antiguamente se denominaban a estos aparatos “espaciadores” y hoy en día se utilizan ambos nombres de manera indistinta (cámaras de inhalación o cámaras espaciadoras)
Poseen una válvula en su boquilla habitualmente unidireccional que permite la inspiración del aire de la cámara, pero no la espiración dentro de ella.
Su uso enlentece la velocidad de salida del aerosol y evapora el propelente. Las partículas de aerosol pequeñas se mantienen unos segundos en suspensión en espera de ser inhaladas, y las grandes chocan con las paredes de la cámara y quedan retenidas. De esta forma se produce un menor depósito orofaríngeo y se aumenta el depósito pulmonar. El uso de la cámara inhalatoria permite utilizar menor cantidad de fármaco, reduciendo los efectos secundarios, tanto sistémicos como locales y, por eso, se aconseja en caso de disfonía debida al uso de los inhaladores. Además, eliminan la dificultad de coordinar la inspiración con la pulsación del dispositivo.
Se utilizan en el tratamiento de las exacerbaciones de asma (excepto las de riesgo vital), ya que el efecto broncodilatador administrado con cámara de inhalación es equivalente al de un nebulizador y es una alternativa en pacientes con bajo flujo inspiratorio.
Al igual que con los diferentes inhaladores es importante adiestrar al paciente en el uso de la cámara inhalatoria y revisar la técnica periódicamente.
Tipos de cámaras
Existen cámaras de diferentes tamaños desde 140-800 ml. Son universales, permitiendo su conexión a los diferentes modelos de inhaladores de cartucho presurizado, son portátiles y se pueden utilizar con mascarillas faciales. 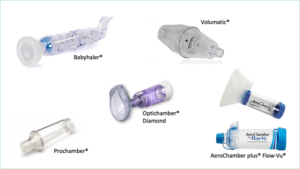
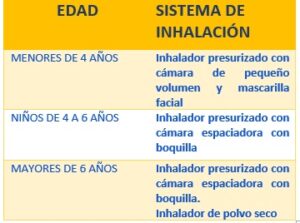
Recomendaciones de uso de dispositivos de inhalación según edad
Elaboración propia (Modificado de GEMA- Inhaladores,2018)
Limpieza y mantenimiento de las cámaras
- Son de uso personal
- Limpiar semanalmente, si se usa a diario, con agua templada y detergente suave o neutro, separando las piezas y por inmersión.
- Dejar secar las piezas al aire, sin frotar para no aumentar la carga electrostática que contribuye a que las partículas del aerosol se peguen en las paredes de la cámara.
- Hay que reemplazarlas cuando tengan fisuras.
Ventajas e inconvenientes
Errores en el uso de la cámara inhalatoria
-No agitar el inhalador de cartucho presurizado
-No adaptar bien el inhalador a la cámara.
-No adaptar bien la cámara al rostro o no usar la cámara adecuada a la edad del paciente.
-No realizar un adecuado mantenimiento y limpieza cámara
-No enjuagar la boca
Técnica de uso de la cámara inhalatoria
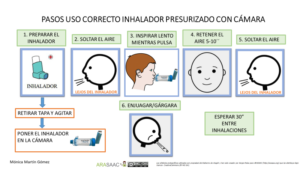
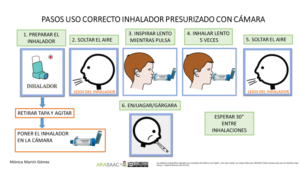
1- Destapar el inhalador y agitarlo
2- Mantener el inhalador en vertical con la boquilla en la parte inferior.
3-Vaciar los pulmones lentamente, hasta donde sea cómodo
4- Colocar la boquilla, entre los labios y los dientes, evitando que la lengua obstruya la salida de la boquilla. Comenzar a inhalar lentamente, a través de la boca y al mismo tiempo presionar el dispositivo para activar una dosis. (también se puede presionar primero y a continuación inhalar lenta y profundamente)
5-Mantener una inhalación lenta y profunda, a través de la boca, hasta que los pulmones estén llenos de aire.
6-Aguantar la respiración entre 5 y 10 segundos y soplar lentamente (En caso de agudización se puede inhalar y exhalar en cinco ocasiones sin retirar la cámara de la boca y también en menores de 5 años)
7-Cerrar el dispositivo de inhalación
8- Hacer gárgaras y enjuagar la boca al terminar
Imagen 1.- Técnica de uso de cámara de inhalación con presurizado (adultos y niños > 5 años)
Imagen 2.- Técnica de uso de cámara de inhalación con presurizados niños < 5años
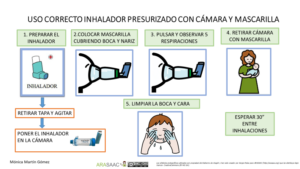
Imagen 3.- Técnica de uso de cámara de inhalación con presurizado en lactantes
En el caso de los lactantes y menores de 5 años que no sepan realizar apnea, se usa una cámara de inhalación con mascarilla del tamaño adecuado para que se adapte a la cara del niño/a.
1.-Se prepara el inhalador previamente: se agita, se retira la tapa y se conecta a la cámara.
2.-Se pulsa solo 1 vez mientras se mantiene la mascarilla en la cara del niño/a cubriendo boca y nariz.
3.-Debe respirar al menos 5 veces (observaremos la válvula de la cámara).
4.-Esperar 30 segundos para nueva inhalación si precisa.
5.- Limpiar la cara y boca del niño/a.
BIBLIOGRAFÍA
- Romero de Ávila G, Gonzálvez Rey J, Mascarós Balaguer E. AGAMFEC. Las 4 reglas de la terapia inhalada [Internet]. Disponible en: https://www.agamfec.com/wp/wp-content/uploads/2015/05/Las4reglasdelaterapiainhalada.pdf
- Plaza V Giner J, Bustamente V, Viejo A, Flor X, Maiz M, et al. GEMA inhaladores. Terapia inhalada: fundamentos, dispositivos y aplicaciones prácticas [internet]. Luzan 5, editor. Madrid; 2018.Disponible en: www.gemasma.com
- Giner J, Plaza V, López-Viña A, Rodrigo G, Neffen H, Casan, P. Consenso SEPAR-ALAT sobre terapia inhalada [internet]. Arch Bronconeumol. 49. 2-14; 2013. Disponible en: http://www.archbronconeumol.org/ el 09/07/2013.
- Gema 5.4. Guía española para el manejo del asma [Internet]. Madrid: Ed. Luzán5; 2024. Disponible en: http://.www.gemasma.com.
- Gema educadores. Manual del educador en asma [Internet]. Madrid: Ed. Luzán5; 2010. Disponible en: http://.www.gemasma.com.
Acta Reunión Comité Alergia Cutanea Valencia 2018
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
Angiodema hereditario
Seguimiento del angioedema hereditario
Requisitos
- Diagnóstico previo de angioedema hereditario confirmado por un especialista.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de 16 años debe estar acompañado por un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
- Aceptar unas condiciones de legales y de privacidad de datos acorde a la normativa vigente.
Fase de preparación
- Fecha y hora de la visita.
- Si precisa: cuestionarios de evaluación de calidad de vida para angioedema, con instrucciones para su cumplimentación y para disponer, en el momento de la consulta, de ellos ya cumplimentados.
- Valoración de pruebas complementarias, si estas han sido solicitadas en la visita anterior.
Esta fase puede estar dirigida a una visita de revisión ya programada o a una visita solicitada por el propio paciente para resolver dudas o abordar una reagudización de la enfermedad o preparar futuros momentos que supongan un aumento de riesgo, como intervenciones o viajes.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Durante el desarrollo de la consulta se abordarán los siguientes aspectos:
Introducción
Presentación y recordatorio del motivo de la consulta de seguimiento.
Evaluación del estado actual
- Preguntar por la frecuencia de brotes, áreas afectadas y gravedad de las crisis desde la última consulta.
- Investigar si ha habido algún desencadenante identificable o pródromos en las crisis.
- Preguntar por la duración y respuesta al tratamiento de rescate de los episodios. Preguntar cuántos episodios precisaron tratamiento en algún centro médico y cuántos se resuelven en domicilio.
- Los episodios ¿han tenido repercusión en actividades diarias o laborales?
- Indagar sobre el uso correcto del medicamento de rescate: ¿qué intervalo temporal existió entre el inicio de los síntomas y la administración del medicamento de rescate?
Valoración de pruebas complementarias en caso de haberse solicitado previamente
Comentar los resultados de analíticas y pruebas de imagen, si estas se habían solicitado en anterior consulta.
Revisión de medicación de mantenimiento a largo plazo
- Confirmar la adhesión al tratamiento prescrito. ¿Ha olvidado alguna dosis del tratamiento de control a largo plazo?
- Preguntar por posibles efectos secundarios del mencionado medicamento, o por nuevas afecciones aunque a priori no tengan una relación causal aparente con el medicamento pautado. (Ante la supuesta aparición de efecto adverso por el medicamento empleado, comunicar a farmacovigilancia).
- Discutir cualquier cambio en la dosis o la necesidad de ajustes en la medicación.
Educación y asesoramiento
- Ofrecer consejos sobre medidas de autocuidado, identificación de desencadenantes y estrategias para evitarlos.
- Aclarar cualquier duda o preocupación del paciente sobre su condición y tratamiento.
Plan de manejo consensuado
- Establecer un plan de acción para manejar futuros ataques, incluida la instrucción en el uso del medicamento de rescate.
- Recordar las señales de alarma que requieren atención médica inmediata.
- Confirmar la disponibilidad de medicamentos y recursos en caso de nuevo episodio. Actualizar receta electrónica.
Seguimiento y programación de citas
- Programar la próxima consulta de seguimiento o cualquier prueba complementaria necesaria.
- Confirmar la disponibilidad de apoyo continuo de atención médica entre consultas, según disponibilidad de cada área (teléfono de contacto, consulta WhatsApp, consulta médico de primaria, etc)
Despedida
Fijar fecha de próxima cita y agendar.
Agradecer al paciente por su tiempo y colaboración.
Documentación adecuada de la consulta en la historia clínica electrónica del paciente.
Consultas asíncronas: Aunque se aconseja realizar consultas síncronas, la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. En caso de optar por esta modalidad debe disponerse siempre de un correo electrónico seguro con dirección de correo electrónico corporativa. A través de esta vía pueden enviarse al paciente:
- Cuestionarios de calidad de vida para angioedema.
- Informes clínicos actualizados.
- Planes de tratamiento nuevos, copia de receta electrónica o receta de farmacia hospitalaria.
- Aplicaciones recomendadas.
- Copias de pruebas de imagen o de laboratorio si lo solicita el paciente.
Aplicaciones y páginas web
de apoyo a la consulta telemática en angioedema hereditario.
Recursos adicionales para pacientes
- Guía del paciente angioedema hereditario:
- Asociación española de angioedema familiar
- https://angioedema-aedaf.haei.org
Homenaje al Dr. Conde
Una vida, una ilusión…