resultados de la búsqueda: profesionales/aviso-importante/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/wwwww
Recomendaciones para un Verano seguro
Por fin llega el verano para disfrutar de unos días de ocio y descanso aprovechando el buen tiempo. Siempre pensamos en las vacaciones como el momento de viajar tanto a lugares nacionales como internacionales, de comer en restaurantes o bares fuera de nuestro domicilio y por supuesto de celebraciones y meriendas en reuniones familiares y fiestas.
Estas situaciones son de riesgo para las personas con alergia alimentaria, ya que puede ser más complicado la evitación de los alimentos a los que se es alérgico y porque, en ocasiones como las celebraciones, se suelen relajar las medidas de vigilancia. Así que nos gustaría daros una serie de consejos para poder disfrutar de los meses del verano sin sobresaltos ni sustos.
Desde los Comités de Alergia a Alimentos y de Alergia Infantil de la SEAIC queremos haceros llegar, tal y como hemos hecho en los últimos años, una serie de tips, recomendaciones y consejos:
1 – Usa la medicación de mantenimiento para el asma u otras enfermedades crónicas a diario sin olvidos.
Es importante no olvidaros de mantener el tratamiento que utilizáis a diario para enfermedades como son el asma bronquial, la dermatitis atópica, la esofagitis eosinofílica y/o la rinoconjuntivitis. Recordad que, si no mantenemos un buen control de estas enfermedades, sobre todo del asma bronquial, el riesgo de presentar una reacción alérgica alimentaria grave es mucho mayor, así que lleva siempre tu inhalador y/o medicación contigo y úsala a diario.
2 – No olvides tus informes y los protocolos de actuación recomendados.
Cuando vayas a viajar fuera de casa o en el caso de los niños, a campamentos de verano, lleva siempre contigo los informes médicos que indiquen qué tipo de alergia alimentaria tienes, qué alimentos debes de evitar y qué tratamiento se debe administrar si presentas una reacción alérgica. En los campamentos, los monitores deben tener formación para saber reconocer los síntomas de alergia y el tratamiento a administrar. Deben estar bien informados de a qué alimento tiene alergia cada niño, qué alimentos tolera, qué síntomas ha presentado en reacciones previas y saber reconocer de forma precoz una reacción potencialmente grave.
Si por algún motivo no dispones de un plan de tratamiento, existe un Protocolo de actuación ante reacciones alérgicas realizado por la Asociación Española de Personas con Alergia a Alimentos y Látex (AEPNAA), que está avalado por la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) y que se utiliza habitualmente como guía para el tratamiento de reacciones alimentarias en el ámbito escolar, el cual te dejamos a continuación: https://www.aepnaa.org/recursos/aepnaa/pdf/protocolo.pdf
Por supuesto, tampoco te olvides de llevar contigo tu tarjeta sanitaria, al igual que llevas contigo el DNI o el pasaporte y deberás solicitar la tarjeta sanitaria europea (TSE) cuando se vaya a viajar a países del territorio del Espacio Económico Europeo, Reino Unido o Suiza.
3 – Ten a mano tu medicación y teléfonos de contacto/emergencias siempre.
Es importante tener los contactos de los teléfonos de emergencias del lugar donde se viaja y llevar un botiquín preparado en el que incluyas toda la medicación que podrías necesitar en caso de presentar una reacción alérgica. Ten a mano siempre toda la medicación indicada en el informe médico de tu alergólogo (antihistamínicos, inhaladores bronquiales de acción rápida, corticoides orales …) y por supuesto ADRENALINA AUTOINYECTABLE.
No olvides que la adrenalina es el tratamiento específico y de primera línea en la anafilaxia, por lo que se debe conocer las situaciones en las que debe ser administrada y cómo hacerlo, además del lugar de administración, se recomienda que los pacientes y sus cuidadores practiquen regularmente cómo administrar la adrenalina y el resto de medicación para estar preparados en caso de una emergencia.
En el caso de los niños con alergia alimentaria es importante que haya dos personas responsables familiarizadas, esto se debe a que una sola persona puede estar ausente o incluso puede necesitar asistencia adicional durante una reacción alérgica. La presencia de dos cuidadores capacitados y conscientes de la situación aumenta las posibilidades de una respuesta rápida y adecuada ante una emergencia. La medicación necesaria, especialmente la adrenalina autoinyectable, debe estar accesible de forma rápida y el niño estar siempre acompañado y vigilado en caso de reacción.
Si se viaja en avión, tren o barco, puede solicitar a su alergólogo el Documento que acredita la necesidad de portar adreanlina autoinyectable en medios de transporte (https://www.seaic.org/documentos/adrenalina-en-medios-de-transporte) confeccionado por el Comité de Alergia a Himenópteros de la SEAIC en sus versiones en inglés, francés y español.
Comprueba que tu medicación no está caducada y revisa de vez en cuando el modo de empleo del autoinyector de adrenalina (puedes leerlo en el envase, pero recuerda no emplearlo si no es necesario, solo tienen un uso).
4 – Ten cuidado, especialmente cuando comas fuera de casa.
Sé muy cuidadoso y extrema las precauciones especialmente cuando comas fuera de casa, habitualmente las reacciones más graves ocurren fuera del hogar, principalmente en restaurantes, fiestas o reuniones.
Cuando comas en un restaurante, lee detenidamente la carta y ante la duda, pregunta directamente a los empleados sobre los ingredientes y/o si el plato que se va a consumir contiene aquello a lo que se es alérgico, antes de elegir la comida. Incluso se ha de comunicar que es preciso evitar la contaminación cruzada, ya que los alimentos pueden contaminarse con otros como en la utilización de planchas, batidoras, hornos, freidoras o incluso las superficies de cocinado de los alimentos… Además, nunca debes compartir comida ni los cubiertos con otras personas para evitar contaminación cruzada con otros platos. Estas recomendaciones son esenciales si tienes una alergia alimentaria muy sensible, con síntomas tras el contacto cutáneo con los alimentos a los que se es alérgico/a, o que incluso las trazas de éstos o la inhalación de los vapores de su cocinado, como es el caso de los algunos alérgicos a pescados, ya que el mínimo contacto puede tener consecuencias muy graves. En caso de viajes al extranjero es importante conocer el nombre de los alimentos a los que se tiene alergia en el idioma del país y en inglés, revisar siempre el etiquetado de los alimentos.
En general, las reacciones alérgicas a alimentos son causadas por nueve grupos de alimentos: cuatro de origen animal y cinco de origen vegetal. En países desarrollados, son ocho los alérgenos principales que deben ser declarados obligatoriamente en las etiquetas de los alimentos. Además, la normativa europea es más estricta, exigiendo la declaración de 14 alérgenos: cereales con gluten, crustáceos, moluscos, huevos, pescado, frutos de cáscara, altramuces, apio, mostaza, sésamo y sulfitos.
Finalmente, sólo queda desearos desde los Comités de Alergia a Alimentos y Alergia Infantil de la SEAIC un feliz y seguro verano libre de reacciones alérgicas.
Comunicado del Comité Nacional de Prevención del Tabaquismo
Se remite comunicado del Comité Nacional de Prevención del Tabaquismo
Madrid, 05 de Octubre de 2009
Estimado Presidente:
El motivo de mi carta solicitar tu atención sobre la situación en la que nos encontramos respecto a un aspecto de salud tan crucial, como es la protección de los ciudadanos frente al aire contaminado por el humo de tabaco en los espacios públicos cerrados.
Como bien sabes, recientemente la Ministra de Sanidad y Política Social, Trinidad Jiménez, ha manifestado en numerosas ocasiones el interés del Ministerio en avanzar en la política existente en el momento actual respecto a la regulación del consumo de tabaco en los espacios públicos. Concretamente, en relación con los destinados a la hostelería, ocio y restauración, se está produciendo una notable reacción a partir de las declaraciones de determinadas entidades cuyos intereses quedan muy distantes de la problemática de salud que supone la situación actual.
Desde el CNPT, estamos manifestando públicamente como las previsiones catastrofistas sobre el impacto de las prohibiciones de fumar en los negocios de la hostelería se han demostrado universalmente fallidos. Por este motivo, se han enviado cartas a todos los ministros del actual gobierno, miembros de las comisiones de Sanidad del Congreso y del Senado, Presidente del Gobierno, y líderes de los partidos de la oposición. Sería importante que el mismo mensaje y peticiones que estamos haciendo desde el CNPT se repitieran desde organizaciones como la que tú presides.
Si consideras oportuno adherirte a esta iniciativa, te adjuntamos los nombres y direcciones a los que puedes enviar tu carta, así como los argumentos referenciados que hemos utilizado por si estimas la idoneidad de utilizar parte o la totalidad de la misma.
Atentamente,Mª Ángeles Planchuelo Santos
Presidenta
Descargar el documento en PDF:
Los espacios sin humo ayudan a la economía y no perjudican a la hostelería (2968 descargas )
Profesionales de la sanidad actualizan sus conocimientos sobre las alergias a abejas y avispas
Fuente: http://www.eldecano.es
El Hospital Universitario de Guadalajara participa este martes, a través de la alergóloga Arantza Vega, en una charla que, bajo el título ‘Alergia a abejas y avispas: situación actual’, acercará a los asistentes cuestiones fundamentales sobre estos animales.
La cita comenzará a las 20:00 horas en el hotel Tryp de la capital, y cuenta con la colabroación de la Asociación de Apicultores de La Alcarria y demás Comarcas de Castilla-La Mancha (ASAPIA), cuyo secretario, Sergio Viñuelas, dará a conocer a los presentes las características sociales de abejas y avispas, diferenciando entre los distintos grupos y realizando un acercamiento a los motivos por los que pueden llevarles a realizar una picadura.
Por su parte, la doctora Vega expondrá las principales características de la alergia al veneno de los himenópteros, las distintas reacciones que se pueden dar según el caso y las cuestiones que se tienen que tener en cuenta para un correcto diagnóstico de este tipo de alergia.
Según los datos de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), alrededor de un millón de personas son alérgicas al veneno de estos insectos en toda España. Además, debido a la gran tradición apícola presente en la provincia de Guadalajara, no son infrecuentes las consultas por este tipo de alergias.
La jornada celebrada está dirigida esencialmente a personal sanitario, especialmente personal de Urgencias, Pediatría o facultativos de Atención Primaria
Oferta de trabajo
Hospital Universitario Vall d’Hebron (Barcelona).
Consultar en Empleo.
Factores de riesgo para el desarrollo de asma en la edad escolar
Durante los últimos años, el estudio de los factores de riesgo que pueden influir en el desarrollo del asma ha sido un tema candente en esta enfermedad. No obstante, si hacemos una revisión exhaustiva de la literatura, los trabajos publicados hasta el momento sobre este tema en población pediátrica de nuestra área geográfica, son escasos. Es por este motivo, que desde la Unidad de Alergología Pediátrica del Hospital Universitario Vall d’Hebron, decidimos diseñar un estudio caso-control para determinar aquellos factores que podían influir en el desarrollo y la gravedad del asma. El trabajo ha sido recientemente publicado en la revista “Pediatria Catalana” (revista de libre acceso). A continuación expondré brevemente el contenido del artículo:
Los avances médicos durante las últimas décadas han permitido mejorar la clasificación etiopatogénica y el manejo clínico del asma. Pero a pesar de esto, su incidencia ha seguido en aumento, sobre todo en los países industrializados y en vías de desarrollo, convirtiéndose en un desafío médico mundial. Es obvio que un incremento de prevalencia en poblaciones genéticamente estables ha de ser consecuencia de cambios medioambientales. Por todo ello es necesario conocer aquellos factores que puedan influir en la patogenia de la enfermedad y desarrollar estrategias preventivas. De este modo, el objetivo del estudio presentado fue valorar la influencia de factores de riesgo conocidos del asma y su gravedad en una población pediátrica del área mediterránea, mediante un estudio caso-control.
Se incluyeron 107 pacientes asmáticos de edad media 9 años y predominio masculino [62,6% (n=67)] y 32 controles sanos de edad media 10 años y predominio también masculino [59,3% (n=19)]. El rango de edad fue entre 4 y 14 años en ambos grupos. Respecto a los resultados, destacar que no se encontraron asociaciones estadísticamente significativas entre el género, la edad o la gravedad del asma; pero sí que se objetivó que las edades de entre cinco y seis años fueron las que mostraron un mayor porcentaje de asma persistente.
La comparación de los factores de riesgo de desarrollo de asma con el grupo control mostró como única diferencia estadísticamente significativa el antecedente de sibilantes recurrentes los primeros 3 años de vida (p<0,001). También se objetivó una asociación estadísticamente significativa entre el asma persistente moderada o grave y los antecedentes de sibilantes recurrentes los primeros 3 años de vida (p<0,001), antecedentes de bronquiolitis por Virus Respiratorio Sincitial (VRS) (p<0,05) y antecedentes de criterios del Índice Predictivo de Asma (API) positivos (p<0,001). Estos resultados están en conjunción con otros trabajos publicados recientemente en los que relacionan las bronquiolitis y los sibilantes recurrentes el primer año de vida con estilos de vida modificables, como tener hermanos en edad escolar e ir a la guardería, del mismo modo que la guía Global Initiative for Asthma (GINA) sugiere que un niño con episodios de sibilantes recurrentes, de mayor duración e inducidos por el ejercicio, tienen una mayor probabilidad de tener asma. No obstante, estos datos contrastarían con algunos estudios publicados previamente que habían identificado las infecciones de repetición no específicas en la primera infancia como factor protector del asma.
Otro dato importante a considerar en este estudio es el peor control de la enfermedad en población asmática de 5-7 años, hecho que podría estar relacionado con una mayor repercusión de las infecciones víricas a esta edad. Del mismo modo, la sensibilización a ácaros del polvo y a epitelios se asoció también a un mal control de la enfermedad y la sensibilización a esporas de hongos se asoció a una forma más grave de asma (p<0,05). En conclusión, se debe prestar una especial atención a los niños con asma en edad escolar y antecedentes de bronquiolitis por VRS, sibilantes de repetición los tres primeros años de vida y a aquellos con sensibilización a esporas de hongos, ya que pueden presentar una forma más grave de asma que precise un seguimiento más estrecho y tratamiento más intenso.
Encontrarán el resumen del artículo en tres idiomas (catalán, español e inglés). El artículo original está íntegramente escrito en lengua catalana. Por este motivo y dada la relevancia de los datos que contiene para todos los profesionales especialistas que se dedican al campo de la alergia y el asma pediátricas y, como autora de correspondencia del mismo, he creído oportuno, hacer una traducción del artículo a lengua española para que pueda llegar a un mayor número de profesionales de la salud. Deseo pues que puedan sacar el máximo partido posible a la lectura de este artículo, desarrollado en población escolar del área del mediterránea, y, por tanto, extrapolable a buena parte de nuestro territorio.
Dra. Teresa Garriga Baraut, MD, PhD
Miembro del Comité de Alergia Infantil (CAI) de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC). Facultativa Especialista Adjunta | Servicio de Pediatría/Sección de Alergia Pediátrica, Pneumología Pediátrica y Fibrosis quística/ Unidad de Alergología Pediátrica. Hospital Universitari Vall d’Hebron. Investigadora del grupo de investigación «Crecimiento y Desarrollo» VHIR Vall d’Hebron.
¡Tengo alergia al sol!
¡Cuántas veces escuchamos esta frase en esta época del año en la que nuestra exposición solar ha sido máxima! Son muchos los pacientes que ante reacciones cutáneas coincidiendo con la exposición solar se refieren a ellas como “alergia al sol”. Aunque es un término científicamente incorrecto, se refiere a aquellas fotodermatosis (reacciones anormales o adversas de la piel a la luz ultravioleta o la radiación visible) en las que subyace un mecanismo inmunológico.
Entre ellas, la erupción polimorfa lumínica es la entidad más frecuente, afectando al 10-20% de la población occidental. Aparece sobre todo en mujeres jóvenes y es más típico en las primeras exposiciones solares del año (primavera), mejorando a medida que la estación soleada avanza (tras exposiciones repetidas al sol y la progresiva melanización de la piel).
Se caracteriza por brotes repetidos de lesiones cutáneas pruriginosas con localización predominante en aquellas zonas de mayor exposición solar: cara, cuello, zona alta del tórax, caras laterales de antebrazos y cara anterior de las piernas.
Las lesiones pueden ser de distinto tipo (de ahí el término polimorfismo): pápulas, pápulo-vesículas, eccema, placas, erosiones o costras; aunque, en un paciente individual, las lesiones son normalmente monomórficas y simétricas, apareciendo habitualmente a las pocas horas de exposición al sol.
Las reacciones agudas requerirán el tratamiento sintomático acorde con la gravedad del cuadro. Los antihistamínicos ayudarán a controlar el prurito; aunque, en ocasiones, puede ser necesario el uso de corticoides sistémicos. Sin embargo, lo más importante es prevenir la aparición de la erupción mediante fotoprotección adecuada (ropa, protección solar UVA y UVB). Si con ello no se consigue evitar la aparición de los brotes, se puede llevar a cabo una terapia de “desensibilización mediante fototerapia” con radiación UVB de banda estrecha (UVB-BE) para conseguir el endurecimiento (hardening) de la piel. Se basa en ir acostumbrando poco a poco a nuestra piel a la exposición al sol (fototolerancia), mediante la aplicación de cursos cortos de UVB-BE desde principios de la primavera y durante varias semanas, hasta alcanzar niveles que permitan al paciente tolerar exposiciones solares diarias de 15-20min de duración. Además, en adultos jóvenes, que viajan de vacaciones a zonas soleadas, se ha comprobado que la realización de ciclos cortos (6-7 días) de corticoides sistémicos (prednisona 0,6-0,8 mg/kg/día) es útil en la prevención de aparición de brotes.
Entre las fotodermatosis que afectan con más frecuencia a población infantil, se encuentra la erupción primaveral juvenil, considerada una variedad localizada de la erupción polimorfa lumínica, de origen desconocido y que afecta más frecuentemente a varones entre 5 y 12 años. Cursa con pápulas eritematosas pruriginosas que aparecen típicamente durante la primavera en el hélix de las orejas que no está cubierto por pelo. Pueden evolucionar a vesículas y costras sin dejar lesiones residuales o solo mínimas cicatrices.
También el hidroa vacciniforme, aunque es una afección rara, se suele dar en niños menores de 10 años, mejorando hacia la edad adulta. Algunos autores consideran que se trata de una variante cicatricial de la erupción polimorfa lúminica. Consiste en brotes recurrentes de lesiones vesiculosas, de contenido viscoso, seroso o hemorrágico, que evolucionan a costras y escaras negruzcas que se desprenden, dejando lesiones cicatriciales varioliformes, deprimidas e hipopigmentadas. Suelen darse cada verano en las partes descubiertas del cuerpo tras la exposición a la luz solar. Su localización más frecuente es en orejas, nariz, dedos, mejillas, dorso de manos o antebrazos y, a veces, puede afectar también a ojos y cuero cabelludo, con efectos adversos importantes sobre la calidad de vida de los niños. Se desconoce la patogenia, aunque se ha asociado a infecciones por virus de Epstein-Barr, y puede evolucionar a linfoma.
Otras fotodermatosis menos frecuentes en niños son el prurigo actínico, la dermatitis actínica crónica o la urticaria solar.
Todas ellas se engloban dentro de este grupo de fotodermatosis inmunológicamente mediadas conocido coloquial- y erróneamente bajo el único nombre de “alergia solar”. Sin embargo la patogenia y clínica de cada una de ellas es diferente y por tanto su tratamiento. Por ello es importante acudir al especialista quien establecerá un diagnóstico preciso y con ello el tratamiento más adecuado.
Dra. Paula Cabrera Freitag, Hospital Universitario Gregorio Marañón de Madrid. Comité de Alergia Infantil SEIAC
Bibiliografía:
- Barceló JM, Rosillo MR, Muñoz C. Fotodermatosis. En IJ Dávila, I Jáuregui, JM Olaguibel y JM Zubeldia, eds. Tratado de Alergología. 2ª ed. Madrid: Ergon, 2016, 889-912.
- De Argila D, Aguilera J, Sánchez J, García-Díez A. Study of idiopathic, exogenous photodermatoses. Part 1: pathophysiology and technical aspects of photobiologic studies. Actas Dermosifiliogr. 2014 Mar;105(2):112-21.
- De Argila D, Aguilera J, Sánchez J, García-Díez A. Study of idiopathic, exogenous photodermatoses, part II: photobiologic testing. Actas Dermosifiliogr. 2014 Apr;105(3):233-42.
- Gruber-Wackernagel A, Byrne SN, Wolf P. Polymorphous light eruption: clinic aspects and pathogenesis. Dermatol Clin. 2014 Jul;32(3):315-34
Utilidad del Diagnóstico Molecular en Alergia a Alimentos
La alta prevalencia de la alergia a los alimentos y el importante impacto socioeconómico de esta patología sobre los pacientes, el sistema sanitario y la sociedad hace imprescindible poder contar con herramientas de diagnóstico validadas. La primera línea de diagnóstico en la alergia a los alimentos es la historia clínica adecuada y la demostración de anticuerpos de clase IgE frente a los alimentos implicados, mediante prueba cutánea o determinación de IgE específica. Sin embargo, está única aproximación no es siempre concluyente, ni para el propio diagnóstico ni para establecer el riesgo futuro del paciente. La confirmación ideal, es la prueba de exposición frente al alérgeno implicado, realizada en condiciones de doble ciego y controlada con placebo, tipo de metodología que consume tiempo, recursos y no está exenta de reacciones que pueden ser graves, por lo que se convierten en estudios difíciles de realizar en la práctica clínica. Las técnicas de diagnóstico fundamentadas en la identificación de los alérgenos moleculares de los alimentos, comúnmente denominada como diagnóstico por componentes, ha permitido la identificación de fenotipos clínicos en cuanto a la gravedad de la respuesta clínica y la detección de las moléculas alergénicas responsables de la reactividad cruzada entre los alimentos. En la última década se ha avanzado en la identificación de los alérgenos mayores, sin embargo, el valor diagnóstico y la utilidad clínica del diagnóstico por componentes aún no está establecido.
Determinar la validez del diagnóstico por componentes en la alergia a los siguientes grupos de alimentos: leche, trigo, cacahuete, soja, frutos secos, pescados y maricos, así como estimar el coste-efectividad del diagnóstico por componentes en comparación con las técnicas convencionales, y por último, resumir la evidencia de la capacidad del diagnóstico por componentes de predecir la gravedad de las reacciones alérgicas han sido los objetivos de una revisión sistemática recientemente publicada (Diagnostic accuracy, risk assessment, and cost-effectiveness of component-resolved diagnostics for food allergy: A systematic review. Flores Kim J, McCleary N, Nwaru BI, Stoddart A, Sheikh. Allergy. 2018 Jan 10. doi: 10.1111/all.13399).
Los autores pudieron incluir un total de 11 artículos elegibles entre más de 7000 artículos revisados. Los componentes moleculares evaluados fueron: para la leche de vaca (Bos d4, Bos d 4, Bos d 5, Bos d 8, y las caseínas); para el huevo (Gal d 1, Gal d 2, Gal d 3, Gal d 4); para el cacahuete (Ara h 1, Ara h 2, Ara 3, Ara h 6, Ara h 8, Ara h 9); para la avellana ( Cor a 1, Cor a 8, Cor a 9, Cor a 14, Bet v 1, Bet v 2); para la gamba (Pen a 1, Lit v 1, Lit v 4), no se encontraron estudios válidos para trigo, soja y pescados. Los componentes con mejor validez diagnóstica teniendo en cuenta el binomio sensibilidad- especificidad han sido: Bos d 4 para Leche de vaca (62.0%- 87.5%), para huevo Gal d 1 (84.2%- 89.8%) para huevo cocido y 60.6%-97,1% para huevo crudo, para cacahuete Ara 6 (94.9%-95.1%), para avellana Cor a 14 (100%-93,8%), y para gamba Lit v1 (82.8%-56.3%).
Los autores ponen de manifiesto la necesidad de estudios de calidad incluyendo la utilización del patrón de oro, la provocación oral doble ciego controlada con placebo, o bien de alternativas, que podrían estandarizarse como la combinación de pruebas de exposición abiertas y otros marcadores de sensibilización. Igualmente, es necesario definir unos puntos de corte que faciliten la agrupación de datos provenientes de diferentes estudios, se requiere la estandarización de los ensayos técnicos, para asegurar resultados comparables, es necesario tener estudios que evalúen en términos económicos el coste- efectividad de esta prueba y por último, los autores concluyen en que no es posible evaluar la capacidad del diagnóstico por componentes para evaluar el riesgo de la enfermedad en el contexto de los modelos clínicos actuales, si bien en algunos casos la sensibilización frente a algunos alérgenos moleculares, si pueden identificar los fenotipos más graves de la enfermedad como Ara h 2 y Ara h 6 para la alergia al cacahuete y Cor a 9 y Cor a 14 para la avellana. En resumen, esta revisión sistemática pone de manifiesto, que el diagnóstico por componentes es una herramienta muy importante para el conocimiento de la alergia a los alimentos, pero son necesarios estudios bien diseñados y con muestras de pacientes suficientes que abarquen todo el espectro de fenotipos desde los pacientes con clínica leve hasta los que tienen manifestaciones muy graves, para conocer realmente su utilidad en la práctica clínica.
Autor: Belén de la Hoz Caballer. Servicio de Alergología. Hospital Universitario Ramón y Cajal. Comité de Alergia Infantil.
La dermatitis atópica no sólo afecta a la piel
La dermatitis atópica (DA) es un proceso inflamatorio de la piel caracterizado por un intenso prurito (picor) y piel seca, que presenta una evolución crónica y que cursa en forma de brotes. Es la enfermedad crónica de la piel más común en la infancia, aunque puede iniciarse a cualquier edad. Su desarrollo se debe a interacciones complejas entre la disfunción de la barrera cutánea, alteraciones de la microbiota de la piel e intestinal, desregulación del sistema inmunológico y susceptibilidad genética.
La DA se ha asociado a diferentes enfermedades (comorbilidades) tanto alérgicas como no alérgicas, aunque los mecanismos exactos de estas asociaciones no se conocen por completo. En algunos casos, estas asociaciones podrían ser coincidentes y no una consecuencia directa de la DA.
Recientemente, ha sido publicado un estudio coreano que ha analizado las enfermedades que se asocian a la DA, en más de 67.000 niños con esta enfermedad y que han sido evaluados desde el nacimiento hasta los 15 años de edad. A continuación, detallaremos las comorbilidades encontradas en este estudio 1.
Enfermedades alérgicas:
La DA se asocia con diferentes enfermedades alérgicas como la alergia alimentaria y el asma y rinitis alérgicas, dentro de lo que se conoce como “la marcha atópica”. Este término se refiere a este conjunto de enfermedades alérgicas que, por este orden, se suceden a medida que avanza la edad del paciente. Sin embargo, en algunos casos, esta secuencia no se cumple y las enfermedades alérgicas aparecen de manera independiente y en cualquier etapa de la vida. Posiblemente esto se deba al solapamiento que se produce entre la susceptibilidad genética y los factores ambientales que están involucrados en el desarrollo de las comorbilidades alérgicas.
Enfermedades no alérgicas extracutáneas:
Enfermedades psiquiátricas y neurológicas:
En cuanto a las comorbilidades no alérgicas, las más destacadas son las enfermedades psiquiátricas y neurológicas. Estos autores identifican una asociación entre la DA y la hiperactividad con déficit de atención (TDAH), desórdenes del sueño, alteraciones de la conducta o emocionales, así como con la convulsión febril y las cefaleas. Estas comorbilidades psiquiátricas pueden interrelacionarse, lo que podría jugar un papel importante en la asociación de estas enfermedades con la DA. Por lo tanto, es importante considerar los efectos de las comorbilidades de la DA en las enfermedades psicológicas, pero también el efecto de estas comorbilidades psicológicas en la DA.
Procesos infecciosos cutáneos y extracutáneos:
Los niños con DA presentan infecciones cutáneas más frecuentemente, como cabe esperar al tratarse de una piel alterada. Este estudio también reveló un incremento en las infecciones del tracto respiratorio y gastrointestinal, así como una mayor prevalencia de amigdalectomía. La desregulación inmunológica y la disfunción de la barrera, no sólo a nivel cutáneo sino también en otros órganos, podría contribuir al aumento en el riesgo a infecciones en órganos sistémicos, particularmente en una edad en la que las infecciones son muy comunes. Por otro lado, las infecciones fuera de la piel pueden exacerbar la DA y factores asociados al tratamiento de la DA podrían estar también relacionados con un incremento en el riesgo de infección.
Alteraciones gastrointestinales:
Se identificó una relación entre la DA y alteraciones gastrointestinales como el reflujo esofágico sin esofagitis, el estreñimiento o enfermedades hepáticas. Estas asociaciones podrían deberse a que comparten regulación inmunológica, en el eje intestino-piel a través de la microbiota intestinal, junto con la interrelación con otras comorbilidades de la DA.
Anemia por déficit de hierro:
También se encontró un incremento de la anemia de origen nutricional, posiblemente relacionado con dietas restrictivas injustificadas o a la malabsorción de nutrientes como resultado de la activación inmunológica. El estreñimiento es una comorbilidad de aparición más precoz que la anemia, lo que incrementaría la posibilidad de desarrollarla, dado que el enlentecimiento del tránsito intestinal puede ocasionar pérdida de apetito, dificultar la absorción de nutrientes y aumentar la excreción de hierro. Además, el estreñimiento interrumpe el equilibrio de la microbiota intestinal, afectando al metabolismo nutricional, pudiendo ocasionar también esta pérdida de hierro.
Enfermedades no alérgicas cutáneas:
Además de las comorbilidades fuera de la piel, la DA aumenta el riesgo de enfermedades cutáneas. Las enfermedades autoinmunes, incluyendo el vitíligo, la dermatitis herpetiforme y la psoriasis, comparten fisiopatología en aspectos como la disfunción de la barrera cutánea, la desregulación inmunológica, factores propios del paciente y factores ambientales.
Otros estudios han encontrado asociación entre la DA y la urticaria crónica, que podría explicarse por la desregulación inmunológica, factores genéticos compartidos y el estrés oxidativo.
Riesgo y cronología
El estudio concluye que tanto la edad de aparición como la gravedad de la DA influyen en el número de comorbilidades asociadas. La presencia de comorbilidades fue más frecuente en los niños con un inicio más precoz de la DA, en los varones y en aquellos con dermatitis más grave (medida por un mayor número de ingresos hospitalarios y mayores tasas de prescripción de corticoides tópicos).
La presencia de rinitis y asma alérgicas, principalmente las de inicio en preescolar, se asociaba, en este estudio, a la presencia de varias comorbilidades en el niño mayor y, el asma en concreto, tenía un efecto significativo en las alteraciones psiquiátricas y neurológicas. Sin embargo, la aparición de enfermedades autoinmunes no estaba influida por estas comorbilidades.
En resumen, los niños con DA pueden presentar varias comorbilidades. Reconocerlas a tiempo puede ayudar a mejorar los síntomas y reducir las complicaciones y el impacto tanto de las comorbilidades como de la propia DA.
Dra. Eva María Lasa Luaces. Unidad de Alergología Infantil del Hospital Universitario Donostia. Comité de Alergia Infantil SEAIC.
- Kim JH, Lee E, Ha EK, Shin J, Lee GC, Rha YH, Han MY. Cascade of atopic dermatitis comorbidities in children after birth for 15 years. 2024 Jan;79(1):153-163. doi: 10.1111/all.15917. Epub 2023 Oct 16. PMID: 37843069.
Ayudas Merck Serono de Investigación
Apreciados socios:
Se inserta el correo electrónico recibido desde la Fundación Salud 2000.
Un cordial saludo. Pedro Ojeda
Estimado/a Dr/a.
Fundación Salud 2000 convoca la XXII edición de las Ayudas Merck Serono de Investigación, dirigidas a promover la investigación biológica y biomédica en España, mediante la financiación de proyectos inéditos.
En esta convocatoria, las ayudas se centran en las siguientes áreas de Investigación:
• Investigación Clínica en Alergología
• Investigación Clínica en Cardiometabolismo
• Investigación Clínica en Endocrinología
• Investigación Clínica en Esclerosis Múltiple
• Investigación Clínica en Fertilidad
• Investigación Clínica en Oncología
• Investigación en bases moleculares de las Enfermedades Raras y sus implicaciones clínicas.
Cada Ayuda Merck Serono de Investigación 2013, que se otorgará a un único proyecto de las siete áreas mencionadas anteriormente, estará dotada con 25.000€, siendo el 15 de noviembre de 2012 el plazo límite para la recepción de proyectos.
Todos los proyectos recibidos serán valorados por un Jurado Calificador, compuesto por representantes de las sociedades científicas españolas relacionadas con cada una de las áreas, así como personalidades de relevancia científica en dichos campos.
En nuestra página web www.fundacionsalud2000.com encontrará toda la información necesaria sobre esta convocatoria.
No dude en ponerse en contacto con nosotros para completar la información sobre el procedimiento a seguir para la presentación de proyectos en Fundación Salud 2000 (General Martínez Campos, 41, 3ª Planta, 28010 Madrid, Tlf: 91 3084165, e-mail: fundacionsalud2000@fundacionsalud2000.com).
Atentamente le saluda,
Carmen González Madrid
Presidenta Ejecutiva
Fundación Salud 2000
BABY LED WEANING. VISION DEL ALERGÓLOGO
En los últimos 15 años una nueva forma de alimentación del bebé, Baby led weaning (BLW), ha ido creciendo en popularidad. Se inició en Reino Unido y Nueva Zelanda y después se ha ido extendiendo por el resto de los países de Europa, así que en la actualidad no es raro que atendamos a pacientes cuyos padres están siguiendo este método de alimentación.
BLW se define como el proceso de iniciar la alimentación complementaria del niño con alimentos del tamaño y textura adecuados para comer por sí mismo, comenzando aproximadamente a los 6 meses de edad. Se define también como “auto-weaning” lo cual significa ofrecer los alimentos individuales troceados o triturados que toma habitualmente la familia. El bebé decide qué, cuánto, y en qué tiempo come, siendo así un compañero activo en el proceso de su alimentación en lugar de un recipiente pasivo al que hay que llenar de alimentos.
En general, es más fácil para los cuidadores, ahorra dinero y tiempo, ya que los bebés pueden comer la comida familiar con algunos ajustes menores (como reservar una porción para el bebé antes de agregarle sal), reduciendo la necesidad de comprar o preparar comida específica para ellos.
Sin embargo, este procedimiento causa preocupación a los pediatras por el riesgo de una ingesta deficitaria en vitaminas y minerales, como el hierro, u otros nutrientes, así como por el riesgo de atragantamiento.
La Sociedad Europea de Gastroenterología pediátrica, Hepatología y Nutrición (ESPGHAN) en 2021 ha declarado que no hay suficiente evidencia para concluir acerca de la conveniencia de este procedimiento. Una revisión no sistemática de 2016 había llegado a conclusiones similares. En el año 2018, una revisión sistemática analizó la evidencia publicada hasta entonces, para valorar si este método es seguro y recomendable, así como la necesidad de futuras investigaciones. Esta revisión concluyó que, para evitar riesgos en el bebé, los padres que deseen seguir este método necesitan una cuidadosa y profunda educación nutricional, particularmente sobre cómo preparar los alimentos para que resulten seguros, saludables y nutritivos. Esta revisión sistemática concluye que existe insuficiente evidencia para determinar si es adecuada la ingesta de nutrientes y energía. De hecho, persiste la preocupación de estudios previos observacionales en los que se determina que los padres que siguen BLW estiman que sus hijos toman más lácteos y menos alimentos sólidos comparados con los que siguen el método tradicional. Sin embargo, estudios más recientes sugieren que un método de BLW modificado, que incluya recomendaciones sobre la introducción de alimentos ricos en hierro y evitando aquellos con riesgo de atragantamiento, pueden tener efectos preventivos de estos riesgos y posibles deficiencias. En cualquier caso, se necesitan investigaciones con estudios más grandes y randomizados.
Sin embargo, en estas revisiones no se contempla la influencia que puede tener el seguimiento de este método en la incidencia de alergia a alimentos; particularmente en los niños con riesgo alto de atopia, es decir, aquellos con antecedentes personales o familiares de primer grado (padres o hermanos) con dermatitis atópica, alergia alimentaria o alergia respiratoria en forma de rinoconjuntivitis y/o asma.
En estos niños habría que considerar de forma especial por una parte, el momento y la forma de introducción de los alimentos y por otra, la exposición epicutánea temprana a dichos alimentos.
Se han publicado múltiples estudios controlados, randomizados, prospectivos, que muestran evidencia de que la introducción temprana de cacahuete y huevo cocinado disminuye la incidencia de alergia a estos alimentos en niños de alto riesgo de presentarla, aunque la cantidad y la forma precisa de introducción requiere más investigación. Varios estudios de prevención de alergia a otros alimentos han mostrado evidencia de seguridad, pero no de eficacia. El estudio EAT (Enquiring About Tolerance) randomizó a lactantes de la población general para una intervención en la cual se introducía leche, huevo, cacahuete, sésamo, pescado y trigo desde los 3 meses de edad, pero tuvo una moderada adherencia y el análisis estadístico no mostró significación estadística para la prevención de alergia alimentaria. No obstante, no hubo un riesgo aumentado de alergia a ninguno de estos alimentos comparado con el grupo de introducción estándar. Otro estudio (“HealthNuts study”) demostró que la introducción del anacardo antes del año de edad se asocia a la ausencia de alergia a este alimento a los 6 años. Hasta la actualidad no hay estudios de seguridad y eficacia de la introducción temprana de otros frutos secos, soja o mariscos. Varios estudios han indicado que los niños con dieta más diversa de forma temprana tienen una incidencia inferior de alergia a alimentos.
Recientemente la Sociedad europea de Alergia e Inmunología Clínica (EAACI) ha publicado una guía de prevención de desarrollo de alergia a alimentos en lactantes y preescolares basada en una revisión sistemática de la evidencia actual y en la opinión de expertos. En ella se recomienda lactancia materna exclusiva los 6 primeros meses de vida, aunque la introducción de alimentos sólidos entre los 4 a 6 meses es también recomendada. Como novedad respecto a la guía anterior de 2014, sugieren evitar suplementos de fórmula de leche de vaca en la primera semana de vida, la introducción temprana de huevo bien cocinado (evitando huevo crudo o pasteurizado sin cocinar) y la introducción de cacahuete en una forma apropiada para el lactante, aunque no está claro el beneficio de la introducción de cacahuete en países sin alta prevalencia de alergia a este alimento. Tampoco está claro el beneficio en la introducción temprana de otros frutos secos y otros alérgenos alimentarios.
La mayoría de otras guías sugieren también no retrasar la introducción en la dieta de los alimentos alergénicos. Aunque el orden de introducción depende de las guías de cada país, es común en todas ellas, al igual que en la guía de la EAACI, la recomendación de introducir precozmente el huevo y cacahuete basados en la evidencia actual. Otros alimentos evaluados, como la leche, trigo, sésamo y pescados en los que se ha descartado riesgo de alergia con su introducción precoz, podrían ser la siguiente prioridad. Habría que analizar la influencia en la introducción precoz en niños de alto riesgo de aquellos otros aún sin evidencia actual, como los frutos secos, soja y mariscos.
Esta introducción temprana podría verse favorecida por el método BLW siempre que se hiciese en la forma, cantidad y frecuencia adecuada. Una vez que la introducción de un alimento se ha iniciado, es muy importante que se mantenga de forma regular en la dieta. No hay que olvidar, por otra parte, que el objetivo de la alimentación complementaria temprana con alimentos alergénicos es ofrecerlos sin exceder las necesidades calóricas en este periodo de alimentación y sin desplazar a otros alimentos ricos en nutrientes como frutas, verduras, carnes y cereales.
En conclusión, aunque existe interés creciente en la introducción temprana de los alimentos alergénicos, las decisiones con respecto a la eficacia preventiva, seguridad, momento de introducción, dosis y formas de estos alimentos alergénicos son difíciles dado que aún no disponemos de la evidencia científica suficiente para todos ellos y suponen un reto para pediatras, alergólogos y familias.
Por otra parte, este método en el que el lactante se autoalimenta, podría aumentar la exposición epicutánea temprana a los alimentos a través del traspaso de las manos al cuerpo del bebé. Actualmente hay una creciente evidencia de la exposición epicutánea temprana, particularmente en aquellos pacientes con barrera cutánea alterada, favorece la sensibilización y la exposición oral favorece la tolerancia.
En modelos animales se ha demostrado que la exposición epicutánea sensibiliza a los animales de manera más efectiva que la oral e intraperitoneal y que la alteración de la barrera cutánea juega un papel importante en el desarrollo de alergia alimentaria y puede contribuir a la gravedad de las reacciones.
La sensibilización a través de la piel puede ser explicada por la exposición de los alimentos a través del ambiente (polvo, superficies…) o a la transferencia de los alérgenos a través del contacto mano-cuerpo. En este sentido, un estudio demostró que la aplicación de cremas que contenían cacahuete era un factor de riesgo independiente para el desarrollo de alergia a este alimento y varios estudios han encontrado relación entre la exposición a cacahuete en el ambiente del bebé (ropa de cama, zona de juegos) y la alergia al mismo, llegándose a cuantificar el aumento del riesgo de sensibilización a cacahuete por cada unidad de su concentración en el ambiente.
Otros estudios en humanos muestran que la alteración de la barrera cutánea en la dermatitis atópica, debida a la mutación del gen de la filagrina, puede favorecer la penetración de los antígenos y la inflamación tipo2. Actualmente hay una evidencia creciente de la importancia de la inflamación de la barrera cutánea en el desarrollo de sensibilización y alergia a alimentos, de ahí el interés reciente de la restauración de esta barrera cutánea en la prevención de la alergia alimentaria.
De todas estas consideraciones deducimos que el seguimiento del método BLW debería ser, en los pacientes de alto riesgo de alergia alimentaria, consensuado y supervisado por pediatras y/o alergólogos.
Atendiendo a los datos de los que hasta ahora tenemos evidencia deberían seguirse las siguientes recomendaciones:
- Introducir de manera prioritaria el huevo cocinado que es el alimento sólido con mayor incidencia de alergia en niños en nuestro medio.
- Posteriormente se introducirían otros alimentos alergénicos: pescado, legumbres, etc.
- Respecto a los frutos secos distintos de cacahuete o mariscos, no existen suficientes datos para recomendar su introducción temprana, aunque hipotéticamente podría ser también preventiva si se introducen en forma y cantidad segura.
- Los alimentos se deben introducir de manera progresiva y no deberían introducirse más de uno cada día. Una vez introducidos es importante que se mantengan de forma regular en la dieta.
- Por otra parte, habría que evitar que el método BLW conlleve una mayor exposición epicutánea por el contacto de los alimentos con la piel, lo que favorecería la sensibilización. No debemos olvidar el control de la dermatitis atópica en estos niños para evitar la alteración en la barrera cutánea de la piel inflamada.
Dra. Soledad Terrados, Hospital Ramón y Cajal. Comité de Alergia Infantil SEAIC
BIBLIOGRAFIA
-Enza D’Auria1* , Marcello Bergamini et all Baby-led weaning: what a systematic review of the literature adds on. Italian Journal of Pediatrics (2018) 44:49
-Susanne Halken, Antonella Muraro, Debra de Silva et all. EAACI guideline: Preventing the development of food allergy in infants and young children (2020 update) Pediatr Allergy Immunol. 2021;32:843–858
-Brian Schroer, MDa, Marion Groetch, MS et all Practical Challenges and Considerations for Early Introduction of Potential Food Allergens for Prevention of Food Allergy .J Allergy Clin Immunol Pract 2021;9:44-56
-H.A. Brough, K.C. Nadeau et all Epicutaneous sensitization in the development of food allergy: what is the evidence and how can this be prevented? Allergy. 2020 September ; 75(9): 2185–2205.
Actividades formativas
Cursos de formación
ENERO 2026
Medicina ambiental I - Curso Online de la UCM (12/01/2026 - 27/03/2026)
FEBRERO 2026
Cursos Procuida II: formación online en asma para enfermería.¡CERRADO EL PLAZO DE INSCRIPCIÓN! Periodo lectivo: del 16 de febrero al 29 de junio de 2025.
ABRIL 2026
Uso de Himenópteros en Alergia | USHIAL 2026. 16 y 17 de abril de 2025 en Córdoba, Hospital Universitario Reina Sofía. Presencial.
OTRAS FECHAS
ASMA CHALLENGE. Comienza el 12 de mayo. Vive una experiencia interactiva y divertida resolviendo casos clínicos sobre asma y otras patologías alérgicas.
Programa de Formación en Competencias Digitales, impulsado por Unión Profesional y dirigido a profesionales colegiados. De octubre de 2025 a junio de 2026.
Asma grave. Etiopatogenia, diagnóstico y tratamiento del asma grave.
Asmalízate. Programa de revisión bibliográfica en asma.
MenaRINI. Curso sobre aspectos clínicos, diagnóstico diferencial y control terapéutico de la rinitis.
AngioSchool 2ª edición. Curso de formación continua en Angioedema hereditario.
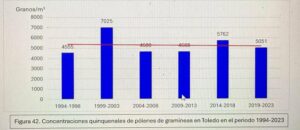
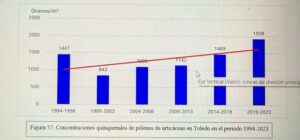
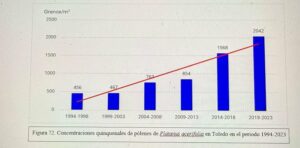
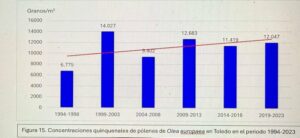
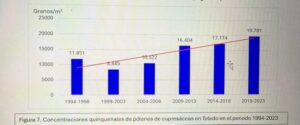
Captador de la semana: Toledo
Hoy es el turno del Dr. Ángel Moral De Gregorio, expresidente del comité de Aerobiología Clínica de SEAIC, alergólogo en el Hospital Universitario de Toledo, desde donde nos proporciona los datos de pólenes.
Se instaló el primer captador en 1994, en 2016 se instaló el ciclón, han resistido todas las inclemencias incluido Filomena en 2021.
Con el Curso Avanzado de Palinología, el Dr. Ángel Moral ha impartido cursos de palinología a más de 200 alergólogos, muchos de los cuales han continuado la labor de aportar la lectura de pólenes en su zona para pólenes.com SEAIC.
Además, el Dr. Ángel Moral así como el Hospital de Toledo han contribuido ampliamente al estudio de los pólenes a lo largo de los años.


Webinar Imagenología en asma
Nos complace presentaros el webinar interactivo titulado “Imagenología en asma” organizado por SEAIC y patrocinado por laboratorios Gebro Pharma que se realizará el próximo 13 de noviembre de 2024 de 18 a 19 h.
En esta sesión trataremos las diferentes técnicas de imagen empleadas en el asma con casos prácticos reales.
Ponentes:
- Dr. Juan Carlos Miralles López
Jefe de Sección de Alergología. Hospital General Universitario Reina Sofía. Murcia
Presidente del Comité de Asma de la Sociedad Española de Alergología e Inmunología Clínica - Dr. Marcelo Sánchez González
Jefe de Sección de Radiología torácica. CDI. Hospital Clínic. Barcelona
Profesor asociado UB
Encuentra toda la información en la web del evento o regístrate directamente aquí.
Encuesta sobre telemedicina para pacientes y profesionales sanitarios
Lovexair, organización sin ánimo de lucro dedicado al cuidado, apoyo y orientación de las personas con patologías respiratorias, nos invita a completar esta encuesta con el objetivo de conocer nuestro punto de vista sobre los sistemas de telesalud y la relación profesional sanitario-paciente, con el fin de satisfacer mejor las necesidades en un contexto de atención híbrida.
Estudios experimentales sobre Inmunoterapia con péptidos de huevo, resultan esperanzadores en la inducción de tolerancia a huevo.
Daniel Lozano Ojalvo ha recibido hace unas semanas el Premio a la Investigación del Instituto de Estudio del Huevo. Ha sido premiado por sus trabajos en el tratamiento de la alergia a huevo realizados en el Consejo Superior de Investigaciones Científicas, en Madrid. En dicho organismo, realizó su Tesis Doctoral sobre “El uso de péptidos de huevo, para el tratamiento de la alergia persistente a huevo”.
Los estudios iniciales realizados por el Dr. Lozano en modelos animales, se basaron en la utilización de péptidos de huevo, con menor capacidad alergénica que el huevo completo, pero que mantienen su capacidad inmunogénica, y por tanto, la posibilidad de inducir tolerancia con la administración continuada de dichos péptidos.
Según explica el Dr. Daniel Lozano, al Diario Hoy: «Nosotros atacamos la alergia al huevo utilizando péptidos. Lo que hacemos es coger el huevo, partirlo en pequeñas porciones que hacen que no den alergia a aquellas personas que lo son, pero van a estimular su sistema inmunológico hacia la tolerancia. Se ha probado en ratones con éxito, y ahora nos acaban de conceder un proyecto de investigación, del Ministerio de Economía, para pasar a aplicarlo a pacientes con alergia a huevo. El tratamiento y manejo clínico de estos pacientes, será llevada a cabo por el Servicio de Alergia del Hospital Universitario Infanta Sofía de Madrid».
http://www.hoy.es/caceres/bueno-tomar-cinco-20180108000423-ntvo.html
El huevo es introducido en la dieta en España actualmente, alrededor de los 9-12 meses de edad. Es un alimento con un alto contenido proteico, nutricionalmente muy completo, y cuya aplicación en la cocina puede ser muy variada, dando lugar a innumerables recetas.
Una vez superada la campaña de desprestigio sufrida por el huevo, en las décadas de los años 70 y 80, actualmente, son muchos los estudio, que avalan su calidad como alimento, así como el beneficio a nivel cardiovascular, que genera la ingesta regular de huevo.
Se recomienda una ingesta en niños de la toma de huevo, al menos 3 veces por semana.
La alergia a huevo es la principal causa de alergia a alimentos en nuestro medio en la población menor de 5 años de edad. La incidencia a huevo en el primer año de edad se ha estimado en torno al 1-2% de la población infantil. La mayoría de las reacciones alérgicas a huevo son reacciones inmediatas mediadas por IgE, de gravedad variable, aunque también han sido descritas reacciones de mecanismo no IgE. La clínica cutánea es la más frecuente, seguida de la clínica digestiva.
El pronóstico de la alergia a huevo, es, en la mayoría de los casos, favorable. El 50% de los pacientes alcanzan la tolerancia completa entre los 3 y los 5 años de edad, persistiendo el estado alérgico a huevo, en alrededor de un 20% de los pacientes cuando llegan a la pubertad.
Para los pacientes con alergia persistente a huevo en la práctica clínica actualmente, se puede inducir desensibilización o tolerancia al huevo, mediante la administración gradual de cantidades crecientes del huevo. La tasa de éxito es alta, en torno al 70% para la mayoría de los protocolos clínicos. Sin embargo, la inmunoterapia oral con alergeno intacto tiene inconvenientes, principalmente la larga duración del tratamiento, y sobretodo, por la tasa relativamente alta de reacciones adversas durante el mismo, que pueden llegar a afectar al 70% de los pacientes, y en ocasiones ser graves, disminuyendo de forma severa la calidad de vida del paciente y de sus familiares.
En modelos animales se ha demostrado, que los ratones sensibilizados oralmente a proteínas de huevo que se tratan posteriormente con péptidos de huevo y no con la proteína intacta de huevo, están protegidos frente a las reacciones alérgicas a huevo, mientras dura esta inmunoterapia, pero recuperan la reactividad una vez interrumpido el tratamiento.
Las investigaciones del Dr. Lozano et al, ponen de manifiesto que la administración de ovoalbúmina hidrolizada en ratones sensibilizados a huevo durante tres semanas, disminuía significativamente los síntomas de anafilaxia ras la provocación oral e intra-peritoneal del alergeno y que la protección se mantenía 3 semanas después de la interrupción del tratamiento, coincidiendo con una disminución de los anticuerpos IgE específicos.
El efecto del hidrolizado se asociaba a una reducción en el porcentaje de los linfocitos Th2 y en la expresiómn de su factor de transcripción, GATA3, así como al aumento de las células T reguladoras (Treg) y a la sobreexpresión del factor de transcripción Foxp3, en los nódulos linfáticos mesentéricos y en el bazo de los ratones tratados, lo que señala a la inducción de células Treg como el principal mecanismo responsable de la aparición de tolerancia.
Por tanto el uso de péptidos puede ser una nueva herramienta para el tratamiento de las alergias alimentarias persistentes y graves.
Marta Reche Frutos.
Servicio de Alergología. Hospital Universitario Infanta Sofia.
San Sebastián de los Reyes. Madrid.
Captador de la semana: Cáceres

En el captador de la semana hoy os traemos al Dr. Sergio Porcel Carreño, alergólogo que realiza su labor asistencial en el Hospital Universitario de Cáceres, desde donde nos proporciona los datos para la red aerobiológica de la SEAIC.

Recordamos que podéis consultar los recuentos de pólenes en vuestra ciudad en www.polenes.com
Uso de Himenópteros en Alergia | USHIAL 2026
Fechas: 16 y 17 de abril de 2026
Ciudad: Córdoba
Lugar: Hospital Universitario Reina Sofía
Modalidad: Presencial
Organizan:
• Hospital Universitario Reina Sofía
• Universidad de Córdoba
Haz una «Receta» de Autocuidados en Asma Infantil
Algunos alergólogos nos quejamos de que no tenemos tiempo para realizar autocuidados en consulta. A veces, nos gustaría poder escribir en una receta “autocuidados en asma” y que el paciente se fuera a “una farmacia” o a cualquier otro sitio y recibiera educación en autocuidados, quizás, realmente, exista esa posibilidad para los niños con asma en algunos sitios de España…
Una de las alergólogas de la que más he aprendido, me enseñó que “cuando hacemos educación en asma estamos empleando nuestro escaso tiempo, pero cuando no la hacemos lo estamos simplemente malgastando…” ya que, se da la paradoja de que, aunque existen tratamientos que permiten alcanzar el control, éste no se logra en muchos de los casos debido al inadecuado uso de los dispositivos de inhalación, insuficiente adherencia terapéutica e infrautilización de medicamentos que controlan la inflamación bronquial.
Numerosos factores contribuyen a dificultar el buen control, muchos de ellos dependen de la educación sanitaria deficitaria. De ahí la importancia que dan en todas las guías a la educación sanitaria de padres, cuidadores y del propio niño, según su edad, para el control del asma.
La educación individual se puede completar con una educación grupal. En este punto tienen su razón de ser los campamentos para niños con asma y alergia, estos son, probablemente, el lugar más adecuado para impartir un programa de autocuidados en grupo y conseguir el cambio de actitud en el niño asmático.
Los campamentos de verano ofrecen una educación sanitaria complementaria a la asistencia médica habitual, de una forma divertida en un entorno adecuado.
Estos campamentos están especialmente indicados en aquellos niños con un mal control de su asma, con un mal cumplimiento terapéutico. Los niños que viven en ambiente familiar de sobreprotección así como en niños o padres que a pesar de los consejos médicos persistan en limitar sus actividades cotidianas. Los niños asmáticos que más se pueden beneficiar de la educación sanitaria realizada en los campamentos son aquellos que presentan mayor gravedad y peor control de su asma.
Hay al menos 4 campamentos que continúan realizándose en España, organizados por AEPNAA en Girona, Fundació Hospital Sant Pere Claver en Barcelona, Hospital General Universitario de Valencia y Sociedad de Madrid y Castilla La Mancha de Alergología e Inmunología Clínica en Madrid.
Si crees que es importante la educación en autocuidados en los niños asmáticos, solo tienes que “prescribir una receta“ y remitir al niño a uno de estos campamentos, seguro que contribuirá a mejorar su control del asma y mejorar su calidad de vida.Esto no requiere mucho tiempo…
Acta reunión del comité de Alergia Cutánea, 1/6/2012
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
Becas y ayuda
![]() Contenido restringido para socios. Si no lo ha hecho, identifíquese aquí.
Contenido restringido para socios. Si no lo ha hecho, identifíquese aquí.


