resultados de la búsqueda: asma/wp-content/uploads/logos/profesionales/aviso-importante/inicio/cme-jiaci
Notas de prensa 2018
| 21/12/2018 | Alergia y Navidad 2018 La SEAIC aconseja a los pacientes alérgicos a alimentos extremar la precaución durante las fiestas navideñas. Los casos de reacciones alérgicas suelen aumentar durante la Navidad debido al mayor consumo de alimentos altamente alergénicos. |
| 14/11/2018 | Borrador Ley Cambio Climático Comunicado de prensa oficial de la Sociedad Española de Alergología e Inmunología Clínica sobre la Ley de Cambio Climático y Transición Ecológica del Gobierno de España. |
| 24/10/2018 | XXXI Congreso Nacional de la SEAIC Del 24 al 27 de Octubre de 2018 tiene lugar el XXXI Congreso Nacional de la Sociedad Española de Alergología e Inmunología Clínica en Valencia. Las innovaciones en el tratamiento, diagnóstico y comunicación de la práctica alergológica contribuyen a la mejora de la calidad asistencial de los pacientes. Dejamos a vuestra disposición las Notas de prensa acerca de lo que se tratará en nuestro XXXI Congreso:
|
| 11/10/2018 | Criterios de Derivación en Asma Médicos de familia, alergólogos y neumólogos elaboran un documento científico de consenso para mejorar el control de los pacientes con asma. Por primera vez, cinco sociedades científicas alcanzan un acuerdo para unificar la atención a esta enfermedad desde el diagnóstico y ofrecer el mejor tratamiento “individual”, adecuado a las necesidades de cada paciente. |
| 13/09/2018 | Soy Experto en Alergia La SEAIC lanza “Soy Experto en Alergia”, una escuela de pacientes para conocer mejor los síntomas de las enfermedades alérgicas y aprender a tratarlas. Este curso online de carácter divulgativo e informativo será impartido por médicos alergólogos, miembros de asociaciones de pacientes y expertos en salud digital. Todos los módulos del curso son gratuitos y comenzarán a partir de octubre. |
| 01/8/2018 | Medusa App Los meses de verano coinciden con la presencia de medusas adultas debido al ciclo natural de muchas especies. Sus picaduras podrían producir reacciones no sólo tóxicas, sino también alérgicas. MedusApp advierte en tiempo real de la presencia de medusas en el mar. |
| 25/7/2018 | Comunicado Picaduras de Avispa En relación con los fallecimientos por picaduras de himenópteros en los últimos días en Galicia, la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) y la Sociedad Gallega de Alergología e Inmunología Clínica (SGAIC) emiten el siguiente comunicado:
|
| 16/7/2018 | Alergia a Himenópteros La SEAIC alerta sobre el riesgo de sufrir picaduras de himenópteros en los meses de Verano. El 3% de los españoles sufre reacciones alérgicas generalizadas a picaduras de avispas y/o abejas. La alergia al veneno de himenópteros es la enfermedad alérgica en la que se consiguen las mayores tasas de curación.
|
| 16/7/2018 | Alergólogo en Baleares: situación actual En relación con el reciente anuncio de la Consellería de Salud del Gobierno de Baleares por el que se constituye la Comisión Autonómica Multidisciplinar de Alergias, la Sociedad Española de Alergología e Inmunología Clínica publica el siguiente comunicado. |
| 16/7/2018 | Comunicado Seguridad de las Pruebas Cutáneas En relación con el desafortunado suceso ocurrido en el Hospital Clínico de Valencia el pasado 10 de Julio, la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica estima conveniente comunicar la siguiente Nota de Prensa acerca de la Seguridad de las Pruebas Cutáneas. Así como dar su más sentido pésame a los padres, familiares y allegados de la menor fallecida dicho día.
|
| 21/6/2018 | Alergias durante el verano Los pacientes alérgicos deben extremar las precauciones durante el verano. La SEAIC recuerda que los cambios de rutina y horarios, sobre todo en los menores, puede derivar en un mayor descuido en su tratamiento. |
| 28/5/2018 | El Dr. Sastre galardonado por la EAACI El Dr. Joaquín Sastre, presidente de SEAIC, ha sido galardonado por la EAACI con el premio Clemens Von Pirquet 2018 por su destacado trabajo en Alergología. |
| 30/4/2018 | Día Mundial del Asma 2018 El martes 1 de Mayo se celebra el Día Mundial del Asma bajo el lema «Ni demasiado pronto, ni demasiado tarde». |
| 29/4/2018 | Semana Mundial de la Alergia 2018 Del 22 al 28 de Abril se celebra la Semana Mundial de la Alergia que este año se dedica a la Dermatitis Atópica cuya prevalencia en España es del 3,4% de la población general.
|
| 9/4/2018 | SEFAC y SEAIC ponen en marcha una Campaña en Farmacias Comunitarias sobre Rinitis Alérgica La rinitis es la enfermedad alérgica más frecuente, afectando a más del 21% de la población. El objetivo de la campaña es detectar a personas que presentan síntomas compatibles con rinoconjuntivitis alérgica, mejorar su calidad de vida y tratamiento y derivar aquellos casos más graves.
|
| 19/3/2018 | Primavera 2018 Los alérgicos a los pólenes se enfrentarán a una primavera de leve y moderada intensidad en España en 2018. Las previsiones apuntan a una primavera muy leve en las Islas Canarias, moderada en el suroeste y leve en el resto de la Península Ibérica. Este año, la SEAIC celebra los 40 años de la aprobación de la Alergología como especialidad médica reconocida y 70 años de la fundación de la sociedad.
|
| 27/2/2018 | Documento RESCAL La SEAIC elabora el documento Recomendaciones de Seguridad y Calidad en Alergología (RESCAL), que proporciona una serie de recomendaciones sobre recursos humanos, técnicos y estructurales y de tiempos en función del riesgo de los procedimientos diagnósticos y terapéuticos. |
| 19/1/2018 | XIV Reunión CYNA Madrid acoge la XIV Reunión sobre Controversias y Novedades en Alergia (CYNA) de la Fundación SEAIC. Más de 400 alergólogos nacionales e internacionales se reúnen hoy y mañana para abordar los temas candentes en Alergología e Inmunología Clínica. El evento se retrasmite a todos los socios en directo a través de la página web de la SEAIC. |
—————————————–
Campaña web del CNPT
El Comité Nacional para la Prevención del Tabaquismo ha lanzado la campaña web para apoyar la modificación legislativa sobre el consumo de tabaco, respaldada por la SEAIC.
Descargar documento: ![]() ¿Por qué nosotros no? (3206 descargas )
¿Por qué nosotros no? (3206 descargas )
“BLOG” DEL COMITÉ DE INMUNOLOGIA CLINICA COMO FORO DE INFORMACION Y DISCUSION DE TEMAS DE ACTUALIDAD. MARZO 2012
ACTUALIZACIONES BASICAS EN PATOLOGIA ALERGICA
En este blog sobre “Actualizaciones básicas en la patología alérgica” queremos comentar un articulo publicado hace aproximadamente un año en el J Allergy Clin Immunol que nos parece relevante no solo por su contenido básico sino también por su diseño y elaboracion. La hipótesis de trabajo consiste en la posibilidad de que los niños alérgicos pueden tener alterada su capacidad de respuesta inmunológica “natural” frente a determinados componentes bacterianos, lo que daría lugar a una desviación en la maduración del sistema inmunológico, que impide el viraje de la respuestas neonatales con predominio Th2 hacia el predominio de las respuestas Th1 de la edad adulta.
El trabajo en cuestión ha sido realizado en Perth por la Prof. Meri Tulic ![]() , University of Western Australia, en la School of Paediatrics and Child Health (SPACH) y dirigido por la Prof. Susan L. Prescott
, University of Western Australia, en la School of Paediatrics and Child Health (SPACH) y dirigido por la Prof. Susan L. Prescott ![]() , destacada alergóloga con excelentes publicaciones en el campo de la alergia básica y clínica, formada en la escuela del Prof. Patrik Holt, en la misma Universidad de Perth.
, destacada alergóloga con excelentes publicaciones en el campo de la alergia básica y clínica, formada en la escuela del Prof. Patrik Holt, en la misma Universidad de Perth.
La investigación se realizó en colaboración con diferentes Centros y Universidades de Suecia y Reino Unido: Tulic MK, Hodder M, Forsberg A, McCarthy S, Richman T, D’Vaz N, van den Biggelaar AH, Thornton CA, Prescott SL. Differences in innate immune function between allergic and nonallergic children: new insights into immune ontogeny. J Allergy Clin Immunol. 2011 Feb;127(2):470-478.
El reconocimiento bacteriano por el sistema inmune “natural” o innato depende del buen funcionamiento de los receptores Toll que existen en determinadas células del sistema linfo monocitario (Fagocitos mononucleares, linfocitos B, células dendríticas, mastocitos y otras). Estos receptores, alertan al sistema inmune sobre la presencia de los microbios, que detectan reconociendo los antígenos microbianos. El reconocimiento por los receptores Toll y la correspondiente activación celular pone en marcha la defensa primaria o “natural” y en definitiva, representa la primera barrera de los organismos frente a la invasión bacteriana.
El trabajo de Meri Tulic es un estudio caso-control en el que se analiza la respuesta de la inmunidad “natural” o “innata” frente a diferentes productos microbianos que son ligandos de los receptores Toll, como el lipopolisacarido bacteriano o LPS de E. coli o componentes de las membranas bacterianas como el acido lipoteicoico o las partículas de zimosan o bien oligonucleótidos CpG´s no metilados y otros mas, de forma, que cada uno de esos ligandos es especifico para un tipo concreto del repertorio de los receptores Toll, y una vez reconocido el ligando por su correspondiente receptor, se transmite la señal para la activación de la célula correspondiente y la liberación de las citocinas proinflamatorias.
El análisis de activación celular se realizo en 35 niños alérgicos seguidos desde el nacimiento hasta la edad de 5 años, frente a otros 35 controles sanos, en similares circunstancias. Se han estudiado las dos vertientes de la respuesta inmune la “natural” o innata y la “adquirida” o “adaptativa” Para la primera, se estimularon las células mononucleadas de los pacientes con los ligandos citados anteriormente, específicos de los receptores Toll (TLR 2, 3, 4, 2-6, 7/8, y 9) y para la segunda se utilizó la estimulación celular in vitro con antígenos o alérgenos específicos como ácaros y albumina de huevo (OA). Lógicamente, la respuesta que se mide en cada caso es diferente.
En el primero o inmunidad “natural” se mide la síntesis in vitro de citocinas dependientes de TLR´s como la IL-1 beta, IL-6 y el TNF alfa. Por el contrario, para analizar el funcionamiento de la inmunidad “adquirida” o adaptativa, se mide la síntesis de IFN gamma y de IL-13, por las células mononucleares después de la estimulación antígeno específica y mitógenos. En la valoración de las respuestas no solo se analizaron las citocinas solubles sino además se realizó citometria de flujo para cotejar la correspondiente activación celular como consecuencia de la estimulación de los receptores TOLL en las células mononucleares.
Los resultados indican que los niños sanos tienen al nacer una débil respuesta “innata” o “natural”, con escasa producción de IL-1 beta y otras citocinas de la inmunidad “natural”. Con el paso del tiempo, esa respuesta “natural” madura, asemejándose a la de los adultos sanos, además, paralelamente y como consecuencia de esa buena maduración de la respuesta “natural”, la otra respuesta llamada “adquirida” o adaptativa vira hacia un predomino Th1 que es la que prevalece en los sujetos normales adultos. La respuesta normal “adquirida” inducida por alérgenos a los cinco años, será pues de tipo Th1 con predominio de la producción in vitro de interferón gamma. Por el contrario, los niños alérgicos tienen una respuesta “innata” o natural exagerada, ya desde el nacimiento, que es similar o mayor que la de los adultos, pero a lo largo de los primeros años, hay un empobrecimiento de esa respuesta a los ligandos de los TLR ´s, siendo considerablemente menor que la obtenida en los controles sanos a los cinco años. Hay por tanto, en los alérgicos, una respuesta “natural” inicial exageradamente alterada, para deprimirse y deteriorarse a lo largo del desarrollo hacia los cinco años. Se produce una parada en la maduración de la respuesta “adquirida” anti alérgenos , y por tanto, no hay viraje del entorno Th2 de la época prenatal a Th1 como ocurre en los sanos.
Hay unas bases celulares para explicar el que una maduración alterada de la inmunidad “natural” antimicrobiana puede producir una mala respuesta “adquirida” frente a los alérgenos, especialmente, en niños genéticamente predispuestos a las enfermedades alérgicas. Además no solo las células T reguladoras están afectadas sino que en los niños alérgicos hay una mayor expresión de receptores Toll en las células dendríticas plasmocitoides con un incremento en la síntesis de IL-6 y con el consiguiente deterioro en la maduración de las T reguladoras: Dominitzki S, Fantini MC, Neufert C, Nikolaev A, Galle PR, Scheller J, Monteleone G, Rose-John S, Neurath MF, Becker C Cutting edge: trans-signaling via the soluble IL-6R abrogates the induction of FoxP3 in naive CD4+CD25 T cells. J Immunol. 2007 Aug 15;179(4):2041-5.
La modulación de la respuesta alérgica relacionada con la interacción con los agentes microbianos no se limita a la maduración del sistema inmune que condiciona la tendencia a la génesis de la enfermedad alérgica, sino también, es importante por su papel en la rama efectora de la respuesta inflamatoria, previniendo la inflamación eosinofilica que ocurre en el asma bronquial y disminuyendo la hiperreactividad bronquial. Hay un trabajo reciente que utilizando un modelo murino de asma bronquial, demuestra como la infección por H pylori previene la inflamación asmática por inducción de linfocitos T reguladores: Arnold IC, Dehzad N, Reuter S, Martin H, Becher B, Taube C, Müller A. Helicobacter pylori infection prevents allergic asthma in mouse models through the induction of regulatory T cells. J Clin Invest. 2011 Aug;121(8):3088-93. Los efectos beneficiosos (tolerancia inmunológica) sobre la prevención del asma bronquial se manifiestan con mayor intensidad cuando los ratones son infectados con H pylori en el periodo neonatal. El trabajo es un análisis exhaustivo y muy demostrativo desde el punto de vista de la inflamación asmática y su prevención por la infección no solo a nivel histológico sino también molecular.
Obviamente por estos dos trabajos que comentamos en este blog da la impresión que estamos revisitando la “teoría de la higiene” que como es sabido, sostiene que la exposición temprana a los antígenos microbianos es esencial para la prevención de las enfermedades alérgicas. Esto es así, pero querríamos dejar conciencia de que al ser una enfermedad multifactorial no es este aspecto el único ni el mas importante, que modula la aparición de la enfermedad. (Platts-Mills TA, Erwin E, Heymann P, Woodfolk J. Is the hygiene hypothesis still a viable explanation for the increased prevalence of asthma? Allergy. 2005;60 Suppl 79:25-31.)
En algún momento, tendremos que centrar nuestros esfuerzos en una investigación a fondo sobre el papel de las vacunas bacterianas, que en los años 40-50 tuvieron su preponderancia en la alergia, pero que por influencia de la escuela anglosajona, se dejaron de utilizar, incluso fueron denostadas, posiblemente con razón, por falta de los conocimientos científicos adecuados en aquellos tiempos. Es ahora, con todos estos efectos que se han demostrado de la modulación con los productos bacterianos (LPS?) de la respuesta inmunológica, cuando merecería la pena realizar un esfuerzo para aconsejar o no la utilización de estos productos, revisitando los conocimientos, siempre con bases científicas actualizadas por el conocimiento moderno del sistema inmunológico y su modulación por los microbios y sus productos.
Notas de prensa 2019
Decálogo para una Navidad segura
Frutos secos y frutas marisco y pescado, lácteos o huevos o son los alimentos que con mayor frecuencia se relacionan con reacciones alérgicas en estas fiestas. Por ese motivo, la SEAIC publica algunos consejos para tener una Navidad sin sobresaltos.
Día Nacional de la Dermatitis Atópica
El 27 de noviembre se celebra el Día Nacional de la Dermatitis Atópica. Es la enfermedad cutánea más frecuente en la infancia, diagnosticándose el 60% de los casos de dermatitis atópica como infantiles. La SEAIC cuenta con el curso online gratuito “Desafiando a la dermatitis atópica” como parte de nuestro programa de formación para pacientes “Soy experto en alergia”.
![]() Día Nacional de la Dermatitis Atópica 2019 (3823 descargas )
Día Nacional de la Dermatitis Atópica 2019 (3823 descargas )
Decálogo Halloween
Cualquier golosina puede contener algunos de los alérgenos más comunes como son la leche, frutos secos o huevos. Por eso, los alergólogos os dejamos este decálogo para una noche de Halloween con los sustos habituales.
Comunicado Bite Away
La SEAIC ha tenido conocimiento de la comercialización de un dispositivo calmante para las picaduras de artrópodos, en forma de bolígrafo, y de diseño similar a los dispositivos de autoinyección de adrenalina. Aunque su apariencia es similar, este dispositivo no tiene nada que ver con los autoinyectores de adrenalina disponibles en España. La SEAIC recomienda a los pacientes alérgicos a los venenos de los himenópteros que sigan llevando consigo sus dispositivos de autoinyección de adrenalina.
Simposio Internacional SEAIC 2019
Con motivo de la celebración del Simposio Internacional «Avances y Perspectivas en Alergia Cutánea e Inmunología», que la SEAIC celebra del 23 al 26 de octubre en Maspalomas, Gran Canaria, se publican las siguientes notas de prensa:
![]() Nota de prensa: SEAIC 2019 (Alergia Cutánea) (6083 descargas )
Nota de prensa: SEAIC 2019 (Alergia Cutánea) (6083 descargas )
![]() Nota de prensa: SEAIC 2019 (Dermatitis de contacto) (5244 descargas )
Nota de prensa: SEAIC 2019 (Dermatitis de contacto) (5244 descargas )
![]() Nota de prensa: SEAIC 2019 (Inmunología) (5847 descargas )
Nota de prensa: SEAIC 2019 (Inmunología) (5847 descargas )
![]() Nota de prensa: SEAIC 2019 (Islas Canarias) (5880 descargas )
Nota de prensa: SEAIC 2019 (Islas Canarias) (5880 descargas )
Alergia a sulfitos
Comunicado oficial de la SEAIC ante la alerta alimentaria por sulfitos no declarados en el etiquetado de cóctel natural, fabricado en españa (Ref. 2019/159). Se recomienda que las personas intolerantes a sulfitos que reconozcan el producto eviten consumirlo. Para las personas no sensibilizadas, este producto no comporta riesgos.
Día Mundial de la Dermatitis Atópica
El día 14 de septiembre, se conmemora el Día Mundial de la Dermatitis Atópica, una enfermedad inflamatoria crónica de la piel que cursa con picor intenso y que puede asociar lesiones cutáneas y heridas. La Dermatitis Atópica tiene un fuerte impacto en la vida social, laboral y afectiva de los pacientes que la sufren.
Nota de Prensa Alergia a Medicamentos
La mayoría de los pacientes considerados alérgicos a antibióticos probablemente no lo sean.
Por este motivo SEAIC pone en marcha la campaña «Cero pacientes catalogados de alérgicos a antibióticos beta-lactámicos sin serlo».
Alergia a venenos
El número de consultas al alergólogo por alergia a abejas y avispas aumenta cada año. Se estima que el 3% de los españoles sufre reacciones alérgicas generalizadas al veneno de avispas y abejas.
Nombramientos EAACI
Durante el congreso de la EAACI celebrado la pasada semana en Lisboa, se ha dado a conocer el nombramiento de cuatro alergólogos españoles como miembros del comité ejecutivo de la Academia Europea de Alergología e Inmunología Clínica
Mª Teresa Caballero premiada con el «For HAE Patient Award» 2019
La doctora M.ª Teresa Caballero Molina, facultativa Especialista de Área del Servicio de Alergología del Hospital Universitario La Paz de Madrid, jefe del Grupo U754 del Centro de Investigación Biomédica en Red de Enfermedades Raras (CIBERER) y miembro del comité de inmunología de la Sociedad Española de Alergología e Inmunología Clínica, ha sido distinguida con el Premio Internacional “For HAE (Hereditary Angioedema) Patient Award” otorgado por el Comité Científico del “11th C1-inhibito Deficiency and Angioedema Workshop” durante la gala celebrada el pasado 23 de mayo en Budapest (Hungría)
Nota de Prensa
En relación con el desafortunado suceso ocurrido en el colegio La Salle de Palma de Mallorca el pasado viernes, en el que falleció una menor, la Junta Directiva de la SEAIC quiere comunicar su más sentido pésame a los padres, familiares y demás allegados en estos difíciles momentos. También queremos recordar que no es lo mismo intolerancia a lactosa que alergia a las proteínas de la leche de vaca.
Día Mundial del Asma 2019
Mañana, 7 de Mayo se celebra el Día Mundial del Asma 2019. En España el asma es el segundo motivo de consulta en Alergología, y hasta 8 de cada 10 casos de asma son de origen alérgico. La SEAIC se une a esta iniciativa de GINA para mejorar el conocimiento y el cuidado del asma en todo el mundo.
Comunicado autoinyectores de adrenalina
La Sociedad Española de Alergología e Inmunología Clínica (SEAIC) la Sociedad Española de Inmunología Clínica, Alergología y Asma Pediátrica (SEICAP) quieren alertar del riesgo vital que puede suponer para los pacientes alérgicos graves no poder encontrar con normalidad a los autoinyectores de adrenalina, debido a los problemas de suministro que se observan en España desde principios de 2018.
![]() Comunicado Oficial Autoinyectores de Adrenalina (4504 descargas )
Comunicado Oficial Autoinyectores de Adrenalina (4504 descargas )
Semana Mundial de la Alergia 2019
Del 7 al 13 de abril de 2019 se celebra la Semana Mundial de la Alergia, dedicada a «el problema global de la alergia alimentaria», un problema que afecta a más de 17 millones de personas en toda Europa. La escuela de pacientes “Soy Experto en Alergia” tiene un módulo específico para conocer mejor todo sobre la alergia a los alimentos.
Primavera 2019
Los alérgicos a los pólenes se enfrentarán a una primavera de variable intensidad en España en 2019, según la localización. Las previsiones apuntan a una primavera muy leve en las Islas Canarias, moderada-intensa en el tercio sur y leve en el resto de la Península Ibérica.
Apps, mascarillas, filtros antipolen, purificadores de aire para interiores y otras herramientas para el control de la alergia deben estar avalados por los especialistas para garantizar su correcto funcionamiento.
![]() Herramientas de control (5856 descargas )
Herramientas de control (5856 descargas )
![]() Prevision polen 2019: de un vistazo (5232 descargas )
Prevision polen 2019: de un vistazo (5232 descargas )
![]() Previsión polen 2019: Canarias (4830 descargas )
Previsión polen 2019: Canarias (4830 descargas )
![]() Previsión polen 2019: Centro peninsular (5055 descargas )
Previsión polen 2019: Centro peninsular (5055 descargas )
![]() Previsión polen 2019: Cornisa Cantábrica (4464 descargas )
Previsión polen 2019: Cornisa Cantábrica (4464 descargas )
![]() Previsión polen 2019: Mediterráneo (4857 descargas )
Previsión polen 2019: Mediterráneo (4857 descargas )
XXI Reunión AEDAF
Hoy se celebra la XXI Reunión Anual y Asamblea General de la Asociación Española de Angioedema Familiar (AEDAF) celebrada en el Hospital Universitario La Paz de Madrid. El Angioedema Hereditario es una enfermedad rara de origen genético, que tarda años en ser diagnosticada.
CYNA 2019
Madrid acoge la XV Reunión sobre Controversias y Novedades en Alergia (CYNA) de la Fundación SEAIC. Con este motivo, más de 400 alergólogos nacionales e internacionales se reúnen hoy y mañana para abordar los temas candentes en Alergología e Inmunología Clínica.
Actividades formativas
Cursos de formación
ENERO 2026
Medicina ambiental I - Curso Online de la UCM (12/01/2026 - 27/03/2026)
FEBRERO 2026
Cursos Procuida II: formación online en asma para enfermería.¡CERRADO EL PLAZO DE INSCRIPCIÓN! Periodo lectivo: del 16 de febrero al 29 de junio de 2025.
ABRIL 2026
Uso de Himenópteros en Alergia | USHIAL 2026. 16 y 17 de abril de 2025 en Córdoba, Hospital Universitario Reina Sofía. Presencial.
OTRAS FECHAS
ASMA CHALLENGE. Comienza el 12 de mayo. Vive una experiencia interactiva y divertida resolviendo casos clínicos sobre asma y otras patologías alérgicas.
Programa de Formación en Competencias Digitales, impulsado por Unión Profesional y dirigido a profesionales colegiados. De octubre de 2025 a junio de 2026.
Asma grave. Etiopatogenia, diagnóstico y tratamiento del asma grave.
Asmalízate. Programa de revisión bibliográfica en asma.
MenaRINI. Curso sobre aspectos clínicos, diagnóstico diferencial y control terapéutico de la rinitis.
AngioSchool 2ª edición. Curso de formación continua en Angioedema hereditario.
Rinitis
Seguimiento de rinitis
Requisitos
- Preferencia del paciente por la TM
- Confianza por parte del médico y del paciente en realizar la consulta por TM.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- Utilizar sistemas de medida que no dependan de la exploración del paciente «in vivo»
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado de un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
- Aceptar unas condiciones de legales y de privacidad de datos acorde a la normativa vigente.
Fase de preparación
Envío de correo electrónico o mensaje de texto en aplicación segura al menos 1 semana antes con:
- Fecha y hora de la visita.
- Cuestionarios disponibles:
- Escala visual analógica (VAS)
- Cuestionario de calidad de vida en rinitis (ESPRINT-15), con instrucciones de su cumplimentación el mismo día de la consulta.
- Cuestionario de evaluación de control de rinitis (RCAT -Rhinitis Control Assesment Test-), con instrucciones de su cumplimentación el mismo día de la consulta.
- Cuestionario SNOT-22
- Valorar monitorización con MASK-air® App *. La aplicación Mobile Airways Sentinel Network (MASK) permite hacer seguimiento diariamente los síntomas y los medicamentos utilizados.
- Instrucciones para disponer en el momento de la consulta de los cuestionarios con sus valores de referencia, su inhalador/es, y el plan de acción de rinitis.
- Valoración de pruebas complementarias, si estas han sido solicitadas en la visita presencial anterior.
Esta fase puede estar dirigida a una visita de revisión ya programada o a una visita solicitada por el propio paciente para resolver dudas o abordar una reagudización de la enfermedad.
La Unidad de alergia deberá disponer de un servicio de mensajería segura para que el paciente pueda solicitar una visita en cualquier momento.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas, aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Comenzar siempre la consulta telemática presentándonos. Durante el su desarrollo de la consulta se abordarán los siguientes aspectos:
Control actual de rinitis:
- Se evalúa la presencia de síntomas, los cuestionarios y el consumo de medicamentos sintomáticos a demanda.
- Monitorización con MASK-air® App * para el seguimiento diario los síntomas y los medicamentos utilizados.
Valoración de pruebas complementarias en caso de haberse solicitado antes
Comentar los resultados de los análisis de sangre y las pruebas de imagen, si estas se habían solicitado en la anterior consulta.
Revisión de medicamento de mantenimiento
- Confirmar la adhesión al tratamiento prescrito. ¿Ha olvidado alguna dosis del tratamiento de control?
- Preguntar por posibles efectos secundarios de los medicamentos, o por nuevas afecciones aunque a priori no tengan una relación causal aparente con el medicamento pautado.
- Debatir cualquier cambio en la dosis o la necesidad de ajustes del medicamento.
Técnica de uso de nebulizadores nasales: Visualización de la técnica de nebulización del paciente (o la persona responsable) y corrección de ellos rrores detectados. Exige el uso de plataforma de videoconsulta.
Tratamiento con inmunoterapia específica (si pertinente): Interrogar sobre posibles reacciones inmediatas y tardías (locales y sistémicas), cumplimiento de las dosis, administración en centro médico y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Factores agravantes potenciales: Interrogatorio sobre posibles signos y síntomas de infección (síntomas nasales, óticos o faríngeos, fiebre, malestar), estrés psicológico, introducción de nuevos fármacos o exposición a alérgenos relevantes (mascotas, humedad, calimas, épocas de floración de plantas alergénicas, trabajo, alimentos), frío/humedad, contaminantes, humo del tabaco (activo o pasivo) o vapeo.
Comorbilidades: Identificar signos clínicos de rinosinusitis crónica con o sin pólipos, reflujo gastroesofágico, síndrome de apnea-hipopnea del sueño, enfermedad psiquiátrica (ansiedad-depresión), alergia alimentaria, dermatitis atópica, embarazo o pérdida de forma física.
Educación y asesoramiento
- Ofrecer consejos sobre medidas de autocuidado, identificación de posibles agravantes y estrategias para evitarlos.
- Aclarar cualquier duda o preocupación del paciente sobre su condición y tratamiento.
Tratamiento y Plan de Acción consensuado: Adecuar el tratamiento en función de la situación actual de la enfermedad y el riesgo futuro de reagudización, lo que podría contemplar su mantenimiento, aumento o reducción. Reformular el plan de acción de rinitis si es necesario. Abordar de forma específica los factores agravantes actuales y las comorbilidades, y considerar la necesidad de una visita presencial temprana. Alentar siempre la realización de ejercicio cuando la gravedad del asma lo permita. Actualizar o cambiar tratamiento sintomático si lo precisa en receta electrónica.
Seguimiento y programación de citas
- Programar la próxima consulta de seguimiento o cualquier prueba complementaria necesaria.
- Confirmar la disponibilidad de apoyo continuo de atención médica entre consultas, según disponibilidad de cada área (teléfono de contacto, consulta con su médico de primaria, etc.)
Despedida
Fijar fecha de próxima cita y agendar.
Agradecer al paciente por su tiempo y colaboración.
Tratamiento con fármaco biológico en caso de poliposis nasal (si pertinente): Interrogar sobre posibles efectos adversos inmediatos y tardíos, cumplimiento de las dosis, deseo de administración hospitalaria o domiciliaria y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Consultas asíncronas: Aunque se aconseja realizar consultas síncronas, la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. En caso de optar por esta modalidad debe disponerse siempre de un correo electrónico seguro con dirección de correo electrónico corporativa. A través de esta vía pueden enviarse al paciente:
- Cuestionarios
- Informes clínicos actualizados.
- Planes de tratamiento nuevos, copia de receta electrónica o receta de farmacia hospitalaria.
- Aplicaciones recomendadas.
- Copias de pruebas de imagen o de laboratorio si lo solicita el paciente.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Triaje de rinitis
Requisitos
- Presencia de signos o síntomas compatibles con rinitis en paciente no diagnosticado antes de rinitis (habitualmente remitido por médico de atención primaria u otro especialista) que no pueda acudir a una visita presencial.
- Disposición de teléfono o Internet.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado por un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
Fase de preparación
Envío de correo electrónico o mensaje de texto en aplicación segura al menos 1 semana antes con:
- Fecha y hora de la visita.
- Solicitud de disponer de informe de su médico remitente con motivo de la consulta.
- Solicitud de disponer de informes clínicos, pruebas de imagen y análisis de sangre anteriores que puedan tener relación con el episodio que motiva la consulta actual.
- El departamento de alergia deberá disponer de un servicio de mensajería segura para que otros médicos puedan solicitar una visita en cualquier momento.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Durante el su desarrollo de la consulta se abordarán los siguientes aspectos:
Síntomas actuales compatibles con rinitis:
- Se interroga sobre la presencia en los últimos 12 meses de congestión nasal, estornudos, rinorrea clara o espesa, cefalea, disminución o pérdida de olfato, dificultad para conciliar el sueño, etc. Preguntar además sobre la relación de estos síntomas con las estaciones del año, exposición a alérgenos, los cambios de las condiciones ambientales, las infecciones respiratorias y el trabajo.
- Monitorización con MASK-air® App * para el seguimiento diario los síntomas y los medicamentos utilizados.
Antecedentes médicos relevantes: Se evalúa la existencia de síntomas nasales y uso de inhaladores nasales en el pasado y su posible eficacia, posibles diagnósticos anteriores de enfermedad alérgica, presencia de síntomas compatibles con asma estacional, diagnóstico de reflujo gastroesofágico, existencia de obesidad, trastornos en el sueño, enfermedades psiquiátricas y otras enfermedades sistémicas relevantes.
Datos epidemiológicos relevantes: Se interroga sobre el consumo actual y pasado de tabaco/vapeo, la ciudad de residencia, el tipo de vivienda, la presencia de mascotas, la existencia de humedad, alfombras y moqueta en el hogar, el tipo y lugar de trabajo y las aficiones.
Pruebas clínicas disponibles: Analizar informes médicos disponibles de médico/especialista/urgencias, análisis de sangre (examinar número de eosinófilos y valores de IgE total/específica) e informes radiológicos.
Tratamiento: Si se considera necesario, instaurar un tratamiento empírico para aliviar los síntomas del paciente o evaluar la respuesta de los síntomas/signos actuales al tratamiento hasta la siguiente consulta.
Solicitud de pruebas complementarias: Solicitar las pruebas complementarias que se consideraren pertinentes (rinometría, radiografía de senos paranasales/tórax, pruebas cutáneas intraepidérmicas, hemograma, valores de IgE total y específica, estudio de inmunoglobulinas séricas y actividad del complemento y tests de provocación nasal).
Programación de la siguiente visita: Fijar una fecha de consulta presencial para explorar al paciente y evaluar todos los resultados. Esta visita presencial será imprescindible para realizar el diagnóstico o descartar definitivamente el diagnóstico de rinitis.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Aplicaciones y páginas web
de apoyo a la consulta telemática en asma
- MASK-air® App *. La aplicación Mobile Airways Sentinel Network (MASK) permite monitorizar diariamente los síntomas y los medicamentos utilizados. Contiene una lista de todos los medicamentos que se han adaptado a cada país y una escala analógica visual coloreada para medir el control de la RA y la respuesta al tratamiento.
MASK-air® actualmente está disponible en 27 países y 19 idiomas con alrededor de 35.000 usuarios. Este uso intensivo permitió adquirir mucha información sobre los pacientes con AR. En particular, existe evidencia de que los pacientes con AR tienen un mal cumplimiento del tratamiento; la mayoría de los pacientes usan automedicación, tratamientos a demanda y cambian de terapia. Curiosamente, el uso de MASK-air® nos mostró que la mayoría de los pacientes no logran cumplir con el tratamiento. Los antihistamínicos orales son los medicamentos más utilizados y dispensados inadecuadamente en la farmacia. El control de la RA está bien correlacionado con el uso de medicamentos, por ejemplo, cuando la AR no estaba controlada, los pacientes tomaban un mayor número de medicamentos.
Monitorizar el control de la RA es la piedra angular de manejo correcto. Consistentemente, la VAS nos permite medir el grado de control de la RA, ya que valores < 5 expresaban un control deficiente. Los pacientes con RA con comorbilidades presentan síntomas más graves. En particular, los síntomas oculares fueron más comunes en pacientes polisensibilizados.
Además, hay que subrayar que la aplicación MASK (disponible en la web como MASK-air®) constituye una buena práctica de salud digital y de atención digital, integrada y centrada en la persona para pacientes con rinitis alérgica.
Los pacientes con RA con comorbilidades presentan síntomas más graves. En particular, los síntomas oculares fueron más comunes en pacientes polisensibilizados.
Además, hay que subrayar que la aplicación MASK (disponible en la web como MASK-air®) constituye una buena práctica de salud digital y de atención digital, integrada y centrada en la persona para pacientes con rinitis alérgica. - Self-Management in Allergic Rhinitis: Strategies, Outcomes and Integration into Clinical Care. Ciprandi, Giorgio. JOURNAL OF ASTHMA AND ALLERGY [ISSN: 1178-6965]. J Asthma Allergy. 2023;161087-1095. PMID: 37818035. DOI: 10.2147/JAA.S273478.
- Concentraciones ambientales de pólenes de SEAIC: https://www.polenes.com/home
- Concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=screencode.pollenwarndienst&hl=es&gl=US
- Alertas sobre concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=alerte.pollen&hl=es&gl=US
- Herramienta para el control de los síntomas del asma a través de plataforma Control Asmthapp. Disponible en: https://controlasmapp.com/login.
- Información sobre el clima AEMET: https://www.aemet.es/es
- Control de dosis de inhaladores administradas: https://propellerhealth.com
- Control de dosis de inhaladores administradas HeroTracker: HeroTracker® Sense a Gold Winner in the InnoPack 2022 China Awards’ | Aptar Digital Health
- Control de dosis: Adherium – Adherium
Encuesta sobre telemedicina para pacientes y profesionales sanitarios
Lovexair, organización sin ánimo de lucro dedicado al cuidado, apoyo y orientación de las personas con patologías respiratorias, nos invita a completar esta encuesta con el objetivo de conocer nuestro punto de vista sobre los sistemas de telesalud y la relación profesional sanitario-paciente, con el fin de satisfacer mejor las necesidades en un contexto de atención híbrida.
Premios de Innovación en Enfermería GSK 2025
PLAZO: viernes 5 de septiembre de 2025.
Con el fin de facilitar la participación, se amplía hasta el viernes 5 de septiembre de 2025 el plazo de presentación de solicitudes para los Premios de Innovación en Enfermería GSK.
Importante: en caso de no disponer del Certificado del Comité de Ética del Hospital en el momento de la solicitud, se podrá adjuntar un justificante o, en su defecto, una carta explicativa que detalle la situación concreta. No obstante, la concesión y materialización del premio estarán condicionadas a la entrega de dicho certificado con posterioridad.
La Fundación SEAIC lanza la Primera Convocatoria Competitiva de Premios a la Innovación en Enfermería GSK, dirigida a fomentar proyectos innovadores liderados por profesionales de enfermería en Alergología e Inmunología Clínica.
Objetivo:
- Promover la formación y la innovación en cuidados de pacientes con asma grave y otras enfermedades alérgicas, aportando visibilidad a la labor de enfermería.
Dotación:
- Tres premios de 7.500 € cada uno que se materializarán como ayudas económicas destinadas a financiar el desarrollo de los proyectos ganadores.
Temáticas de los proyectos:
A: Innovación en el cuidado del asma grave desde la enfermería (2 premios).
B: Innovación en el cuidado de pacientes desde la enfermería especializada en alergia (1 premio).
Requisitos:
- Tener título en enfermería y estar colegiado en un Colegio Oficial del territorio nacional.
- Ser socio de la SEAIC, al corriente de pago y poder acreditarlo.
- Tener relación profesional directa con la especialidad, trabajando en Alergología u otros ámbitos relacionados (Neumología, Dermatología, Pediatría, ORL o Inmunología) en el sistema sanitario público o privado.
Bases completas:
![]() Bases premios enfermería GSK (732 descargas )
Bases premios enfermería GSK (732 descargas )
¿Cómo inscribirse para participar?
¿Qué debes tener preparado para solicitar la ayuda?
- Currículum actualizado del investigador principal y colaboradores (en PDF).
- Certificado del Comité de Ética del Hospital donde va a llevarse a cabo el proyecto.
- Memoria del proyecto (anónima – usando la plantilla normalizada) resumen (máx. 250 palabras): objetivos, diseño, ámbito, población, variables, recogida y análisis de datos.
Cartera de servicios
- Excelencia de la práctica profesional
En este aspecto la SEAIC pretende:
– Definir estándares de práctica y de formación en la especialidad de la alergología basándose en el marco de la calidad, la seguridad y la eficiencia en el uso de recursos sanitarios.
– Establecer un plan de desarrollo profesional continuado y estructurado para los alergólogos de la Sociedad. - Congresos y Simposios
En la SEAIC somos conscientes de la importancia de promover la investigación y compartir el conocimiento de las enfermedades alérgicas entres los expertos de la alergología, por lo que de forma periódica organizamos encuentros profesionales.
- Alergología de precisión
Los avances en la tecnología biomédica están permitiendo tener un conocimiento más detallado de los alérgenos y de los mecanismos patógenos subyacentes de las enfermedades alérgicas. Así, es posible configurar el tratamiento que mejor se ajuste al perfil patogénico del paciente (endotipo) con el fin de obtener los mejores resultados de forma individual, dejando atrás en el tiempo, la medicina basada en el tratamiento de síntomas. - Revista JIACI
La Journal of Investigational Allergology and Clinical Immunology es un gran hito para la SEAIC. Esta revista propia que incluye las últimas investigaciones y novedades en el campo de la alergología pretende mantener actualizados a los profesionales de la especialidad. - Red de Aerobiología
Esta red de captadores pretende proporcionar el recuento de pólenes y esporas de hongos con distribución por todo el territorio nacional. - Generación de conocimiento
La SEAIC, en su compromiso con la generación de conocimiento, lleva a cabo diferentes iniciativas. El impulso de proyectos de investigación, la creación de guías de manejo de enfermedades alérgicas y la edición de monografías y libros de texto en el campo de la Alergología, son algunas de ellas.
Última edición: 29/04/2011
—————————————–
Alergológica 2005
Se ha publicado en la revista Journal of Investigational Allery and Clinical Immunology el Estudio sobre los factores epidemiológicos, clínicos y socioeconómicos de las enfermedades alérgicas en España.
Acceso online: www.jiaci.org
Administración de inmunoterapia subcutánea: mucho mas que una inyección subcutánea: La Enfermera de Alergología te lo explica.
Cuantas veces nos han preguntado “¿Eres la enfermera/o de alergia? ¿La que pone las vacunas no?”.
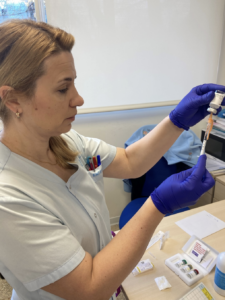 Pues bien, es el momento de afirmar, que la administración de inmunoterapia (IT) subcutánea no solo consiste en el procedimiento de administración del alérgeno en dosis crecientes al paciente por vía subcutánea, sino que es un proceso donde se realiza previamente una valoración integral del paciente.
Pues bien, es el momento de afirmar, que la administración de inmunoterapia (IT) subcutánea no solo consiste en el procedimiento de administración del alérgeno en dosis crecientes al paciente por vía subcutánea, sino que es un proceso donde se realiza previamente una valoración integral del paciente.
El paciente acude a nuestra consulta con la incertidumbre ante lo desconocido, a pesar de haber recibido información el día de la prescripción del tratamiento por el alergólogo/a, sobre el procedimiento y sus riesgos.
Es importante que nos presentemos, que conozca nuestro nombre, y le indiquemos que somos las enfermeras/os responsables de la administración del tratamiento. Es muy importante que el paciente se encuentre tranquilo.
Así mismo, procederemos a resolver aquellas dudas que pueda tener acerca de la inmunoterapia (IT) específica de alergia, además de informarle que este tratamiento consta de dos fases:
- Fase de Inicio: Donde se irá incrementando de forma periódica la dosis/concentración de la vacuna, comprobando la tolerancia a la misma. En esta fase deberemos preguntar siempre si han tolerado bien la dosis anterior y si han sufrido algún tipo de reacción en su domicilio (reacción tardía).
- Fase de Mantenimiento: Donde se habrá alcanzado la dosis terapéutica que se continuará administrando de forma periódica.
Respecto a la administración del tratamiento, como responsables de su administración, deberemos comprobar siempre: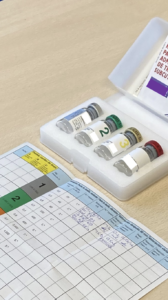
- Que la vacuna que nos entrega el paciente es la que ha prescrito su alergólogo.
- Que corresponde con el nombre del paciente, ya que están identificadas nominalmente.
- La fecha de caducidad.
- Que se ha conservado en nevera (entre 2 y 8 ºC teniendo especial cuidado que no se congele, pues se inactiva y pierde sus propiedades terapéuticas), y trasportada en bolsa térmica .
Procederemos a realizar la valoración de enfermería, recogiendo información sobre su estado de salud:
- Si se encuentra sin síntomas de infección activa (fiebre).
- Si no está presente un episodio agudo (crisis) de su enfermedad alérgica: asma mal controlada o rinoconjuntivitis alérgica.
- Si se encuentra en tratamiento con antibióticos. En cuyo caso se postpondrá la administración hasta su recuperación .
- Si ha recibido en los últimos 7-10 dias vacunas de virus atenuados (gripe, covid…). Como norma general es el intervalo de tiempo mínimo que se recomienda para la administración de la IT específica de alergia.
A continuación procederemos a la toma de constantes vitales (tensión arterial, frecuencia cardiaca, saturación de oxígeno y temperatura) y a la administración del tratamiento de IT específica de alergia siguiendo el protocolo establecido.
Los pacientes deben saber:
- Que tras la administración de su vacuna deben estar un tiempo mínimo de 30 minutos en nuestro servicio de alergia (o Centro de Salud), con el fin de comprobar que ha tolerado bien su IT, y que no han aparecido reacciones adversas inmediatas (por su seguridad).
- Que las reacciones adversas más frecuentes que pueden aparecer son: Enrojecimiento y picor (prurito) en la zona de administración.
- La presencia de síntomas como tos, falta de aire (disnea), aparición de eritemas (zonas enrojecidas en la piel), picor en palma de manos o síntomas exacerbados de su alergia deben ser comunicados inmediatamente para actuar de manera precoz.
- Que la IT especifica de alergia NO sustituye al tratamiento pautado por su alergólogo/a en referencia a antihistamínicos, colirios, inhaladores o nebulizadores nasales. Es un tratamiento conjunto.
- Que no deben practicar ejercicio físico intenso, coger peso, ir a saunas/piscinas cubiertas (ambientes húmedos y cargados) al menos en las 4 primeras horas de la administración de ITSC.
- Que deben informar de la aparición de reacciones tardías (en su domicilio): Aumento de eritema en zona de administración (recomendaremos que se realicen fotos), o cualquier otro síntoma que hayan podido experimentar.
- Que los beneficios de la IT específica de alergia se consiguen a medio/largo plazo y por ello, es necesario que los pacientes acudan a las revisiones programadas por sus alergólogos/as, para valorar la evolución con del tratamiento y si es oportuno continuar con el tratamiento o suspenderlo.
Anafilaxia en niños y adolescentes
La anafilaxia, como extremo más grave del espectro de las reacciones alérgicas, de afectación sistémica, aguda y potencialmente mortal, representa una patología de especial interés en pediatría.
En Europa, la anafilaxia es un problema común que afecta aproximadamente a 1 de cada 300 habitantes en algún momento de su vida. Según datos de la red europea de reacciones alérgicas graves, el 27% de los casos de anafilaxia se produce en menores de 18 años. Además, se ha descrito un incremento de su incidencia, especialmente en niños y preescolares.
Causas/desencadenantes
La causa más común de anafilaxia en niños son los alimentos (75%), seguida a distancia por los medicamentos (11%). Estudios epidemiológicos de la SEAIC* señalan a la alergia alimentaria como tercer motivo de consulta a los servicios de Alergología en edad pediátrica, con una tendencia al alza. La anafilaxia representa el 7,5% de los casos diagnosticados, siendo la leche de vaca, el huevo, los frutos secos y las frutas, los alimentos implicados más frecuentemente.
Los desencadenantes alimentarios varían según la edad y el área geográfica. En los dos primeros años de vida, la leche de vaca y el huevo son los desencadenantes más habituales; posteriormente, los frutos secos en edad preescolar, siendo el cacahuete el más común en todas las edades. En ciertos países europeos, particularmente en el área mediterránea, el melocotón tiene especial relevancia.
La anafilaxia inducida por ejercicio y dependiente de alimentos también debe ser considerada en los niños. Es un tipo especial de alergia mediada por IgE en la que el ejercicio o el consumo de un alimento causante no inducen síntomas por sí solos, pero el ejercicio tras la ingestión del alimento desencadena anafilaxia.
Por último, los padres con frecuencia expresan su preocupación sobre el riesgo de anafilaxia por vacunas; sin embargo, son una causa excepcional en niños.
Factores de riesgo y casos fatales
Las muertes por anafilaxia son raras. En aquellas relacionadas con alimentos, el 73% son debidas a frutos secos o cacahuete, siendo la leche de vaca responsable del 21% de las muertes en <16 años. El riesgo de muerte por anafilaxia aumenta dos veces entre adolescentes en comparación con los niños de 0-2 años. En general, los factores de riesgo identificados para la anafilaxia fatal por alimentos en niños incluyen asma coexistente, edad >10 años, alergia al cacahuete o frutos secos y la falta o la administración tardía de adrenalina.
Un tercio de los casos de anafilaxia ocurren en casa, el 25% en restaurantes y un 15% en la escuela.
Diagnóstico de anafilaxia
La anafilaxia es un diagnóstico predominantemente clínico, con afectación de varios sistemas y de inicio rápido tras la exposición al desencadenante. En los niños muy pequeños, el diagnóstico puede presentar algunos desafíos por la dificultad para describir ciertos síntomas como el prurito o la opresión faríngea; y ciertos signos, como la irritabilidad y los cambios de comportamiento, pueden ser difíciles de interpretar. La anafilaxia en los lactantes suele afectar a la piel (98%), al sistema respiratorio (59%), al aparato digestivo (56%) y, con menos frecuencia, al sistema cardiovascular. Cuando se produce hipotensión, en niños <10 años se define como una tensión arterial sistólica inferior a <70mmHg + (2 x edad en años) o un descenso >30% respecto a un registro basal.
Los síntomas respiratorios aparecen con frecuencia en los niños, especialmente en aquellos que padecen asma. Por otro lado, la anafilaxia puede suceder sin afectación de la piel, de tal forma que los signos cutáneos están ausentes en 10-20% de las anafilaxias. Este hecho afecta de manera crítica a su diagnóstico y tratamiento precoces.
Manejo
Para el autocuidado temprano de los pacientes con anafilaxia es fundamental educar a los padres, cuidadores y a los niños sobre el riesgo de anafilaxia, el control de las enfermedades concomitantes y sus desencadenantes y el autotratamiento de cualquier recurrencia. Durante la infancia, el cuidado/responsabilidad en la aplicación de medidas de evitación, reconocimiento de reacciones y tratamiento de las mismas recae inicialmente en padres y cuidadores. A medida que el niño crece se le enseña a evitar los desencadenantes, reconocer los síntomas y tratar futuras reacciones. Se ha estimado por encuestas que los niños de 9-11 años podrían reconocer síntomas y utilizar correctamente un AIA*.
A los pacientes se les deben recetar uno o más AIA*. Se recomienda que lleven siempre consigo un plan de acción de emergencia escrito y personalizado que ilustre cómo reconocer los síntomas e instruya sobre cómo inyectar rápidamente la adrenalina. Esta debe ser administrada por vía intramuscular en la parte anterolateral media del muslo manteniendo el AIA durante aproximadamente 3-10 segundos. La administración de adrenalina es el tratamiento de primera línea y no existen contraindicaciones absolutas para su administración. La dosis debe repetirse cada 5-15 minutos si los síntomas persisten y tras su administración se debe solicitar asistencia médica. Estas medidas preparan a los padres y a los niños para afrontar una reacción y evitar que se agrave.
Durante una anafilaxia es crucial evaluar periódicamente las vías respiratorias, la respiración, la circulación, el estado mental y la piel, posicionar al paciente según sus características y simultáneamente llamar a los servicios de emergencia. La mayoría de los niños deben colocarse tumbados boca arriba, a menos que haya dificultad respiratoria, en cuyo caso una posición sentada optimiza el esfuerzo respiratorio; si está inconsciente, el niño puede colocarse en posición de recuperación. Al mismo tiempo, y si es posible, se debe eliminar la exposición al desencadenante (p. ej., suspender la administración de medicamentos/agentes terapéuticos).
El tratamiento de la anafilaxia continúa con el traslado a un entorno de atención sanitaria, idealmente en ambulancia. En niños con anafilaxia y síntomas de broncoespasmo, se pueden administrar agonistas beta-2 de acción corta inhalados (p. ej., salbutamol); sin embargo, en presencia de síntomas persistentes no son alternativa a la administración repetida de adrenalina intramuscular. En caso de obstrucción de las vías respiratorias superiores debe considerarse nebulizar adrenalina. Los medicamentos de segunda línea incluyen agonistas beta2-adrenérgicos, glucocorticoides y antihistamínicos. Es necesario observar a los niños durante varias horas, siendo especialmente importante en reacciones graves y en aquellas que requieren varias dosis de adrenalina.
Conclusiones
La anafilaxia es una patología de especial relevancia en edad pediátrica, siendo los alimentos su causa más común. En los niños, los síntomas respiratorios y la ausencia de afectación cutánea son características que deben ser consideradas en su presentación. El asma, la adolescencia, la alergia al cacahuete o los frutos secos y la falta o la administración tardía de adrenalina son factores asociados a mayor gravedad. La educación periódica de niños y familias, sobre cómo identificar los episodios, responder adecuadamente y emplear el AIA son vitales y deben ser revisados regularmente.
Dr. Carmelo Escudero Díez. Servicio de Alergología Hospital Infantil Universitario Niño Jesús (Madrid). Comité de Alergia Infantil.
*SEAIC: Sociedad Española de Alergología e Inmunología Clínica.
*AIA: Auto-inyector de adrenalina.
Referencias recomendadas
- Turner PJ, Campbell DE, Motosue MS, Campbell RL. Global Trends in Anaphylaxis Epidemiology and Clinical Implications. J Allergy Clin Immunol Pract. 2020;8:1169-76.
- Wang Y, Allen KJ, Suaini NHA, McWilliam V, Peters RL, Koplin JJ. The global incidence and prevalence of anaphylaxis in children in the general population: A systematic review. Allergy. 2019;74:1063-80.
- Ojeda P, Ibáñez MD, Olaguibel JM, Sastre J, Chivato T. Alergológica 2015: A National Survey on Allergic Diseases in the Spanish Pediatric Population. J Investig Allergol Clin Immunol 2018;28(5):321-329. doi: 10.18176/jiaci.0308.
- Cardona V, Ansotegui IJ, Ebisawa M, El-Gamal Y, Fernandez Rivas M, et al. World allergy organization anaphylaxis guidance 2020. World Allergy Organ J. 2020;13(10):100472.
- MS Shaker, DV Wallace, DBK Golden, J Oppenheimer, JA Bernstein, RL Campbell, et al. Anaphylaxis—a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020;145:1082–1123.
- Sicherer SH, Warren CM, Dant C, Gupta RS, Nadeau KC. Food Allergy from Infancy Through Adulthood. J Allergy Clin Immunol Pract. 2020 Jun;8(6):1854-1864. doi: 10.1016/j.jaip.2020.02.010.
El fenómeno reagínico en el devenir de los héroes literarios medievales: mística, hechicería y leyenda
Álvaro Moreno-Ancillo
Servicio de Alergia. Hospital Nuestra Señora del Prado. Talavera de la Reina (Toledo), España
Talavera, 10 de abril de 2017
Introducción
Reagina fue un término propuesto por Coca y Grove en 1923 que define al anticuerpo de tipo IgE causante de la reacción de hipersensibilidad de tipo inmediato, la reacción alérgica clásica (1).
Podríamos pensar que cualquier categoría carece de aplicabilidad fuera de la experiencia, más allá de lo dado en el espacio y en el tiempo. Desde un punto de vista conceptual, un objeto y sus circunstancias, en tanto que aparecen y se conocen se etiquetan de «fenómeno», mientras el correlato del objeto, al margen de su relación con la percepción y la sensibilidad, se consideraría como «noúmeno», en la medida en que es algo solo inteligible pero no perceptible.
Si nos situamos en el sistema filosófico de Kant, el mismo concepto de noúmeno es dicotómico. Puede ser considerado negativamente, entendiendo noúmeno como materia que no puede ser reconocida por medio de la intuición sensible; o positivamente, como un objeto que puede ser conocido por medio de la intuición no sensible, que no es otra que la intuición intelectual. En tanto en cuanto carezcamos de intuición intelectual, y solo dispongamos de intuición sensible, nuestro conocimiento se hallará limitado a los fenómenos y, por consiguiente, el concepto de noúmeno quedará como algo negativo, como límite de la experiencia, como límite de lo que puede ser conocido (2).
Magia y Ciencia
Desde el principio de los tiempos, el ser humano ha tratado de explicar sus padecimientos desde una disyuntiva permanente entre la ciencia y la magia. Brujas, hechiceros y chamanes van transformándose a lo largo de los siglos en botánicos, alquimistas y galenos. Las enfermedades son consideradas, durante milenios, maldiciones diabólicas, castigos de los dioses o hechizos de nigromantes.
No obstante, mientras que la nigromancia parte de un enfoque espiritualista, la magia natural se fundamenta en las propiedades ocultas existentes en la naturaleza, que establecen una interrelación simpática entre todos los elementos del universo y que son causa de efectos portentosos en nuestro mundo, unos efectos que se corresponden con el gusto medieval por la maravilla.
Dentro de esos fenómenos patológicos, el hecho reagínico que caracteriza a las reacciones alérgicas puede ser de gran interés desde el punto de vista historiográfico y literario para cualquier humanista, especialmente si en él coinciden las profesiones de médico, alergólogo, escritor de novela y autor de teatro en busca de nuevos argumentos.
Por más que nos sorprendan, en los últimos años hemos sido capaces de dar explicaciones científicas de enfermedades alérgicas que se asocian a etiologías complejas y alérgenos ocultos, superando situaciones clínicas espeluznantes para nuestros pacientes, como las crisis anafilácticas o de asma súbita grave.
En otros tiempos, la incapacidad de darle explicación a esos trances alérgicos, la inmediatez de las reacciones y las características de la metamorfosis de los afectados podrían facilitar la confusión de los testigos ante estas visiones, y les llevaría a otras consideraciones alejadas de la medicina:
- Los que sufren la enfermedad han sido castigados, hechizados o sometidos por un poder humano -pero mágico-, o por un poder sobrehumano, opcionalmente diabólico o divino de acuerdo al enjuiciador del evento alérgico.
- Los que asisten al hecho alérgico como testigos principales pueden ser encumbrados como poseedores de poderes sobrenaturales que se descargan como una maldición sobre el ser afectado –siendo éste un enemigo de la comunidad-, y adquieren la etiqueta de héroes y son temidos por sus aparentes capacidades. Pero también pueden ser acusados de propiciar la maldad acontecida a personas amigas, con resultados menos halagüeños que la heroicidad.
- Es más, habría personas más observadoras e inteligentes, cuyos conocimientos de la enfermedad les permitiría “planear” las reacciones alérgicas –incluso las propias- con fines intrigantes.
No obstante, es de interés hablar del asma como algo diferenciado de la anafilaxia, puesto que los procesos alérgicos agudos graves con síntomas cutáneos eran más infrecuentes que patologías respiratorias con clínica similar al asma. Los héroes homéricos Áyax y Héctor, sufren un ahogo un jadeo que se nombra como asma. Héctor tras un golpe en el cuello, y Áyax tras el acoso de muchos enemigos troyanos. Son las circunstancias “naturales” las que causan esa asma. Pero cabe reseñar la descripción del ataque de asma de Areteo de Capadocia, pues lo súbito y grave siempre es susceptible de ser considerado extraterrenal.
Ricardo III de Inglaterra y Pedro I de Castilla
A través de Shakespeare nos encontramos con un hecho en la vida de Ricardo III que resultará el mejor paradigma de nuestra exposición, salvando las distancias con mis propios personajes. Ricardo III, era uno de los representantes de la casa de York, distinguida por el emblema de Rosa Blanca, en la Guerra de las Dos Rosas. Fue el último rey de la casa Plantagenet.
El relato de su vida es comparable por sus terribles acciones y su desenlace al de uno de nuestros reyes más controvertidos, Pedro I de Castilla, llamado el Cruel y el Justiciero por otros.
Pedro era hijo de Alfonso XI de Castilla y de María de Portugal. Durante toda su infancia y parte de la adolescencia fue prácticamente repudiado, porque el poder lo ostentaba la familia de la concubina de su padre, Leonor de Guzmán. A la muerte del rey, la rivalidad de las dos mujeres que compartieron la vida de Alfonso IX perdurará en sus descendientes con una prolongada guerra. El reinado de Pedro I fue una sucesión de batallas y ajusticiamientos, justos o crueles, que no acabó bien para él.
Pedro I sufrió una grave enfermedad al final de su adolescencia. Para muchos historiadores, la enfermedad del joven rey era recurrente y limitante, y pudo haber condicionado su respuesta histriónica ante las adversidades, provocando reacciones de ira y crueldad. Revisados todos los artículos y leídas las crónicas, las posibilidades diagnósticas están abiertas. No es descabellado pensar que algún escritor o dramaturgo busque la concordancia con alguna patología alérgica y la encaje en el relato histórico verdadero para mayor encumbramiento de la alergología literaria. El enfrentamiento entre Pedro y su hermanastro Enrique, conde de Trastámara, cobró dimensión internacional con la intervención de fuerzas militares de Inglaterra y Francia, que mantenían una contienda que conocemos como la Guerra de los 100 años. Enrique, que pugnaba por ser rey de Castilla, se alió con Francia, y Pedro, que era ya era el rey de Castilla, con Inglaterra. La guerra civil castellana fue un vaivén de victorias y derrotas para ambos bandos. El final de la guerra no pudo ser más literario, pues ve enfrentarse a ambos hermanos en un duelo fratricida. Fatalmente, Pedro acaba con su cabeza clavada en una pica después de sufrir la traición del mercenario francés Bertrand Dugasclein, que sujetó a Pedro I para que Enrique pudiera matarlo mientras exclamaba su célebre frase: “Ni quito ni pongo rey, pero ayudo a mi señor”.
Conocemos los problemas médicos y alérgicos de Ricardo III de la mano de Tomas Moro -el filósofo autor de Utopía- que compone un perfil del rey algo parcial, haciendo hincapié en sus defectos físicos (cojo, jorobado y medio manco) y sus comportamientos asesinos. También nos pone en la pista de la posible alergia del rey y de su implicación en la muerte de Lord Hastings, uno de los últimos obstáculos en su camino al trono. Shakespeare toma nota de lo que relata Tomás Moro y así lo incluye en la trama de su famosa obra de teatro.
Hasta ahora solo prevalecía ese retrato psicológico y físico de Ricardo III que Shakespeare nos mostró; el de un hombre intrigante y cruel, en una época en la que incluso su aspecto escoliótico le hace parecer más perverso. Su hermano, Eduardo IV, le confió al morir la tutela de sus hijos, pero Ricardo no dudó en adueñarse del trono inglés después de hacer asesinar a sus dos sobrinos en la Torre de Londres. Según Shakespeare “era un tirano sangriento y un homicida; alguien criado en sangre, y en sangre asentado”.
Pero en esa imagen hay cierta exageración teatral. Antes de que Ricardo tomara su camino hacia el trono, su hermano mayor Eduardo se convierte en rey tras su victoria en los campos de York. Ya como Eduardo IV, le encarga a Ricardo que se ocupe de las ejecuciones de sus opositores, lo que alcanza también a otro de los hermanos, Jorge, que acaba ahogado en un barril de vino. Al morir Eduardo IV, su hijo de 12 años se convierte en heredero bajo la custodia de Ricardo como regente. Ricardo, experto en intrigas y venganzas, teme ser asesinado por los partidarios de su cuñada, y decide pasar a la acción primero. Así, termina con la vida de los hermanos y aliados de la reina viuda, y al final también con sus sobrinos para convertirse en rey.
Tomás Moro nos cuenta que Ricardo utilizó su alergia a fresas como justificación en la condena a muerte de Lord Hastings, pero cuando estudiamos el texto de Shakespeare, comprobamos que solo se hace mención a las fresas en el contexto de la “sequedad del brazo del rey Ricardo”, lo cual, como reacción alérgica inmediata parece poco probable. Es cierto que Shakespeare no conocía la semiología alérgica, pero se esperaría una mejor descripción del genio literario inglés.
Revisando la literatura médica, comprobamos que estas mismas dudas las tuvo el Dr. J. Swift, un médico británico que publica una carta sencilla y clarificadora en 1956 en el British Medical Journal (4). Sus argumentos, básicamente se resumen en los siguientes párrafos.
Esta historia se conoce a través de Tomás Moro, que era un paje del Cardenal Morton, dueño del jardín de las fresas en cuestión. Pero hay algunas cosas que no tienen mucho sentido. Si Ricardo III hubiera tenido realmente un brazo “seco”, todos lo sabrían previamente, y no podría haber convencido al consejo de que ese mal era a causa de un hechizo inmediato. Y ¿por qué pidió las fresas? Se supone que sabía que era alérgico, y una urticaria que incluyera la afectación súbita de su brazo, sí justificaría la acusación de brujería; más aún si el exantema desapareciera al morir Hastings. De aquí la insistencia de que se ajusticiara a Hastings antes de la cena y le trajeran su cabeza en una bandeja. Un mínimo cambio en una palabra explicaría todo. Puede que Tomás Moro, que escuchó de soslayo la historia de los labios del cardenal, cometiera un pequeño error y no fuera “withered” (seco), sino algo como “tettered” (erupción pruriginosa).
El reciente y sorprendente hallazgo de los restos de Ricardo III en Inglaterra, y su posterior análisis forense, da la razón al Dr. Swift, puesto que no se ha encontrado ninguna alteración anatómica en ese brazo supuestamente seco (5).
Aunque Shakespeare describa el personaje como un intrigante malvado, si lo evaluamos con una mentalidad del siglo XV, no podemos descartar que, tal vez, creyera realmente que estaba hechizado, y no fuera una táctica vil para ajusticiar a Hastings. Esta posibilidad existe, pero revisando la vida del personaje y la historiografía al respecto, me parece menos probable.
El fenómeno reagínico en otras novelas históricas
Antes de que se supiera que alguno de mis personajes iba a emular a los de Shakespeare, estaba tan poseído por nuestra profesión que en cada uno de mis libros libraba una pequeña batalla para introducir eventos médicos –alergológicos especialmente- en el argumento de la historia narrada; y, si era posible, convertir tales eventos en casualidades que redirigían las vidas de los personajes y les hacían evolucionar a otras personalidades, a veces más proactivas, a veces más bondadosas y otras veces más canallas (6).
En la primera de mis historias medievales El Cantar de Arriaga, escrita en las madrugadas de mis últimos años de residencia, un par de monjes casi adolescentes viajan desde los Pirineos navarros hasta la Castilla del Conde Fernán González para participar sin comerlo ni beberlo en una conspiración contra el noble castellano. A lo largo de la intriga, uno de los monjes acaba encontrando su destino como héroe del relato gracias a eventos alérgicos sufridos por sus contrincantes. El monje lucha en clara desventaja contra un mercenario asesino junto a unas colmenas. El terrible shock anafiláctico que sufre el mercenario encumbra al monje como poderoso hechicero.
En El Enigma del Códice Bardulia se muestra una obsesión por hacer convivir los hechos mágicos, las brujerías y las pócimas antiguas con la medicina del mundo actual, que le transmite al lector la posibilidad de dar una explicación científica a los misterios y sucesos pasados, con la suficiente ambigüedad para que el propio lector elija qué versión desea creer. En esa novela, una joven lingüista recibe de sus ancestros la capacidad de manejar una pócima mortal. Tanto ella como su antepasado medieval toleran la toxicidad de una sustancia que al resto le provoca terribles visiones y una muerte atroz.
El Reino de la Espada se desarrolla en el siglo XIII, cuando el imperio Almohade presiona la frontera sur de los reinos cristianos hispánicos, llegando a recuperar casi la línea del río Tajo. Toledo está amenazado. Alfonso VIII de Castilla convoca a los reinos cristianos a una de las más decisivas batallas de la Reconquista. Un ejército se dirige al sur. Una intriga pretende acabar con la vida del rey de Castilla. Una comitiva de monjes y caballeros intentarán evitar el atentado. La paradoja asmático-reagínica viene de la mano de las humedades de los pasadizos y de la polvorienta materia orgánica que una valiente doncella le lanza a uno de los malvados conjurados, conduciéndole a una horrible y disneica muerte.
La convergencia de la medicina, la alergología y la literatura histórica en una misma persona obliga, sin lugar a dudas, a la búsqueda, investigación y descifrado de historias lejanas, textos antiguos y lugares inexplorados donde los hechos reagínicos complementen los argumentos de las obras literarias.
Bibliografía
- Coca AF, Cooke RA. On the classification of phenomena of hypersensitiveness. J Immunol 1923; 8: 163-182
- García Morente M. La filosofía de Kant. Espasa Libros SLU 1986.
- Valdeón Baruque J. La dinastía de los Trastámara. Fundación Iberdrola 2006.
- Swift J. Richard III and the Strawberries. Br Med J 1956 Jun 2; 1(4978):1301
- Appleby J, Rutty GN, Hainsworth SV, et al. Perimortem trauma in King Richard III: a skeletal analysis. Lancet 2015; 385: 253–59
- http://alvaromorenoancillo.blogspot.com.es/
Para citar este artículo:
Moreno-Ancillo, A. (10 de abril de 2017). El fenómeno reagínico en el devenir de los héroes literarios medievales: mística, hechicería y leyenda. [Mensaje en un blog]. Blog del Comité de Humanidades de la SEAIC. Recuperado de https://www.seaic.org/profesionales/blogs/humanidades
Carta del Presidente – Julio de 2013
Queridos soci@s,
La semana pasada acabamos de celebrar una reunión presencial extraordinaria de la Junta Directiva en la que hemos podido repasar a fondo la situación de nuestra Sociedad, de forma global y analizar los avances en la ejecución del plan estratégico y las dificultades en alcanzar algunos de sus objetivos.
Son muchas las novedades que podremos anunciar el próximo octubre en nuestra reunión anual este año en Granada. Novedades en el plan de Desarrollo Profesional, finalizada ya su primera fase, novedades en nuestra revista JIACI con nueva versión electrónica y nuevo sistema de manejo de editorial de manuscritos que facilitará su tarea tanto a autores como a revisores, novedades en la normativa de congresos y, finalmente, en la estructura y gestión de la nuestra Sociedad.
Hay muchas ideas y esfuerzo detrás de todos estos proyectos en los que están implicados muchos asociados además de la propia Junta Directiva. Quiero señalar en esta ocasión la labor de:
Arantza Vega, al frente del gabinete de comunicación, que ha consolidado la posición de SEAIC como referente para los medios en el campo de la Alergología en España.
Tomás Chivato, Presidente de la Comisión Nacional de la especialidad con una labor compleja en el proceso de activación del plan de la troncalidad.
Jose Manuel Zubeldia que ha sistematizado de forma rigurosa todo el proceso de selección de los proyectos de investigación becados por la Fundación SEAIC.
Eduardo Fernández Ibáñez, motor del plan de Desarrollo Profesional Continuo, a punto ya de iniciar la elaboración de una segunda fase de excelencia profesional.
Antonio Pérez Pimiento que ha conseguido cambiar de arriba abajo nuestra página web, convirtiéndola en vehículo de presentación, trasmisión y participación.
En esta reunión también tuvimos la oportunidad de conocer el Plan de desarrollo corporativo, presentado por Antonio Valero, que permitirá garantizar la sostenibilidad de la SEAIC y poder acometer todos estos nuevos proyectos con confianza. Cuenta ya con un nuevo grupo de trabajo coordinado por Carlos Colás y con la colaboración de Victoria Cardona, María José Giménez, Jose Mª Vega, Javier Montoro, Ignacio Dávila y el propio Antonio Valero. Queda por delante una importante labor, pero las líneas de actuación y estrategias están muy bien marcadas. Agradecer en especial a Carlos Colás y a Jose Mª Vega su compromiso renovado con la SEAIC.
Por último, desearos unas felices vacaciones de verano y animaros en octubre a acudir a nuestra cita de Granada en el Symposium Internacional de Alergia a Himenópteros. La labor extraordinaria de los comités científico y local, en colaboración con la Comisión Técnica de Congresos es garantía de que sin duda disfrutaremos en lo profesional y en lo personal.
Un fuerte abrazo.
José María Olaguibel
—————————————–
Documento para la descarga:
Publicación GEMA 5.2
Ya está disponible para su descarga la edición 5.2 de la Guía Española para el Manejo del Asma (GEMA). Las principales novedades de esta actualización atañen a los capítulos de tratamiento de mantenimiento del asma grave, rinitis y rinosinusitis asociadas al asma, asma grave no controlada y circunstancias especiales.
Más información en www.gemasma.com
Prueba votaciones
VOTACIONES RENOVACIÓN DE CARGOS DE LA JUNTA DIRECTIVA 2024
- En reunión de Junta Directiva del 29 de junio de 2024, el Prof. Ignacio Jesús Dávila González, presidente de nuestra Sociedad, convocó las elecciones para la renovación de cargos de la Junta Directiva.
- Según el artículo 28 de los estatutos de la SEAIC: podrán votar todos los socios de la SEAIC, independientemente de su categoría (socios numerarios, prenumerarios, adheridos, de honor, eméritos y de mérito).
![]() Contenido disponible solo para socios. Si aún no has iniciado sesión con tus credenciales, házlo aquí y después regresa a esta página.
Contenido disponible solo para socios. Si aún no has iniciado sesión con tus credenciales, házlo aquí y después regresa a esta página.
Importante: en caso de no recordar tus claves de acceso (nombre de usuario + contraseña) es necesario solicitarlas con anterioridad a la webmaster a través de este enlace (formulario «recuperar credenciales y acceso a la página»).
LTP: una alergia con nombre raro, pero muy extendida
Según los resultados del estudio epidemiológico Alergológica 2015 en España los alimentos de origen vegetal se encuentran dentro de las causas más frecuentes de alergia alimentaria. Si bien es cierto que hace años se hablaba de alergia a la manzana, el cacahuete o a cualquier alimento en sí sin dar detalles, a día de hoy es posible conocer, en muchos casos, la proteína responsable de la misma. ¿Y por qué esto es importante? Porque ayuda a determinar las
medidas de evitación que debe seguir cada paciente así como el tratamiento que debe aprender a manejar y tener disponible ante el consumo inadvertido de los alimentos “prohibidos” o ante la aparición de clínica con nuevos alimentos.
Dentro de la alergia a alimentos de origen vegetal la alergia a LTP está muy presente en la mente de los alergólogos y cada vez más en la de los pacientes y médicos de otras especialidades debido a su nada despreciable prevalencia. LTP son las siglas de “lipid transfer protein” o proteína transportadoras de lípidos (PTL). Es una proteína muy ubicua en el mundo vegetal y debido a su función de defensa predomina en la piel o parte externa de frutas, frutos secos, semillas, legumbres, cereales y hortalizas. Entre sus peculiaridades se encuentra su resistencia al calor y a la digestión, por lo que ni el cocinado del alimento ni los jugos gástricos consiguen degradarla. Por todo ello puede asociarse a reacciones de mayor gravedad clínica aunque es importante recalcar que no es ésta su única manifestación.
El patrón más común de alergia a LTP es el de los pacientes que han presentado reacción con melocotón y/o algún fruto seco aunque luego la implicación de unos u otros alimentos depende de cada caso. En este tipo de alergia es importante valorar también la presencia simultánea de cofactores como el ejercicio, la toma de antiinflamatorios no esteroideos, el estrés o procesos infecciosos, entre otros, que pueden actuar como desencadenantes de unos síntomas que no aparecen sin su presencia.
Aunque a priori pueda parecer todo ello algo complicado de entender el estudio realizado por el Alergólogo permite llegar a un diagnóstico más exacto de alergia a la LTP y de este modo definir las medidas de evitación más adecuadas para cada persona. De igual modo se consigue especificar los pasos a seguir ante un consumo accidental o no, y la necesidad de conocer el manejo de medicación de emergencia, como es el autoinyector de adrenalina, en los casos en los que se considere indicado.
En nuestro medio es fundamental que todos conozcamos estas pinceladas básicas de la alergia a la LTP porque somos muchos quienes lo hemos vivido en primera persona o en la de seres cercanos.
¿Qué es la Esofagitis Eosinofílica?
¿Qué es la esofagitis eosinofílica (EoE)?
– Es una enfermedad inflamatoria del esófago de carácter crónico, mediada por mecanismos inmunológicos, que se caracteriza por la presencia de infiltración de eosinófilos en mucosa esofágica. Se puede observar eosinofilia en sangre periférica entre aproximadamente el 10 y el 50% de los casos.
– En la actualidad, es la segunda causa de esofagitis crónica tras la enfermedad por reflujo gastroesofágico (ERGE) y la principal causa de disfagia e impactación de alimentos en niños y adultos jóvenes
– Fue descrita en los años 90, actualmente con un aumento dramático en la prevalencia hasta afectar al menos a un habitante por cada 2.000 en Europa y Norteamérica.
– Es más frecuente en varones y puede manifestarse a cualquier edad
– En la mayoría de los casos, la inflamación esofágica está desencadenada por alimentos, aunque es posible que también influyan factores ambientales. Los alimentos más frecuentes implicados son: leche de vaca, gluten y huevo.
– Puede ser causada por mecanismos de sensibilización alimentaria mediados por inmunoglobulina E (IgE), no mediados por IgE o mixtos.
– Un problema importante es la falta de correlación entre la intensidad de los síntomas y la inflamación del tejido ya que actualmente el único método diagnóstico y de seguimiento es la gastroscopia con toma de biopsias.
¿Cuándo se debe sospechar una esofagitis eosinofílica?
• Ingiere muchos líquidos con las comidas para lubricar los alimentos
• Modifica la comida (cortarla en pequeños trozos)
• Tiempos de comida prolongados
• Evita alimentos de textura dura (pan, carnes)
• Mastica excesivamente
• Rechaza pastillas/comprimidos
• Dolor en el pecho
¿Cuáles son los síntomas?
– Depende de la edad:
• Preescolares: fallo de medro, rechazo del alimento, dolor abdominal, vómitos, trastornos del sueño, etc.
• Escolares, adolescentes y adultos: disfagia, impactación, odinofagia, regurgitación.
¿Cómo se diagnostica?
– Gastroscopia con toma de biopsias de esófago proximal y distal
El diagnóstico etiológico o causal se realiza:
– Pruebas cutáneas con batería extensa de alérgenos.
– Determinación de IgE específicas
– Dieta de evitación y valoración de la respuesta de la mucosa esofágica
¿Cuál es el tratamiento?
– Dieta de eliminación
– Inhibidores de la bomba de protones (IBP)
– Corticoides deglutidos
– En casos de estenosis o estrechamiento importante del esófago: Dilatación esofágica
– Terapias en trámites de aprobación en Europa: anti IL4 y IL13 (Dupilumab)
IMPORTANTE: La EoE no es una enfermedad mortal pero su carácter crónico y agresivo afectan la calidad de vida de los que la padecen y de sus familias. Recuerda consultar con tu alergólogo/a, si presentas síntomas descritos.
Bibliografía:
1. Attwood SE, Smyrk TC, Demeester TR, Jones JB. Esophageal eosinophilia with dysphagia. A distinct clinicopathologic syndrome. Dig Dis Sci. 1993 Jan;38(1):109-16. doi: 10.1007/BF01296781. PMID: 8420741.
2. Straumann A, Spichtin HP, Bernoulli R, Loosli J, Vögtlin J. Idiopathische, eosinophile Osophagitis: eine häufig verkannte Krankheit mit typischer Klinik und diskretem endoskopischem Bild [Idiopathic eosinophilic esophagitis: a frequently overlooked disease with typical clinical aspects and discrete endoscopic findings]. Schweiz Med Wochenschr. 1994 Aug 20;124(33):1419-29. German. PMID: 7939509.
3. Spergel JM, Beausoleil JL, Mascarenhas M, Liacouras CA. The use of skin prick tests and patch tests to identify causative foods in eosinophilic esophagitis. J Allergy Clin Immunol. 2002 Feb;109(2):363-8. doi: 10.1067/mai.2002.121458. PMID: 11842310.
4. Sampson HA. Update on food allergy. J Allergy Clin Immunol. 2004 May;113(5):805-19; quiz 820. doi: 10.1016/j.jaci.2004.03.014. PMID: 15131561. 5. Arias Á, Pérez-Martínez I, Tenías JM, Lucendo AJ. Systematic review with meta analysis: the incidence and prevalence of eosinophilic oesophagitis in children and adults in population-based studies. Aliment Pharmacol Ther. 2016 Jan;43(1):3-15. doi: 10.1111/apt.13441. Epub 2015 Oct 28. PMID: 26510832. 6. Lucendo AJ, Arias-González L, Molina-Infante J, Arias Á. Systematic review: health-related quality of life in children and adults with eosinophilic oesophagitis-instruments for measurement and determinant factors. Aliment Pharmacol Ther. 2017 Aug;46(4):401-409. doi: 10.1111/apt.14194. Epub 2017 Jun 22. PMID: 28639700.
7. Molina infante J, Corti R, Doweck J, Lucendo AJ. Actualización terapéutica en esofagitis eosinofílica. Acta Gastroenterol Latinoam 2018; 48(3): 242-252 8. Molina-Infante J, Gonzalez-Cordero PL, Ferreira-Nossa HC, Mata-Romero P, Lucendo AJ, Arias A. Rising incidence and prevalence of adult eosinophilic esophagitis in midwestern Spain (2007-2016). United European Gastroenterol J. 2018 Feb;6(1):29-37. doi: 10.1177/2050640617705913. Epub 2017 Apr 21. PMID: 29435311; PMCID: PMC5802667.
9. Arias Á, Lucendo AJ. Incidence and prevalence of eosinophilic oesophagitis increase continiously in adults and children in Central Spain: A 12-year population-based study. Dig Liver Dis. 2019 Jan;51(1):55-62. doi:
10.1016/j.dld.2018.07.016. Epub 2018 Jul 31. PMID: 30115573.
10. Gupta M, Grinman M. Diagnosis and management of eosinophilic esophagitis. CMAJ. 2024 Feb 4;196(4):E121-E128. doi: 10.1503/cmaj.230378. PMID: 38316452; PMCID: PMC10843442.
11. Lucendo AJ, Molina-Infante J, Arias Á, von Arnim U, Bredenoord AJ, Bussmann C, Amil Dias J, Bove M, González-Cervera J, Larsson H, Miehlke S, Papadopoulou
A, Rodríguez-Sánchez J, Ravelli A, Ronkainen J, Santander C, Schoepfer AM, Storr MA, Terreehorst I, Straumann A, Attwood SE. Guidelines on eosinophilic esophagitis: evidence-based statements and recommendations for diagnosis and management in children and adults. United European Gastroenterol J. 2017 Apr;5(3):335-358. doi: 10.1177/2050640616689525. Epub 2017 Jan 23. PMID: 28507746; PMCID: PMC5415218.
12. Joan Domenech Witek, Vicente Jover Cerda, Zahira Maria Franzon Laz, et al.. (2020-04-14). «Study and Follow-Up of Patients with Allergic Eosinophilic Esophagitis Phenotype.» *Volume 3*, 1, 7-17
13. Gómez Torrijos E, González-Mendiola R, Alvarado M, Ávila R, Prieto-Garcia A, Valbuena T, Borja J, Infante S, López MP, Marchan E, Prieto P, Moro M, Rosado A, Saiz V, Somoza ML, Uriel O, Vásquez A, Mur P, Poza-Guedes P, Bartra J. Eosinophilic Esophagitis: Review and Update. Front Med (Laussanne). 2018 Oct 9;5:247. doi: 10.3389/fmed.2018.00247. PMID: 30364207; PMCID: PMC6192373.
14. Domenech Witek J, González Mendiola R, Jover Cerdá V, Pereira González J, Carballas Vásquez C, Villas Martínez F, Rodríguez Pacheco R. Description of allergic phenotype in patients with eosinophilic oesophagitis: management protocol proposal. Sci Rep. 2023 Feb 8;13(1):2226. doi: 10.1038/s41598-023- 29602-z. PMID: 36755125; PMCID: PMC9906574
Recomendaciones para un Verano seguro con Niños con Alergia Alimentaria
Con la llegada del buen tiempo y las vacaciones son más frecuentes los viajes, así como las comidas fuera de casa, lo cual supone un cambio en las rutinas y una posible
relajación en las medidas de vigilancia recomendadas para aquellos niños con alergia alimentaria. Durante el curso escolar, con horarios y actividades rutinarias es más
sencillo establecer pautas y medidas de control tanto en casa como en el comedor escolar. Es en los momentos de relax o fuera del ambiente cotidiano donde pueden surgir situaciones inesperadas o exposiciones no controladas a aquellos alimentos que debemos evitar.
Para evitarlo y poder disfrutar de estos momentos tan esperados, desde el Comité de Alergia a Alimentos de SEAIC queremos ofrecerles unas sencillas pautas y consejos a tener en cuenta:
– Antes de viajar: es importante informarnos si el medio de transporte que usaremos puede suponer algún tipo de riesgo porque se repartan comidas en su interior, y si es
posible comunicar previamente a la compañía si es posible evitar ese alimento durante ese trayecto (por ejemplo: los frutos secos). En caso contrario, para llevar la medicación de rescate dentro del transporte puede ser necesario llevar un informe explícito para que nos lo autoricen (por ejemplo: adrenalina, inhaladores…). Además, algunas compañías ofrecen menús especiales. En los hoteles también es útil saber si ofrecen menús especiales o medidas de seguridad en el comedor para evitar contaminaciones cruzadas.
– Informe médico: es aconsejable siempre llevar no sólo la tarjeta sanitaria sino también un informe que describa el tipo de alergia alimentaria y el tratamiento recomendado en caso de reacción adversa. Puede ser útil para poder solicitar los menús especiales en los hoteles, así como si precisamos asistencia médica de cualquier tipo, no sólo en urgencias sino cualquier otra que suponga ingreso hospitalario.
– Botiquín: es imprescindible llevar siempre todo el tratamiento que necesitemos en caso de reacción alérgica (adrenalina, antihistamínicos, corticoides…) según la pauta del alergólogo. No sabemos cuándo nos puede hacer falta ni dónde, y si podremos conseguirlo allí donde estemos.
– Restaurantes: durante las vacaciones no sólo se frecuentan más los restaurantes, sino que suelen ser otros diferentes a los habituales que ya conocemos. El enfrentarnos a una carta diferente y con personal que no conocemos dificulta la seguridad de la selección, pero debemos tener la libertad de preguntar siempre cualquier duda para no cometer un error que puede tener consecuencias no deseables. Aunque existe una normativa que regula la declaración en la carta de la presencia de los 14 alergenos obligatorios, es importante comprobarlo preguntando al personal directamente. Además, en verano son más frecuentes las comidas con pescado o marisco, y no solo hay que tener en cuenta la comida que hemos elegido o prevenir la contaminación cruzada en cocina, sino la posible reacción por inhalación de partículas en los casos de alta sensibilidad. En los pescados debemos tener en cuenta que si somos alérgicos al Anisakis simplex debemos además preguntar si siguen las recomendaciones de congelación previa. No olvidemos hacer todas las preguntas necesarias antes de elegir la comida.
– Campamentos de verano: en esta época del año es cuando con más frecuencia se realizan este tipo de experiencias y generalmente son de larga duración. Es importante informarnos de las medidas de seguridad que nos ofrecen, si hay personas responsables de su vigilancia y si tienen algún protocolo o experiencia en el manejo de estos niños. La familia tiene que aportar el informe médico y la medicación para el botiquín de emergencia de la misma forma que lo ha hecho en el centro escolar.
– Viajes al extranjero: Además de todas las recomendaciones previas, en caso de que salgamos de España sería recomendable que sepamos el nombre de los alimentos a los cuales somos alérgicos en el idioma del país que vamos a visitar. Podemos llevarlos escritos en una tarjeta y enseñarlos allí donde vayamos a comer para asegurarnos que entiendan nuestras alergias alimentarias. En toda la Unión Europea es obligatorio informar si el alimento contiene alguno de los 14 alérgenos de declaración obligatoria.
María Teresa Valbuena Garrido. Hospital Universitario Infanta Sofía.
Paloma Poza Guedes. Hospital Universitario de Canarias.
Subcomité de Alergia Infantil del Comité de Alergia a Alimentos de SEAIC
Los Aditivos Alimentarios: El mal de todo paciente, el olvido de todo alergólogo.
Los aditivos alimentarios son sustancias que habitualmente no se consumen como producto alimentario. No obstante, tienen un papel fundamental a la hora de mantener la calidad y las características de los alimentos que exigen los consumidores y hacen que estos alimentos sigan siendo seguros, nutritivos y deseables. De este modo, los aditivos no son alimentos en sí, sinó sustancias que se añaden a los alimentos para mejorar su conservación, color, sabor o consistencia.
A este grupo de sustancias se les ha atribuído con bastante frecuencia la capacidad de producir reacciones adversas, e incluso alérgicas. No obstante, en la actualidad se desconoce la prevalencia exacta de reacciones adversas frente aditivos, si bien sabemos y se ha demostrado que los aditivos alimentarios muy raramente provocan auténticas reacciones inmunológicamente mediadas (hecho poco creíble entre la población general).
A continuación se describen los grupos de aditivos existentes en el mercado actual, sus características fundamentales y algunas de las principales reacciones adversas descritas hasta el momento debido a estas sustancias:
Antioxidantes y conservantes: Son aditivos que mantienen la frescura e impiden su deterioro. Contribuyen a qué los alimentos se puedan conservar durante más tiempo protegiéndolos contra el daño ocasionado por la oxidación o los microrganismos. Los antioxidantes evitan la oxidación de las grasas de los alimentos e impiden que se decoloren y se vuelvan rancios. Los conservantes limitan, retrasan o previenen la proliferación de los microorganismos.
Antioxidantes: Ácido ascórbico E300, Ascorbato De Sodio E301, Ascorbato De Calcio E302, Ascorbato De Potáseo E303, palmitato ascorbil E304, estearato ascorbil E305, Extractos Naturales Ricos En Tocoferol E306, Alfa Tocoferol E307, gamma tocoferol E308, delta tocoferol E309, Galato De Propil E310, Galato De Octil E311, Galato De Dodecil E312, Ácido Eritórbico E315, Eritorbato Sódico E316, Butilhidroquinona (Bhq) E319, Butilhidroxianisol (Bha) E320, Butilhidroxitolueno (Bht) E321, lactato de sodio E325, lactato de potáseo E326, lactato de calcio E327, etileno diamino tetra acetato E385, ácido etilendiaminotetracético E386, extracto de romero E392, Tocoferoles (E306-307-308-309), Ácido ascórbico (E300), BHA (butilhidroxianisol o E320) y BHT (butilhidroxitoluol o E321). La incidencia de broncoespasmo debido a estos aditivos es realmente muy baja. Se han descrito casos de urticaria de contacto, urticaria crónica y dermatitis atópica debido a estos antioxidantes.
Los conservantes físicos son muy efectivos, pero, en muchos casos, tienen una duración muy corta y un elevado coste. Los conservantes físicos serían el frío (refrigeración o congelación), la liofilización y el envasado al vacío. Existen también los conservantes químicos que según su origen pueden dividirse en:
- Minerales
- Cloruros: cloruro sódico o sal común, es el primer conservante químico utilizado y un eficaz agente antimicrobiano.
- El dióxido de azufre y los sulfitos (E220 hasta 228): Anhídrico sulforoso y sulfitos con concentraciones superiores a 10 mg/l expresados como SO2: Los sulfitos y bisulfitos son sustancias derivadas del azufre y se utilizan como antioxidantes o conservantes. La normativa europea obliga a etiquetar cualquier alimento que contenga sulfitos a concentraciones superiores a 10 mg/kg o 10 mg/l, y estos productos han de ser declarados con el término sulfito o dióxido de azufre (E-220, E-221, E-222, E-223, E-224, E-225, E-226, E-227 i E-228). Los sulfitos pueden ser responsables de reagudizaciones asmáticas en pacientes con asma. Los principales alimentos que contiene sulfitos son: el vino (que contiene sulfitos producidos durante la fermentación) y otras bebidas alcohólicas o no alcohólicas envasadas (zumos, mosto, sidra), alimentos envasados, alimentos pre-cocinados, conservas, alimentos ultracongelados y vinagre. A parte de síntomas respiratorios bronquiales, los sulfitos también pueden ocasionar molestias nasales (rinitis), digestivas y/o cutáneas (urticaria, angioedema y dermatitis de contacto).
- Nitratos y nitritos (sales potásicas y sódicas) (desde E249 a 252). Se utilizan como conservantes en el procesado de carnes como el jamón y otros embutidos con la finalidad de garantizar la seguridad de los productes e inhibir el crecimiento de la bacteria botulínica. Los nitritos y los nitratos se encuentran en productos cárnicos curados, derivados del pescado y los quesos. La formación de nitrosamina se considera cancerígena. Pueden ser responsables de agravar la clínica de dermatitis atópica en algunos pacientes. También se han descrito casos de reacciones alérgicas graves (anafilaxia) debido a estos conservantes.
- Orgánicos:
- Ácidos grasos saturados y sus derivados: Ácido acético y acetatos, ácido fórmico y formiatos, ácido propiónico y propionatos.
- Ácido sórbico y sorbatos. Tienen actividad frente Clostridium botulinum. Se han descrito casos de urticaria de contacto perioral debida a estos conservantes.
- Ácido benzoico y benzoatos. Los benzoatos se encuentran de manera natural en las cerezas y la canela. Son unos de los aditivos más relacionados con reacciones alérgicas. Pueden ser responsables de agravar la clínica de dermatitis atópica en algunos pacientes. También se han descrito casos de urticaria, urticaria de contacto, angioedema, rinitis y asma debido a estos conservantes si bien la incidencia es muy baja. Los benzoatos también se han asociado a otras reacciones como por ejemplo el dolor de cabeza, la migraña, la dificultad de concentración, la hiperactividad y las artralgias, si bien la incidencia es también muy baja.
- Antioxidantes fenólicos.
- Antibióticos. Se utilizan poco por el riesgo de producir efectos indeseables así como por la posibilidad de producir cepas microbianas resistentes. La nisina es el más utilizado ya que inhibe el crecimiento de
Aditivos que aumentan o potencian las cualidades sensoriales.
- Modificadores del sabor y la textura:
- Emulsionantes y estabilitzantes: se utilizan para mantener la consistencia de la textura y evitar que los ingredientes se disgreguen. La lecitina (E322), los monoglicéridos y los diglicéridos, entre otros pertenecen a este grupo. Entre los estabilizantes destaca la metilcelulosa (E461), habiéndose descrito sobre todo reacciones adversas gastrointestinales debidas a este estabilizante (predominantemente dolor, distensión abdominal y en algunos casos incluso obstrucción intestinal). De entre los emulsionantes, destaca el triestearato de sorbitán (E492), el cual puede incrementar la absorción de sustancias solubles en grasas.
- Espesantes: ayudan a incrementar la viscosidad de los alimentos. Habitualmente se utilizan como espesantes sustancias naturales como la gelatina (E441: se han descrito reacciones alérgicas graves –anafilaxia- debidas a la gelatina) o la pectina [E440a: grandes cantidades pueden producir síntomas gastrointestinales (sobre todo dolor y distensión abdominal)]. Otros espesantes son el ácido algínico (E400), el alginato de sodio (E401), el alginato de potáseo (E402), el alginato de amonio (E403), el alginato de calcio (E404) o el agar-agar (E406). A pequeñas cantidades no se les conocen efectos adversos atribuíbles. No obstante, grandes cantidades pueden inhibir la absorción de algunos nutrientes y ocasionar patología gastrointestial. Las gomas naturales también se utilizan como espesantes. Pertenecen a la familia de las legumbres la goma arábiga (E414), la goma de algarroba (E410), la goma guar (E412), la goma de tara (E417) y la goma de tragacanto (E413). La goma guar (E412) es una goma natural proviniente de la semilla de la planta Cyamopsis tetragonoloba (familia Fabaceae). Este aditivo se encuentra casi siempre en forma de polvo, pero, cuando se combina con otros ingredientes también puede verse en forma líquida o de gel. Debido a qué es una fibra soluble en agua, la goma guar puede tener un efecto laxante en aquellas personas que la consuman. Muy frecuentemente también es la responsable de ocasionar patología gastrointestinal (diarrea, dolor abdominal, distensión abdominal), habiéndose incluso descrito casos de obstrucción intestinal debido a su consumo. Al igual que la goma de algarroba puede incrementar los niveles de colesterol. La goma de tragacanto (E413) se obtiene de diversas especies de Astragalus. Se han descrito reacciones alérgicas por contacto (dermatitis de contacto y/o urticaria).
- Edulcorantes: proporcionan un sabor dulce a los alimentos y se utilizan en productos bajos en calorías. Son edulcorantes intensos el acesulfam K (E950), el aspártamo (E951) y la sacarina (E954). También son edulcorantes la taumatina (E957), que es una proteína edulcorante natural que se extrae de la planta Thaumatococcus danielli (es 2.500 veces más dulce que el azúcar), el sorbitol (E420), la isomaltosa (E953), el maltitol (E965i), el ciclamato E 952, la sucralosa E955, la glicirricina E958, la neohesperidina (Nhdc) E959, la estevia (extracto de stevia) E960, el jarabe de maltitol E965ii, el lactitol E966, el xilitol E967, el eritritol E968, el advantamo E969, el sorbitol (E420), el manitol (E421) y el glicerol (E422). Principalmente pueden producir trastornos gástricos (náuseas, vómitos y diarreas).
- Potenciadores del sabor: El más conocido es el glutamato monosódico (se identifica con los códigos GMS o E621). Se utiliza sobre todo en productos salados, alimentos de sobre y en una gran variedad de platos orientales. Es la sal sódica del ácido glutámico. Originariamente se extraía de las algas y del trigo. Se utiliza sobre todo para la preparación de alimentos de sobre y en las cocinas orientales. Las manifestaciones clínicas más características de las reacciones adversas por glutamato se engloban dentro del «síndrome del restaurante chino» que se describe como la aparición de dolor de cabeza, sensación de ardor en la piel (sobre todo en escote y cara) que posteriormente afecta al resto del cuerpo y se acompaña de náuseas, palpitaciones y en ocasiones incluso pérdida de conocimiento. El cuadro se inicia a los pocos minutos de la ingesta de una alta cantidad de glutamato y cede en 2-3 horas. Actualmente está todavía en controversia el papel del glutamato monosódico como desencadenante de crisis de asma o de patología cutánea (urticaria y/o angioedema). Parece que sí que podría estar relacionado con la clínica de rinitis.
- Acidulantes: Un acidulante es un aditivo alimentario que incrementa la acidez de un alimento o le da un sabor ácido. Entre los diversos acidulantes que se utilizan están los ácidos orgánicos y los ácidos inorgánicos.
- Otros: antiaglomerantes, antiespumantes, gases de envasado, midones, disolventes, entre otros.
- Colorantes: Los colorantes se utilizan en los alimentos para añadir o restaurar el color con el objetivo de mejorar su aspecto visual. Pueden inducir reacciones de urticaria, angioedema (hinchazón), asma, rinitis, eczemas cutáneos, dermatitis de contacto e incluso anafilaxia. Parece que también pueden inducir reacciones pseudoalergicas o anafilactoides. Los colorantes también se han involucrado en otras reacciones afortunadamente bastante infrecuentes tales como dolor de cabeza, migraña, hiperactividad, dificultad de concentración y atención así como artralgias. Desde el punto de vista de su origen, los colorantes alimentarios se pueden clasificar en colorantes naturales [extracto de pimiento (paprika)], minerales y de síntesis. Dentro de los colorantes de síntesis encontramos dos grupos principales:
- Azoicos: Los colorantes azoicos son los que más frecuentemente se han implicado en reacciones adversas. Tartrazina: La tartrazina puede provocar clínica de urticaria en algunos pacientes aunque la prevalencia en la actualidad se sabe que es realmente muy baja. Tampoco queda claro su posible papel como desencadenante de crisis de asma. Sí parece que podría ser responsable de agravar la clínica de dermatitis atópica en algunos pacientes. Amarillo naranja: Se han descrito casos de urticaria, angioedema, eczemas y clínica gastrointestinal debidas a este colorante. Rojo de cochinilla: Es un colorante de síntesis muy utilizado en la industria, sobre todo para la conservación del color de los frutos rojos y de las conservas de marisco. Se han descrito casos de anafilaxia debido a este colorante en los que se ha podido demostrar un mecanismo alérgico mediado por anticuerpos IgE. Rojo carmín o ácido carmínico: Se obtiene a partir de la maceración de las hembras del insecto conocido popularmente como cochinilla (Dactylopius coccus). Es un colorante de color rojo intenso y no debe confundirse con el mismo colorante de origen sintético llamado rojo de cochinilla. Se ha implicado en casos de reacciones adversas y en muchos casos se ha podido demostrar un mecanismo alérgico mediado por anticuerpos IgE. Se han descrito reacciones de urticaria, asma, rinitis e incluso anafilaxia debidas a este colorante. Amarillo tartrazina: Este colorante se ha involucrado en reacciones alérgicas cruzadas con los derivados pirazolónicos (grupo de medicamentos antiinflamatorios donde pertenece el metamizol) así como con múltiples reacciones alérgicas.
- No azoicos: eritrosina, amarillo quinoleína e indigosina. Eritrosina: Es un polvo de color marrón que disuelto proporciona una tonalidad roja y puede presentar reactividad cruzada con la eosina. Según el lugar donde se añadan pueden ser de dos tipos:
- Los que se añaden directamente al alimento y se pueden consumir con ellos. En la Unión Europea se identifican con la letra E seguida de un número de 3 cifras.
- Los que se utilizan para dar un determinado color en el exterior de algunos alimentos y que no se suelen consumir. En la Unión Europea se identifican con la letra C, seguida de un número.
Aditivos que pueden contener trigo:
Almidones modificados: 1400, 1401a, 1402, 1403, 1404, 1405, 1410, 1412, 1414, 1420, 1.422, 1440, 1442, 1450, 1451. Los almidones abundan en los alimentos amiláceos (cereales y patata). El almidón más utilizado es el que se obtiene del maíz.
Polidextrosa E-1200.
E-306 Vitamina E. Son extractos de origen natural ricos en tocoferoles. Pueden ser de trigo, de arroz, de maíz o de soja.
Aditivos que contienen proteína de leche de vaca:
H-4511 caseinato cálcico
H-4512 caseinato sódico
H-4513 caseinato potásico
Aditivos que pueden contener proteína de leche de vaca:
E-101 Riboflavina o lactoflavina: Se utiliza como colorante. Actualmente casi siempre es de origen sintético.
E-270 Ácido láctico, E-325 Lactato sódico, E-326 Lactato potásico, E-327 Lactato cálcico: Tanto el ácido láctico como los lactatos se producen comercialmente a partir de la fermentación bacteriana del almidón y melazas, sin embargo, es posible que el cultivo para iniciar la producción de ácido láctico pueda contener leche.
E-966 Lactitol: Es un azúcar-alcohol sintético producido a partir de la lactosa que es un azúcar que contiene la leche de vaca. Aunque es bastante improbable que este aditivo contenga proteína de leche de vaca, el hecho de provenir de la lactosa hace que no se pueda descartar alguna posible contaminación.
E-472b Ésteres lácticos de los mono y diglicéridos de ácidos grasos, E-481 Estearoil-2-lactilat sódico, E-482 Estearoil-2-lactilat cálcico: Generalmente se producen a partir de grasas vegetales. Sin embargo, también pueden provenir de grasas animales por lo que en caso de provenir de grasas animales bovinos podrían contener proteína de leche de vaca.
Aditivos que contienen huevo:
E-161B Luteína, E-1105 Lisozima
Aditivos que pueden contener huevo:
E-101 Riboflavina: Se utiliza como colorante. Actualmente casi siempre es de origen sintético.
E-322 Lecitina: Actualmente casi siempre se obtiene de la soja, pero, en caso de duda se debe consultar al fabricante.
Aditivos que pueden contener pescado:
Potenciadores del sabor (E-626, E-627, E-628, E-629, E-630, E-631, E-632, E-633, E-634, E-635): Se obtienen a partir de levaduras o de extractos de carne o de peces.
Dra. Teresa Garriga Baraut
