resultados de la búsqueda: asma/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/wwwww/page/www.asocepa.org
¿Puedo hacerme el estudio de alergia a fármacos si estoy embarazada?
El estudio de alergia a medicamentos incluye además de una historia clínica detallada en la que se recoge el nombre del fármaco implicado, el tipo de reacción, el tiempo transcurrido desde el episodio, etc., la realización de pruebas diagnósticas específicas:
- Pruebas cutáneas: consisten en aplicar pequeñas cantidades del fármaco en la piel, mediante punción o inyección superficial, para observar si se produce una reacción local compatible con alergia.
- Pruebas de exposición controlada: implican administrar el medicamento sospechoso en dosis progresivas, bajo estricta supervisión médica, para confirmar o descartar la alergia.
Aunque las pruebas cutáneas conllevan poco riesgo, por sí solas no suelen ser concluyentes, y deben ir acompañadas de una prueba de exposición. En caso de que exista una verdadera alergia, la paciente embarazada podría presentar una reacción grave, con riesgo vital tanto para ella como para el feto
Además del riesgo de la prueba, durante el embarazo existen cambios en el sistema inmunológico de la gestante. Se modula y adapta la respuesta protectora del organismo, cambian las células defensivas, y se reduce la inflamación, todo ello para proteger la viabilidad del feto. Estos cambios pueden alterar la fiabilidad de algunas pruebas diagnósticas, entre ellas las mencionadas en el punto anterior, tanto las cutáneas como las pruebas de exposición.
Por todo esto no se recomienda realizarlas si el fármaco sospechoso no es necesario durante la gestación. Sin embargo, existen situaciones en las que el medicamento es imprescindible y no puede sustituirse por otro sin comprometer la salud materna o fetal. Algunos ejemplos podrían ser la Penicilina en la sífilis gestacional, el Ácido acetilsalicílico (AAS) en mujeres con riesgo de preeclampsia, o la Heparina de bajo peso molecular en casos de trombofilia o síndrome antifosfolípido.
Años atrás las pecientes con estas circunstancias debían someterse a los estudios mencionados, asumiendo el riesgo de presentar una reacción alérgica y de recibir medicación para tratar la reacción contraindicada durante el embarazo. Pero, desde hace más de una década, existe una alternativa segura y eficaz, la desensibilización. Este procedimiento permite administrar el fármaco al que el paciente es alérgico. Consiste en dar el medicamento a dosis y velocidades crecientes, lo que modifica temporalmente la respuesta inmunológica del sujeto permitiendo la tolerancia. Aunque la tasa de éxito de la desensibilización es extraordinariamente alta debe realizarse en entornos hospitalarios controlados, bajo estricta monitorización y supervisión, y por personal altamente cualificado. En el caso de las gestantes, suele realizarse en UCI (unidad de cuidados intensivos) con monitorización materna y fetal.
En conclusión, no se recomienda realizar el estudio de alergia a medicamentos durante el embarazo porque :
- Las pruebas pueden inducir reacciones alérgicas graves.
- Los cambios inmunológicos del embarazo pueden alterar la fiabilidad de los resultados.
- En casos de precisar el fármaco la administración en forma de desensibilización es una alternativa segura y eficaz.
Sònia Gelis, MD, PhD.
Hospital Clínic de Barcelona
¿En qué consiste la Prueba de Exposición Controlada a medicamentos?
La prueba de exposición controlada a medicamentos es el método más fiable para confirmar o descartar alergia a un medicamento.
Cuando un paciente tiene una historia clínica que sugiere alergia frente a un medicamento, se realizarán, siempre que sea posible, pruebas cutáneas con el medicamento sospechoso y/o alternativas, antes de proceder a la Prueba de Exposición Controlada.
La Prueba de Exposición Controlada consiste en administrar nuevamente el medicamento causante de la reacción, siempre que ésta no haya sido grave y siempre que las pruebas cutáneas hayan resultado negativas previamente. Todo el procedimiento se debe llevar a cabo en un Hospital de Día de Alergia, bajo la supervisión estricta de personal sanitario especializado en alergia. La prueba comienza con dosis muy pequeñas del medicamento, que se van aumentando de manera gradual y segura hasta alcanzar la dosis habitual. El paciente permanece en observación durante un tiempo prudencial para evaluar si aparecen síntomas y si estos son compatibles con una reacción alérgica. En caso de presentarse síntomas, se tratarán de inmediato. Además, en la mayoría de los casos, las reacciones suelen ser más leves que la inicial contada por el paciente, debido a la forma controlada en que se realiza la prueba.
Si el alergólogo clasifica la prueba de exposición controlada como positiva, por haber presentado síntomas compatibles, significa que se confirma alergia a ese medicamento y el paciente deberá evitarlo. En caso contrario, se descartará la alergia y podrá utilizarlo de manera segura.
En el caso de que el paciente haya presentado pruebas cutáneas positivas, la reacción previa haya sido grave o la prueba de exposición controlada con el medicamento que causó la reacción haya sido positiva, se administrará de forma controlada una alternativa terapéutica dentro del grupo de medicamentos que se está estudiando.
Irina Sucre
Especialista en Alergología
Reunión Humanidades SEAIC Septiembre 2024
El próximo 13 de septiembre de 2024 tendrá lugar la VI reunión de humanidades SEAIC en el Hospital Ramón y Cajal de Madrid.
![]() VI Reunión humanidades SEAIC septiembre 2024.pdf (1090 descargas )
VI Reunión humanidades SEAIC septiembre 2024.pdf (1090 descargas )
Son Espases incorpora tres nuevos profesionales para consolidar el primer servicio de alergología de Baleares
Son Espases incorpora tres nuevos profesionales para consolidar el primer servicio de alergología de Baleares.
La Junta directiva de la SEAIC se congratula con la contratación de tres Alergólogos en la sanidad pública balear en el hospital de Son Espases. De esta manera se crea el germen del primer servicio de alergología en la sanidad pública balear, demandado durante muchos años por las sucesivas juntas directivas de nuestra sociedad. La población alérgica de las islas Baleares se situará así en igualdad de condiciones en esta prestación sanitaria. con respecto al resto de las autonomías españolas.
Diagnóstico Molecular para Residentes
Los próximos días 8 y 9 de mayo, se celebrará una nueva edición del curso de Diagnóstico Molecular para Residentes de último año de la especialidad de Alergología, que organiza el Hospital Vall d’Hebrón, con el aval de SEAIC. La inscripción es gratuita, pero el número de plazas es limitada.
![]() Programa Diagnóstico Molecular para Residentes 2020 (1398 descargas )
Programa Diagnóstico Molecular para Residentes 2020 (1398 descargas )
Retos de la Alergología para el siglo XXI
Estimados socios,
Se adjunta información de las Jornadas: Retos de la Alergología para el Siglo XXI que se celebrarán el 13 y 14 de Marzo en el Hospital Ramón y Cajal, por si fuera de vuestro interés.
Un cordial saludo,
Darío Antolín
Secretario de la Junta Directiva de la SEAIC
![]() Tríptico Retos de la Alergología para el Siglo XXI (2685 descargas )
Tríptico Retos de la Alergología para el Siglo XXI (2685 descargas )
Actualización de la “Hipótesis de la exposición dual al alérgeno”
La prevalencia de la alergia alimentaria ha aumentado dramáticamente en las últimas dos décadas a nivel mundial, lo que indica que los factores ambientales pueden estar impulsando la progresión de la enfermedad.
Actualmente sabemos que factores como el estilo de vida, los hábitos dietéticos y las interacciones materno-neonatales juegan un papel fundamental en el desencadenamiento de la alergia alimentaria, incluida la composición cualitativa y cuantitativa de la microbiota. Estos factores parecen tener una mayor influencia en las primeras etapas de la vida, observación que ha llevado a la generación de diversas hipótesis para explicar la epidemia de alergia alimentaria en la que nos vemos actualmente inmersos y que incluye la “hipótesis de la exposición dual al alérgeno”.
Clásicamente, se creía que la alergia alimentaria se originaba en el intestino, a través de un fallo en los mecanismos de tolerancia oral. Sin embargo, la observación de que la mayoría de los alérgicos a cacahuete reaccionaban durante la primera exposición oral, llevó a los investigadores a plantear que la sensibilización podría producirse por vías distintas a la vía oral.
La ruta de sensibilización cutánea a alérgenos alimentarios se ha establecido con fuerza en la última década y, actualmente, se está proponiendo la vía respiratoria como otra interesante y potencial ruta de sensibilización a los alérgenos alimentarios.
La “hipótesis de la exposición dual al alérgeno” (a través de la piel y el intestino) se basa en la observación de que los bebés con eczema tienen un alto riesgo de desarrollar alergia alimentaria mediada por IgE. Esta hipótesis establece que el contacto con alérgenos a través de la piel eccematosa puede causar sensibilización alérgica, mientras que es más probable que la exposición a través del tracto gastrointestinal induzca tolerancia inmunológica.
Esta hipótesis evolucionó al profundizar en el conocimiento de la alergia al cacahuete. De esta manera, se determinó que la exposición oral a los alérgenos del cacahuete conduce a tolerancia oral, mientras que la exposición a través de la piel, en ausencia de exposición oral previa, conduce a alergia.
Un ensayo clínico histórico, LEAP (N Engl J Med 2015), demostró claramente que la administración oral temprana y regular de proteínas de cacahuete, en bebés sensibilizados de alto riesgo y no sensibilizados, redujo drásticamente la incidencia de alergia a cacahuete en niños de 5 años, en comparación con bebés que evitaron la ingestión de cacahuete.
Estos hallazgos respaldan la “hipótesis de la exposición dual al alérgeno” y enfatizan la importancia de la exposición oral temprana al cacahuete antes de que pueda ocurrir la sensibilización a través de rutas alternativas.
Años más tarde, los mismos autores (JACI 2018) concluyen, en un nuevo estudio, que el consumo temprano de cacahuete en lactantes con alto riesgo de alergia al cacahuete es alérgeno específico y no previene el desarrollo de otras enfermedades alérgicas ni la sensibilización a otros alérgenos alimentarios o aeroalérgenos, y que el consumo de cacahuete no acelera la resolución del eczema o la alergia al huevo.
Kulis y cols (JACI 2021) proponen una actualización de la “hipótesis de la exposición dual”, con la vía respiratoria como otra potencial ruta de sensibilización a los alérgenos alimentarios. Así, las células dendríticas tanto de la vía respiratoria como de la piel atópica, migran a los ganglios linfáticos regionales donde presentan el alérgeno alimentario a las células T (CD4+) vírgenes que, en un ambiente rico en citocinas innatas, se diferenciarán a TH2 con la producción de citocinas específicas que activarán a los linfocitos B para producir IgE específica de antígeno, mientras que, por el contrario, cuando la exposición inicial se produce por vía oral, las células dendríticas presentan el antígeno alimentario a los linfocitos T (CD4+) vírgenes en los ganglios linfáticos mesentéricos, en un ambiente tolerogénico característico del tracto gastrointestinal, que hará que se diferencien en linfocitos T reguladores, favoreciendo así la tolerancia alimentaria.
En los países en los que la alergia a cacahuete es muy prevalente, y donde el consumo es frecuente, parece que existe una fuente ambiental de cacahuete en el polvo doméstico, así como también en comedores y aulas escolares, donde los niños pasan la mayor parte del tiempo, pudiendo ser inhaladas. Las proteínas de cacahuete dentro del polvo parecen estar estructuralmente intactas y se ha demostrado que contienen epítopos de unión a IgE. Estos autores han demostrado, mediante estudios realizados en ratones y en células humanas, que la vía aérea es una vía factible de sensibilización a alérgenos alimentarios.
No obstante, en la actualidad se desconoce si la sensibilización ocurre exclusivamente a través de una ruta o una combinación de rutas, aunque los autores propugnan que esto difiere entre individuos. Además, no está claro si la exposición por ruta no oral al cacahuete ambiental puede promover la tolerancia en algunas personas. De hecho, los estudios en animales han demostrado que, tanto en la vía respiratoria como en la cutánea, la exposición a antígenos en condiciones no inflamatorias puede inducir tolerancia, y la inmunoterapia epicutánea se está investigando como tratamiento para la alergia al cacahuete.
Los autores defienden que los estudios futuros deben centrarse en el papel de la exposición de las vías respiratorias y la sensibilización a otros alimentos, ya que también se han detectado otras proteínas alimentarias como proteínas de leche y huevo en el polvo doméstico.
Además, no debemos olvidar que, otros factores ambientales como los contaminantes del aire, pueden desempeñar un papel en la sensibilización de las vías respiratorias, dado que las tasas urbanas de alergia alimentaria son más altas que las tasas en las zonas rurales.
Por lo tanto, los autores demuestran, mediante estudios realizados en ratones y en células humanas, que la vía respiratoria puede tener un papel en la “hipótesis de la exposición dual al alérgeno”, al igual que la ruta cutánea. Por último, alientan al desarrollo de nuevas investigaciones, ya que quedan muchas preguntas por resolver, y defienden que la modulación de los componentes ambientales (microbioma, proteoma, metaboloma del entorno doméstico), incluida la eliminación del cacahuete del medio ambiente antes de la exposición oral, podría conducir a la prevención de la alergia alimentaria.
Angélica Feliú Vila. Hospital del Tajo, Aranjuez, Madrid. Comité de Alergia Infantil SEAIC
BIBLIOGRAFÍA
1.- Heine RG. Food Allergy Prevention and Treatment by Targeted Nutrition. Ann Nutr Metab. 2018;72 Suppl 3:33-45. doi: 10.1159/000487380. Epub 2018 Apr 9. PMID: 29631274.
2.- Renz H, Allen KJ, Sicherer SH, Sampson HA, Lack G, Beyer K, Oettgen HC. Food allergy. Nat Rev Dis Primers. 2018;4:17098. doi: 10.1038/nrdp.2017.98. PMID: 29300005.
3.- Wang S, Wei Y, Liu L, Li Z. Association Between Breastmilk Microbiota and Food Allergy in Infants. Front Cell Infect Microbiol. 2022;11:770913. doi: 10.3389/fcimb.2021.770913. PMID: 35096637; PMCID: PMC8790183.
4.- Du Toit G, Roberts G, Sayre PH, Bahnson HT, Radulovic S, Santos AF, Brough HA, Phippard D, Basting M, Feeney M, Turcanu V, Sever ML, Gomez Lorenzo M, Plaut M, Lack G; LEAP Study Team. Randomized trial of peanut consumption in infants at risk for peanut allergy. N Engl J Med. 2015;372(9):803-13. doi: 10.1056/NEJMoa1414850. Epub 2015 Feb 23. Erratum in: N Engl J Med. 2016 Jul 28;375(4):398. PMID: 25705822; PMCID: PMC4416404.
5.- Du Toit G, Sayre PH, Roberts G, Lawson K, Sever ML, Bahnson HT, Fisher HR, Feeney M, Radulovic S, Basting M, Plaut M, Lack G; Immune Tolerance Network Learning Early About Peanut Allergy study team. Allergen specificity of early peanut consumption and effect on development of allergic disease in the Learning Early About Peanut Allergy study cohort. J Allergy Clin Immunol. 2018;141(4):1343-53. doi: 10.1016/j.jaci.2017.09.034. Epub 2017 Oct 31. PMID: 29097103; PMCID: PMC5889963.
6.- Michael D. Kulis, Johanna M. Smeekens, Robert M. Immormino, Timothy P. Moran. The airway as a route of sensitization to peanut: An update to the dual allergen exposure hypothesis. Journal of Allergy and Clinical Immunology. 2021. 148(3);689-693.
7.- McGowan EC, Bloomberg GR, Gergen PJ, Visness CM, Jaffee KF, Sandel M, O’Connor G, Kattan M, Gern J, Wood RA. Influence of early-life exposures on food sensitization and food allergy in an inner-city birth cohort. J Allergy Clin Immunol. 2015;135(1):171-8. doi: 10.1016/j.jaci.2014.06.033. Epub 2014 Aug 13. PMID: 25129677; PMCID: PMC4440482.
AVAIC 2024
XXXI JORNADA DE CLAUSURA AVAIC.
14 y 15 de junio.
Organizada por la Asociación Valenciana de Alergología e Inmunología Clínica (AVAIC), en el Hospital de Sagunto.
Oferta de trabajo
Hospital de San Pedro (Logroño).
Consultar en Empleo.
DESENSIBILIZACIONES A MEDICAMENTOS
En los últimos años se ha incrementado el uso de quimioterápicos y de anticuerpos monoclonales para el tratamiento del cáncer, asociando a su vez un mayor número de reacciones de hipersensibilidad debidas a estos fármacos. Las reacciones alérgicas son imprevisibles, potencialmente graves, y pueden conllevar la restricción en el uso de tratamientos de primera línea, y como consecuencia, generar un gran impacto en la supervivencia y en la calidad de vida del paciente.
Las manifestaciones clásicas de las reacciones oscilan desde leves, con afectación cutánea como picor o habones, hasta shock anafiláctico de compromiso vital. Pero la presentación puede ser atípica como ocurre con el dolor asociado a las reacciones por taxanos, o a los escalofríos y la fiebre descritos con oxaliplatino y los anticuerpos monoclonales. Las reacciones tardías tras la quimioterapia, que suelen aparecer tras 24 horas de la infusión, pueden deberse a la vida media prolongada de los anticuerpos monoclonales y a la administración de premedicación.
El término desensibilización se utiliza para describir el proceso mediante el cual se modifica la respuesta inmune del paciente para generar tolerancia temporal, y se basa en modelos in vitro e in vivo que demuestran que mastocitos y basófilos pueden inhibirse mediante el incremento progresivo de dosis de antígeno, desactivando señales de transducción y liberación de mediadores. Los protocolos de desensibilización se han utilizado con éxito con antibióticos, antiquimioterápicos, anticuerpos monoclonales y otros fármacos, en pacientes con reacciones de hipersensibilidad mediadas y no mediadas por IgE.
Debe considerarse en aquellos pacientes cuyas reacciones sugieran un mecanismo tipo I y tipo IV sin terapia alternativa o en aquellos cuya terapia alternativa tenga menor valor o pueda inducir más efectos secundarios. Se pueden realizar desensibilizaciones en pacientes de cualquier edad y en mujeres embarazadas cuando no hay tratamientos alternativos, o cuando retrasar un tratamiento puede acortar la vida. El proceso de desensibilización es seguro, se ha demostrado que las reacciones que ocurren generalmente son leves y menos graves que la reacción inicial del paciente, sin haberse descrito fallecimientos. Deben realizarse por alergólogos entrenados en los protocolos personalizados y en el manejo de las posibles reacciones.
No se debe desensibilizar a los pacientes que hayan presentado reacciones de hipersensibilidad de tipo II y III, reacciones descamativas, síndrome de Stevens–Johnson, necrolisis epidérmica tóxica, porque pequeñas cantidades del fármaco pueden inducir reacciones potencialmente fatales.
Durante los días 1 y 2 de diciembre de 2017 tuvo lugar el Curso de Avances en Desensibilización a Medicamentos (DDIM) en la Universidad Internacional de Catalunya (UIC) en Barcelona. Se trata de un evento anual internacional monográfico en desensibilización a fármacos, que cuenta con expertos de talla mundial como la Profesora Mariana Castells, Catedrática de la Universidad de Harvard.
María Rueda García
Alergóloga
Servicio de Alergología y Neumología, Hospital Quirón, Barcelona
Diagnóstico
En toda consulta médica, el paso previo para tratar a un paciente consiste en realizar un diagnóstico correcto. Los dos pilares básicos sobre los que se establece el diagnóstico de alergia a venenos de himenópteros son la historia clínica y el estudio alergológico, que consiste en la realización de las pruebas de alergia que se realizan sobre la piel del paciente y mediante un análisis de sangre específico.
Estas pruebas diagnósticas, así como el tratamiento específico de la alergia al veneno de abejas y avispas, son realizadas por especialistas en alergología, generalmente en un hospital.
Con ello se pretende demostrar la existencia de los anticuerpos IgE específicos frente a un determinado veneno. Esa IgE, como antes se ha comentado, es la responsable de la reacción presentada por el paciente. El diagnóstico de alergia se realiza mediante la conjunción de una historia sugestiva de alergia y unas pruebas, bien en piel o en sangre, positivas.
La Asociación Provincial de Apicultores Segovianos dedicó su XII Jornada a las patologías relacionadas con estos insectos
Fuente: M.G. – Segovia para eladelantado.com
La Asociación Provincial de Apicultores Segovianos (APASE) celebró ayer en el Centro “Aniano Bravo” de Segovia la decimosegunda edición de las Jornadas Apícolas que desde 1996 sirven de punto de encuentro para los profesionales de este sector.
Este año, los apicultores segovianos han dedicado esta reunión a uno de los principales problemas que abordan a la hora de trabajar en las colmenas, como es el de las alergias a las picaduras de estos insectos himenópteros, que suelen causar no pocos quebraderos de cabeza a los profesionales.
La doctora María Isabel Esteban, médica adjunta de la Unidad de Alergología del Hospital General de Segovia, analizó los pormenores derivados de las alergias producidas por la picadura de estos insectos, y aseguró que el 80 por ciento de la población que padece alergias a los himenópteros en Segovia son a las avispas, mientras que sólo el 10 por ciento lo son a las abejas.
Pese a estas cifras, la doctora Esteban precisó que sólo el tres por ciento de la población tiene reacciones generalizadas a esta picadura, y únicamente el uno por ciento de los casos provocan serios problemas de salud o incluso la muerte.
La alergóloga destacó ante los apicultores la importancia de identificar los síntomas de la alergia, que pasan desde el picor y el enrojecimiento e hinchazón de la piel hasta las dificultades respiratorias, sudoración o bajadas de tensión, y señaló que una vez detectados “es conveniente acudir a la consulta de alergias para establecer una inmunoterapia de vacunación para evitar reacciones inesperadas”.
Asimismo, señaló que ante la picadura de una avispa o una abeja, las medidas más eficaces son la aplicación de hielo sobre la zona afectada para eliminar el veneno, así como la de algún medicamento antihistamínico para prevenir cualquier reacción; así como acudir al centro médico más cercano en el caso de que los síntomas no remitan.
La amenaza de plaguicidas y clima
El uso en ocasiones indiscriminado de plaguicidas para proteger los cultivos, así como las consecuencias derivadas del cambiop climático están generando una seria preocupación entre los apicultores, que ven como lenta pero progresivamente sus colmenas tienen cada vez menos abejas.
El responsable de Apicultura de UCCL, Juan Carlos Pérez Domingo, destacó que las colonias de abejas “son muy sensibles a los cambios de temperatura y a los compuestos químicos cada vez más potentes que se usan para la eliminación de las plagas”, y abogó por una mayor sensibilización social a la hora de abordar este problema. “No hay que olvidar que sin las abejas no es posible la polinización y hay muchas especies vegetales que dependen de las abejas para su mantenimiento”. En cuanto a la problemática general del sector, señaló que los cerca de 10 apicultores que en Segovia se dedican profesionalmente a esta actividad producen anualmente entre 15 y 20 kilos de miel por colmena, aunque este año, las circunstancias climatológicas han reducido sensiblemente la producción, lo que ha obligado a encarecer el precio de venta al público.
Más allá de la piel
La dermatitis atópica es una condición dermatológica cuya cronicidad afecta la calidad de vida de pacientes pediátricos y de sus cuidadores.
A menudo nuestros esfuerzos terapéuticos se centran en tratar lo más visible, olvidándonos o subestimando las heridas y cicatrices más profundas e invisibles.
El artículo “Skin Disease in Children: Effects on Quality of Life, Stigmatization, Bullying, and Suicide Risk in Pediatric Acne, Atopic Dermatitis, and Psoriasis Patients” se centra en investigar las consecuencias emocionales que pueden desencadenaralgunas patologías dermatológicas crónicas, entre ellas la dermatitis atópica.
El peso emocional de la dermatitis atópica es más extenso que el prurito que puede manifestar. La carga emocional producida por la percepción negativa de la propia imagen corporal dificulta las relaciones sociales con otros coetáneos o incluso con los familiares más cercanos.
Los padres u otros familiares manifiestan a menudo sensación de frustración, agotamiento, culpabilidad e impotencia que inconscientemente puede repercutir en la relación con el menor y alterar las dinámicas familiares.
Se ha observado que pacientes los pediátricos con dermatitis atópica sufren alteraciones del comportamiento (mayor dependencia, aflicción, trastornos del sueño) similares a las que pueden padecer los pacientes pediátricos con otras enfermedades crónicas de mayor afectación sistémica.
El prurito les limita no sólo en sus casas, sino también fuera, en las actividades de ocio y extraescolares. Les exponen a actos de bulling que a veces conllevan a estados de ansiedad e incluso depresión que, en ocasiones, por suerte raras, pueden conducir a ideas autolíticas e intento de suicidio.
Para frenar esa deriva es necesario implantar herramientas para aquellas figuras que a todos los niveles son referencia en la vida del menor:
- A los padres, cuidadores principales, hay que educarles sobre los diferentes aspectos de la enfermedad y ofrecerles herramientas saludables para saber resolver conflictos y asegurar una armonía familiar.
- A los educadores hay que instruirles para que sean capaces de desarrollar un ambiente escolar que ofrezca apoyo al menor. Programas escolares dirigidos a entrenar al profesorado a reconocer precozmente actos de bulling y favorecer la inclusión y relación entre compañeros.
- A los médicos para que seamos capaces de tratar el paciente de manera global y no sólo las lesiones físicas de la enfermedad. Para que no nos limitemos en la apariencia del cuadro cutáneo, sino investigando también componentes emocionales, derivar a otros especialistas si fuera necesario, o poniendo en contacto al paciente y la familia con otros pacientes que sufran o haya sufrido de la misma condición. Además de intentar una decisión compartida médico-paciente de la mejor línea terapéutica que tenga en cuenta las prioridades del paciente, y así fortalecer la relación médico-paciente.
Concluyendo, la dermatitis atópica es una patología con gran impacto en todos los niveles de la vida del paciente, tanto físico como psicológicos. Se necesita de una visión multidisciplinar que incluya a todas las figuras capaces de mejorar la calidad de vida del paciente y limitar las afecciones de la dermatitis atópica, que va “mas allá de la piel”.
Nicola Giangrande, Hospital público da Mariña, Burela, Lugo. Comité de Alergia Infantil. SEAIC.
Diagnóstico Molecular para Residentes
Los próximos días 26 y 27 de noviembre de 2021, se celebrará una nueva edición del curso de Diagnóstico Molecular para Residentes de último año de la especialidad de Alergología, que organiza el Hospital Vall d’Hebrón, con el aval de SEAIC. La inscripción es gratuita, pero el número de plazas es limitada.
![]() Programa Diagnóstico Molecular para Residentes 2021 (1616 descargas )
Programa Diagnóstico Molecular para Residentes 2021 (1616 descargas )
REACCIONES TRAS LA PICADURA
El veneno, tanto de abejas como de avispas, es la suma de diferentes sustancias, muchas de ellas tóxicas, que por sí mismas producen irritación en el cuerpo humano.
Reacciones por la acción propia del veneno
Tras una picadura de abejas o avispas se produce una reacción en la piel que generalmente es de corta duración, con enrojecimiento e hinchazón alrededor del sitio de la picadura, de un diámetro menor de 10 cm, dolor más o menos intenso dependiendo del lugar seguido de picor, de unas pocas horas de duración, aunque en algunas ocasiones puede durar más tiempo.
(Figura 17).
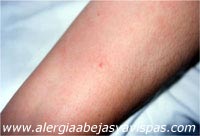
Generalmente estas aparecen rápidamente tras la picadura y se resuelven en unas pocas horas.
Son respuestas de los tejidos a los componentes del veneno con un alto poder farmacológico y enzimático.
En individuos con un buen estado general de salud y no alérgicos al veneno de abeja o avispa, se ha demostrado que se pueden soportar bastante bien de 1 a 25 picaduras.
Se ha estimado que los efectos tóxicos aparecen a partir de 50 picaduras y que la dosis letal para un niño sería de 100 picaduras y de 500 picaduras para un adulto. Estos efectos tóxicos pueden afectar a la piel, músculos, riñón, hígado, sistema nervioso y pueden producir alteraciones de la coagulación y ruptura de los glóbulos rojos.
Reacciones locales extensas
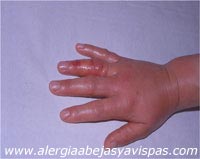
Consisten en una zona de inflamación alrededor del sitio de la picadura, con un diámetro superior a los 10 cm y que permanece más de 24 horas.
Se acompañan de dolor, picor, enrojecimiento y endurecimiento.
Cuando la picadura se produce en una extremidad, la inflamación puede afectar a 2 articulaciones contiguas.
(Figura 18).
En estos pacientes, posteriores picaduras con frecuencia vuelven a producir reacciones locales extensas pero raramente reacciones generalizadas (menos del 5%).
Reacciones generalizadas: Anafilaxia.
En individuos alérgicos una simple picadura bastará para provocar un cuadro general con, ronchas o habones, dificultad para respirar, mareo… Estos síntomas, con afectación de diferentes órganos del cuerpo, son lo que llamamos una reacción anafiláctica o anafilaxia.
Ante un cuadro de anafilaxia la rapidez a la hora de administrar el tratamiento adecuado determinará la eficacia del mismo. Se debe recibir de forma inmediata atención médica.
Ante la sospecha de un cuadro de anafilaxia el médico indicará fundamentalmente la administración de adrenalina y otros fármacos, como antihistamínicos o corticoides, para reducir los síntomas posteriores. Aunque se haya recibido un tratamiento médico inmediato debe transportarse al paciente a un hospital para mayor control. El tratamiento en caso de shock requiere líquidos intravenosos y medicamentos que ayuden al corazón y al sistema circulatorio a realizar su trabajo.
El riesgo de padecer una reacción generalizada (sistémica) tras una nueva picadura depende de varios factores como son:
- Gravedad de la reacción previa.
Tras reacción local extensa menos del 5% desarrollan reacción generalizada. Tras reacción generalizada leve el 15-20% desarrollan reacción sistémica. Tras reacción sistémica grave más del 50% presentan una nueva reacción sistémica. - Edad.
La mayor parte de las muertes que siguen a una picadura de himenóptero ocurren entre la población adulta. Sólo el 16% de los niños con reacciones sistémicas leves presentan otra reacción sistémica leve al ser nuevamente picados.
Pero si la reacción ha sido moderada o grave, la posibilidad de que se repita en caso de repicadura es del 32%.
Dermatitis atópica en niños: lo último en tratamientos y futuro del manejo en 2025
La dermatitis atópica (DA) es la enfermedad inflamatoria cutánea más frecuente en la infancia y representa un verdadero desafío clínico por su curso crónico-recidivante y el importante impacto que genera en la calidad de vida de los niños y sus familias. En los últimos cinco años, las opciones terapéuticas se han ampliado de manera notable gracias al desarrollo de nuevos fármacos biológicos e inhibidores de JAK. La guía EuroGuiDerm 2025 (segunda actualización de la guía europea) incorpora en su última versión las novedades más relevantes para el manejo de la DA en población pediátrica.
La principal novedad del documento europeo radica en las terapias sistémicas avanzadas para la DA grave. En este escenario, cuando la enfermedad no se controla con un tratamiento tópico optimizado, la EuroGuiDerm 2025 recomienda como primera opción los biológicos. Actualmente existen tres aprobados en población pediátrica: dupilumab, autorizado desde los 6 meses de edad; y lebrikizumab y tralokinumab, indicados a partir de los 12 años. Dupilumab sigue siendo el fármaco de referencia por su amplio rango de edad y su perfil de seguridad favorable. Los anti-IL-13 selectivos ofrecen una eficacia comparable y, en el caso de lebrikizumab, la ventaja de una administración mensual en fase de mantenimiento, lo que mejora la adherencia.
Junto a ellos, los inhibidores orales de JAK se consolidan como una alternativa eficaz. La guía incluye baricitinib, aprobado desde los 2 años, así como abrocitinib y upadacitinib, autorizados a partir de los 12 años. Estos fármacos destacan por su inicio de acción rápido y su alta eficacia en la reducción del prurito y las lesiones. Sin embargo, requieren un seguimiento analítico estrecho debido a potenciales efectos adversos (hematológicos, metabólicos, cardiovasculares e infecciosos), por lo que se reservan a pacientes seleccionados, especialmente cuando no hay acceso o respuesta a biológicos.
Cuando los biológicos y los inhibidores de JAK no están disponibles, la ciclosporina A se mantiene como una opción válida en ciclos cortos bajo supervisión especializada, siendo el único inmunosupresor aprobado en pediatría. Otros inmunosupresores, como metotrexato, azatioprina o micofenolato mofetilo, se utilizan de forma off-label, aunque con evidencia limitada.
A pesar de estos avances, los pilares básicos del tratamiento permanecen inalterables. La restauración de la barrera cutánea mediante el uso sistemático de emolientes continúa siendo el fundamento de toda estrategia terapéutica. Se recomienda su aplicación al menos dos veces al día en toda la superficie corporal, incluso en áreas sin lesiones visibles. La llamada “regla del minuto”, que consiste en aplicar el emoliente en el primer minuto tras el baño, mejora la hidratación y previene la pérdida transepidérmica de agua. Los baños, lejos de estar contraindicados, forman parte del tratamiento si se realizan de forma breve, con agua tibia y limpiadores syndet, seguidos de un secado suave sin fricción.
De forma paralela, el control de factores ambientales —evitar fibras irritantes, reducir la exposición a alérgenos en pacientes sensibilizados, mantener una humedad ambiental estable y limitar irritantes como detergentes o humo de tabaco— contribuye a disminuir los brotes y la severidad. Los programas educativos para pacientes y familias son también un componente esencial, ya que mejoran la adherencia, el manejo diario de la enfermedad y el bienestar psicológico de los afectados.
En el abordaje de los brotes agudos, la primera línea continua siendo el tratamiento tópico. Los corticoides tópicos se recomiendan de manera individualizada según la edad, la localización y la intensidad de las lesiones, en pautas de 1–2 aplicaciones diarias durante un máximo de dos semanas. En zonas sensibles o en casos que requieren mantenimiento prolongado, los inhibidores de la calcineurina (tacrolimus 0,03% y pimecrolimus) son una alternativa no esteroidea clave, indicados desde los 2 años y, en algunos países, desde los 3 meses en el caso de pimecrolimus. Su uso intermitente, dos veces por semana en fases de mantenimiento (“estrategia proactiva”), reduce de forma significativa las recaídas. La guía también contempla el empleo de vendajes húmedos con corticoides de baja o media potencia en brotes extensos y refractarios, así como la fototerapia en adolescentes cuando el tratamiento tópico resulta insuficiente, aunque con un grado de recomendación menor. El uso de corticoides orales no se aconseja de manera rutinaria y debe reservarse únicamente como terapia puente en brotes graves, en ciclos cortos y siempre con monitorización estrecha.
Finalmente, las estrategias de modulación del microbioma se han consolidado como un campo clave en la investigación de la dermatitis atópica. Los probióticos —sobre todo combinaciones de Lactobacillus y Bifidobacterium— han mostrado cierto beneficio en formas moderadas-graves, mientras que los prebióticos (como FOS y GOS) favorecen el crecimiento de bacterias protectoras y refuerzan la barrera cutánea. Su combinación en simbióticos parece especialmente útil en niños a partir del primer año de vida. Además, se están desarrollando terapias innovadoras como los probióticos tópicos con cepas como Roseomonas mucosa o Staphylococcus hominis, capaces de reducir la inflamación y limitar la colonización por S. aureus. Aunque aún faltan estudios que definan qué cepas, dosis y duración son más eficaces, todo apunta a que el microbioma jugará un papel decisivo en el futuro de la dermatitis atópica pediátrica.
En conclusión, la EuroGuiDerm 2025 refleja el cambio de paradigma en la dermatitis atópica pediátrica. Los biológicos y los inhibidores de JAK se consolidan como pilares en los casos graves, sin perder de vista que la base del tratamiento sigue siendo la restauración de la barrera cutánea, el control ambiental y la educación familiar. El f uturo apunta hacia una medicina cada vez más personalizada, en la que la elección del tratamiento dependerá del fenotipo y endotipo clínico, la edad y las comorbilidades de cada paciente con el objetivo último de mejorar la calidad de vida de los niños y los adolescentes afectados.
Autora: Dra. Ana Láinez Nuez. Servicio de alergología, Hospital Vithas Turia, Valencia, Comité de Alergia Infantil SEAIC
- Wollenberg A, Kinberger M, Arents B, Aszodi N, Barbarot S, Bieber T, et al. European Guideline (EuroGuiDerm) on atopic eczema: Living update. J Eur Acad Dermatol Venereol. 2025;39(7):1537–66. doi:10.1111/jdv.20639.
Sesión CAJMIR octubre 2025
Dermatitis de contacto en la infancia: panorama actual y perspectivas futuras.
- Miércoles 29 de octubre de 2025 a las 20:00 horas.
- Ponente: Ana Laínez. Hospital Vithas Turia, Valencia.
- Enlace a la sesión en Zoom
- Puedes consultar todas las sesiones CAJMIR aquí.
Condolencias por el fallecimiento de la Dra. Morales
Apreciados socios:
De nuevo la tragedia se ceba en los miembros de la SEAIC. Ayer falleció trágicamente en accidente de circulación la Dra. Carmen Morales Amodeo, socia de la SEAIC desde 1983. Sevillana de nacimiento y formada en Valencia, últimamente trabajaba en el servicio de Alergia del Hospital de Huelva.
La Junta Directiva de la SEAIC desea expresar su más sentido pésame por este suceso a sus familiares, amigos y compañeros de trabajo.
Descanse en Paz.
NB: Asimismo, deseamos una pronta recuperación a su acompañante en este trágico suceso, también alergóloga y miembro de la SEAIC, la Dra. Cesárea Sánchez Hernández.
Dermatitis Alérgica de Contacto en niños: Una realidad cada vez más frecuente
Situación actual y epidemiología
Durante mucho tiempo se pensó que la dermatitis alérgica de contacto (DAC) era una enfermedad exclusiva del adulto. Sin embargo, estudios recientes revelan una prevalencia similar a la de adultos, con casos descritos incluso en lactantes (1). Se estima que hasta un 16–20% de la población pediátrica está sensibilizada a algún alérgeno, aunque muchos casos no se diagnostican porque los síntomas se confunden con otras afecciones más comunes, como la dermatitis atópica (DA) (1,2). De hecho, menos del 10% de las pruebas epicutáneas se realizan en niños, lo que contribuye a este infradiagnóstico (1).
Dermatitis atópica y dermatitis alérgica: ¿cómo se relacionan?
La DAC y la DA pueden coexistir y a menudo se solapan, ya que ambas provocan inflamación y picor. Más de un tercio de los niños con DAC tienen también DA (1), y en muchos casos, los productos utilizados para tratar la piel atópica contienen ingredientes sensibilizantes que agravan los síntomas (1). Esta superposición puede dificultar el diagnóstico y retrasar el tratamiento adecuado.
En niños con DA, debe sospecharse una DAC cuando la dermatitis es recalcitrante al tratamiento convencional, presenta una distribución atípica (como afectación localizada de párpados, labios, manos, pies o zona del pañal), o empeora con el uso de productos destinados al cuidado de la piel atópica, los cuales pueden contener alérgenos como fragancias, lanolina o conservantes. También debe considerarse la DAC si las lesiones se localizan en áreas en contacto con cosméticos, cremas, ropa, joyas, materiales escolares o deportivos. En estos casos, la realización de pruebas epicutáneas permite identificar alérgenos relevantes y guiar el tratamiento (1,3).
¿Cómo se diagnostica?
El diagnóstico de la DAC en niños se basa en la historia clínica detallada y en la realización de pruebas epicutáneas, que son el método de referencia para identificar alérgenos causantes. Estas pruebas consisten en aplicar parches con alérgenos sobre la espalda del niño, retirarlos a las 48 horas, y realizar segunda lectura a las 72-96 horas. También se puede complementar con pruebas como el ROAT (Repeat Open Application Test), una prueba sencilla, no invasiva, que se utiliza para evaluar si un producto concreto (como una crema, cosmético o medicamento tópico) está causando una DAC. Es especialmente útil en niños o cuando no es posible realizar pruebas epicutáneas estándar (3,4).
En 2015, la EAACI (European Academy of Allergy and Clinical Immunology) propuso una batería reducida de alérgenos como herramienta práctica y segura para facilitar el diagnóstico en población pediátrica (5). Con el tiempo, la experiencia clínica y nuevas evidencias han puesto de manifiesto la necesidad de considerar también alérgenos emergentes, cada vez más presentes en productos infantiles como la metilisotiazolinona aislada, hidroperóxidos de limoneno y linalol, benzofenonas, 3-dimetilaminopropilamina (DMAPA), isobornil acrilato y clorhexidina. Además, se recomienda adaptar las pruebas a la exposición individual de cada paciente y complementarlas con productos propios y alérgenos actuales, con el objetivo de optimizar la precisión diagnóstica en niños (6-8).
¿Cuáles son los alérgenos más frecuentes?
En los niños, los alérgenos más comunes que pueden causar DAC incluyen (8-13):
- Metales: como el níquel, cloruro de cobalto y dicromato potásico, presentes en objetos de uso cotidiano como bisutería, gafas, relojes, calzado, ropa, juguetes, videoconsolas, teléfonos móviles, tablets, aparatos de ortodoncia, botas, sandalias o material deportivo.
- Conservantes: destacan la metilisotiazolinona (MI) y la metilcloroisotiazolinona (MCI), que se encuentran en productos como el slime, pinturas, productos de limpieza y equipamiento deportivo. Otro conservante importante es el formaldehído, que puede estar presente en algunas toallitas infantiles.
- Fragancias: como las mezclas de fragancias I y II, el bálsamo del Perú, y los hidroperóxidos de linalol y limoneno, que se utilizan en cosméticos, medicamentos tópicos y productos de limpieza.
- Emolientes: como la lanolina y el propilenglicol, habituales en cosméticos, bálsamos labiales y medicamentos de aplicación tópica.
- Tensoactivos: derivados del aceite de coco como la cocamidopropil betaína (CAPB) y su principal fracción alergénica, la 3-dimetilaminopropilamina (DMAPA), presentes en champús, acondicionadores y detergentes.
- Parafenilendiamina (PPDA): sustancia empleada en tatuajes de henna y tintes capilares.
- Colofonia: una resina procedente de la savia del pino, utilizada en adhesivos, apósitos, tintas, cosméticos, productos farmacéuticos y material escolar.
- Antibióticos tópicos: como la neomicina y la bacitracina, ampliamente utilizados en cremas y pomadas.
Además de los alérgenos clásicos, en los últimos años se han identificado alérgenos emergentes en la población pediátrica. Entre ellos destacan la benzisotiazolinona, presente en ropa, calzado y detergentes (5); la acetofenona azina, un derivado de la goma EVA presente en espinilleras y calzado infantil (6); el isobornil acrilato (IBOA), utilizado en dispositivos médicos como las bombas de insulina (4); la benzofenona-4, presente en algunos protectores solares; y la clorhexidina, cuyo uso cada vez más frecuente en antisépticos se ha relacionado con un aumento de casos de sensibilización (8–13).
Estrategias de prevención
Una de las estrategias más prometedoras es el enfoque PEAS (Pre-Emptive Avoidance Strategy), que propone evitar desde el inicio los alérgenos más comunes en productos infantiles. Esta medida preventiva puede aplicarse incluso sin diagnóstico previo, especialmente en niños con piel sensible o antecedentes de dermatitis, para prevenir sensibilizaciones en la población pediátrica (14).
Manejo y tratamiento
El tratamiento principal es la evitación del alérgeno, una vez identificado mediante pruebas epicutáneas. Para controlar los brotes, se utilizan corticoides tópicos suaves, inmunomoduladores y emolientes para restaurar la barrera cutánea. En casos más graves, puede ser necesaria la fototerapia o tratamiento sistémico (3,4). El seguimiento debe incluir educación continua a las familias, revisión de productos y apoyo emocional, ya que un manejo adecuado mejora significativamente la calidad de vida del niño y su entorno (1,14).
Autora: Dra. Ana Láinez Nuez. Servicio de alergología, Hospital IMED Valencia. Comité de Alergia Infantil SEAIC
Bibliografía
- Neale H, Garza-Mayers AC, Tam I, Yu J. Pediatric allergic contact dermatitis. Part I. Clinical features and common contact allergens in children. J Am Acad Dermatol. 2020. doi:10.1016/j.jaad.2020.11.002
- Ortiz Salvador JM, et al. Dermatitis alérgica de contacto pediátrica. Actas Dermosifiliogr. 2017. doi:10.1016/j.ad.2016.12.018
- Neale H, et al. Pediatric allergic contact dermatitis. Part II. J Am Acad Dermatol. 2020. doi:10.1016/j.jaad.2020.11.001
- Young K, et al. Pediatric allergic contact dermatitis registry patch testing results from 2016–2022. J Am Acad Dermatol. 2023. doi:10.1016/j.jaad.2023.01.016
- de Waard-van der Spek FB, Darsow U, Mortz CG, et al. EAACI position paper for practical patch testing in allergic contact dermatitis in children. Pediatr Allergy Immunol. 2015;26(7):598–606. doi:10.1111/pai.12463
- Ortiz Salvador JM, Esteve Martínez A, Subiabre Ferrer D, et al. Dermatitis alérgica de contacto pediátrica. Actas Dermosifiliogr. 2017;108(6):571–578. doi:10.1016/j.ad.2016.12.018
- Felmingham C, Davenport R, Bala H. Allergic contact dermatitis in children and proposal for an Australian Paediatric Baseline Series. Australas J Dermatol. 2019;60(4):308–313. doi:10.1111/ajd.13169
- Yu J, Atwater AR, Brod B, et al. Pediatric Baseline Patch Test Series: Initial Findings of the Pediatric Contact Dermatitis Workgroup. Dermatitis. 2018;29(4):206–212. doi:10.1097/DER.0000000000000353
- Lidén C, White I. Increasing non-cosmetic exposure and sensitization to isothiazolinones. Contact Dermatitis. 2024. doi:10.1111/cod.14433
- Manière I, et al. Sensitization properties of acetophenone azine: a new skin sensitizer identified in textiles. Contact Dermatitis. 2023. doi:10.1111/cod.14284
- Magdaleno-Tapial J, et al. Allergic contact dermatitis to chlorhexidine in pediatric patients. Pediatr Dermatol. 2019. doi:10.1111/pde.13808
- Heurung AR, Raju SI, Warshaw EM. Dermatitis. 2014;25(1):3–10. doi:10.1097/DER.0000000000000025
- Moral L, et al. Allergic contact dermatitis to chlorhexidine in children. Allergol Immunopathol (Madr). 2024;52(6):33–39. doi:10.15586/aei.v52i6.1171
- Hill H, et al. Pre-emptive avoidance strategy (PEAS). Expert Rev Clin Immunol. 2016. doi:10.1586/1744666X.2016.1142373
Consejos para disfrutar de las navidades a pesar de la alergia alimentarias
Como sabemos, la temporada navideña suele estar llena de alegrías e ilusiones, pero puede resultar una época estresante y un desafío si su hijo padece de alergias alimentarias, ya que representa un momento especialmente crítico al aumentar el riesgo de sufrir una reacción alérgica. Los motivos pueden ser diversos:
- Celebraciones fuera del hogar, que conllevan un menor control sobre la manipulación y preparación de los alimentos.
- Menús navideños que incluyen alimentos que causan con frecuencia reacciones alérgicas como el huevo, la leche, frutos secos, pescados, mariscos y frutas, presentes en muchos platos y productos consumidos durante las fiestas, por lo que el riesgo de ingestión accidental por parte de los niños es mayor.
- No disponer de un etiquetado con la información completa y detallada de los alérgenos que contienen los productos que se consumen.
- En esta época se ingieren alimentos que no se toman de forma habitual en la dieta el resto del año, por lo que los niños tendrán contacto por primera vez con ellos.
- En la mesa se sirve una amplia variedad de platos, lo cual aumenta el riesgo de contaminación cruzada cuando existe una alergia alimentaria.
Por todas estas circunstancias, es necesario extremar las precauciones que se deben seguir y adaptar los platos que se preparen a las necesidades de los niños para evitar reacciones alérgicas. Con la intención de que los padres se sientan más seguros y preparados para minimizar los riesgos durante las Navidades, recopilamos las siguientes recomendaciones:
- Si han decidido viajar, deben tener muy en cuenta una serie de factores como la gastronomía, el medio de transporte, el idioma y la atención sanitaria del país de destino.
- Si deciden acudir a un restaurante, deben leer con atención la carta de alérgenos e informar a su camarero sobre las alergias alimentarias. Si lo considera necesario, solicite hablar con el gerente y/o el cocinero para que no tenga ninguna duda de que la cocina ha sido informada y resolver cualquier inquietud.
- Si es en tu casa: aunque implique mayor esfuerzo, ganarás en seguridad y tranquilidad, ya que decidirás el menú y tendrás el control en la elección de los ingredientes, preparación y manipulación de los alimentos que se servirán.
- Si os invitan a comer fuera, comuníquese con anticipación con el anfitrión, es importante que la persona que organiza la comida conozca las alergias de su hijo, así como las medidas de prevención necesarias en la manipulación y preparación de los alimentos.
- Ofrézcase a colaborar con el anfitrión en la creación y adaptación de un menú seguro, incluyendo preferiblemente recetas que no contengan los alimentos implicados, garantizando de esta manera que no se produce su ingestión accidental. Las asociaciones de pacientes con alergias alimentarias ofrecen en sus páginas web recetas alternativas para satisfacer necesidades dietéticas específicas o por categorías libres del alérgeno alimentario.
- Debe leer correctamente los etiquetados: es importante conocer la composición detallada de todos los productos que se van a consumir para identificar los alérgenos que contienen.
- Evitar la exposición por inhalación: algunos niños con alergia alimentaria pueden presentar síntomas cuando respiran los vapores que desprenden algunos alimentos durante su cocción.
- Conocer las medidas de prevención en la preparación de las comidas tales como lavarse las manos antes y después de manipular alimentos, limpiar la superficie de preparación, utilizar recipientes y utensilios diferentes para evitar su contaminación cruzada.
- Al preparar la mesa, mantener los alimentos libres de alérgenos en una ubicación diferente, recuerde usar utensilios para servir por separado cada plato y no usar fuentes compartidas con la intención de evitar contaminación cruzada.
- Controlar los alimentos que se comen por primera vez. En estas fechas se prueban algunos alimentos potencialmente alergénicos y con mucha frecuencia encubiertos.
- Es importante proporcionar al niño con alergia alimentaria un entorno lo más inclusivo posible, brindándole una experiencia que le permita desarrollar más autonomía y ampliar sus habilidades sociales. Las restricciones excesivas (ej: aislamiento a la hora de las comidas o limitar la participación del niño en las celebraciones) podrían resultar en un aislamiento social y sentimientos asociados de depresión o ansiedad.
Por último, además de todas las precauciones anteriores es imprescindible tener en cuenta las siguientes consideraciones generales:
- Es muy importante que sepan reconocer los síntomas de una reacción alérgica y valorar su gravedad, con el fin de instaurar de forma precoz el tratamiento más adecuado.
- Siempre deben disponer del tratamiento para una reacción alérgica como son la adrenalina autoinyectable, antihistamínicos y/o corticoides pautados por su alergólogo.
- Tanto los padres como el niño deben saber reconocer qué alimentos están implicados y deben evitar. La educación del niño sobre su alergia alimentaria es esencial para conseguir evitar reacciones no deseadas.
Las fechas navideñas se acercan, no son pocas las tentaciones que nos empujan a celebrar unas fiestas como las de toda la vida, pero por segundo año consecutivo continúan condicionadas por la pandemia de Coronavirus. Ahora más que nunca, debemos respetar y cumplir las recomendaciones y restricciones en vigor dadas por las autoridades sanitarias frente al COVID 19. Con ello, evitaremos poner en riesgo a nuestras familias y a los demás, ayudándonos a mantenernos seguros mientras disfrutamos de las Navidades.
Dorimar Brugaletta Matheus. Hospital del Vinalopó, Elche, Alicante. Comité de Alergia Infantil SEAIC.
BIBLIOGRAFIA.
- Muraro A, Agache I, Clark A, Sheikh A, Roberts G, Akdis CA, et al. European Academy of Allergy and Clinical Immunology. EAACI food allergy and anaphylaxis guidelines. 2014 Oct: 69(10): 1428. PMID: 24905609. doi: 10.1111/all.12441. Epub 2014 Jun 18.