resultados de la búsqueda: profesionales/cme-jiaci/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz
Encuestas COVID-19
SAM 2025
Séptima edición del EAACI-ESCD Skin Allergy Meeting (SAM) se celebrará en Bilbao del 27 al 29 de marzo de 2025.
Este encuentro será una oportunidad excepcional para que clínicos, investigadores y profesionales de la salud exploren los avances más recientes e innovaciones en el campo de las alergias cutáneas y trastornos relacionados.
Organizado cada dos años por la Academia Europea de Alergia e Inmunología Clínica (EAACI) y la Sociedad Europea de Dermatitis de Contacto (ESCD), el SAM se ha consolidado como el foro de referencia para discutir investigaciones de vanguardia y avances clínicos en alergias cutáneas, dermatitis de contacto y otras enfermedades cutáneas ambientales y ocupacionales.
- Se ha extendido el plazo para el envío de abstracts hasta el 12 de diciembre de 2024 (23:59 h. CET), ofreciendo una oportunidad única para presentar tus investigaciones en áreas como dermatitis de contacto, urticaria crónica, hipersensibilidad cutánea a medicamentos, mastocitosis, dermatitis atópica, entre otros temas clave.
- Tarifas reducidas por registro anticipado disponibles hasta el 16 de enero de 2025.
- Toda la info aquí.
No pierdas la oportunidad de participar en este encuentro científico imprescindible.
Criterios diagnósticos
Publicado un nuevo recurso para profesionales con los criterios diagnósticos más relevantes en Alergia e Inmunología Clínica. Acceda a la página desde aquí o desde el enlace de la columna derecha.
Debate «INTEGRA»

El pasado martes 28 de Septiembre tuvo lugar el evento de presentación del manuscrito correspondiente al proyecto INTEGRA, que contó con el aval de SEAIC. En él, los autores del manuscrito, todos ellos miembros de SEAIC y expertos en diagnóstico molecular, presentaron el proyecto y sus conclusiones y discutieron acerca del eje vertebrador de INTEGRA: la relevancia del uso las ratios de IgE en el diagnóstico alergológico. El evento fue seguido en directo por más de 220 profesionales del diagnóstico alergológico que enriquecieron el debate con diferentes preguntas respecto al uso de ratios.
Puede visualizar la grabación del debate en https://integradebateonline.com/grabacion.
El manuscrito se encuentra disponible para su descarga en https://onlinelibrary.wiley.com/doi/full/10.1002/clt2.12052.
Estudio VAC-ASMA: percepción de la vacunación en pacientes con asma grave
El proyecto VAC-ASMA, busca conocer la actitud de los profesionales ante la vacunación en pacientes con asma grave desde las consultas de Alergología y Neumología de España.
Dirigido a especialistas que realicen labor asistencial en asma grave en hospitales españoles y cuenten con más de tres años de experiencia.
Participa: https://vacasma.gruposaned.com/
Código de acceso: ASMA
![]() Estudio VAC-ASMA (955 descargas )
Estudio VAC-ASMA (955 descargas )
Encuesta Atención Primaria EAACI
Convocatoria BEC-AT
La Sociedad Española de Alergología e Inmunología Clínica (SEAIC) convoca la BEC-AT Allergy Therapeutics. El objetivo de la BEC-AT es contribuir a transformar una comunicación presentada en un congreso, en un artículo científico. El proceso editorial será guiado por profesionales expertos en medical writing, que asesorarán a los autores hasta la presentación a la revista científica.
Certamen Alergia y Humanidades 2024
IX Certamen de Alergia y Humanidades de poesía, relato y pintura, convocado por el Comité de Humanidades de la SEAIC.
El Comité de Humanidades de la Sociedad Española de Alergología e Inmunología Clínica convoca el IX Certamen «Alergia y Humanidades» de Poesía, Relato y Pintura que se fallará y entregará durante el Simposio Internacional de la Sociedad Española de Alergología e Inmunología Clínica, que tendrá lugar del 6 al 9 de noviembre de 2024 en Bilbao.
Su objetivo es fomentar una perspectiva más humanística de la alergología, potenciando la creatividad artística de sus profesionales.
Las obras que se presenten deberán tener necesariamente alguna relación con la alergia.
- Se establecen los siguientes premios:
– Premio de Poesía: un único premio de 400 €.
– Premio de Relato: un único premio de 400 €.
– Premio de Pintura: un único premio de 400 €. - El plazo de inscripción al certamen finalizará el 15 de octubre.
- Proceso de inscripción es online.
![]() Bases IX Certamen Alergia y Humanidades 2024 (1292 descargas )
Bases IX Certamen Alergia y Humanidades 2024 (1292 descargas )
Curso Paciente Experto en Angioedema Hereditario
El angioedema hereditario (AEH) es una enfermedad rara que afecta aproximadamente a 1/50.000 personas (unas 800 en España). Con el compromiso de mejorar la calidad de vida de los pacientes, la SEAIC presenta el curso “Paciente experto en angioedema hereditario” disponible en la plataforma educativa ‘Soy Experto en Alergia’. El curso ha sido impulsado por la escuela de pacientes de la SEAIC con el apoyo de la Asociación Española de Angioedema Familiar y el grupo Español de Medicamentos Hemoderivados. Con esta iniciativa, dirigida a pacientes, familiares y profesionales sanitarios con interés en esta patología, se busca concienciar sobre la enfermedad, y ofrecer la información necesaria para mejorar el proceso diagnóstico y el manejo de los pacientes, así como el conocimiento de los tratamientos específicos existentes. Como expone la Dra. Mª Teresa Caballero, coordinadora del curso y del CSUR de angioedema del Hospital La Paz “ los tratamientos específicos disponibles suponen un gran avance terapéutico pues permiten disminuir la carga de la enfermedad y contribuyen a normalizar el día a día. Además, debemos fomentar la autonomía de los pacientes con las nuevas formas de autoadministración, mejorando su independencia y bienestar, así como el de sus familias”. Además del contenido teórico, el curso incluye una mesa redonda donde profesionales y pacientes con angioedema hereditario comparten su experiencia con la enfermedad, y la evolución que ha experimentado en los últimos años. Las asociaciones de pacientes son un actor activo en el abordaje de las enfermedades. “En el proceso de difusión y concienciación de la población general, pacientes y profesionales sanitarios, tenemos un papel fundamental. Además, somos el punto de relación con otros grupos internacionales y el foco para dar a conocer a los pacientes los recursos disponibles”, resalta Sarah Smith, presidenta de la Asociación Española de Angioedema Familiar (AEDAF).
CSL Behring, colaborador del curso, califica de pilar fundamental para el manejo eficaz y eficiente de las patologías, el ofrecer un conocimiento profundo de todas las dimensiones que rodean la enfermedad.
https://soyexpertoenalergia.es/p/angioedema-hereditario
Virginia Rodríguez, coordinadora de la Comisión de relación con asociaciones de pacientes de la SEAIC y miembro del Comité de Angioedema
Curso LEAD
Estimados Socios,
Deusto Business School Health lanza el Diploma de Postgrado Universitario LEAD- Liderazgo y Transformación de Organizaciones y Sistemas Sanitarios, que dará comienzo el próximo mes de enero en la sede de la Universidad de Deusto en Madrid.
Se trata de una formación innovadora, que tiene como objetivo ofrecer los qué y los cómos para llevar a cabo una TRANSFORMACIÓN en las organizaciones sanitarias y sociales. Está especialmente dirigido a profesionales con responsabilidades directivas, tanto del ámbito público como privado, que buscan un modelo más sostenible dentro del nuevo paradigma en el que nos encontramos.
Para más información podéis consultar el programa adjunto.
Un cordial saludo,
Darío Antolín
Secretario de la SEAIC
Revisión con enfoque al paciente de Esofagitis Eosinofílica
La esofagitis eosinofílica (EoE) es una enfermedad de tipo alérgico caracterizada por una inflamación crónica del esófago (el tubo muscular que transporta la comida desde la boca hasta el estómago) por eosinófilos. En condiciones
normales no hay eosinófilos en el esófago. Esta acumulación es consecuencia de una reacción frente a determinados alimentos, alérgenos ambientales (polen, polvo, hongos…) o en ocasiones también al reflujo gastroesofágico y puede
dañar el tejido esofágico, lo que origina dificultad para tragar la comida (disfagia) o hacer que los alimentos queden atascados (impactación).
Los eosinófilos son las células que participan habitualmente en enfermedades alérgicas como la rinitis, la conjuntivitis, la dermatitis atópica o el asma bronquial. Sin embargo, a diferencia de éstas, el mecanismo alérgico no es inmediato, si no retardado.
La EoE se conoce desde hace menos de tres décadas y desde entonces, el número de casos nuevos ha crecido exponencialmente, especialmente en Norteamérica y Europa. En la actualidad, se estima que la prevalencia (número
de personas afec- tas) media de la EoE es de 22 personas por cada 100.000 habitantes, con cifras de 46 y 55 casos por 100.000 habitantes recientemente descritas en España y EE.UU. En la actualidad, ya representa la segunda
causa de inflamación del esófago (tras la enfermedad por reflujo gastroesofágico) y es la primera causa de disfagia e impactación alimentaria en niños y adultos jóvenes.
Esta patología se puede presentar a cualquier edad y sexo, si bien suele ser más común en jóvenes caucásicos de sexo masculino. Los síntomas varían dependiendo de la edad a la que se manifieste. La gran mayoría de los pacientes
suelen padecer otras enfermedades alérgicas, como rinitis, asma bronquial o alergia a alimentos.
CAUSAS
Los alimentos que producen esta alergia son muy variados y en muchos pacientes no conocidos con certeza. Los más frecuentes son la leche de vaca, el trigo, el huevo, las legumbres, además de alérgenos aéreos, como pólenes, ácaros del polvo,etc. No está claro por qué los alimentos que se han consumido durante siglos ahora puedan causar estos síntomas, si bien todo apunta a que el aumento en la contaminación ambiental, las modificaciones genéticas
aplicadas a las plantas, la maduración artificial de los alimentos vegetales y otros factores, posiblemente sean los causantes del aumento en la frecuencia de ésta y del resto de enfermedades alérgicas en los países desarrollados.
SÍNTOMAS
En niños menores de 2 años, las manifestaciones clínicas más comunes son el rechazo del alimento y vómitos. Entre los 2 y los 8 años predominan los vómitos, regurgitación, ardores y dolor abdominal o torácico, además puede existir
de pérdida de peso o retraso en el crecimiento. A partir de los 10 años, todos los pacientes refieren como síntomas dominantes y de forma intermitente la disfagia para sólidos (dificultad para el paso de la comida) y la impactación
alimentaria (atascamiento de comida), debido a la presencia de inflamación y en algunos casos, de disminución en el calibre del esófago.
PREVENCIÓN
Puesto que esta enfermedad aún permanece en estudio, no se conocen medidas concretas que puedan prevenirla. Todos los pacientes que tienen alguna patología alérgica diagnosticada deberían estar atentos ante los síntomas de alerta y
consultar con un alergólogo y/o gastroenterólogo si comienzan a tener alguno de ellos.
DIAGNÓSTICO
Hoy en día sólo existe una manera de diagnosticar la enfermedad y es realizando una endoscopia digestiva alta con toma de biopsias por el gastroenterólogo. En las biopsias se confirmará la existencia de eosinófilos.
Después, el alergólogo le realizará un estudio y junto con el gastroenterólogo, se diseñará el tratamiento más adecuado.
TRATAMIENTO
Los objetivos principales del tratamiento son la curación de los síntomas, de la inflamación esofágica, así como la eliminación o reducción de las estrecheces (si las hubiera) en el esófago.
La curación de la inflamación esofágica se puede conseguir mediante tres tipos de tratamientos: protectores de estómago (por ejemplo, omeprazol), corticoides tópicos (fórmulas viscosas o líquidas que actúan al adherirse a la pared del esófago) o la eliminación de determinados alimentos de la dieta. La dieta que se incluya como parte del tratamiento se establecerá a partir de las características individuales de cada uno de los pacientes.
Además del tratamiento para la inflamación, en algunos casos se debe añadir dilatación (ensanchamiento) mediante endoscopia en el caso de la existencia de estrecheces en el esófago.
La EoE es una enfermedad crónica progresiva, por lo que la presencia de inflamación mantenida en el esófago sin tratamiento da lugar a una elevada probabilidad de estrecheces con el paso del tiempo. Por lo tanto, es tan
importante el diagnóstico y tratamiento precoz, como el seguimiento y tratamiento a largo plazo, que se deben de consensuar con el paciente, dado que es una enfermedad que incide negativamente en la calidad de vida del
paciente.
PRONÓSTICO
La EoE es una enfermedad de buen pronóstico, si bien al ser una enfermedad nueva, no existe un seguimiento de pacientes superior a los 15 años. Hasta la fecha no se ha descrito que predisponga a enfermedades malignas, tales como cáncer de esófago ni que evolucione hacia otros tipos enfermedades alérgicas más graves.
SUBCOMITÉ ESOFAGITIS EOSINOFILICA
Rosario González Mendiola. Facultativo Especialista en Alergología. Hospital
Central de la Cruz Roja, Madrid
Joan Doménech Witek. Facultativo Especialista en Alergología. Hospital de
Elda, Alicante
En mi familia hay antecedentes de alergia a penicilina, ¿deberían realizarme un estudio alergológico?
La penicilina pertenece al grupo de los antibióticos betalactámicos y es uno de los grupos de antibióticos más utilizados a nivel mundial. En la práctica clínica, la sospecha de alergia a los antibióticos betalactámicos (amoxicilina y penicilina principalmente), es una de las consultas más frecuentes relacionadas con la alergia a medicamentos en las unidades de alergia.
Hasta la fecha, según estudios previos, no existe clara evidencia de que un familiar de un paciente con alergia confirmada a penicilina o a otros antibióticos betalactámicos tenga más riesgo de presentar una reacción que la población general. No existe ninguna prueba alergológica que pueda predecir si dicho paciente va a presentar una reacción alérgica ante la administración de penicilina; por tanto, no está indicado realizarle ningún estudio alergológico a penicilina ni a otros antibióticos betalactámicos.
Un familiar de un paciente con alergia a penicilina y a otros antibióticos betalactámicos, no precisa ninguna precaución adicional con respecto a la administración de antibióticos betalactámicos. No debe ser privado de la administración de dichos antibióticos en caso que los precise ya que pueden ser esenciales para el tratamiento de su proceso infeccioso.
Se debe realizar un estudio alergológico en aquellos pacientes que consulten porque hayan presentado una reacción alérgica a penicilina o a otros antibióticos betalactámicos. Dichos pacientes requerirán de una evaluación alergológica a través de una historia clínica detallada y, posteriormente, se programarán las pruebas alergológicas pertinentes (pruebas cutáneas, pruebas de administración controlada y pruebas de laboratorio) para llegar a su diagnóstico. Entre el 70% y el 90% de los pacientes con sospecha de alergia a antibióticos betalactámicos no son verdaderamente alérgicos.
Pilar Berges Gimeno
Hospital Ramón y Cajal
Bibliografía
1. Ojeda P, Sastre J, Olaguibel JM, Chivato T. Alergologica 2015: A National Survey on Allergic Diseases in the Adult Spanish Population. J Investig Allergol Clin Immunol. 2018;28(3):151- 64
2. Castells M, Khan DA, Phillips EJ. Penicillin Allergy.N Engl J Med. 2019 Dec 12;381(24):2338-2351. doi: 10.1056/NEJMra1807761
3. Faitelson Y, Boaz M, Dalal I. Asthma, family history of drug allergy, and age predict amoxicillin allergy in children. J Allergy Clin Im- munol Pract 2018; 6:1363–7.
4. Paño-Pardo JR, Moreno Rodilla E, Cobo Sacristan S, Cubero Saldaña JL, Periañez Párraga L, Del Pozo León JL, Retamar-Gentil P, Rodríguez Oviedo A, Torres Jaén MJ, Vidal-Cortes P, Colás Sanz C. Management of Patients with Suspected or Confirmed Antibiotic Allergy: Executive Summary of Guidelines from the Spanish Society of Infectious Diseases and Clinical Microbiology (SEIMC), the Spanish Society of Allergy and Clinical Immunology (SEAIC), the Spanish Society of Hospital Pharmacy (SEFH) and the Spanish Society of Intensive Medicine and Coronary Care Units (SEMICYUC). J Investig AllergolClin Immunol 2023 Apr 18;33(2): 95-101.doi: 10.18176/jiaci.0859.
5. Romano A, Atanaskovic-Markovic M, Barbaud A, Bircher AJ, Brockow K, Caubet JC, et al. Towards a more precise diagnosis of hypersensitivity to betalactams – an EAACI position paper. Allergy. 2019 Nov;10.1111/all.14122.
6. Bourke J., Pavlos R., James I., Phillips E.: Improving the effectiveness of penicillin allergy de-labeling. J Allergy Clin Immunol Pract 2015; 3: 365-334.e1
7. Torres MJ, Adkinson NF, Caubet JC, Khan DA, Kidon MI, Mendelson L, et al. Controversies in Drug Allergy: Beta-Lactam Hypersensitivity Testing. J Allergy Clin Immunol Pract. 2019 Jan;7(1):40-5
8. Stone C.A., Jr., Trubiano J., Coleman D.T., Rukasin C.R.F., Phillips E.J. The challenge of de-labeling penicillin allergy. Allergy. 2020;75:273–288.
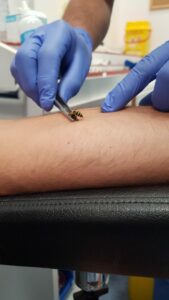
¿Qué es la repicadura intrahospitalaria controlada y por qué es clave en el tratamiento de la alergia a picaduras de abejas y avispas?
Las picaduras de abejas y avispas son muy comunes, y en algunas personas pueden desencadenar reacciones alérgicas graves, como la anafilaxia. Para estos casos, el tratamiento más efectivo es la inmunoterapia con veneno (también conocida como “la vacuna para la alergia al veneno”), que ofrece una alta protección y reduce de forma significativa el riesgo de una reacción grave en futuras picaduras.
Sin embargo, no existen análisis que permitan saber con certeza si una persona está completamente protegida. Aquí es donde entra en juego una herramienta fundamental: la repicadura intrahospitalaria controlada, que es una forma de prueba de exposición como en los casos del estudio del alergia a los fármacos.
Esta técnica se realiza en el hospital, en condiciones totalmente seguras, por parte de personal sanitario especializado del servicio de Alergia. Consiste en exponer de forma controlada al paciente al veneno del insecto (abeja o avispa) al que es alérgico, con el objetivo de comprobar si ya tolera la picadura gracias a la inmunoterapia. Todo se lleva a cabo en el hospital de día, que es un entorno preparado para actuar rápidamente en caso de que ocurra una reacción adversa.
La repicadura intrahospitalaria controlada se hace solo a pacientes seleccionados cuidadosamente, que han recibido tratamiento con inmunoterapia durante al menos seis meses y han mostrado una buena evolución clínica. También es fundamental elegir correctamente el himenóptero adecuado (abeja o avispa), ya que la inmunoterapia es específica para cada tipo de veneno.
La repicadura intrahospitalaria controlada sigue siendo la herramienta más fiable que tenemos para comprobar si el tratamiento está funcionando y garantizar que el paciente pueda enfrentarse con seguridad a una picadura espontánea en el futuro. El resultado negativo o la ausencia de reacción ante la picadura no solo confirma la protección, sino que también disminuye el miedo y mejora significativamente la calidad de vida de aquellos pacientes que temen futuras picaduras.
Javier Pereira
Miembro del Comité de Alergia a Himenópteros
Captador de la semana: Oviedo
Desde el Hospital Central de Asturias, la doctora Dolores Quiñones, alergóloga, realiza los contajes con el nuevo captador de la red de la SEAIC instalado en 2024.
Los datos de todas las estaciones aerobiológicas de la SEAIC pueden consultarse en la web www.pólenes.com
Acta final TC Webex GEAB – 10 febrero 2020
USO Y DESUSO DE LA ADRENALINA
En las últimas décadas el término alergia se ha convertido en un concepto popular y casi familiar, facilitado sobre todo por la incidencia progresivamente creciente de las distintas patologías alergológicas y el impacto socio-sanitario que estas representan.
Por supuesto, entre las varias formas de presentación clínica, la anafilaxia es la que más nos preocupa como médicos, no solo como alergólogos, ya que por definición representa una “reacción alérgica grave de instauración rápida y potencialmente mortal”. En los últimos años se ha multiplicado el esfuerzo de la comunidad científica para sensibilizar a la sociedad sobre esta patología y tratarla como se merece, con el intento de minimizar las consecuencias que de ella puedan surgir.
En el algoritmo de actuación de la anafilaxia, la adrenalina intramuscular representa el tratamiento de primera línea independientemente de la edad del paciente y del entorno en que ocurra. El retraso en la administración de este medicamento se ha asociado a desenlaces fatales o reacciones bifásicas. La administración de adrenalina siempre tiene que estar seguida de una valoración médica por el Servicio de Urgencias más cercano. Una vez resuelto el cuadro clínico, al paciente se le prescribirá un auto inyector de adrenalina con un informe médico en el que deben de estar representados un plan escrito de recomendaciones (alérgeno a evitar) así como una explicación detallada del correcto uso de la adrenalina.
Recientemente se ha publicado un trabajo interesante que investiga las razones por las cuales hay un menor uso de adrenalina en la atención del paciente pediátrico (“Factors associated with the underuse of adrenaline in children with anaphylaxis”). Se trata de un estudio multicéntrico que incluyó 149 pacientes (edad menor de 15 años) atendidos por anafilaxia en 18 Servicios de Urgencias del norte de Francia, en un periodo comprendido entre los años 2015 y 2017. La edad media de los niños incluidos en el estudio era de 7,4 años; 35 niños (23%) estaban diagnosticados previamente de alergia alimentaria y 17 niños (11%) habían ya experimentado una anafilaxia. El Servicio de Emergencia Extrahospitalario de la zona fue contactado en 63 ocasiones (43%), en 55 de ellas (37%) los niños recibieron tratamiento in situ, por sus familias o por el mismo Servicio de Emergencias. Antes de la llegada de ayuda médica, 15 de los 31 niños (48%) con un dispositivo de auto inyector de adrenalina recibieron el tratamiento, mientras que el Servicio de Emergencias solo la administró en 4 de los 55 casos. De los 149 niños diagnosticados de anafilaxia solo 52 de ellos (35% del total) recibieron tratamiento con adrenalina en un entorno hospitalario. En definitiva, solo 71 de los 149 (48%) recibieron tratamiento con adrenalina, y el auto inyector de adrenalina fue prescrito o renovado en 103 (69%) casos antes del alta hospitalaria.
Si analizamos los datos obtenidos en este estudio podemos concluir que se ha observado que la adrenalina fue administrada con más frecuencia en niños más pequeños (edad media de 6,5 años), no identificando otro factor que pueda ser asociado con un uso mas frecuente de adrenalina.
Podemos concluir también que las dos principales razones por las que la adrenalina no se administró en ninguno de los escenarios (intra o extra hospitalario) de asistencia médica fueron:
- subestimación y falta de reconocimiento de la potencial gravedad de la reacción presentada.
- espontánea y rápida mejoría de la clínica desde los primeros síntomas/signos presentados.
El miedo a los posibles efectos adversos de una administración de adrenalina no se reconoció como una causa frecuente para su menor utilización.
Los autores concluyen que la distancia entre el porcentaje de un diagnóstico correcto y los casos que fueron tratados con adrenalina como primera línea de tratamiento sea principalmente debido a no considerar la reacción anafiláctica lo suficientemente grave si ésta no asocia una afectación respiratoria y circulatoria.
En definitiva y como conclusión importante que debemos de sacar de todo este texto es que la administración de adrenalina i.m. es el tratamiento de primera línea para una anafilaxia siendo ésta capaz de reducir las consecuencias potencialmente fatales, antes de que eventualmente se presente una afectación cardiorrespiratoria.
Dr. Nicola Giangrande, del hospital Hospital Público da Mariña , Burela (Lugo). Comité de Alergia Infantil SEAIC.
Articulo aconsejado:
Por un cielo más seguro
La alergia es un problema de salud pública de que afecta a más de 150 millones de personas en Europa y su prevalencia va en aumento, sobre todo, en la población más joven. De todas ellas, la alergia alimentaria se sitúa como una de las alergias más frecuentes con más de 17 millones de europeos afectados, siendo de dos millones en España.
Las enfermedades alérgicas afectan en gran medida la calidad de vida de los pacientes que las padecen, limitando las actividades diarias como comer en un restaurante, ir a una fiesta o viajar, especialmente en avión por el miedo derivado de sufrir una reacción alérgica, por problemas relacionados con el transporte de su medicación o por no recibir una atención adecuada por parte del personal de la aerolínea.
Cada año, las compañías aéreas transportan en todo el mundo alrededor de 2,75 billones de pasajeros1. Muchas de estas personas padecen de enfermedades crónicas (cardiopatías, enfermedades neurológicas, enfermedades respiratorias o alérgicas) y viajar en avión supone pone un riesgo de padecer alguna emergencia médica durante el vuelo. En otras ocasiones, las urgencias médicas son incidentes que debutan de nuevo durante el viaje.
Cada año se producen hasta 44.000 emergencias médicas en vuelo, y los datos sugieren que alrededor del 17% de estos casos se transfieren a un hospital y el 4% resulta en hospitalización o muerte 1.
Las emergencias médicas en vuelo ocurren en 1 de cada 11.000 pasajeros2 o en 1 de cada 604 vuelos 3. Se proponen varias razones para explicar la incidencia de eventos médicos y alérgicos durante los vuelos. Los eventos médicos más comunes en vuelo incluyen síncope, problemas gastrointestinales y cardíacos 3,4,5.
Las reacciones alérgicas son responsables del 2-4% de todos los problemas médicos que suceden en los vuelos. Las reacciones alérgicas fueron la séptima causa más frecuente de problemas médicos y las manifestaciones dermatológicas, incluidas las erupciones cutáneas, la novena causa más común. Un análisis reciente de datos de reclamaciones a seguros de compañías médicas, reveló que éstos reclamaciones de seguro de salud por anafilaxia por alergia alimentaria habían aumentado un 377% y que los adultos requirieron atención para aproximadamente en un tercio de estos reclamaciones 6.
Existen varios factores relevantes que pueden afectar a los pacientes con enfermedades alérgicas y respiratorias cuando se viaja en avión:
-La disminución de la concentración de oxígeno en la cabina: hasta de un 25-30% más baja que al nivel del mar produciendo una ligera disminución de la concentración de oxígeno en la sangre, que va del 92 al 95%, seguida de hiperventilación compensatoria y taquicardia 7 .
-La sequedad atmosférica de la cabina entre 6 al 18% también puede irritar las membranas mucosas de la boca y el tracto respiratorio superior8 .
-La forma más común en que se desencadenan las alergias alimentarias es la ingesta del alérgeno, pero existen otras vías de exposición como el contacto con la piel o las mucosas o inhalar partículas. El hecho de que la cabina sea un habitáculo cerrado, favorece que las reacciones alérgicas que se producen por inhalación, se agraven en este medio de transporte.
En la actualidad se desconoce la incidencia real de las reacciones anafilácticas durante los vuelos porque en muchas ocasiones los síntomas no son reconocidos, porque no existen registros de las mismos o porque el paciente ha usado mediación de rescate sin notificarlo a personal de la aerolínea.
Las compañías aéreas reportan que las exacerbaciones de asma representan la patología más común y potencialmente más peligrosa para la vida durante los vuelos1. Los síntomas alérgicos más frecuentes documentados son las reacciones cutáneas (urticaria y angioedema) , respiratorias y con menor frecuencia la anafilaxia.
Las reacciones anafilácticas en los aviones se desencadenan con mayor frecuencia por alimentos, especialmente frutos secos. En segundo lugar, los medicamentos y exposición a epitelios también pueden ser causar reacciones alérgicas y muy raramente la causa son las picaduras de insectos o un insecticida en aerosol9.
Las reacciones anafilácticas inducidas por alimentos son cada vez más frecuentes. Las estrategias para reducir el riesgo de estás reacciones durante el viaje incluye la planificación temprana del viaje en avión, solicitando un informe por parte del médico alergólogo sobre las medidas preventivas a tomar y tratamiento que se debe administrar el paciente en caso de reacción durante el vuelo.
El Comité de Alergia a Himenópteros ha confeccionado un documento en diferentes idiomas ( castellano, inglés y francés) para acreditar la necesidad de portar adrenalina en medios de transporte (avión, tren, barco)10, éstos documentos están disponible en la pagina web de la Sociedad Española de Alergia e Inmunología Clínica (SEAIC) Descargar aquí
Por otra parte, también se recomienda consultar las dudas a los departamentos médicos de la aerolínea en las que se viajan. Cada aerolínea diseña sus propios planes para prevenir las reacciones alérgicas durante el viaje, como, por ejemplo:
-Posibilidad de identificar al paciente en el momento de la reserva de avión para poder elegir en el catering menú libre de alérgenos
-Permitir embarque prioritario, para limpiar e inspeccionar el asiento y alrededores
-Protocolo de limpieza de asientos y bandejas en “zona de amortiguamiento “(3 asientos antes y 3 asientos después del pasajero)
-Evitar almohadas o mantas
-Anuncios para informar al resto de pasajeros que viajan personas alérgicas
-Evitar refrigerios gratuitos con frutos secos (especialmente cacahuete y nuez)
-Recolocación del pasajero alérgico a zonas más seguras si se detecta algún posible alérgeno cercano al pasajero alérgico
-Maquinas desinfectantes de manos
Sin embargo, no hay medidas generales ni estandarizadas para hacerlo y cada operador tiene sus propias recomendaciones, llegando a ser difícil su implantación ya que pueden causar molestias a algunos pasajeros que sean reacios a cumplirlas y dar lugar a mayores costes de viaje a las aerolíneas. Por otra parte, hay compañías aéreas que ni siquiera contemplan ninguna medida, lo que volar en esas compañías se convierte en una situación angustiosa y peligrosa para el paciente alérgico.
Si finalmente las medidas preventivas fracasaran y se produce una reacción alérgica, la tripulación de la aerolínea debe contactar inmediatamente con cualquier médico que se encuentre a bordo para determinar qué tratamiento debe instituirse y si el avión debe desviarse al aeropuerto más cercano. La frecuencia desviación de aviones por razones médicas, ocurren en torno al 4,5%.
Además de los kits médicos a bordo y la capacitación especial de la tripulación en el manejo de emergencias médicas, las aerolíneas pueden tener acceso remoto a servicios médicos que pueden monitorear y dar instrucciones para el mejor tratamiento hasta que el avión llegue a un lugar donde el pasajero pueda ser tratado adecuadamente 1.
El tratamiento de urgencias médicas que debe llevar una aerolínea, es un aspecto de vital importancia, pero a menudo los recursos médicos para tratar emergencias alérgicas durante un vuelo son escasos. Los medicamentos que contiene el kit médico varían de unas compañías a otras y en ocasiones las aerolíneas no disponen de la medicación básica.
En Estados Unidos, la Administración Federal de Aviación requiere la inclusión de epinefrina en los kits médicos que se llevan a bordo11. Estos kits médicos de emergencia generalmente contienen los siguientes medicamentos 12:
- Epinefrina acuosa (adrenalina) 1: 10000 y dilución 1: 1000.
- Albuterol (salbutamol) para nebulización.
- Broncodilatador inhalador de aerosol.
- Cortisol (hidrocortisona).
- Antihistamínicos orales e inyectables (comúnmente difenhidramina).
Una recomendación de un grupo de expertos de la Organización Mundial de Alergia (WAO) para el tratamiento en vuelos de una reacción anafiláctica y exacerbaciones de asma, son 1:
1.-Para crisis asmáticas, broncodilatador inhalado y oxígeno. Hay que considerar un corticosteroide oral, intramuscular o intravenoso para síntomas moderados a severos y epinefrina intramuscular para síntomas severos.
2.- Para reacciones alérgicas sistémicas leve, moderada y severa, adrenalina intramuscular 0.01 mg / kg hasta 0.5 mg de solución 1: 1000 IM en el muslo lateral anterior. Repita según sea necesario.
El uso de los viales de adrenalina, requieren una experiencia médica para pautar la dosis correcta y administrar este medicamento que salva vidas, por lo que finalmente, están ampollas, son una barrera para su uso. Los autoinyectores de adrenalina (AIA) son fáciles de usar, así que se ha propuesto reemplazar las ampollas de epinefrina del kit de emergencia de los aviones por AIA.
Existen estudios en los que se ha analizado lo que supondría llevar a cabo este cambio en la presentación de la adrenalina, llegando a la conclusión que equipar todos los aviones comerciales con autoinyectores cuesta 2,470,422 dólares / año (0.08 dólares / pasajero en riesgo), cuando se distribuye entre todos los viajeros en riesgo, lo que lleva a pensar que se trata de una medica rentable 13.
En los casos en los que el paciente esté diagnosticado de anafilaxia idiopática, hay autores que recomiendan que no viajen dentro de una semana siguiente al episodio de anafilaxia y recomiendan en adultos la administración de prednisona 40-60 mg y un antihistamínico H1 por vía oral cada mañana durante 1 semana antes del viaje 1. Esto puede ayudar a reducir la frecuencia y la gravedad de los episodios 14.
Si el vuelo esta previsto para más tiempo de 1 semana después de un episodio de anafilaxia idiopática, se debe iniciar la terapia empírica consistente en un ciclo del a prednisona en días alternos hasta el día del viaje para reducir la probabilidad de un ataque durante el vuelo 1.
En la actualidad, existe una amplia oferta de vuelos a diversos destinos y a precios cada vez más bajos, lo que facilita la adquisición de billetes y que se realizan cada vez más viajes. El incremento de personas que vuelan, facilitará la probabilidad de que aumenten las reacciones alérgicas en el futuro.
Por lo tanto, las aerolíneas, deberán estar preparados para hacer frente estas posibles reacciones durante le vuelo mediante las siguientes medidas:
- Consulta médica para pasajeros de alto riesgo antes de viajar.
- Promover la prevención de enfermedades alérgicas a través de la educación de los pasajeros.
- Entrenar y reentrenar a las tripulaciones aéreas.
- Promover medidas preventivas generales durante el vuelo: hidratación, evitación de alérgenos alimentarios (especialmente cacahuetes y nueces )
- Proporcione un lugar apropiado para las mascotas peludas lejos de los sujetos con alergia a las mascotas
- Proporcione cantidades suficientes de medicamentos apropiados: epinefrina (adrenalina), agonistas β2 para inhalación y nebulización, corticosteroides orales e inyectables y antihistamínicos
- Oxigeno 15
Nos encontramos con una gran problemática en vuelos donde viajan pasajeros alérgicos, ya que, a día de hoy, no se disponen de protocolos ni de medidas de actuación ante reacciones alérgicas.
Por otra parte, encontramos rechazo del personal de vuelo en la administración de adrenalina, así que los equipos de tripulación deberían ser entrenados en reconocer los síntomas de la anafilaxia y en administrar AIA .
Las personas alérgicas deben llevar alimentos libres de alérgenos y medicamentos necesarios en sus viajes. Dada la alta prevalencia de alergias alimentarias tanto en niños como en adultos, y teniendo en cuenta las circunstancias únicas de los viajes aéreos, donde el tratamiento médico es limitado y de difícil acceso, las aerolíneas deben tomar conciencia de ello y crear un entorno de viaje más seguro donde todos los pasajeros puedan sentirse cómodos 6.
Los responsables de las aerolíneas, alergólogos e inmunólogos deberían trabajar de manera interdisciplinar en la elaboración de recomendaciones basadas en evidencia para prevenir reacciones alérgicas durante el vuelo. Así mismo deberían elaborarse planes de actuación concretos especialmente en caso de reacciones anafilácticas con el fin de mejorar la calidad de vida del paciente alérgico durante los viajes en avión.
Finalmente, la conciencia social sobre la importancia en las medidas de evitación en la alergia a alimentos, es fundamental para que un vuelo en avión no suponga un riesgo vital para el paciente alérgico.
Dra. Rocío Candón Morillo
Hospital General la Mancha Centro, Alcázar de San Juan (Ciudad Real)
Comité de Alergia infantil SEAIC – Grupo de interés anafilaxia
Bibliografía
1.Mario Sánchez-Borges,VictoriaCardona,MargittaWorm, Richard F. Lockey, AzizSheikh, PaulA. Greenberge,Ignacio J. Ansotegui ,MotohiroEbisawa, Yehia El-Gamal, Stanley Fineman, Mario Geller, Alexei Gonzalez-Estrada , Luciana Tanno, Bernard Y. In-flight allergic emergencies. Review Thong and on behalf of the WAO Anaphylaxis Committee.
2.Sicherer SH, Furlong TJ, DeSimone J, Sampson HA. Self-reported allergic reactions to peanut on commercial airliners. J Allergy Clin Immunol. 1999; 104:186–9.
3.Peterson DC, Martin-Gill C, Guyette FX. Outcomes of medical emergencies on commercial airline flights. N Engl J Med. 2013;368:2075–83.
4.Sand M, Bechara F-G, Sand D, Mann B. Surgical and medical emergencies on board European aircraft: A retrospective study of 10189 cases. Crit Care. 2009;13:R3.
5.- Nable JV, Tupe CL, Gehle BD, Brady WJ. In-flight medical emergencies during commercial travel. N Engl J Med. 2015;373:939–45.
6.https://blogs.scientificamerican.com/observations/the-dangers-of-flying-while-allergic/. The Dangers of Flying While Allergic.
7.American Medical Association Commission on Emergency Medical Services. Medical aspects of transportation aboard commercial aircraft. J Am Med Assoc. 1982; 217:1007–1.
8.-Goodwin T. In-flight medical emergencies: An overview. Br Med J. 2000; 321:1338–41.
9.Vanden Driessche KSJ, Sow A, Van Gompel A, Vandeurzen K. Anaphylaxis in an airplane after insecticide spraying. J Travel Med. 2010; 17:427–9.
10.https://www.seaic.org/documentos/adrenalina-en-medios-de-transporte.
11.Federal Aviation Administration (FAA), DOT. Emergency Medical Equipment: Final rule. Fed Regist. 2001; 66:19028–46.
- Graf J, Stüben U, Pump S. In-flight medical emergencies. Dtsch Arztebl Int. 2012; 109:591–602
- Marcus Shaker, MatthewGreenhawt. Cost-Effectiveness of Stock Epinephrine Autoinjectors on Commercial Aircraft. Volume 7, Issue 7, September–October 2019, Pages 2270-2276
14.Greenberger PA, Lieberman P. Idiopathic anaphylaxis. J Allergy Clin Immunol Pract. 2014; 2:243–50
15.Van Evra J, Bennet P, Wicker A. Allergic Living handy chart on the allergy policies of 13 major air carriers. Allergic Living magazine. Updated March 2016. Allergicliving.com. http://allergicliving.com/2010/08/30/comparing- airlines/. Accessed 18 Dec 2016
Responsabilidad Social Corporativa – Solidaria
| Presidenta: | Dra. María José Pascual Miravalles |
| Secretario: | Don. Agustín Frades Rodríguez |
| Vocales: | Dr. Darío Antolín Amérigo Dra. Carmen Arrieta Pey Dra. Montserrat Bosque García Dra. María Socorro Bustamante Pérez Dra. Inmaculada Pérez Rangel Dr. Tito Rodríguez Bouza Dra. Inmaculada Sánchez Machín Dra. Cesárea Sánchez Hernández Dra. Soledad Terrados |
Colabora con una donación
Objetivos
- Desarrollar y promover prácticas encaminadas a mejorar el bienestar social y sanitario de los grupos humanos sobre los que recae su actividad directa o indirectamente (profesionales médicos, pacientes y sus familiares). La mayoría de los objetivos ya se vienen desarrollando en la Sociedad:
- Apoyar a los socios en el ámbito del conocimiento científico y promover su desarrollo laboral dentro de las competencias de la SEAIC
- Fomentar campamentos de verano para niños asmáticos, alérgicos a alimentos o con reacciones anafilácticas
- Promover programas de educación para el paciente
- Promover programas de educación en las escuelas
- Campañas de Seguridad alimentaria
- Vigilancia de niveles de polen
- Sobre el medio ambiente y la Sociedad en general: Objetivo Solidaridad
- Colaborar en proyectos de Cooperación internacional al desarrollo para lograr la plena realización del derecho a la salud como dimensión básica de una vida digna.
- Con el fin de fomentar la autosuficiencia y la propia capacidad de desarrollo. Aumentando la dignidad y la autoestima de la comunidad a través de un desarrollo sostenible y de una participación activa en la toma de decisiones.
Actualizado el día 11/12/2024
Ayudas Merck Serono 2011
La Fundación Salud 2000 convoca la 20ª edición de las Ayudas Merck Serono destinadas a financiar proyectos de investigación en diferentes áreas clínicas. Más información en el área de becas, ayudas y premios (portal de profesionales).
Guadalajara acogerá en Octubre el segundo Congreso Ibérico de Apicultura
Fuente: http://www.abc.es/agencias/noticia.asp?noticia=1121460
Guadalajara acogerá los días 18, 19 y 20 de octubre la segunda edición del Congreso Ibérico de Apicultura, en el que se abordarán asuntos como el mercado y la economía apícola, la sanidad, la mejora biológica y tecnológica, la producción, la apiterapia y la normativa propia del sector
El director de la Fundación Feria Apícola de Castilla-La Mancha, José Luis Herguedas, ha presentado hoy este evento junto al alcalde de Guadalajara, Antonio Román, y a la presidenta de la Diputación Provincial Ana Guarinos. Según ha explicado Herguedas en conferencia de prensa, la intención de los organizadores es convertir el congreso en una referencia ibérica en la materia que se celebre cada dos años y cuya sede se vayan turnado entre España y Portugal. Asimismo, Hergeruedas ha indicado que en esta edición se espera que haya alrededor de 400 asistentes. El congreso tendrá un marcado carácter científico, con conferencias magistrales y comunicaciones en las que estarán presentes numerosas personalidades del ámbito de la apicultura, puesto que también incidirá en la importancia de trasladar a los asistentes y profesionales del sector la aplicación práctica de las teorías impartidas. En este sentido, Herguedas ha asegurado que Guadalajara ha sido el motor de la modernización de la apicultura en España, por lo que tiene que hacer «el mejor congreso celebrado hasta el momento». De las ponencias, de momento sólo se ha avanzado que la que concierne a sanidad apícola correrá a cargo de Mariano Higes, director del Centro Apícola de Marchamalo (Guadalajara). Por su parte, Antonio Román, ha destacado que este evento entra dentro de la filosofía del Ayuntamiento de promocionar Guadalajara como ciudad de congresos, y para ello cederá el Centro Municipal Eduardo Guitián, una infraestructura que aún no se ha inaugurado. Ana Guarinos valorado la importancia del sector apícola, como motor de desarrollo de la provincia y por su capacidad para fijar la población en el medio rural. Ha puesto como ejemplo la última edición de la Feria Apícola de Pastrana, celebrada este fin de semana, y que se ha convertido en «un evento de obligada asistencia» a nivel nacional e internacional para todo el que guarda relación con el sector.