resultados de la búsqueda: asma/wp-content/uploads/logos/Sitio web no disponible/profesionales/aviso-importante/inicio/prensa
CLASIFICACIÓN DE LA IT SEGÚN SU FORMULACIÓN LA IMPORTANCIA DE LOS EXTRACTOS
La Organización Mundial de la Salud (OMS) define la Inmunoterapia (IT) con alergenos como el único tratamiento que puede alterar el curso natural de la patología alérgica y prevenir el desarrollo del asma en pacientes con rinitis alérgica. Es el único tratamiento dirigido a la causa de la patología, a diferencia de los tratamientos de los síntomas, siendo fundamental que los extractos de las vacunas sean de alta calidad para que sean efectivas.1
Es importante cuando administremos dichos tratamientos tener una noción básica de los tipos de vacunas específicas de alergia. Con este documento tratamos de mostrar una clasificación breve de los tipos de IT especifica de alergia que en este momento se utilizan en su uso clínico en los servicios de alergología de nuestro país.
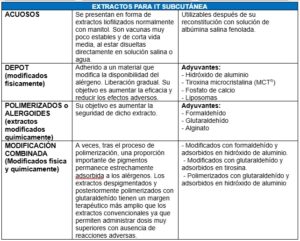
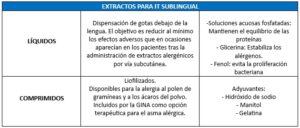
Los extractos para inmunoterapia subcutánea (ITSC) pueden ser acuosos, depot, polimerizados o modificación combinada. En la inmunoterapia sublingual (ITSL) la composición del extracto alergénico es la misma que en la ITSC, pero se modifica el excipiente. Los excipientes pueden ser líquidos o comprimidos liofilizados.
Se debe seguir las indicaciones realizadas por los laboratorios fabricantes en su forma de administración y las posibles modificaciones de la pauta que realice el clínico en atención a las características específicas de cada paciente.
Bibliografía:
- Abramson M, Puy R and Weiner J Inmunotherapy in Asthma; an update systematic review. Allergy 1999,54, 1022-1041.
El impacto emocional del diagnóstico de anafilaxia por alimentos en población infantil y cómo influye la ansiedad de los padres al transmitirla a sus hijos. Parte II: Consecuencias del diagnóstico y posibles estrategias de abordaje dirigidas a modificar la percepción familiar del mismo.
Tras la evaluación previa de los agentes agravantes y probables desencadenantes de sobrecarga psíquica familiar en torno a este diagnóstico (Parte I), abordaremos las consecuencias que se generan y las posibles herramientas de mejora.
Consecuencias frecuentemente generadas:
- Mayor sobreprotección y favoritismo hacia el hijo alérgico en contraposición a los demás. La obsesión e hiperpreocupación familiar derivan en mayor inseguridad a la hora de educar.
- Síndrome de alienación parental. Los hijos cuyos padres están separados o divorciados con una relación de hostilidad latente entre ellos, influye inexorablemente en los hijos. En ocasiones, una nueva reacción en el domicilio de uno de ellos es usado en contra por el otro progenitor, manipulando a veces lo sucedido y creando disputas por la custodia de la descendencia.
- Falta de confianza de los familiares sobre la capacidad de manejo de reacciones en la escuela. Incluso se llega a optar por un cambio de colegio por no disponer de protocolos de atención ante reacciones alérgicas. Aún hoy existen diferencias entre Comunidades Autónomas a pesar de la aprobación del “Documento de consenso sobre recomendaciones para una escolarización segura del alumnado alérgico a alimentos y/o látex”.
- Cuanto más comorbilidades alérgicas coincidan, peor. El estrés y la ansiedad sufrida no es exclusiva de la alergia alimentaria sino que es extrapolable a otras enfermedades alérgicas tales como la dermatitis atópica o el asma.
- Las transgresiones alimentarias, una mala evolución incluso un aumento de la IgE específica frente al alimento, se traducen en sentimientos de culpabilidad de los padres.
- Llama la atención que existan tantos casos en los que se prefiere seguir evitando el alimento por temor a la reproducción de una nueva reacción a pesar de haberse demostrado su tolerancia mediante una provocación oral controlada en medio hospitalario.
- Aislamiento y exclusión social de los niños alérgicos al comer en un lugar apartado en su centro escolar. Se infravalora cómo merma la autoestima de aquellos niños que son sometidos a esta diferencia.
- A pesar de todo esto, es sorprendente la madurez y el control que los niños tienen a una edad temprana a la hora de detectar qué alimentos tienen prohibidos, mostrando una gran responsabilidad y conciencia de su patología.
Por otro lado, a continuación pueden describirse una serie de intervenciones cuya intención final pretende reducir el miedo exagerado y mejorar la calidad de vida del paciente.
- Mostrar empatía, escuchar y asegurar que el paciente y su familia hayan comprendido toda la información dada.
- Necesidad de un correcto diagnóstico con el fin de conocer y no evitar innecesariamente grupos de alimentos enteros.
- Reforzar el optimismo en el núcleo familiar al conocer las instrucciones de evitación y entrenamiento previo para el manejo del uso del autoinyector de adrenalina en caso de un evento de anafilaxia.
- Consejos dietéticos para eludir el comportamiento neofóbico a la hora de introducir o rechazar alimentos nuevos por recelo, para así, evitar adquirir una relación aversiva con la comida.
- Un etiquetado alimentario correcto, conciso y claro.
- Talleres, encuentros, jornadas y campamentos organizados por iniciativa de las Asociaciones de pacientes.
- Informar, educar y formar a todos los miembros del entorno familiar, así como a educadores y personal de todos los centro educativos.
- Vivir el diagnóstico con normalidad sin bajar la guardia, evitando mostrar una tensión constante desmedida, encontrando el equilibrio entre obsesión y dejadez, asegurando siempre una protección adecuada.
Pese a las limitaciones de tiempo en las consultas, es importante que los médicos nos ganemos la confianza del paciente, lo que llevará siempre a un mejor cumplimiento de los consejos y tratamientos que se prescriban y una mayor seguridad para el paciente ante los potenciales riesgos de sufrir una nueva reacción.
En conclusión, intentemos mirar a los ojos al paciente y a su familia y sentar una buena comunicación que profundice en la empatía, la transferencia, abarque los aspectos emocionales y establezca esas relaciones humanas; pues no debemos olvidar que el médico trata enfermos, no simplemente enfermedades.
Dra. Talía María de Vicente Jiménez
Hospital Universitario Ruber Juan Bravo, Madrid
Comité de Alergia infantil SEAIC – Grupo de interés anafilaxia
Nuevos horizontes en la inflamación alérgica para explicar los fenotipos graves de alergia
En las últimas décadas, la prevalencia y la complejidad de las patologías alérgicas han aumentado significativamente. Este incremento se observa no solo en el número de pacientes, sino también en la aparición de casos con perfiles complejos, como los pacientes polisensibilizados, aquellos con remodelado epitelial y quienes muestran una respuesta insuficiente a los tratamientos convencionales. El manejo de estos pacientes representa un desafío para los especialistas en alergología (1).
Entre ellos, un grupo considerable presenta formas graves de alergia. La gravedad no se limita únicamente a aquellos que desarrollan reacciones anafilácticas, que representan un riesgo de vida evidente, sino también a aquellos que experimentan reacciones exacerbadas, como en el caso del asma alérgico grave, caracterizado por su difícil control y alta morbilidad (1). Nuestro grupo de investigación lleva más de una década estudiando los mecanismos subyacentes a estos fenotipos graves de alergia con un doble objetivo: 1) Identificar potenciales dianas terapéuticas para el manejo y control de estos pacientes y 2) la identificación y clasificación de estos pacientes.
Son pacientes que por sus características no responden a la mayoría de los tratamientos disponibles, que no suelen tolerar el tratamiento con AIT, tiene una baja calidad de vida y que, además, al tratarse de pacientes crónicos con muchos años de evolución suponen una importante carga económica para el Sistema Nacional de Salud.
Las características geográficas y climatológicas de nuestro país han permitido el estudio detallado de perfiles graves a lo largo de la geografía española. En Extremadura existe un porcentaje significativo de pacientes con alergia al polen de gramíneas que desarrollan reacciones graves a profilina (2); en Córdoba pacientes con alergia al polen de olivo sensibilizados a alergenos menores como Ole e 7 (3) o en las Islas Canarias, pacientes alérgicos a ácaros que además desarrollan reacciones graves (4) al entrar en contacto con harinas contaminadas con ácaros. Todos estos fenotipos alérgicos comparten características comunes: una respuesta inflamatoria persistente y exacerbada.
La inflamación persistente y no resuelta es un factor subyacente común observado en varias enfermedades humanas aparentemente no relacionadas, incluidas las enfermedades cardiovasculares y neurodegenerativas (5).
Algunos de los mecanismos asociados con la respuesta inflamatoria y que hemos demostrado en pacientes con alergia respiratoria grave son: Metabolismo de Warburg, aumento del metabolismo de los esfingolípidos y lisofosfolipidos, potenciación de las células T efectoras, desregulación de las células T reguladoras y cambios en las características biológicas de las plaquetas (4, 6, 7,8).
Estos hallazgos no solo abren nuevas vías de investigación en el campo de la alergia, facilitando una mejor comprensión de los procesos en estos pacientes, sino que también son relevantes para entender mecanismos subyacentes en otras patologías inflamatorias, como la artritis reumatoide o incluso la esclerosis múltiple, que comparten algunas de estas características inflamatorias. Es por este motivo que en España contamos con la Red de Enfermedades Inflamatorias (REI), financiada por el ISCII, que se dedica a la identificación y traslación de biomarcadores dirigidos a implantar estrategias de medicina personalizada en patologías inflamatorias, incluyendo las alérgicas. Su objetivo es proporcionar nuevas herramientas a los profesional para el tratamiento de estos pacientes y optimizar el uso de recursos de forma efectiva.
- Clin Exp Allergy. 2024 Aug;54(8):550-584. doi: 10.1111/cea.14517.
- J Allergy Clin Immunol. 2019 Feb;143(2):681-690.e1. doi: 10.1016/j.jaci.2018.03.013.
- 2019 Nov;74(11):2261-2265. doi: 10.1111/all.13860
- 2022 Jun;77(6):1772-1785. doi: 10.1111/all.15192
- Nat Rev Immunol . 2021 Nov;21(11):739-751. doi: 10.1038/s41577-021-00538-7
- 2018 Nov;73(11):2137-2149. doi: 10.1111/all.13563.
- 2023 May;78(5):1319-1332. doi: 10.1111/all.15621.
- Int J Mol Sci. 2024 Aug 30;25(17):9425. doi: 10.3390/ijms25179425
Día internacional de concienciación de la Enterocolitis Inducida por Proteínas de la Dieta (FPIES).
El pasado 4 de mayo se celebró el día de Star Wars (May the 4th) que coincidió con el día internacional de concienciación de la Enterocolitis Inducida por Proteínas de la Dieta (FPIES).
La FPIES es una alergia a alimentos no mediada por IgE, que típicamente comienza en la infancia, y que se caracteriza por vómitos repetidos, prolongados en el tiempo, que comienzan entre 1 y 4 horas tras la ingesta del alimento y que a menudo se acompañan de decaimiento, letargia o palidez y deposiciones diarreicas.
Los datos epidemiológicos referentes a esta enfermedad son escasos y variables, esto es debido a que, hasta finales de los años 70 no se había reconocido ni definido formalmente este síndrome y también a que no ha recibido una codificación adecuada hasta octubre de 2015 cuando se implementó el código K52.2 en la décima revisión de la Clasificación Internacional de las Enfermedades (CIE-10).
El diagnóstico de FPIES se basa fundamentalmente en la presencia de síntomas característicos que mejoran tras la retirada del alimento causal de la dieta. Estos criterios se han ido modificando según ha ido avanzando el conocimiento y reconocimiento de esta enfermedad. Actualmente están en vigor los propuestos por el Consenso Internacional para el Diagnóstico y Manejo de la Enterocolitis Inducida por Proteínas de la Dieta, elaborado por el grupo de trabajo de reacciones adversas a alimento de la Academia Americana de Alergia, Asma e Inmunología (AAAAI).
Actualmente se reconocen dos presentaciones clínicas:
- FPIES aguda.- Que se manifiesta por los síntomas típicos previamente mencionados.
- FPIES crónica.- Peor caracterizada que la FPIES aguda, descrita fundamentalmente en lactantes menores de 4 meses alimentados con fórmula adaptada de proteínas de leche de vaca o de soja. Las manifestaciones clínicas incluyen vómitos intermitentes, diarrea acuosa y fallo de medro. Los síntomas se producen a lo largo de varios días o semanas y no tienen una clara relación causal con el alimento.
Cualquier alimento es susceptible de producir FPIES, los alimentos más frecuentemente implicados son las proteínas de leche de vaca, y en nuestro medio el pescado. El alimento implicado varia en función de la localización geográfica y no resultan extrapolables las series anglosajonas o japonesas publicadas. En el área mediterránea no es tan frecuente la asociación de FPIES por leche de vaca y la FPIES por soja, por lo que la evitación de este último alimento es discutible y debe ser evaluarse de manera individual. En cuanto a los alimentos sólidos, el pescado es si duda el principal agente causal de FPIES en el área mediterránea. En estos casos se pueden evitar dietas restrictivas innecesarias testando pescados alternativos, minimizando los riesgos de déficits nutricionales en nuestros pacientes para mas información sobre este punto: Infante et al. Food protein-induced enterocolitis syndrome by fish: Not necessarily a restricted diet. Allergy. 2017;00:1-5.
Dado que las manifestaciones clínicas son exclusivamente gastrointestinales y la edad más frecuente de presentación es la infancia, el retraso diagnóstico o un diagnóstico erróneo suele ser habitual. La mayoría de los niños sufren mas de una reacción, en ocasiones grave y con necesidad de acudir a Urgencias, antes de que sean correctamente diagnosticados. Por ello es importante tener presente esta patología ante cuadros exclusivamente digestivos y con resolución en las siguientes 24 horas.
Para un mejor conocimiento de esta patología recomendamos la lectura de:
- International consensus guidelines for the diagnosis and management of food protein-induced enterocolitis syndrome: Executive summary-Workgroup Report of the Adverse Reactions to Foods Committee, American Academy of Allergy, Asthma and Immunology. Nowak-Wegryzn et al. J Allergy Clin Immunol. 2017 Apr;139(4):1111-1126.e4. doi: 10.1016/j.jaci.2016.12.966
- Food Protein-Induced Enterocolitis Syndrome. Nowak-Wegryzn A et al. J Investig Allergol Clin Immunol 2017;27(1):1-18. Doi: 10.18176/jiaci.0135.
Ambos artículos, de acceso libre, resumen de manera práctica y didáctica el conocimiento actual de FPIES. “Aquello que no se conoce no se diagnostica”
Sonsoles Infante Herrero. Médico Adjunto. Unidad de Alergia Pediátrica. Hospital General Universitario Gregorio Marañón. Madrid.
Alergología en España y la Unión Europea
La Alergología es una especialidad médica oficialmente reconocida en España por los Ministerios de Sanidad, Política Social e Igualdad y de Educación.
Se entiende por Alergología la especialidad médica que comprende el conocimiento, diagnóstico y tratamiento de la patología producida por mecanismos inmunológicos, con las técnicas que le son propias. El Programa Oficial de la especialidad vigente se publicó en el BOE número 241, de lunes 9 de octubre de 2006.
Para acceder a la formación especializada en Alergología son requisitos previos imprescindibles ser licenciado en Medicina y obtener plaza en la convocatoria del examen MIR.
El alergólogo es un médico especializado en Alergología y por tanto preparado para prevenir, diagnosticar y tratar las enfermedades alérgicas y educar a pacientes y familiares sobre las mismas. Es importante resaltar que el alergólogo recibe formación y acumula experiencia en enfermedades alérgicas tanto en pacientes pediátricos como en adultos.
El alergólogo está capacitado para evaluar los diferentes aspectos de las enfermedades alérgicas que pueden afectar a distintos sistemas del organismo (piel, aparato digestivo, aparato respiratorio, sistema cardiovascular, etc). Es frecuente que un mismo paciente presente rinitis, conjuntivitis, asma, dermatitis y alergia alimentaria. El alergólogo es competente para realizar un diagnóstico y tratamiento integral.
En el momento actual la especialidad médica de Alergología existe como especialidad completa en 14 países de la Unión Europea (Chequia, Chipre, Eslovaquia, España, Grecia, Holanda, Italia, Lituania, Luxemburgo, Portugal, Reino Unido, Rumania, Suecia y Suiza). Además se reconoce como subespecialidad en otros 7 países (Alemania, Estonia, Finlandia, Francia, Hungría, Polonia y Turquía).
En relación con el proyecto de troncalidad, la Alergología se incluirá en el denominado tronco médico y se mantendrán las competencias de la especialidad.
Fuente: Comisión Nacional de la Especialidad de Alergología
» Título de Alergólogo Europeo
![]() Orden 3081/2006: Programa Oficial de la Especialidad de Alergología (6711 descargas )
Orden 3081/2006: Programa Oficial de la Especialidad de Alergología (6711 descargas )
Simposio SEAIC 2017
La contaminación es un factor clave en el incremento actual de las enfermedades alérgicas. Del 26 al 28 de octubre se celebra en Murcia el Simposio Internacional de Aerobiología, Contaminación y Cambio Climático de la SEAIC con la participación de casi mil alergólogos nacionales e internacionales.
![]() Nota de prensa: Simposio Murcia 2017 (15418 descargas )
Nota de prensa: Simposio Murcia 2017 (15418 descargas )
![]() Nota de prensa: Alergia y contaminación (11995 descargas )
Nota de prensa: Alergia y contaminación (11995 descargas )
Symposium de Alergia a Medicamentos
Notas de prensa del Symposium Internacional de Alergia a Medicamentos, celebrado en Logroño del 22 al 24 de octubre de 2009.
Disponibles en la Sala de Prensa.
Federación de Asociaciones Nacionales de Alergia a Alimentos- Federación ANAA
Estimados socios,
El pasado 17 de septiembre, se constituyó en Madrid la Federación de Asociaciones Nacionales de Alergia a Alimentos – Federación ANAA – para coordinar esfuerzos y proyectos de varias asociaciones de alergia a alimentos.
En el siguiente enlace podéis leer la Nota de Prensa adjunta.
Muchas Gracias.
CYNA 2015
Se adjunta la nota de prensa que contiene los aspectos más sobresalientes que quieren transmitir los ponentes invitados a la reunión CYNA.
XXX Congreso SEAIC
Uno de cada cinco niños tiene alergia. El buen control de las enfermedades alérgicas, que en niños se dan de forma simultánea con frecuencia, pasa por acudir a la consulta del alergólogo ante los primeros síntomas, sea cual sea la edad del afectado.
![]() Nota de prensa: XXX Congreso SEAIC (7440 descargas )
Nota de prensa: XXX Congreso SEAIC (7440 descargas )
![]() Nota de prensa: alergia respiratoria (7051 descargas )
Nota de prensa: alergia respiratoria (7051 descargas )
Comunicado Seguridad de las Pruebas Cutáneas
En relación con el desafortunado suceso ocurrido en el Hospital Clínico de Valencia el pasado 10 de Julio, la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica estima conveniente comunicar la siguiente Nota de Prensa acerca de la Seguridad de las Pruebas Cutáneas. Así como dar su más sentido pésame a los padres, familiares y allegados de la menor fallecida dicho día.
![]() Comunicado de Prensa Oficial sobre Seguridad de Pruebas Alérgicas Cutáneas (10953 descargas )
Comunicado de Prensa Oficial sobre Seguridad de Pruebas Alérgicas Cutáneas (10953 descargas )
Semana Mundial de la Alergia
Apreciados socios:
Del 4 al 11 de abril nos sumamos a la celebración de la Semana Mundial de la Alergia organizada por la Organización Mundial de la Alergia .
Os adjuntamos la nota de prensa, así como carteles y una encuesta para rellenar en papel, que podéis pegar en vuestras consultas/oficinas. Las encuestas que la gente os rellene en papel nos las podéis mandar escaneadas a redesocialesseaic@gmail.com
Además, la encuesta se puede contestar electrónicamente a través del siguietne enlace que os invitamos a compartir: https://goo.gl/rIxA6t .
Una vez finalizada la Semana, analizaremos todas las propuestas y las publicaremos a través de nuestras resdes sociales.
Por otro lado, podéis participar a través de Twitter usando el Hastag #CclimaticoyAlergia y escribiendo sobre cómo creéis que afecta el cambio climático a las alergias. Os animamos igualmente a que os grabéis un mini-vídeo diciendo vuestro nombre (opcional) y a continuación «mi propuesta para combatir el cambio climático es…» formuléis vuestra propuesta y lo subáis mencionando el Twitter de la SEAIC @SEAIC_Alergia o que lo subáis al Facebook SEAIC .
También tendremos 5 sesiones de TweetChat, una cada día de lunes a viernes, de lo cual os iremos informando con horarios.
Para ello, basta que os conectéis con vuestra cuenta de Twitter añadiendo el Hastag #CclimaticoyAlergia y mencionando @SEAIC_Alergia.
Esperamos que os animéis a participar de manera activa en este evento.
Un cordial saludo,
Dra. Ángela Meijide Calderón
Secretaria del Comité de Comunicación de la SEAIC
![]() NOTA DE PRENSA SEMANA MUNDIAL DE LA ALERGIA (3988 descargas )
NOTA DE PRENSA SEMANA MUNDIAL DE LA ALERGIA (3988 descargas )
![]() POSTER SEMANA MUNDIAL DE LA ALERGIA (2592 descargas )
POSTER SEMANA MUNDIAL DE LA ALERGIA (2592 descargas )
![]() DIBUJO Y ENCUESTA SEMANA MUNDIAL DE LA ALERGIA (2353 descargas )
DIBUJO Y ENCUESTA SEMANA MUNDIAL DE LA ALERGIA (2353 descargas )
Actividades de interés
Estimados socios:
Os informamos de dos asuntos científicos que pueden resultar de vuestro interés:
1º La sección de ORL de la EAACI organiza a finales de Agosto una reunión sobre rinitis, en Málaga, en la que participa como co-chair y speaker nuestra compañera Carmen Rondón: 1st Symposium of Clinical Cases in Allergic Rhinitis (www.c2ar.org)
2º El Comité de Asma está trabajando en un proyecto conjunto con SEPAR, proyecto ABANICO (Actitudes y Barreras en el Asma No Inicialmente COntrolada). Este proyecto pretende recoger en una encuesta con la participación más amplia posible, la actividad habitual de los alergólogos y neumólogos ante pacientes con asma no controlada. El estudio tiene el aval de SEPAR y SEAIC. En el tarjetón adjunto tenéis los datos de acceso a la encuesta y una carta explicativa del proyecto.
Histórico de congresos y simposios
En 1949, un año después de su fundación, la Sociedad celebró el primer congreso Nacional de Alergia en el Hospital Provincial de Madrid (actual Centro de Arte Reina Sofía). A partir de entonces se han celebrado congresos nacionales cada tres o cuatro años. A partir de 1978 la periodicidad pasa a ser bienal.
Actualmente de forma anual se celebran Congresos y Simposios (de forma consecutiva) para que todos los alergólogos puedan actualizarse en esta especialidad.
CONGRESOS
2021: 33º Congreso Nacional de la Sociedad Española de Alergología e Inmunología Clínica 2020 - Zaragoza.
2020: 32º Congreso Virtual de la Sociedad Española de Alergología e Inmunología Clínica 2020.
2018: XXXI Congreso Nacional de la SEAIC - Valencia
2016: XXX Congreso Nacional de la SEAIC - San Sebastián
2014: XXIX Congreso Nacional de la SEAIC - Salamanca
2012: XXVIII Congreso Nacional de la SEAIC - Pamplona
2010: XXVII Congreso Nacional de la SEAIC - Madrid
2008: XXVI Congreso Nacional de la SEAIC - Bilbao
2006: XXV Congreso Nacional de la SEAIC - Valencia
2004: XXIV Congreso Nacional de la SEAIC - Marbella
2002: XXIII Congreso Nacional de la SEAIC - Madrid
2000: XXII Congreso Nacional de la SEAIC - Pamplona
1998: XXI Congreso Nacional de la SEAIC - Barcelona
1996: XX Congreso Nacional de la SEAIC - Granada
1994: XIX Congreso Nacional de la SEAIC - Santa Cruz de Tenerife
1992: XVIII Congreso Nacional de la SEAIC - Sevilla
1990: XVII Congreso Nacional de la SEAIC - Valencia
1988: XVI Congreso Nacional de la SEAIC - Murcia
1986: XV Congreso Nacional de la SEAIC - Madrid
1984: XIV Congreso Nacional de la SEAIC - Santiago de Compostela
1982: XIII Congreso Nacional de la SEAIC - Sevilla
1980: XII Congreso Nacional de la SEAIC - Palma de Mallorca
1978: XI Congreso Nacional de la SEAIC - Las Palmas de Gran Canaria
1975: X Congreso Nacional de la SEAIC - Granada
1972: IX Congreso Nacional de la SEA - Zaragoza
1969: VIII Congreso Nacional de la SEA - Valencia
1966: VII Congreso Nacional de la SEA - Palma de Mallorca
1962: VI Congreso Nacional de la SEA - Oporto(Reunión conjunta con la Sociedad Portuguesa de Alergia)
1959: V Congreso Nacional de la SEA - Salamanca1956IV Congreso Nacional de la SEA - Barcelona
1954: III Congreso Nacional de la SEA - Santa Cruz de Tenerife
1951: II Congreso Nacional de la SEA - Sevilla
1949: I Congreso Nacional de la SEA - Madrid
SIMPOSIOS
2024: Simposio Internacional de "Enfermedades Alérgicas de Riesgo Vital", Bilbao.
2019: Simposio Internacional. "Avances y Perspectivas en Alergia Cutánea e Inmunología", Gran Canaria.
2017: Symposium Internacional de "Aerobiología, Contaminación y Cambio Climático", Murcia.
2015: Symposium Internacional de "Vía Respiratoria Única", Sevilla.
2013: Symposium Internacional de "Alergia a Himenópteros", Granada.
2011: Symposium Internacional de "Alergia Alimentaria" / «100 años de Inmunoterapia» Barcelona.
2009: Symposium Internacional de “Alergia a medicamentos”, Logroño.
2007: Symposium Internacional de “Alergia cutánea” Santander.
2005: Symposium Internacional de “Rinoconjuntivitis” Sevilla.
2003: Symposium Internacional “Aerobiología y Polinosis”, Zaragoza.
2001: Symposium Internacional de “Alergia a alimentos”, Bilbao.
1999: Symposium Internacional 50º Aniversario de la SEAIC, La Coruña.
1997: Symposium Internacional sobre “Reacciones adversas a fármacos con base inmunológica” Puerto de Santamaría (Cádiz)
1995: Symposium Internacional de “Asma bronquial” Barcelona.
1993: Symposium de “Inmunoterapia” Torremolinos (Málaga).
1991: Symposium de “Asma bronquial” Cáceres.
1989: Symposium de “Inmunoterapia” Madrid.
1989: Symposium de “Alergia a medicamentos” Palma de Mallorca.
1987 : Symposium de “Provocaciones bronquiales no inhalativas” Madrid.
1985: Symposium de “Alergia ocupacional”, Sevilla.
1983: Symposium de “Alergia a medicamentos”, Palma de Mallorca.
1977: Symposium de “Alergia a medicamentos”, Benidorm (Alicante).
1974: Symposium de “Mecanismos efectores de las reacciones alérgicas”, Madrid.
1974: Symposium de “Asma bronquial”, Palma de Mallorca.
1971: Symposium de “Alergia a medicamentos”, Benidorm (Alicante).
Reconocimiento al Dr. Quirce por la Universidad de Cantabria
Apreciados socios:
Tenemos el placer de comunicaros el nombramiento de nuestro compañero Santiago Quirce como miembro de ‘Alumni distinguido’ de la Universidad de Cantabria, iniciativa que reconoce los méritos profesionales de los antiguos alumnos de la citada universidad.
—————————————–
Texto de la noticia:
Santiago Quirce, jefe de Alergología del Hospital de La Paz, será el nuevo miembro de ‘Alumni-Distinguido’ de la UC
SANTANDER, 5 May. (EUROPA PRESS) –
El jefe del Servicio de Alergología del hospital madrileño de La Paz, Santiago Quirce volverá a la Universidad de Cantabria (UC) el próximo 12 de mayo para participar en los actos de ingreso al programa ‘Alumni- Distinguidos’.
Natural de Santoña, Santiago Quirce es licenciado y doctor en Medicina por la UC, habiendo obtenido el Premio Extraordinario de Licenciatura y la calificación ‘Cum Laude’ en el doctorado, según ha informado la UC en un comunicado.
La carrera profesional del Quirce comenzó en el Hospital Universitario Ramón y Cajal donde ingreso como residente en el año 86. Su carrera le ha llevado a prestar servicios en diferentes hospitales españoles como el Hospital Universitario Virgen del Camino de Pamplona o la Clínica Nuestra Sª de la Concepción Universidad Autónoma de Madrid, completando su preparación en el Vancouver General Hospital Canadiense donde permaneció en los años 93 y 94.
Desde el año 2007 presta sus servicios en el Hospital Universitario La Paz de Madrid donde ejerce como Jefe de Servicio de Alergología y director del Grupo de investigación «Diagnóstico y tratamiento de las enfermedades alérgicas», del Instituto de Investigación Hospital Universitario La Paz.
Asimismo es miembro del CIBERES (Centro de Investigación Biomédica en Red de Enfermedades Respiratorias), del Comité ejecutivo de GEMA (Guía Española para el Manejo del Asma), del Comité de Asma de la SEAIC (Sociedad Española de Alergología e Inmunología Clínica), coordinador del Interest Group on Occupational Allergy de la EAACI (European Academy of Allergy and Clinical Immunology), miembro del Committee of the Environmental, Occupational and Respiratory Diseases Section de la AAAAI (American Academy of Allergy, Asthma & Immunology) y también pertenece al Comité Editorial de la revista Journal of Asthma.
Santiago Quirce es el quinto miembro del programa ‘Alumni-Distinguidos’ con el que la UC reconoce trayectorias profesionales brillantes de sus egresados, se une así a Ángel Corcostegui, Jaime del Barrio, Miguel Ceballos y Dionisio Cagigas que han ingresado en este proyecto durante este año.
‘Alumni-Distinguidos’ es una iniciativa de la Universidad de Cantabria que cuenta con el apoyo de la Asociación de Antiguos Alumnos y Amigos de la UC, el Consejo Social de la Universidad y la colaboración de Cantabria Campus Internacional y el Centro Internacional Santander Emprendimiento (CISE).
Fundación de la SEAIC
La Fundación de la SEAIC es una entidad sin ánimo de lucro que busca estimular la investigación en el campo de la Alergología y la Inmunología Clínica. Para ello, ha impulsado actividades para alergólogos y para pacientes alérgicos desde su creación en 1986. Algunas de estas iniciativas han consistido en convocatorias de ayuda para la investigación, becas para jóvenes alergólogos, edición de monografías científicas, ayudas a campamentos para niños con asma y alergia.
| Misión
Contribuir a la formación de profesionales sanitarios y a la difusión de conocimiento. |
| Visión
La mejora de la salud y el bienestar de los pacientes con enfermedades alérgicas e inmunológicas. |
Valores
|
Más detalles en Dosier informativo Fundación de la SEAIC (7104 descargas )
Inmunoterapia sublingual para alergia a cacahuete a largo plazo: evidencia de desensibilización clínica e inmunológica
Se estima que la alergia a alimentos afecta a un 6-8% de los niños y hay evidencia de un incremento global en la prevalencia. Los alimentos que con mayor frecuencia causan reacciones anafilácticas en los niños mayores son los frutos secos. Hasta hace pocos años, el tratamiento se basaba en la evitación del alimento y el tratamiento de las reacciones alérgicas. La inmunoterapia con alimentos supone una alternativa de tratamiento en pacientes con alergia persistente, aunque no está aprobado como tratamiento en la práctica clínica habitual.
La inmunoterapia sublingual podría representar, a diferencia de la inmunoterapia oral o epicutánea, una alternativa viable por su vía de administración sencilla y el buen perfil de seguridad y eficacia observado en pequeños ensayos clínicos.
En esta publicación (Long-term sublingual immunotherapy for peanut allergy in children: Clinical and immunologic evidence of desensitization. J Allergy Clin Immunol 2019;144:1320-6.) se evalúa la eficacia y seguridad de la inmunoterapia sublingual con cacahuete a largo plazo en niños de 1 a 11 años que recibieron una dosis de mantenimiento de 2 mg/d de proteína de cacahuete durante 5 años. Los criterios de inclusión eran los siguientes: niños de 1 a 11 años, con anamnesis de reacción tras ingesta de cacahuete e IgE específica de 7 KU/L o mayor.
Treinta y siete de los cuarenta y ocho pacientes (77,1%) completaron el estudio y once (22,9%) abandonaron antes de finalizar.
Hubo reacción en 4,78% de las dosis. La mayoría de los síntomas se resolvieron espontáneamente y solo un 0,21% requirió tratamiento con antihistamínicos, no requiriendo el uso de adrenalina en ninguno de los casos. El prurito orolingual fue el síntoma más frecuente (3,6% de las dosis), y fue disminuyendo con las siguientes dosis. El edema labial se reportó en un 0,15% de las dosis y los síntomas gastrointestinales en 0,3% de las dosis.
El 67% de los sujetos toleraron al menos 750 mg de proteína de cacahuete, un 48% toleraron al menos 1750 mg y un 35% toleraron 2750 mg o más. Doce de los cuarenta y ocho sujetos (25%) tuvieron una prueba de provocación controlada negativa con 5000 mg de cacahuete. Tras un período de evitación de 2-4 semanas, diez de los doce sujetos tuvieron una prueba de provocación negativa, demostrando tolerancia permanente.
La media de la reactividad cutánea para los diez pacientes que demostraron tolerancia permanente fue de 11,5 mm al inicio del estudio, al finalizar el tratamiento dicha reactividad cutánea se redujo a 5,8 mm.
El nivel basal de IgE específica a cacahuete para los diez pacientes con una prueba de provocación oral negativa fue de media 28 KU/L y al finalizar el tratamiento la media de IgE específica fue de 7,8 KU/L.
Para los diez pacientes que alcanzan tolerancia permanente los niveles basales de IgG4 fueron de 0,4 mg/L y al finalizar el estudio se incrementan a 10,9 mg/L.
También se redujo de forma significativa el test de activación de basófilos al finalizar el estudio, comparativamente con el basal.
Entre los posibles sesgos del estudio destacar la falta de un grupo placebo control y la no realización de una prueba de exposición controlada al inicio del estudio.
En este estudio el tratamiento con inmunoterapia sublingual durante 5 años alcanzó desensibilización clínicamente significativa en la mayoría de los pacientes alérgicos a cacahuete compensado con una fácil administración y un favorable perfil de seguridad.
Dra. Sandra Blanco Bermejo
Hospital Universitario Infanta Elena
Comité de Alergia Infantil SEAIC
Noticias del Comité
Nuevas pautas de inicio de inmunoterapia con himenópteros aprobadas por el Comité
Se han revisado y aprobado tres tipos de pauta para la administración de inmunoterapia con venenos de himenópteros en fase de iniciación.
Descargar documento: ![]() Pautas de inicio de inmunoterapia con veneno de himenópteros (5735 descargas )
Pautas de inicio de inmunoterapia con veneno de himenópteros (5735 descargas )

Inmunoterapia con veneno de abejorro
La prevalencia de alergia al veneno de abejorro se ha incrementado en la última década, debido fundamentalmente a que cada vez se utilizan más los abejorros para la polinización de plantas de invernadero. En el Comité de Alergia a Himenópteros hemos elaborado un comunicado sobre la posibilidad del uso de inmunoterapia en pacientes alérgicos al veneno de abejorro.
Descargar documento: ![]() Inmunoterapia con veneno de abejorro (5622 descargas )
Inmunoterapia con veneno de abejorro (5622 descargas )
Cartilla de inmunoterapia sublingual
El Comité de Inmunoterapia de la SEAIC ha editado una cartilla para el seguimiento de la inmunoterapia sublingual para facilitar a los pacientes su tratamiento, así como a los profesionales implicados en su aplicación.
Curso SEAIC sobre alergia a medicamentos en el programa FACME
La Federación de Asociaciones Científico Médicas Españolas (FACME) ha lanzado el primer programa de formación médica continuada con financiación pública, destinado a más de 25.000 especialistas del Sistema Nacional de Salud. Esta iniciativa, impulsada por el Ministerio de Sanidad y respaldada con fondos europeos Next Generation EU, incluye 20 cursos online gratuitos acreditados con créditos universitarios y europeos de FMC.
Entre ellos, la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) lidera el curso “Reacciones alérgicas a medicamentos y desetiquetado de falsos diagnósticos”, elaborado por el Comité de Alergia a Medicamentos de la SEAIC, presidido por la Dra. Esther Moreno y con la participación del Dr. Manuel Alcántara.
Esta propuesta formativa resulta esencial para mejorar la identificación de reacciones adversas y evitar diagnósticos erróneos que condicionan la práctica clínica. El curso se desarrolla en colaboración con expertos de referencia y está orientado a profesionales del SNS y residentes que buscan actualizar sus competencias en alergología y farmacología clínica.
Información práctica:
- Curso SEAIC: Reacciones alérgicas a medicamentos y desetiquetado de falsos diagnósticos
- Inscripciones: cómo inscribirse
- Los cursos del programa se celebran en modalidad online a través de la plataforma de la UNED.
- Cada curso tiene una duración de 25 horas académicas.
- La primera edición comienza a mediados de septiembre de 2025.
- Habrá una segunda convocatoria a partir de enero de 2026.
 Presentacion Cursos FACME (674 descargas )
Presentacion Cursos FACME (674 descargas )