resultados de la búsqueda: asma/wp-content/uploads/logos/Sitio web no disponible/profesionales/aviso-importante/Hospital Universitario Fundación Jiménez Díaz/inicio/wwwww
Acta final TC Webex GEAB – 10 febrero 2020
Directorio de hospitales para el estudio de inmunodeficiencias primarias
La Asociación Española de Déficits Inmunitarios Primarios (AEDIP) ofrece en su sitio web un directorio de hospitales para el estudio de inmunodeficiencias primarias:
IV Salón SALAIA
Los días 6 y 7 de junio, tendrá lugar en Madrid la cuarta edición del Salón de productos y servicios para Alergias e Intolerancias Alimentarias, que cuenta con la colaboración de SEAIC.
Manifiesto SEAIC-SEICAP sobre la anafilaxia
La anafilaxia, una urgencia silenciosa: 10 medidas clave para proteger a quienes la sufren.
La anafilaxia es una reacción alérgica grave de inicio súbito y evolución rápida que puede comprometer la vida si no se trata de forma inmediata. A pesar de su gravedad sigue siendo una condición infradiagnosticada e infratratada, lo que contribuye a una importante infraestimación de su prevalencia. Esta situación se ve agravada por el impacto emocional, social y psicológico que genera, especialmente en los niños y sus familias.
Si bien la anafilaxia se presenta en forma de episodios agudos que pueden conllevar riesgo vital, debe de considerarse una enfermedad crónica: incluso en ausencia de síntomas, la persona afectada sigue expuesta de forma constante al riesgo de sufrir nuevas crisis. Las guías clínicas nacionales e internacionales recomiendan que toda persona con antecedentes de anafilaxia disponga de un autoinyector de adrenalina (AIA) que permita una administración rápida y sencilla en caso de una nueva reacción. Además, se están desarrollando nuevos dispositivos de autoadministración, como el dispositivo de administración intranasal, recientemente aprobado por la Agencia Europea del Medicamento (EMA).
Con el objetivo de promover el uso adecuado de los AIA y sensibilizar a la población y a los profesionales sanitarios sobre su importancia, la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), la Sociedad Española de Inmunología Clínica, Alergología y Asma Pediátrica (SEICAP) han consensuado una serie de propuestas clave recogidas en este manifiesto.
1. Reconocer la anafilaxia como un problema de salud pública
Es esencial visibilizar la anafilaxia como un problema de salud pública que requiere una respuesta coordinada entre los ámbitos sanitario, educativo, científico, institucional y comunitario. Para ello, se deben implementar campañas informativas que fomenten su conocimiento, detección precoz y enfaticen las pautas de actuación ante una emergencia. Además, los pacientes que hayan sufrido un episodio de anafilaxia deben de ser estudiados de forma preferente en los servicios de Alergología o en las unidades de Alergología Pediátrica.
2. Incluir la anafilaxia en las estrategias de salud pública
Es imprescindible que las autoridades sanitarias incorporen la anafilaxia en los planes de salud pública e impulsen la investigación en áreas como los mecanismos desencadenantes, los factores de riesgo y las nuevas opciones terapéuticas.
3. Priorizar del uso del autoinyector de adrenalina y de los nuevos dispositivos
Resulta necesario priorizar el uso del AIA frente a otros métodos tradicionales de administración de la adrenalina, como la inyección con jeringa y aguja, especialmente por personas que no sean profesionales sanitarios. Los AIA ofrecen mayor eficacia, seguridad y facilidad de uso, reduciendo significativamente el riesgo de errores en la administración. Esta recomendación probablemente será aplicable a nuevos dispositivos.
4. Formar al paciente y su entorno
Es imprescindible la formación específica de los pacientes y sus cuidadores en la identificación de los signos de alarma, el seguimiento de un plan de acción individualizado, el empleo correcto de los dispositivos de autoadministración de adrenalina y las medidas de prevención frente a alérgenos conocidos.
5. Promover protocolos en centros educativos y espacios públicos
Hay que promover el desarrollo de protocolos estandarizados para actuar ante casos de una anafilaxia en las escuelas y, en general, en los espacios públicos, garantizando el acceso de los pacientes con diagnóstico confirmado de anafilaxia a los dispositivos de autoadministración de adrenalina.
6. Intervenir en el ámbito comunitario
Dado que la mayoría de los episodios se presentan fuera del entorno hospitalario, se propone que los AIA y los nuevos dispositivos constituyan el tratamiento de elección en el ámbito comunitario, aspecto que debe complementarse mediante programas de formación en anafilaxia para personal sanitario y no sanitario.
7. Prescripción de doble dispositivo de autoadministración de adrenalina
De acuerdo con las directrices de la EMA se debe de recomendar la prescripción de al menos dos AIA (o sus equivalentes en el futuro) a cada paciente con antecedentes de anafilaxia, a fin garantizar una respuesta adecuada ante las reacciones graves o prolongadas.
8. Accesibilidad y financiación
Es indispensable incluir los AIA y otros dispositivos de autoadministración de adrenalina, cuando se comercialicen, en el régimen de aportación reducida debido la naturaleza crónica del riesgo de sufrir una reacción anafiláctica y a su carácter esencial para prevenir desenlaces mortales en los pacientes de riesgo elevado. Además, es imprescindible que el Ministerio de Sanidad y la Agencia Española del Medicamento y Productos Sanitarios garanticen el suministro estable y continuo en todo el territorio nacional.
9. Clasificación como medicamento estratégico
Se propone la inclusión de los AIA y futuros dispositivos en el listado de medicamentos estratégicos a nivel nacional, dado su papel esencial en situaciones de emergencia.
10. Reconocimiento del carácter crónico y vital del tratamiento
Resulta imprescindible el reconocimiento de los AIA y otros dispositivos de autoadministración que se desarrollen como medicamentos de uso crónico y vital. Se debe garantizar que este tratamiento esencial se enmarque en los fármacos con condiciones especiales de financiación pública.
![]() Manifiesto SEAIC-SEICAP sobre la anafilaxia (1741 descargas )
Manifiesto SEAIC-SEICAP sobre la anafilaxia (1741 descargas )
Proyectos Responsabilidad Social y Solidaria
CONVOCATORIA 2021 DE AYUDAS ECONÓMICAS A PROYECTOS DE COOPERACIÓN INTERNACIONAL DE LA COMISIÓN DE RESPONSABILIDAD SOCIAL Y SOLIDARIA (CRSS)
PLAZO para presentar las solicitudes: 30 de noviembre de 2021
La Fundación de la SEAIC abre la Convocatoria 2021 de la Comisión de Responsabilidad Social y Solidaria (CRSS) de ayudas económicas a Proyectos de Cooperación Internacional, llevados a cabo por entidades tanto públicas como privadas sin ánimo de lucro, con el fin de mejorar el bienestar social y sanitario de comunidades desfavorecidas.
Fecha límite de presentación de solicitudes es el día 30 de noviembre del 2021 a las 24 horas.
Todos los interesados deberán enviarnos por correo electrónico la solicitud que aparece a continuación debidamente cumplimentada y firmada.
Dirección de envío: silvina.wenk@seaic.org
Las ayudas concedidas se darán a conocer vía email a los ganadores y publicación a la web para todos los socios de la SEAIC.
Para cualquier duda o consulta, rogamos contacte a la secretaria técnica de la Fundación de al SEAIC.
Voto on-line Renovación Junta Directiva 2020
Se ha abierto el plazo para la emisión de voto on-line para la renovación de cargos de la Junta directiva de la SEAIC en la página web: https://www.seaic.org/profesionales/votaciones-seaic.
Notas de prensa 2014
| 12/12/2014 | Navidad y alergia a alimentos Siete de cada diez reacciones alérgicas graves ocurren cuando la gente come fuera de casa. A partir del 13 de diciembre será de obligado cumplimiento en España el reglamento de la Unión Europea sobre información alimentaria que aumentará la protección de las personas alérgicas. |
| 26/11/2014 | Campaña «Beware of allergy» La SEAIC se suma a la campaña “Beware of Allergy” de concienciación ciudadana sobre la relevancia de la alergia en la población europea, lanzada por la EAACI.
|
| 22/10/2014 | Congreso Nacional de la SEAIC 2014 Desde el 22 y hasta el próximo día 25 de octubre, Salamanca acogerá la XXIX edición del Congreso Nacional de la Sociedad Española de Alergología e Inmunología Clínica. La inmunoterapia, que actúa sobre la causa de la enfermedad alérgica y modifica su evolución, está indicada en la enfermedad respiratoria alérgica (polen, ácaros…), el veneno de himenópteros, alergia a alimentos y al látex. La inmunoterapia oral con alimentos consiste en administrar cantidades progresivamente crecientes del alérgeno (alimento o fracciones del mismo) con el fin de producir respuestas inmunitarias que crean tolerancia frente a dichos alimentos. El elevado número de nuevos fármacos biologicos en investigación supondrá una revolución en el tratamiento de las enfermedades alérgicas que no responden a las terapias convencionales. |
| 22/09/2014 | Contaminación y alergia La contaminación es un factor clave en el aumento actual de las enfermedades alérgicas. Produce un aumento en la respuesta de las vías aéreas a alérgenos inhalados en los sujetos susceptibles. |
| 24/07/2014 | Ausencia de alergólogos en la sanidad pública balear Ante la reciente noticia sobre la constitución de un «Comité de Alergias» en las Islas Baleares sin contar con un sólo alergólogo, la SEAIC exige que se solucione la ausencia de alergólogos en la Comunidad Balear, respuesta que ha tenido una importante difusión en los medios de comunicación:
|
| 21/07/2014 | Comunicado oficial de la SEAIC sobre la situación de la Alergología en Baleares Tras la publicación de la noticia sobre la creación de un Comité de Alergias en el Área de Salud de Ibiza y Formentera, la SEAIC desea manifestar que el Alergólogo es el único especialista con formación total en el diagnóstico y tratamiento de la patología alérgica. |
| 17/07/2014 | Alergia al veneno de avispas y abejas Las picaduras de avispas y abejas (himenópteros) se disparan durante los meses cálidos, cuando estos insectos están activos y se hace más vida al aire libre. Además, las altas temperaturas aumentan la agresividad de ambas especies. |
| 30/06/2014 | Rinitis alérgica La rinitis es la enfermedad alérgica más frecuente y el primer motivo de consulta en la especialidad de Alergología. Con frecuencia coexiste con el asma. Por este motivo, es necesario un abordaje integral de la enfermedad respiratoria alérgica. |
| 14/05/2014 | Día Mundial del Angioedema Hereditario El 16 de mayo se celebra el día mundial del angioedema hereditario, enfermedad infrecuente causada por una deficiencia del inhibidor del C1 que puede tardar hasta 13 años en ser diagnosticada. |
| 05/05/2014 | Día Mundial del Asma El día 6 de mayo se celebra el día mundial del asma, enfermedad de causa alérgica en el 80% de los casos, con una elevada prevalencia en la población, tanto infantil como adulta, y que además está condicionada por situaciones como el sobrepeso y la obesidad. |
| 09/04/2014 | Semana Mundial de la Alergia Del 7 al 13 de abril de 2014 se celebra la IV Semana Mundial de la Alergia, iniciativa promovida por la World Allergy Organization (WAO), que anualmente cuenta con la participación de la SEAIC y este año se desarrolla bajo el lema «Anafilaxia: cuando la alergia es letal».
|
| 12/03/2014 | Previsiones para la primavera de 2014 Según el modelo predictivo desarrollado por el Comité de Aerobiología de la SEAIC, para la primavera de 2014 se estima un elevado número de granos de polen ambiental. Destacamos además la importancia de las esporas de hongos como Alternaria y la elevada frecuencia de rinitis alérgica en la infancia.
|
| 26/02/2014 | Registro Español de Desensibilizaciones a Medicamentos Desde su puesta en marcha hace poco más de un año, el proyecto REDEME (Registro Español de Desensibilizaciones a Medicamentos), promovido por el Comité de Alergia a Medicamentos de la SEAIC, ha contabilizado 495 desensibilizaciones en hospitales de siete Comunidades Autónomas. |
| 27/01/2014 | Alergia del contacto al níquel En el ámbito de la alergia a los metales, la más frecuente es la alergia al níquel, que causa una dermatitis por el contacto de la piel con este material, que se encuentra en objetos cotidianos como utensilios de cocina, joyas, cremalleras, gafas, grifos, pilas y teléfonos móviles. |
—————————————–
¡Tengo alergia al sol!
¡Cuántas veces escuchamos esta frase en esta época del año en la que nuestra exposición solar ha sido máxima! Son muchos los pacientes que ante reacciones cutáneas coincidiendo con la exposición solar se refieren a ellas como “alergia al sol”. Aunque es un término científicamente incorrecto, se refiere a aquellas fotodermatosis (reacciones anormales o adversas de la piel a la luz ultravioleta o la radiación visible) en las que subyace un mecanismo inmunológico.
Entre ellas, la erupción polimorfa lumínica es la entidad más frecuente, afectando al 10-20% de la población occidental. Aparece sobre todo en mujeres jóvenes y es más típico en las primeras exposiciones solares del año (primavera), mejorando a medida que la estación soleada avanza (tras exposiciones repetidas al sol y la progresiva melanización de la piel).
Se caracteriza por brotes repetidos de lesiones cutáneas pruriginosas con localización predominante en aquellas zonas de mayor exposición solar: cara, cuello, zona alta del tórax, caras laterales de antebrazos y cara anterior de las piernas.
Las lesiones pueden ser de distinto tipo (de ahí el término polimorfismo): pápulas, pápulo-vesículas, eccema, placas, erosiones o costras; aunque, en un paciente individual, las lesiones son normalmente monomórficas y simétricas, apareciendo habitualmente a las pocas horas de exposición al sol.
Las reacciones agudas requerirán el tratamiento sintomático acorde con la gravedad del cuadro. Los antihistamínicos ayudarán a controlar el prurito; aunque, en ocasiones, puede ser necesario el uso de corticoides sistémicos. Sin embargo, lo más importante es prevenir la aparición de la erupción mediante fotoprotección adecuada (ropa, protección solar UVA y UVB). Si con ello no se consigue evitar la aparición de los brotes, se puede llevar a cabo una terapia de “desensibilización mediante fototerapia” con radiación UVB de banda estrecha (UVB-BE) para conseguir el endurecimiento (hardening) de la piel. Se basa en ir acostumbrando poco a poco a nuestra piel a la exposición al sol (fototolerancia), mediante la aplicación de cursos cortos de UVB-BE desde principios de la primavera y durante varias semanas, hasta alcanzar niveles que permitan al paciente tolerar exposiciones solares diarias de 15-20min de duración. Además, en adultos jóvenes, que viajan de vacaciones a zonas soleadas, se ha comprobado que la realización de ciclos cortos (6-7 días) de corticoides sistémicos (prednisona 0,6-0,8 mg/kg/día) es útil en la prevención de aparición de brotes.
Entre las fotodermatosis que afectan con más frecuencia a población infantil, se encuentra la erupción primaveral juvenil, considerada una variedad localizada de la erupción polimorfa lumínica, de origen desconocido y que afecta más frecuentemente a varones entre 5 y 12 años. Cursa con pápulas eritematosas pruriginosas que aparecen típicamente durante la primavera en el hélix de las orejas que no está cubierto por pelo. Pueden evolucionar a vesículas y costras sin dejar lesiones residuales o solo mínimas cicatrices.
También el hidroa vacciniforme, aunque es una afección rara, se suele dar en niños menores de 10 años, mejorando hacia la edad adulta. Algunos autores consideran que se trata de una variante cicatricial de la erupción polimorfa lúminica. Consiste en brotes recurrentes de lesiones vesiculosas, de contenido viscoso, seroso o hemorrágico, que evolucionan a costras y escaras negruzcas que se desprenden, dejando lesiones cicatriciales varioliformes, deprimidas e hipopigmentadas. Suelen darse cada verano en las partes descubiertas del cuerpo tras la exposición a la luz solar. Su localización más frecuente es en orejas, nariz, dedos, mejillas, dorso de manos o antebrazos y, a veces, puede afectar también a ojos y cuero cabelludo, con efectos adversos importantes sobre la calidad de vida de los niños. Se desconoce la patogenia, aunque se ha asociado a infecciones por virus de Epstein-Barr, y puede evolucionar a linfoma.
Otras fotodermatosis menos frecuentes en niños son el prurigo actínico, la dermatitis actínica crónica o la urticaria solar.
Todas ellas se engloban dentro de este grupo de fotodermatosis inmunológicamente mediadas conocido coloquial- y erróneamente bajo el único nombre de “alergia solar”. Sin embargo la patogenia y clínica de cada una de ellas es diferente y por tanto su tratamiento. Por ello es importante acudir al especialista quien establecerá un diagnóstico preciso y con ello el tratamiento más adecuado.
Dra. Paula Cabrera Freitag, Hospital Universitario Gregorio Marañón de Madrid. Comité de Alergia Infantil SEIAC
Bibiliografía:
- Barceló JM, Rosillo MR, Muñoz C. Fotodermatosis. En IJ Dávila, I Jáuregui, JM Olaguibel y JM Zubeldia, eds. Tratado de Alergología. 2ª ed. Madrid: Ergon, 2016, 889-912.
- De Argila D, Aguilera J, Sánchez J, García-Díez A. Study of idiopathic, exogenous photodermatoses. Part 1: pathophysiology and technical aspects of photobiologic studies. Actas Dermosifiliogr. 2014 Mar;105(2):112-21.
- De Argila D, Aguilera J, Sánchez J, García-Díez A. Study of idiopathic, exogenous photodermatoses, part II: photobiologic testing. Actas Dermosifiliogr. 2014 Apr;105(3):233-42.
- Gruber-Wackernagel A, Byrne SN, Wolf P. Polymorphous light eruption: clinic aspects and pathogenesis. Dermatol Clin. 2014 Jul;32(3):315-34
Utilidad del Diagnóstico Molecular en Alergia a Alimentos
La alta prevalencia de la alergia a los alimentos y el importante impacto socioeconómico de esta patología sobre los pacientes, el sistema sanitario y la sociedad hace imprescindible poder contar con herramientas de diagnóstico validadas. La primera línea de diagnóstico en la alergia a los alimentos es la historia clínica adecuada y la demostración de anticuerpos de clase IgE frente a los alimentos implicados, mediante prueba cutánea o determinación de IgE específica. Sin embargo, está única aproximación no es siempre concluyente, ni para el propio diagnóstico ni para establecer el riesgo futuro del paciente. La confirmación ideal, es la prueba de exposición frente al alérgeno implicado, realizada en condiciones de doble ciego y controlada con placebo, tipo de metodología que consume tiempo, recursos y no está exenta de reacciones que pueden ser graves, por lo que se convierten en estudios difíciles de realizar en la práctica clínica. Las técnicas de diagnóstico fundamentadas en la identificación de los alérgenos moleculares de los alimentos, comúnmente denominada como diagnóstico por componentes, ha permitido la identificación de fenotipos clínicos en cuanto a la gravedad de la respuesta clínica y la detección de las moléculas alergénicas responsables de la reactividad cruzada entre los alimentos. En la última década se ha avanzado en la identificación de los alérgenos mayores, sin embargo, el valor diagnóstico y la utilidad clínica del diagnóstico por componentes aún no está establecido.
Determinar la validez del diagnóstico por componentes en la alergia a los siguientes grupos de alimentos: leche, trigo, cacahuete, soja, frutos secos, pescados y maricos, así como estimar el coste-efectividad del diagnóstico por componentes en comparación con las técnicas convencionales, y por último, resumir la evidencia de la capacidad del diagnóstico por componentes de predecir la gravedad de las reacciones alérgicas han sido los objetivos de una revisión sistemática recientemente publicada (Diagnostic accuracy, risk assessment, and cost-effectiveness of component-resolved diagnostics for food allergy: A systematic review. Flores Kim J, McCleary N, Nwaru BI, Stoddart A, Sheikh. Allergy. 2018 Jan 10. doi: 10.1111/all.13399).
Los autores pudieron incluir un total de 11 artículos elegibles entre más de 7000 artículos revisados. Los componentes moleculares evaluados fueron: para la leche de vaca (Bos d4, Bos d 4, Bos d 5, Bos d 8, y las caseínas); para el huevo (Gal d 1, Gal d 2, Gal d 3, Gal d 4); para el cacahuete (Ara h 1, Ara h 2, Ara 3, Ara h 6, Ara h 8, Ara h 9); para la avellana ( Cor a 1, Cor a 8, Cor a 9, Cor a 14, Bet v 1, Bet v 2); para la gamba (Pen a 1, Lit v 1, Lit v 4), no se encontraron estudios válidos para trigo, soja y pescados. Los componentes con mejor validez diagnóstica teniendo en cuenta el binomio sensibilidad- especificidad han sido: Bos d 4 para Leche de vaca (62.0%- 87.5%), para huevo Gal d 1 (84.2%- 89.8%) para huevo cocido y 60.6%-97,1% para huevo crudo, para cacahuete Ara 6 (94.9%-95.1%), para avellana Cor a 14 (100%-93,8%), y para gamba Lit v1 (82.8%-56.3%).
Los autores ponen de manifiesto la necesidad de estudios de calidad incluyendo la utilización del patrón de oro, la provocación oral doble ciego controlada con placebo, o bien de alternativas, que podrían estandarizarse como la combinación de pruebas de exposición abiertas y otros marcadores de sensibilización. Igualmente, es necesario definir unos puntos de corte que faciliten la agrupación de datos provenientes de diferentes estudios, se requiere la estandarización de los ensayos técnicos, para asegurar resultados comparables, es necesario tener estudios que evalúen en términos económicos el coste- efectividad de esta prueba y por último, los autores concluyen en que no es posible evaluar la capacidad del diagnóstico por componentes para evaluar el riesgo de la enfermedad en el contexto de los modelos clínicos actuales, si bien en algunos casos la sensibilización frente a algunos alérgenos moleculares, si pueden identificar los fenotipos más graves de la enfermedad como Ara h 2 y Ara h 6 para la alergia al cacahuete y Cor a 9 y Cor a 14 para la avellana. En resumen, esta revisión sistemática pone de manifiesto, que el diagnóstico por componentes es una herramienta muy importante para el conocimiento de la alergia a los alimentos, pero son necesarios estudios bien diseñados y con muestras de pacientes suficientes que abarquen todo el espectro de fenotipos desde los pacientes con clínica leve hasta los que tienen manifestaciones muy graves, para conocer realmente su utilidad en la práctica clínica.
Autor: Belén de la Hoz Caballer. Servicio de Alergología. Hospital Universitario Ramón y Cajal. Comité de Alergia Infantil.
Alergia Cutánea
El Comité de Alergia Cutánea estudia las afecciones de la piel motivadas por los mecanismos inmunológicos de hipersensibilidad, entre las que caben destacar la dermatitis atópica, las dermatitis alérgicas por contacto y la urticaria, y el angioedema. El tratamiento de estas afecciones está asistiendo a una verdadera revolución en los últimos años lo que incrementa la relevancia de los proyectos de investigación, formación y educación sanitaria que lidera este comité. Por sus características, este comité tiene importantes relaciones con los comités de Alergia Infantil, de Alergia a los Alimentos, Alergia a los Medicamentos y de Angioedema.
Actualizado el día 26/09/2025
Directorio de Centros
Alergología en el sector público
Puede consultar los hospitales en cada Comunidad Autónoma seleccionando el área geográfica correspondiente en el mapa del margen izquierdo. Para cada comunidad los centros se agrupan por provincias siguiendo un orden alfabético.
En caso de no encontrar un hospital que incluya asistencia alergológica le rogamos se ponga en contacto con el webmaster del sitio.
Publicado el día 1/8/2014
Actualizado el día 26/10/2014
EAACI Allergy School
Del 19 al 21 de septiembre de 2013 se celebra en Málaga el próximo Allergy School de la Academia Europea de Alergología e Inmunología Clínica (EAACI), que organiza el Servicio de Alergia del Hospital Carlos Haya y trata sobre «reacciones alérgicas a fármacos, del fenotipo al genotipo».
Primera Guía mundial sobre Inmunoterapia con Alimentos
La alergia a los alimentos es un importante problema de salud pública que puede en algunos casos comprometer incluso la vida de las personas que la padecen. Personas que deben llevar un estricto control de los alimentos que toman para evitar la ingestión accidental de aquellos a los que son alérgicos. El riesgo y el temor a una reacción, la dificultad para poder realizar actividades familiares y sociales en las que hay presentes alimentos, e incluso en ocasiones el rechazo por parte de otros, limita la vida de estas personas, más aun cuando son niños. De unos años a esta parte, la inmunoterapia con alimentos (ITO) se ha convertido en una esperanza para ellos.
Alergólogos y pediatras, de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) y de la Sociedad Española de Inmunología Clínica, Alergología y Asma Pediátrica (SEICAP), han publicado la primera guía sobre ITO con alimentos de la literatura científica (1,2). En este caso, aborda la dirigida a la alergia a leche de vaca y huevo, aunque abre la puerta al tratamiento de otras alergias alimentarias.
La publicación de la Guía es el fruto del trabajo coordinado de más de 30 especialistas de 18 centros de toda España, cinco de ellos miembros del Comité de Alergia Infantil de la SEAIC. La Guía se basa en la evidencia científica disponible de los estudios publicados hasta junio de 2016, y en la opinión de expertos. Se establecen recomendaciones acerca de las indicaciones y contraindicaciones del procedimiento, requerimientos de personal y medios materiales, aspectos prácticos del tratamiento en las diferentes fases de la ITO, y pautas especiales para los pacientes con alto riesgo de presentar reacciones adversas durante el tratamiento. La Guía marca las directrices para el manejo de la ITO con leche y huevo en la práctica clínica y recoge la opinión consensuada de expertos españoles.
Destacar por último, que el Instituto de Estudios del Huevo (IEH) acordó conceder su Galardón de Oro anual a SEAIC y SEICAP por la publicación de la Guía de inmunoterapia con leche y huevo. El IEH es una asociación sin ánimo de lucro creada para fomentar la investigación relacionada con el huevo en España y la divulgación sobre su interés como alimento y su adecuado manejo. El IEH reconoció la importante labor desarrollada por los profesionales de ambas sociedades para curar la alergia alimentaria infantil al huevo. El Galardón fue entregado durante el Día Mundial del Huevo 2017 en un acto que el IEH celebró en Calatayud (Zaragoza) el día 25 de octubre.
Dr. Carmelo Escudero Díez
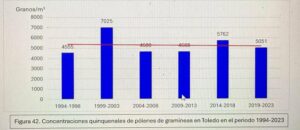
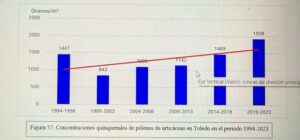
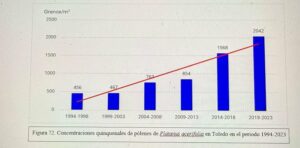
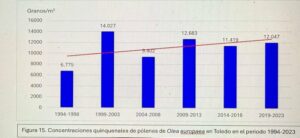
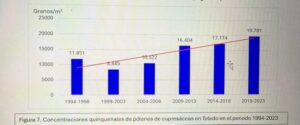
Captador de la semana: Toledo
Hoy es el turno del Dr. Ángel Moral De Gregorio, expresidente del comité de Aerobiología Clínica de SEAIC, alergólogo en el Hospital Universitario de Toledo, desde donde nos proporciona los datos de pólenes.
Se instaló el primer captador en 1994, en 2016 se instaló el ciclón, han resistido todas las inclemencias incluido Filomena en 2021.
Con el Curso Avanzado de Palinología, el Dr. Ángel Moral ha impartido cursos de palinología a más de 200 alergólogos, muchos de los cuales han continuado la labor de aportar la lectura de pólenes en su zona para pólenes.com SEAIC.
Además, el Dr. Ángel Moral así como el Hospital de Toledo han contribuido ampliamente al estudio de los pólenes a lo largo de los años.


La evolución de la hipersensibilidad a AINEs en el tiempo, ¿podrán algunos pacientes tolerar estos fármacos en el futuro?
Los antiinflamatorios no esteroideos (AINEs) son los fármacos más frecuentemente implicados en las reacciones de hipersensibilidad. Estas reacciones son muy complejas, ya que pueden estar producidas por mecanismos diferentes: por un lado, pueden ser reacciones de intolerancia cruzada (IC), en las que el paciente reacciona a varios AINEs pertenecientes a grupos químicos diferentes en ausencia de un mecanismo inmunológico específico; y por otro, reacciones selectivas, que están inducidas por uno o más AINEs del mismo grupo químico por un mecanismo inmunológico específico (IgE o células T). Las reacciones de IC son las más frecuentes y con un mayor impacto en la calidad de vida de los pacientes ya que, al estar implicados diferentes grupos químicos, se reducen de manera significativa las alternativas terapéuticas. Estas reacciones pueden clasificarse en diferentes categorías en función de los síntomas clínicos manifestados y la presencia o ausencia de enfermedades subyacentes: (i) Enfermedad respiratoria exacerbada por AINEs (EREA); (ii) Enfermedad cutánea exacerbada por AINEs (ECEA); (iii) Urticaria/angioedema inducido por AINE (UAIA).
La hipersensibilidad a los AINEs puede aparecer en cualquier momento de la vida, y aunque se han realizado pocos estudios para analizar la historia natural de esta afección, los datos disponibles son diferentes dependiendo de la entidad clínica.
En las reacciones mediadas por IgE, al igual que ocurre con otros medicamentos como las penicilinas, se ha descrito una pérdida de sensibilidad con el paso del tiempo cuando los pacientes no están expuestos al fármaco. Esta pérdida de sensibilidad se ha visto que ocurre en más de la mitad de los pacientes con reacciones por metamizol tras 6 meses de seguimiento. Sin embargo, hoy en día se desconoce si estos pacientes tolerarían el fármaco y si una nueva exposición daría lugar a que las pruebas resultasen otra vez positivas.
Por otro lado, en las reacciones de IC, hay estudios publicados donde se ha comprobado que a lo largo del tiempo algunos pacientes pueden adquirir de nuevo tolerancia a estos fármacos.
En la ECEA, en la que los pacientes presentan urticaria crónica de base que se exacerba tras la toma del AINE, se ha observado que la intensidad de la reacción a estos medicamentos puede fluctuar dependiendo de la actividad de la urticaria crónica subyacente, y que incluso en hasta un tercio de los pacientes, la hipersensibilidad a los AINEs puede resolverse durante los periodos de remisión de la urticaria crónica.
En la UAIA, se ha descrito que más del 60% de los pacientes pueden tolerar los AINEs en los 6 años siguientes a su última reacción.
Estos resultados ponen de manifiesto la importancia del seguimiento de los pacientes con IC a AINEs y la necesidad de ser reevaluados periódicamente por un alergólogo tras el diagnóstico inicial, ya que un gran número de pacientes podrían estar evitando los AINEs a pesar de no ser ya hipersensibles. Esta cuestión es importante porque los AINEs son uno de los fármacos más consumidos en todo el mundo y en algunos casos son la única opción terapéutica disponible. Sin embargo, a día de hoy no se sabe cuánto tiempo mantendrán los pacientes la tolerancia a los antiinflamatorios y si el contacto repetido con los mismos podría volver a inducir hipersensibilidad a estos fármacos.
Inmaculada Doña
Hospital Regional Universitario de Málaga
Bibliografía:
- Doña I, Barrionuevo E, Salas M, et al. Natural evolution in patients with nonsteroidal anti‐inflammatory drug‐induced urticaria/angioedema. Allergy 2017;72(9):1346‐1355.
- Doña I, Pérez-Sánchez N, Eguiluz-Gracia I,et al. Progress in understanding hypersensitivity reactions to nonsteroidal anti-inflammatory drugs.Allergy 2020;75(3):561-575.
- Gomez E, Blanca‐Lopez N, Torres MJ, et al. Immunoglobulin E‐mediated immediate allergic reactions to dipyrone: value of basophil activation test in the identification of patients. Clin Exp Allergy 2009;39(8):1217‐1224.
- Setkowicz M, Mastalerz L, Podolec‐Rubis M,et al. Clinical course and urinary eicosanoids in patients with aspirin induced urticaria followed up for 4 years. J Allergy Clin Immunol 2009;123(1):174‐178.
Docencia
| Presidenta: | Dra. Marta Ferrer Puga |
| Secretaria: | Dra. Carmen D’Amelio Garófano |
| Vocales: | 1. Dra. Carmen Andreu Balaguer 2. Dra. Mónica Antón Gironés 3. Dra. Alicia Armentia Medina 4. Dra. Teresa Carrillo Díaz 5. Dr. Tomás Chivato Perez 6. Dr. Carlos Colás Sanz 7. Dr. Ignacio Dávila González 8. Dr. Francisco Javier Fernández Sánchez 9. Dr. Gabriel Gastaminza Lazarte 10. Dra. María José Goikoetxea Lapresa 11. Dra. Valentina Gutiérrez Vall de Cabres 12. Dr. Luis Pietro Andrés 13. Dra. María José Torres Jaén 14. Dra. Carmen Vidal Pan 15. Dr. José Manuel Zubeldia Ortuño |
Actualizado el día 04/12/2023
De la Especialidad y Tutores de Residentes
| Presidenta: | Dra. Teresa Carrillo Díaz |
| Secretaria: | Dra. Olga Luengo Sánchez |
| Vocales: | 1. Dra. Nagore Bernedo Belar 2. Dra. Nieves Cabañes Higuero 3. Dra. Miriam Clar Castelló 4. Dra. Leticia Domínguez Cereijo 5. Dra. Rosario López Rico 6. Dra. Ana Morales Hidalgo 7. Dra. Cristina Navarro Garrido 8. Dr. José María Olaguibel Rivera 9. Dra. Mariona Pascal Capdevila 10. Dra. Mª del Pilar Serrano Delgado |
Documentación de la Comisión
![]() Información exclusiva para socios de la SEAIC. Si no lo ha hecho, identifíquese aquí.
Información exclusiva para socios de la SEAIC. Si no lo ha hecho, identifíquese aquí.
Actualizado el día 19/11/2025
Junta Directiva
La Junta Directiva de la SEAIC representa, dirige y administra la sociedad. En la actualidad se estructura de la siguiente manera:
| Presidente: | Prof. Ignacio Jesús Dávila González (Salamanca) |
| Presidenta electa: | Dra. Arantza Vega Castro (Guadalajara) |
| Vicepresidente: | Dr. Darío Antolín Amérigo (Madrid) |
| Secretaria: | Prof.a Carmen Andreu Balaguer (Alicante) |
| Vicesecretario-tesorero: | Prof. Moisés Labrador Horrillo (Barcelona) |
| Vocales: | Dra. Beatriz Fernández Parra (Ponferrada)
Dra. Beatriz Pola Bibián (Zaragoza) Dra. Beatriz Veleiro Pérez (A Coruña) Dra. Inmaculada Sánchez Machín (Tenerife) Dra. Mónica Venturini Díaz (La Rioja) Dra. Nagore Bernedo Belar (Álava) Dra. Rosa Miriam Blanco Pérez (Cáceres) Dr. Antonio Letrán Camacho (Cádiz) Dr. David González de Olano (Madrid) Dr. José Antonio Navarro Echeverría (San Sebastián) |
Actualizado el día 12/11/2022
Angioedema
Al igual que el Comité de Anafilaxia, el Comité de Angioedema es de los últimos en haberse creado, formando parte anteriormente como grupo de trabajo dentro del Comité de Alergia Cutánea. El avance y la mayor abundancia de los conocimientos científicos sobre el angioedema motivan la creación de este comité, cuyos objetivos principales son dar visibilidad a una enfermedad poco conocida, así como seguir investigando en sus causas y mecanismos, lo que permite mejorar la calidad de vida y la atención sanitaria de las personas que la padecen.
Actualizado el día 09/01/2025
Actualización en Anafilaxia (guía GALAXIA)
Recientemente, se ha presentado en el Congreso de la Sociedad Española de Alergología e Inmunología Clínica, la tercera actualización de la Guía Galaxia, un documento de posicionamiento sobre el diagnóstico y el tratamiento de la anafilaxia, en esta edición se presentan novedades relevantes como la perspectiva del paciente y la implicación de la sociedad para la creación de ambientes seguros.
La anafilaxia es la presentación clínica aguda más grave de una reacción alérgica y puede comprometer la vida del paciente, es una emergencia médica que requiere de una actuación inmediata, con el reconocimiento de la clínica y un tratamiento precoz, y de un manejo a medio y, largo plazo que incluya medidas de educación y prevención, en algunos casos se puede conseguir la curación, como la anafilaxia por veneno de himenópteros, o en algunas alergias alimentarias
Todo paciente que ha sufrido una anafilaxia debe ser derivado a un especialista de Alergología para realizar un estudio completo, confirmar el desencadenante sospechoso, prevenir nuevos episodios, evaluando la posibilidad del paciente de volver a desarrollarlos y recibir información, y un tratamiento adecuado.
El paciente diagnosticado de anafilaxia debe ser valorado por el especialista
por lo menos una vez al año, y en esa consulta se le debe explicar y dar por escrito:
- Normas estrictas de evitación de los alérgenos (sustancias que provoca la reacción alérgica) implicados o sospechosos que incluyan los alergenos específicos y su reactividad cruzada con otros productos, esta información debe ser revisada en cada visita
- Educación para el reconocimiento precoz de los síntomas típicos de la anafilaxia incluyendo un plan de actuación que indique al paciente que tratamiento administrar dependiendo de la clínica que presente en el momento de la reacción, y que le permita una actuación lo más rápida posible, para evitar un desenlace fatal
- Educación y entrenamiento sobre el uso de autoinyectores de adrenalina. En los siguientes casos es necesario llevar dos dispositivos: si hay coexistencia de asma inestable o moderada-grave persistente y alergia a alimentos, si hay coexistencia de enfermedad mastocitaria y/o triptasa basal elevada, falta de acceso rápido a asistencia sanitaria por barreas geográficas o idiomáticas, requerimiento previo de más de una dosis antes de llegar a un hospital, reacción previa casi mortal, dosis del autoinyector inferior a la calculada por peso del paciente. Se deben administrar de forma precoz.
Existe un uso deficiente de los autoinyectores, por escasa información, miedo o aversión al tratamiento intramuscular, dificultades económicas o afectación en la calidad de vida por la dificultad de llevarlo consigo. Los padres, tutores y docentes deben estar entrenados en su uso en el caso de los niños. El alergólogo debe informar de que la adrenalina tiene una vida útil corta, por lo que se debe revisar la fecha de caducidad y la reposición de los dispositivos caducados
- Recibir información sobre las enfermedades o tratamientos (comorbilidades) que pueden provocar una sintomatología más grave, o disminuir la atención del paciente ante los síntomas. El asma mal controlada, las enfermedades cardiovasculares, algunos fármacos como los betabloqueantes, los IECA (inhibidores del enzima convertidor de la angiotensina), ansiolíticos, pueden aumentar el riesgo de desarrollar una anafilaxia fatal
- Medidas de prevención: Tratamientos que pueden curar o mitigar la sensibilización a alérgenos específicos, como la inmunoterapia oral con alimentos en casos seleccionados, desensibilización a fármacos, o inmunoterapia con venenos de himenópteros. Llevar una pulsera o tarjeta de identificación médica en la cartera, recomendar llevar teléfono móvil si el paciente está solo
También es labor de los especialistas, pacientes, y asociaciones de pacientes impulsar medidas de salud pública, como exigir la mejora del etiquetado de los alimentos, exigir planes de acción en colegios, restaurantes ( información disponible y accesible para los ingredientes del alimento no envasado) y centros de ocio ( recomendar espacios alergoprotegidos que dispongan de lo necesario para asistir a una persona que sufra un episodio de anafilaxia ) e intentar conseguir que en edificios públicos, centros de ocio , y comerciales se disponga de autoinyectores de adrenalina, como ahora se dispone de desfibriladores.
Se aconseja al lector visualizar los siguientes videos sobre
Auto inyectores de adrenalina:
Anapen: https://youtu.be/8I-r_ftcUMc
Jext:: https://youtu.be/QDXRhZBNjFw
Altellus: https://www.epinefrina.es/es-es/epinefrinaguide?userstate=public#
Emerade: https://youtu.be/NzyNoUeiu9o
Dra. M.ª Isabel Alvarado Izquierdo. Alergóloga del Complejo Hospitalario Universitario de Cáceres. Miembro del Comité de Alergia Infantil de la SEAIC



