resultados de la búsqueda: asma/wp-content/uploads/logos/Sitio web no disponible/Hospital Universitario Fundación Jiménez Díaz/wwwww/cme-jiaci/profesionales/aviso-importante
PUBLICACIONES recomendadas por el Comité de Asma SEAIC
- COVID-19 Course in Allergic Asthma Patients: A Spanish Cohort Analysis. 2022. Revista JAA. https://bit.ly/3vf7IfO
- Statement of the Spanish Society of Allergology and Clinical Immunology on Provocation Tests With Aspirin/Nonsteroidal Anti-inflammatory Drugs. 2021. Revista JIACI. https://bit.ly/3t6k47j
- Severe Asthma Units Accredited by Spanish Society of Allergology and Clinical Immunology (SEAIC). Experience and Future. 2021. https://bit.ly/3LY3RJZ
- Recomendaciones de derivación del paciente adulto con crisis de asma desde el servicio de urgencias. 2020. Revista SEMUE. https://bit.ly/35lOLxd
- Características del asma alérgica estacional. 2020. Revista JIACI. https://bit.ly/3hdwJQv
- El manejo del asma como enfermedad inflamatoria crónica y problema sanitario global: documento de posicionamiento de las sociedades científicas. 2020. Revista MF SEMERGEN. https://bit.ly/3p9rqFV
- Upper and Lower Airways Functional Examination in Asthma and Respiratory Allergic Deseases. Considerations in the SARS-CoV-2 Post-Pandemic Situation. 2021. Revista JIACI. https://bit.ly/3IjKuJm
Haz una «Receta» de Autocuidados en Asma Infantil
Algunos alergólogos nos quejamos de que no tenemos tiempo para realizar autocuidados en consulta. A veces, nos gustaría poder escribir en una receta “autocuidados en asma” y que el paciente se fuera a “una farmacia” o a cualquier otro sitio y recibiera educación en autocuidados, quizás, realmente, exista esa posibilidad para los niños con asma en algunos sitios de España…
Una de las alergólogas de la que más he aprendido, me enseñó que “cuando hacemos educación en asma estamos empleando nuestro escaso tiempo, pero cuando no la hacemos lo estamos simplemente malgastando…” ya que, se da la paradoja de que, aunque existen tratamientos que permiten alcanzar el control, éste no se logra en muchos de los casos debido al inadecuado uso de los dispositivos de inhalación, insuficiente adherencia terapéutica e infrautilización de medicamentos que controlan la inflamación bronquial.
Numerosos factores contribuyen a dificultar el buen control, muchos de ellos dependen de la educación sanitaria deficitaria. De ahí la importancia que dan en todas las guías a la educación sanitaria de padres, cuidadores y del propio niño, según su edad, para el control del asma.
La educación individual se puede completar con una educación grupal. En este punto tienen su razón de ser los campamentos para niños con asma y alergia, estos son, probablemente, el lugar más adecuado para impartir un programa de autocuidados en grupo y conseguir el cambio de actitud en el niño asmático.
Los campamentos de verano ofrecen una educación sanitaria complementaria a la asistencia médica habitual, de una forma divertida en un entorno adecuado.
Estos campamentos están especialmente indicados en aquellos niños con un mal control de su asma, con un mal cumplimiento terapéutico. Los niños que viven en ambiente familiar de sobreprotección así como en niños o padres que a pesar de los consejos médicos persistan en limitar sus actividades cotidianas. Los niños asmáticos que más se pueden beneficiar de la educación sanitaria realizada en los campamentos son aquellos que presentan mayor gravedad y peor control de su asma.
Hay al menos 4 campamentos que continúan realizándose en España, organizados por AEPNAA en Girona, Fundació Hospital Sant Pere Claver en Barcelona, Hospital General Universitario de Valencia y Sociedad de Madrid y Castilla La Mancha de Alergología e Inmunología Clínica en Madrid.
Si crees que es importante la educación en autocuidados en los niños asmáticos, solo tienes que “prescribir una receta“ y remitir al niño a uno de estos campamentos, seguro que contribuirá a mejorar su control del asma y mejorar su calidad de vida.Esto no requiere mucho tiempo…
¿Ha influido la Pandemia por Enfermedad de COVID-19 en el sueño de los pacientes pediátricos y adolescentes con asma alérgica?
Sin duda 2020 y 2021 han sido años sin precedentes debido a un hecho inesperado que descolocó por completo la vida de millones de personas: la rápida propagación del coronavirus SARS-CoV-2 por todos los continentes ocasionó la primera gran pandemia del siglo XXI, la cual tuvo un gran impactó social, económico y emocional de manera global en todo el mundo. La enfermedad por coronavirus 2019 (COVID-19), aparte de ocasionar muchos síntomas orgánicos graves como la neumonía bilateral con distrés respiratorio agudo, ha sido también la responsable de muchos síntomas neurológicos y cambios importantes en el sueño. A lo largo de estos intensos dos años, el estrés originado por la incertidumbre constante, el aislamiento social y, en definitiva, los cambios en la rutina diaria, se han acompañado de diversas alteraciones del sueño conocidas como “coronasomnia».
La Pandemia por Enfermedad de COVID-19 ha afectado a toda la población de manera global, con un impacto claramente negativo en la mayoría de los casos. Además, sabemos que hoy en día, la combinación Pandemia por Enfermedad de COVID-19 y asma es un problema vital al que nos enfrentamos tanto los profesionales de la salud como los pacientes y familiares de pacientes con asma alérgica. No obstante, el impacto que la Pandemia por Enfermedad de COVID-19 ha ocasionado en el descanso de los pacientes pediátricos y adolescentes con asma de nuestra área geográfica aún no ha sido estudiado. De aquí que hayamos estimado interesante presentar los datos del estudio realizado en la Unidad de Alergia Pediátrica del Hospital Universitario Vall d’Hebron, cuyo objetivo fue investigar cómo la Pandemia por Enfermedad de COVID-19 influyó en el sueño de pacientes pediátricos y adolescentes con asma alérgica residentes en el área mediterránea. Para lograr este objetivo se realizó un estudio piloto prospectivo que incluyó a pacientes pediátricos y adolescentes con asma alérgica persistente de entre 6 y 18 años.
Todos los participantes del estudio respondieron el Cuestionario BEARS y la Escala de Bruni. El cuestionario de BEARS1-4 es un cuestionario útil para el cribaje de trastornos del sueño en la infancia. Está dividido en cinco áreas principales del sueño, facilitando el cribado de los trastornos del sueño, en población pediátrica y adolescentes de entre 2 y 18 años. Cada área tiene una pregunta para cada grupo de edad. Una respuesta positiva en cualquiera de los aspectos obliga a una investigación más profunda. Las cinco áreas de estudio se detallan a continuación:
B= Problemas para acostarse (“bedtime problems”)
E= Excesiva somnolencia diurna (“excessive daytme sleepiness”)
A= Despertares durante la noche (“awakenings during the night”)
R= Regularidad y duración del sueño (“regularity and duration of sleep”)
S= Ronquidos (“snoring”)
Respecto a la Escala de Bruni5,6 de trastornos del sueño para población pediátrica y adolescente, decir que consta de 26 ítems valorados según una escala tipo Likert. Está diseñada para detectar trastornos del sueño divididos en seis categorías: problemas para iniciar o mantener el sueño, problemas respiratorios, desórdenes del despertar, alteraciones de la transición sueño-vigilia, excesiva somnolencia diurna e hiperhidrosis nocturna. En total, el paciente responde a 26 preguntas y proporciona una respuesta que puntúa del 0 al 4 según la clínica presente. El punto de corte a partir del cual se considera que el paciente puede presentar algún trastorno global del sueño es de 39. A continuación se define cada puntuación:
0=Nunca
1=Ocasionalmente (una o dos veces al mes o menos)
2=Algunas veces (una o dos a la semana)
3=A menudo (de tres a cinco veces a la semana)
4=Siempre (diariamente)
En total se incluyeron 77 pacientes con una edad media de 12 años. La mayoría eran pacientes del sexo femenino (62%, n=48) y veintisiete (35%) habían sido diagnosticados de Enfermedad de COVID-19. Con respecto al Cuestionario de BEARS, el 70% (n=54) de los pacientes tuvo como mínimo una respuesta positiva. Además, casi la mitad de los pacientes tenían problemas a la hora de acostarse [42% (n=32)], seguido de somnolencia diurna excesiva [34% (n=26)]. En cuanto a la Escala de Bruni, 52 de los 77 pacientes incluidos (67%) presentaban una puntuación superior a 39 puntos, hecho que indicaba trastornos del sueño entre la población de estudio. Los trastornos más prevalentes encontrados tras la evaluación utilizando la Escala de Bruni fueron los trastornos respiratorios del sueño [26 de los 77 pacientes estudiados (34%)], seguido de los trastornos de inicio y mantenimiento del sueño (30%, n = 23) y de la somnolencia diurna excesiva (24%, n=18). No se encontraron diferencias estadísticamente significativas entre los pacientes COVID-19 positivos y negativos ni en el cuestionario de BEARS ni en la escala de Bruni.
En conclusión, en este trabajo se encuentra una elevada prevalencia de trastornos del sueño en pacientes asmáticos pediátricos y adolescentes durante la pandemia debida a la Enfermedad de COVID-19. El trastorno más prevalente en esta población de estudio, evaluado mediante la Escala de Bruni, fue el trastorno respiratorio del sueño. Por tanto, es importante proporcionar a los pacientes un control óptimo de las enfermedades respiratorias para mejorar la calidad de su sueño.
La importancia del presente estudio radica en que es el primero que proporciona datos sobre la posible afectación del sueño debida al impacto de la pandemia por COVID-19 en población pediátrica y adolescente con asma alérgica en el área mediterránea. Debido a este hecho, es difícil poder comparar nuestros datos con los realizados por otros autores ya que, si bien sí que hay varios trabajos que evalúan los posibles trastornos del sueño asociados a la pandemia por COVID-19 en población de esta edad, la mayoría de ellos incluyen población sana o con trastornos neuroconductuales del sueño previos, pero sin especificar la posible concomitancia con otras patologías respiratorias asociadas, como el asma alérgica. No obstante, sí que es interesante comentar algunos trabajos que evalúan los posibles trastornos del sueño en población pediátrica y adolescentes, aunque sean poblaciones sin asma.
Ya antes de la pandemia debida a la Enfermedad de COVID-19, habían sido varios los estudios publicados que alertaban que el sueño insuficiente, la mala calidad del sueño, el insomnio, la apnea del sueño y las alteraciones de los horarios de sueño-vigilia eran manifestaciones típicas de morbilidad física y emocional en las pandemias. De este modo, no es de extrañar que los primeros estudios sobre trastornos del sueño asociados a la pandemia por Enfermedad de COVID-19 se publicaran en China, epicentro de esta enfermedad. En los inicios de la pandemia Huang y Zhao7 recopilaron información de una encuesta de 7236 voluntarios e informaron que el 18% de los individuos encuestados presentaban una mala calidad del sueño. Posteriormente, los trastornos del sueño en pacientes con COVID-19 también pasaron a estudiarse en otros países, encontrando una prevalencia mayor de trastornos del sueño que antes de la pandemia en la población general en la mayoría de los estudios. En Italia, en una encuesta realizada a 2291 italianos, el 57,1% de los individuos informó de una mala calidad del sueño relacionada con la ansiedad que les ocasionaba la Enfermedad por COVID-19. Los síntomas más prevalentes fueron pesadillas, astenia y apneas del sueño. Parece que la somnolencia y el trastorno del sueño en la fase REM podrían estar más relacionados con la Enfermedad de COVID-19 en sí misma, mientras que el insomnio estaría más relacionado con el aislamiento social, la ansiedad y otros factores psicosociales.
Uno de los trabajos más relevantes publicados hasta ahora en población pediátrica y adolescente es el de Sharma M. y sus colaboradores8, cuyo objetivo fue realizar una revisión sistemática y un metanálisis para estudiar la prevalencia y el patrón de trastornos del sueño en población pediátrica y adolescente durante la pandemia por COVID-19. Para ello, los autores realizaron una exhaustiva búsqueda bibliográfica en MEDLINE, EMBASE y Web of Science en busca de estudios originales que describieran anomalías del sueño en pacientes de esta edad, con o sin trastornos neuroconductuales preexistentes, durante la pandemia por COVID-19. Los autores analizaron un total de 371 artículos pero finalmente, únicamente incluyeron 16 estudios. De estos, cinco se realizaron en niños/niñas de edad preescolar, dos en pacientes con trastornos neuroconductuales preexistentes y el resto (nueve) en población pediátrica y adolescentes sanos en edad escolar. En esta revisión los autores hallan que la prevalencia combinada de cualquier alteración del sueño en los niños durante la pandemia fue del 54% (IC del 95%: 50-57%). Estos datos, aún siendo elevados, ya que indican que más de la mitad de la población de estudio presentaba algún tipo de trastorno del sueño, serían inferiores a los encontrados en nuestra serie en la que el 70% (n=54) de los pacientes presentaba al menos un ítem positivo en evaluar el Cuestionario BEARS y el 67% (n=52) de los pacientes presentaban puntuaciones superiores a 39 puntos en la Escala de Bruni. Curiosamente, en esta revisión de Sharma, la prevalencia de estos trastornos en los niños de edad preescolar, cuyo grupo no fue evaluado en nuestra población de estudio, fue menor que en los tiempos prepandémicos (RR = 0,87; IC del 95%: 0,58-1,30), aunque estos resultados no fueron estadísticamente significativos. Este dato concuerda con el trabajo publicado por Liu Z. y su equipo9, donde los niños en edad preescolar se comportaron de manera diferente en el contexto del sueño durante la pandemia en comparación con los niños escolares y los adolescentes. Liu Z. y su equipo encuentran que, de manera totalmente inesperada, los niños en edad preescolar confinados parecían tener menos trastornos generales del sueño en comparación con la muestra del 2018 (prepandemia).
En otra revisión reciente publicada por Panda PK. y su equipo10, encontraron que el 34,5% de los pacientes pediátricos y adolescentes estudiados sufrían ansiedad, el 41,7% depresión, el 42,3% irritabilidad y el 30,8% falta de atención debido a la pandemia por la Enfermedad de COVID-19. Además, el 79,4% de los pacientes se vio afectado negativamente por la pandemia y el confinamiento. El 22,5% de la población estudiada tenía un miedo significativo a la Enfermedad de COVID-19, el 35,2% de los pacientes pediátricos y adolescentes tenían aburrimiento y el 21,3% trastornos del sueño. Además, el 52,3% de los cuidadores/padres/madres/representantes legales desarrollaron ansiedad y el 27,4% depresión mientras estaban aislados con sus hijos/hijas. En esta revisión vemos que la prevalencia de trastornos del sueño también fue algo menor que la encontrada en nuestra población de estudio pero, en cualquier caso fue significativa.
Otro dato interesante que cabe considerar es que antes de la pandemia, diferentes estudios publicaban una prevalencia de trastornos del sueño en población pediátrica y adolescente diferente a la actual. De este modo, los datos publicados según grupos de edad oscilaban entre un rango del 25% al 50% en pacientes preescolares, del 6% al 37% en escolares y de entorno el 40% en adolescentes11-14. No obstante, esta prevalencia durante la pandemia se ha visto claramente incrementada15-19 y los datos publicados hasta el momento concuerdan, en la mayoría de los trabajos, con los encontrados en nuestra población de estudio, aunque no sean del todo comparables con nuestra serie ya que la mayoría de trabajos no especifican la inclusión de pacientes con asma.
Sea como sea, lo cierto es que la pandemia por COVID-19 ha dejado las economías devastadas y la gente asustada por sí misma y por sus seres queridos. Con esta situación sin precedentes, es injustificable no dar la debida importancia al sueño, ya que un sueño saludable es sin duda el mejor rejuvenecimiento, y no en vano está asociado a numerosos beneficios, como el bienestar físico y el correcto funcionamiento de nuestro sistema inmunológico. Además, es el principal determinante de la salud mental y emocional, ya que es conocido que un sueño correcto alivia la ansiedad, el estrés y la depresión y puede tener consecuencias diversas en el desarrollo20. Por contra, los trastornos del sueño inducen neuroinflamación, que promueve la alteración de la barrera hematoencefálica y la entrada de antígenos y factores inflamatorios en el cerebro21-26. De este modo, los trastornos del sueño relacionados con la Enfermedad de COVID-19 podrían contribuir a la apertura de la barrera hematoncefálica, actuando así como una puerta para la entrada del virus SARS-CoV-2 en el cerebro y producirse entonces una mayor inflamación en el sistema nervioso central. La deprivación/restricción del sueño, su fragmentación o la apnea del sueño inducen una inflamación sistémica de bajo grado caracterizada por la liberación de varias moléculas, como las citocinas como la interleucina 6, quimiocinas y proteínas de fase aguda, y todos ellos pueden promover cambios en componentes celulares de la barrera hematoncefálica, particularmente en las células endoteliales del cerebro27-30.
En definitiva, se deberían realizar estudios futuros que incluyan el análisis de los patrones del sueño mediante la realización de electroencefalogramas, la evaluación de marcadores de inflamación así como de la función inmunitaria, en relación con los parámetros del sueño. Estos procedimientos podrían ser revolucionarios para un mejor conocimiento de la “coronasomnia”, es decir, para el control de los trastornos del sueño asociados a la pandemia debida a la Enfermedad de COVID-199
Se puede consultar el documento completo en el siguiente enlace: Aquí : Trabajo_Final_Máster_Teresa_Garriga_Baraut.pdf
Teresa Garriga Baraut. Facultativa Especialista Adjunta, Unidad de Alergia Pediátrica. Hospital Universitario Vall d’Hebron. Comité de Alergia Infantil SEAIC.
Referencias Bibliográficas:
- Bastida-Pozuelo MF, Sánchez-Ortuño MM. Preliminary analysis of the concurrent validity of the Spanish translation of the BEARS sleep screening tool for children. J Psychiatr Ment Health Nurs. 2016 Oct;23(8):513-520.
- Owens JA, Dalzell V. Use of the ‘BEARS’ sleep screening tool in a pediatric residents’ continuity clinic: a pilot study. Sleep Med. 2005 Jan;6(1):63-9.
- Pin-Arboledas G. Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria (SEPEAP). Anexo: cuestionarios y herramientas. Pediatría Integral. 2010; XIV (9):749-758.
- Ramírez-Vélez R, Huertas-Zamora L, Correa-Bautista JE, Cárdenas- Calderón EG. Confiabilidad y validez del cuestionario de trastornos de sueño BEARS en niños y adolescentes escolares de Bogotá, D.C., Colombia: Estudio FUPRECOL. Retos, número 34, 2018 (2o semestre).
- Bruni O, Ottaviano S, Guidetti V, Romoli M, Innocenzi M, Cortesi F et al. The Sleep Disturbance Scale for Children (SDSC). Construction and validation of an instrument to evaluate sleep disturbances in childhood and adolescence. J Sleep Res. 1996 Dec;5(4):251-61.
- Escala de Alteraciones del Sueño en la Infancia (avpap.org) [www.avpap.org/gtsueno/Bruni.pdf].
- Huang Y, Zhao N. Generalized anxiety disorder, depressive symptoms and sleep quality during COVID-19 outbreak in China: A web-based cross- sectional survey. Psychiatry Res. 2020; 288: 112954.
- Sharma M, Aggarwal S, Madaan P, Saini L, Bhutani M. Impact of COVID- 19 pandemic on sleep in children and adolescents: a systematic review and meta-analysis. Sleep Med. 2021;84:259-267.
- Liu Z, Tang H, Jin Q, Wang G, Yang Z, Chen H et al. J. Sleep of preschoolers during the coronavirus disease 2019 (COVID-19) outbreak. J. Sleep Res. 2021; 30(1):e13142.
- Panda PK, Gupta J, Chowdhury SR, Meena AK, Madaan P, Sharawat IK et al. Psychological and behavioral impact of lockdown and quarantine measures for COVID-19 pandemic on children, adolescents and caregivers: a systematic review and meta-analysis. J Trop Pediatr. 2021;67(1):fmaa122.
- Blader JC, Koplewicz HS, Abikoff H, Foley C. Sleep problems of elementary school children. A community survey. Arch Pediatr Adolesc Med. 1997;151(5): 473e80.
- Owens JA, Spirito A, McGuinn M, Nobile C. Sleep habits and sleep disturbance in elementary school-aged children. J Dev Behav Pediatr. 2000; 21(1): 27e36.
- Pagel JF, Forister N, Kwiatkowki C. Adolescent sleep disturbance and school performance: the confounding variable of socioeconomics. J Clin Sleep Med. 2007; 15;3(1):19e23.
- Vignau J, Bailly D, Duhamel A, Vervaecke P, Beuscart R, Collinet C. Epidemiologic study of sleep quality and troubles in French secondary school adolescents. J Adolesc Health. 1997; 21(5):343e50.
- Altena E, Baglioni C, Espie CA, Ellis J, Gavriloff D, Holzinger B et al. Dealing with sleep problems during home confinement due to the COVID- 19 outbreak: Practical recommendations from a task force of the European CBT-I Academy. J. Sleep Res. 2020;29:e13052.
- Wang J, Gong Y, Chen Z, Wu J, Feng J, Yan S et al. Sleep disturbances among Chinese residents during the Coronavirus Disease 2019 outbreak and associated factors. Sleep Med. 2020; 74:199-203.
- Gruber R, Gauthier-Gagne G, Voutou D, Somerville G, Saha S, Boursier J. Pre-pandemic sleep behavior and adolescents’ stress during Covid-19: a prospective longitudinal study. Child Adolesc Psychiatry Ment Health. 2021; 30:15(1):43.
- Zreik G, Asraf K, Haimov I, Tikotzky L. Maternal perceptions of sleep problems among children and mothers during the coronavirus disease 2019 (COVID-19) pandemic in Israel. J. Sleep Res. 2021; 30(1):e13201.
- Cerasuolo M, Malloggi S, Conte F, Albinni B, De Rosa O, Rescott ML et al. The Effects of the COVID19-Related Lockdown Are Modulated by Age: An Italian Study in Toddlers and Pre-Schoolers. Brain Sci. 2021; 9:11(8):1051.
- Spruyt K. A review of developmental consequences of poor sleepness in childhood. Sleep Med. 2019; Aug;60:3e12.
- Markuu P. Sleep research in 2020: COVID-19-related sleep disorders. Lancet Neurol. 2021; 20:15–1.
- Mazza, C.; Ricci, E.; Biondi, S.; Colasanti, M.; Ferracuti, S.; Napoli, C.; Roma, P. A nationwide survey of psychological distress among Italian people during the covid-19 pandemic: Immediate psychological responses and associated factors. Int. J. Environ. Res. Public Health. 2020; 17: 3165.
- Varatharaj A, Thomas N, Ellul MA, Davies NWS, Pollak TA, Tenorio EL et al. Neurological and neuropsychiatric complications of COVID-19 in 153 patients: A UK-wide surveillance study. Lancet Psychiatry 2020; 7:875– 882.
- Sharifian-Dorche M, Huot P, Osherov M, Wen D, Saveriano A, Giacomini P et al. Neurological complications of coronavirus infection; a comparative review and lessons learned during the COVID-19 pandemic. J. Neurol. Sci. 2020; 417:117085.
- Cellini N, Canale N, Mioni G, Costa S. Changes in sleep pattern, sense of time and digital media use during COVID-19 lockdown in Italy. J. Sleep Res. 2020; 29: e13074.
- Zhang C, Yang L, Liu S, Ma S, Wang Y, Cai Z et al. Survey of insomnia and related social psychological factors among medical staff involved in the 2019 novel Coronavirus disease outbreak. Front. Psychiatry. 2020; 11:306.
- Hurtado-Alvarado G, Becerril-Villanueva E, Contis-Montes OA, Domínguez-Salazar E, Salinas-Jazmín N, N, Pérez-Tapia SM et al. The yin/yang of inflammatory status: Blood-brain barrier regulation during sleep. Brain Behav. Immun. 2018; 69, 154–166.
- Cuddapah VA, Zhang SL, Sehgal A. Regulation of the blood-brain barrier by circadian rhythms and sleep. Trends Neurosci. 2019; 42: 500–510.
- Medina-Flores F, Hurtado-Alvarado G, Contis-Montes de Oca A, López- Cervantes SP, Konigsberg M, Deli MA et al. Sleep loss disrupts pericyte- brain endothelial cell interactions impairing blood-brain barrier function. Brain Behav. Immun. 2020; 89: 118–132.
- Benedict C, Cedernaes J, Giedraitis V, Nilsson EK, Hogenkamp PS, Vågesjö E et al. Acute sleep deprivation increases serum levels of neuron- specific enolase (NSE) and S100 calcium binding protein B (S-100B) inhealthy young men. Sleep. 2014; 37: 195–198.
Historia de la SEAIC
La creación de la Sociedad Española de Alergia y la SEAIC
El 16 de noviembre de 1948, por acuerdo unánime de los Doctores Jiménez Díaz, Lahoz Marqués y Farrerons Co, se constituye la «Sociedad Española de Alergia» (SEA), siendo por tanto una de las sociedades médicas más antiguas de las que existen en España.
En 1974, bajo la presencia del Doctor Ortíz Masiloréns, la Sociedad Española de Alergia modifica su denominación por la de «Sociedad Española de Alergia e Inmunología Clínica». En 1975 se cera la Secretaría Técnica de la SEAIC, bajo el patrocinio de Laboratorios Leti, con sede en Barcelona. A partir de 1982 se adopta la denominación actual: «Sociedad Española de ALergología e Inmunología Clínica» (SEAIC).
La incorporación de los términos «Alergología» e «Inmunología Clínica» a la denominación actual de la SEAIC no fue una decisión baladí. Cambiar la denominación de Alergia por Alergología supuso darle el carácter científico a la especialidad que el vocablo logos («estudio, conocimiento») implica. De tal forma que Alergología incluye no solamente el aspecto meramente asistencial por el que se interpreta «Alergia», sino también todos los aspectos científicos, tanto de formación como de investigación básica y clínica. Y dado que nuestra especialidad, la Alergología, está íntimamente imbricada con el sistema inmunitario y muchas de las enfermedades alérgicas que aborda están claramente asociadas con otros desórdenes de dicho sistema, cobraba sentido incorporar la Inmunología Clínica a nuestra denominación. De esta forma, la SEAIC pasó a ser la «casa» de todo un conjunto de profesionales sanitarios, tanto médicos alergólogos, como especialistas de otras áreas relacionadas, enfermeros, investigadores clínicos y básicos con un interés por el estudio de las enfermedades alérgicas y su curación o, cuanto menos, de la mejoría de la calidad de vida de las personas que las padecen.
Congresos, simposios y talleres
En 1949, un año después de su fundación, la Sociedad celebró el primer congreso Nacional de Alergia en el Hospital Provincial de Madrid (actual Centro de Arte Reina Sofía). A partir de entonces se han celebrado congresos nacionales cada tres o cuatro años. A partir de 1978 la periodicidad pasa a ser bienal.
Actualmente de forma anual se celebran Congresos y Simposios (de forma consecutiva) para que todos los alergólogos puedan actualizarse en esta especialidad.
Organización de la Sociedad
Desde los comienzos de su actividad científica, en el seno de la SEAIC se han constituido diversos grupos de trabajo con el objetivo inicial de establecer unos criterios científicos sobre los aspectos de la especialidad que así lo requerían.
Las primeras comisiones fueron: Alergia laboral y Terminología (1959); Alergia Infantil (1970); Docencia, Estandarización de alérgenos, Ética, Mapa polínico, Medicamentos y Aditivos, Ponencias y Bibliografía (1978). En la actualidad existen diferentes comités, especializados en diferentes enfermedades alérgicas.
Primera publicación de la SEAIC: Journal of Investigational Allergology and Clinical Immunology
La primera publicación periódica oficial de la Sociedad Española de Alergia fue la revista “Allergologia et Immunopathologia”. Desde el año 1986 hasta finales de 2005 el órgano de expresión de la SEAIC fue la «Revista Española de Alergología e Inmunología Clínica».
A partir de enero de 2006 la revista oficial de la SEAIC recibe el nombre de Journal of Investigational Allergology and Clinical Immunology, indexada en Medline/Medlars, Current Contents y Excerpta Medica.
Hito de la SEAIC: Tratado de Alergología e Inmunología Clínica
La SEAIC ha promovido también la publicación de tratados médicos. Entre 1986 y 1995 se publicaron los siete tomos del «Tratado de Alergología e Inmunología Clínica», un exhaustivo trabajo en el que participaron numerosos especialistas de reconocido prestigio.
En 2007 se publicó un nuevo tratado de dos tomos, editado por los Profesores Peláez Hernández y Dávila González, con importantes actualizaciones sobre los conocimientos hasta el momento disponibles.
Última edición: 29/04/2011
—————————————–
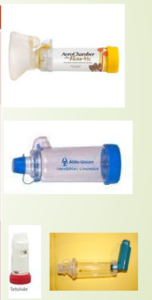
CÁMARAS DE INHALACIÓN
No son dispositivos de inhalación propiamente dichos, pero su utilización está ampliamente recomendada para evitar problemas relacionados con la técnica de los inhaladores de cartucho presurizado. Es un espaciador que separa la boquilla del cartucho presurizado de la boca del paciente. Por este motivo antiguamente se denominaban a estos aparatos “espaciadores” y hoy en día se utilizan ambos nombres de manera indistinta (cámaras de inhalación o cámaras espaciadoras)
Poseen una válvula en su boquilla habitualmente unidireccional que permite la inspiración del aire de la cámara, pero no la espiración dentro de ella.
Su uso enlentece la velocidad de salida del aerosol y evapora el propelente. Las partículas de aerosol pequeñas se mantienen unos segundos en suspensión en espera de ser inhaladas, y las grandes chocan con las paredes de la cámara y quedan retenidas. De esta forma se produce un menor depósito orofaríngeo y se aumenta el depósito pulmonar. El uso de la cámara inhalatoria permite utilizar menor cantidad de fármaco, reduciendo los efectos secundarios, tanto sistémicos como locales y, por eso, se aconseja en caso de disfonía debida al uso de los inhaladores. Además, eliminan la dificultad de coordinar la inspiración con la pulsación del dispositivo.
Se utilizan en el tratamiento de las exacerbaciones de asma (excepto las de riesgo vital), ya que el efecto broncodilatador administrado con cámara de inhalación es equivalente al de un nebulizador y es una alternativa en pacientes con bajo flujo inspiratorio.
Al igual que con los diferentes inhaladores es importante adiestrar al paciente en el uso de la cámara inhalatoria y revisar la técnica periódicamente.
Tipos de cámaras
Existen cámaras de diferentes tamaños desde 140-800 ml. Son universales, permitiendo su conexión a los diferentes modelos de inhaladores de cartucho presurizado, son portátiles y se pueden utilizar con mascarillas faciales. 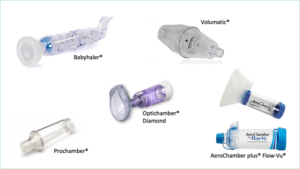
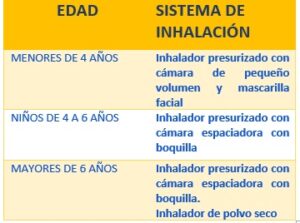
Recomendaciones de uso de dispositivos de inhalación según edad
Elaboración propia (Modificado de GEMA- Inhaladores,2018)
Limpieza y mantenimiento de las cámaras
- Son de uso personal
- Limpiar semanalmente, si se usa a diario, con agua templada y detergente suave o neutro, separando las piezas y por inmersión.
- Dejar secar las piezas al aire, sin frotar para no aumentar la carga electrostática que contribuye a que las partículas del aerosol se peguen en las paredes de la cámara.
- Hay que reemplazarlas cuando tengan fisuras.
Ventajas e inconvenientes
Errores en el uso de la cámara inhalatoria
-No agitar el inhalador de cartucho presurizado
-No adaptar bien el inhalador a la cámara.
-No adaptar bien la cámara al rostro o no usar la cámara adecuada a la edad del paciente.
-No realizar un adecuado mantenimiento y limpieza cámara
-No enjuagar la boca
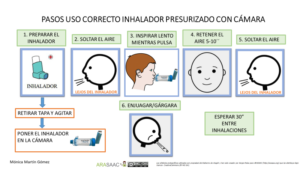
Técnica de uso de la cámara inhalatoria
1- Destapar el inhalador y agitarlo
2- Mantener el inhalador en vertical con la boquilla en la parte inferior.
3-Vaciar los pulmones lentamente, hasta donde sea cómodo
4- Colocar la boquilla, entre los labios y los dientes, evitando que la lengua obstruya la salida de la boquilla. Comenzar a inhalar lentamente, a través de la boca y al mismo tiempo presionar el dispositivo para activar una dosis. (también se puede presionar primero y a continuación inhalar lenta y profundamente)
5-Mantener una inhalación lenta y profunda, a través de la boca, hasta que los pulmones estén llenos de aire.
6-Aguantar la respiración entre 5 y 10 segundos y soplar lentamente (En caso de agudización se puede inhalar y exhalar en cinco ocasiones sin retirar la cámara de la boca y también en menores de 5 años)
7-Cerrar el dispositivo de inhalación
8- Hacer gárgaras y enjuagar la boca al terminar
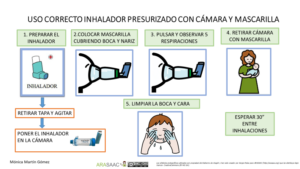
Imagen 1.- Técnica de uso de cámara de inhalación con presurizado (adultos y niños > 5 años)
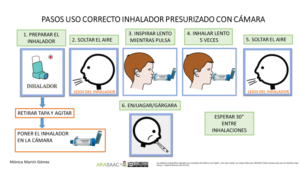
Imagen 2.- Técnica de uso de cámara de inhalación con presurizados niños < 5años
Imagen 3.- Técnica de uso de cámara de inhalación con presurizado en lactantes
En el caso de los lactantes y menores de 5 años que no sepan realizar apnea, se usa una cámara de inhalación con mascarilla del tamaño adecuado para que se adapte a la cara del niño/a.
1.-Se prepara el inhalador previamente: se agita, se retira la tapa y se conecta a la cámara.
2.-Se pulsa solo 1 vez mientras se mantiene la mascarilla en la cara del niño/a cubriendo boca y nariz.
3.-Debe respirar al menos 5 veces (observaremos la válvula de la cámara).
4.-Esperar 30 segundos para nueva inhalación si precisa.
5.- Limpiar la cara y boca del niño/a.
BIBLIOGRAFÍA
- Romero de Ávila G, Gonzálvez Rey J, Mascarós Balaguer E. AGAMFEC. Las 4 reglas de la terapia inhalada [Internet]. Disponible en: https://www.agamfec.com/wp/wp-content/uploads/2015/05/Las4reglasdelaterapiainhalada.pdf
- Plaza V Giner J, Bustamente V, Viejo A, Flor X, Maiz M, et al. GEMA inhaladores. Terapia inhalada: fundamentos, dispositivos y aplicaciones prácticas [internet]. Luzan 5, editor. Madrid; 2018.Disponible en: www.gemasma.com
- Giner J, Plaza V, López-Viña A, Rodrigo G, Neffen H, Casan, P. Consenso SEPAR-ALAT sobre terapia inhalada [internet]. Arch Bronconeumol. 49. 2-14; 2013. Disponible en: http://www.archbronconeumol.org/ el 09/07/2013.
- Gema 5.4. Guía española para el manejo del asma [Internet]. Madrid: Ed. Luzán5; 2024. Disponible en: http://.www.gemasma.com.
- Gema educadores. Manual del educador en asma [Internet]. Madrid: Ed. Luzán5; 2010. Disponible en: http://.www.gemasma.com.
Seminario web derivación de pacientes con Asma
El próximo 30 de septiembre a las 18:30 horas, tendrá lugar el seminario web «Recomendaciones de derivación del paciente adulto con crisis de asma desde el servicio de Urgencias», organizado por SEAIC, SEPAR y SEMES. Se podrá acceder a través de https://www.semes.org/
Los inesperados riesgos del control del asma en niños.
El asma es una condición médica crónica muy común en niños y es especialmente susceptible a los cambios provocados por el COVID-19. Actualmente se dispone de poca información sobre el impacto que la pandemia COVID-19 puede tener en el control y manejo de los niños y jóvenes con asma bronquial.
El siguiente artículo “Oreskovic N, Bernard T, Aryee E, Kuhlthau K, Perrin J. The Unexpected Risks of COVID-19 on Asthma Control in Children. J Allergy Clin Immunol Pract.2020;8(8):2489-2491” revisa las influencias que han podido ser importantes o afectar en el control del asma en niños durante la pandemia de COVID-19 debido a los cambios sociales que estamos viviendo. Estos suponen cambios en el entorno, en la práctica clínica médica diaria y su gestión, y en el uso de medicación de esta enfermedad, cambios que tendrán repercusión a largo plazo en los resultados de control del asma. Además, desde nuestro Comité de Alergia Infantil se realizó una encuesta entre los especialistas para conocer cómo ha afectado la pandemia al manejo del asma pediátrico en España, que ha sido publicada en Sanchez-Garcia S, Ruiz-Hornillos J, Escudero C. Pediatric Asthma Management during the COVID-19 pandemic: Results of a national survey. Ped All Immunol Pulm. 2020 Dec; 33(4):199-203. https://doi.org/10.1089/ped.2020.1250
Los pacientes con asma tienen especial vulnerabilidad a los cambios provocados en el contexto de la pandemia COVID-19, con muchas vías y factores de riesgo compartidos, incluyendo la calidad del aire, el ambiente interior, la actividad física, el control del peso, la gestión de la medicación y la prestación de atención sanitaria.
El lugar donde los niños pasan mayor cantidad de tiempo, que ahora es en los interiores, los hábitos diarios (patrón de asistencia a clases), de viaje o transportes, y la actividad física que realizan, afectan al asma.
Además, ha habido cambios en la disponibilidad, la prestación y la utilización de la atención sanitaria que tienen importantes implicaciones para el asma y otras enfermedades crónicas que requieren atención médica continuada. Se han limitado las visitas a la consulta para el control del asma, tanto en atención primaria como especializada (Neumología y Alergología) y se han limitado las visitas a urgencias. Todo ello ha favorecido el formato de visita telefónica o videoconferencia. Estos cambios han ofreciendo nuevas oportunidades gracias a la denominada “telesalud”, que deberán ser valoradas y aprovechadas.
En cuanto a las visitas a Urgencias, se observó una importante disminución en la atención relacionada con el asma y el comienzo de la pandemia, que atiende seguramente el temor de las familias al contagio y/o las recomendaciones sanitarias del momento. Todo esto condujo además, a que la realización de las pruebas tempranas para un mejor control de la enfermedad, como las pruebas de función pulmonar, se viera afectada.
La COVID-19 también ha influido probablemente en la adherencia de los pacientes a los medicamentos controladores del asma. Los padres de los niños con asma pueden tener un mayor control y ser más vigilantes para que los niños tomen su medicación con regularidad y que una mayor adherencia a la medicación mejore el control del asma o, por el contrario, que otros dejen su medicación ante el temor de los posibles efectos de los corticoides, tanto orales como inhalados, en la infección por coronavirus.
Todos estos factores han podido influir de diferente manera en función del lugar en el que residiese el niño, de la situación socioeconómica de la familia, de las limitaciones para realizar actividad física al aire libre a causa de las restricciones particulares de cada zona, etc. En este sentido, los niños de familias de entornos urbanos con menores ingresos tienen un acceso más limitado a espacios seguros para la actividad física, tienen domicilios en los que la exposición a alérgenos/contaminantes de interior (hongos, roedores, cucarachas y el humo del tabaco, entre otros) es mayor, y pueden convivir además con adultos con menor posibilidad de teletrabajar y más expuestos a la infección por coronavirus.
Estos cambios en el entorno, en la práctica médica y en la gestión del tratamiento, tendrán probablemente un gran impacto en el asma infantil que tendremos que vigilar para evaluar su impacto final a medio y largo plazo.
Margarita Tomás Pérez. Médico Adjunto Alergología Hospital General Universitario La Paz. Madrid. Comité de Alergia Infantil SEAIC.
Convocatoria de Premios de la Fundación Pfizer
Apreciados socios:
Se ha recibido esta información en la Secretaría de la SEAIC para el que pueda estar interesado en presentarse a esta convocatoria de premios de investigación.
Un saludo
Dr. Pedro Ojeda
Secretario de la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica
Estimados doctores:
Quisiera informarles de que la Fundación Pfizer ha abierto el plazo para la presentación de candidaturas a la XIII Edición de los Premios de Investigación que, desde 1999, reconoce y apoya la excelencia de los trabajos realizados en investigación biomédica. El plazo para la presentación de trabajos finaliza el próximo 1 de abril.
Este año se ha creado una nueva categoría titulada ‘Investigación para profesionales sanitarios en fase de especialización’, que se añade a las ya existentes de ‘Investigación básica’ e ‘Investigación clínica o de salud pública’.
La dotación de los premios será de 14.000 euros en las categorías de Investigación Básica y Clínica/Salud Pública, y de 5.000 euros en la categoría de Investigación para profesionales sanitarios en fase de especialización. Las bases detalladas se encuentran en el PDF adjunto, en la página web de la Fundación Pfizer o a través del siguiente enlace.
Desde la Fundación Pfizer les agradecemos la difusión que puedan hacer de esta convocatoria entre sus asociados y conocidos que puedan estar interesados en participar. La entrega de premios se realizará en un acto público que tendrá lugar durante el último trimestre del año y se anunciará oportunamente.
Esperamos que resulte de su interés.
Maite Hernández Presas
Jefe de la Fundación Pfizer y RSC
—————————————–
Documento para la descarga:
![]() Convocatoria de Premios Fundación Pfizer 2012 (2790 descargas )
Convocatoria de Premios Fundación Pfizer 2012 (2790 descargas )
DESMITIFICANDO EL ASMA – ASMA: mitos y verdades
Échale un vistazo al documento que elaboró nuestro Comité conjuntamente con el Comité de Comunicación para el Día del Asma 2021
El documento nos da conceptos y explicaciones fáciles y comprensibles para aquellas preguntas frecuentes y ciertos mitos que las personas con asma suelen tener.
El documento consta de 11 mitos. ¡Descúbrelos todos, no te quedes con la duda!
 Cargando...
Cargando...
III Convocatoria de los Premios Nacionales Fundación SEAIC
La Fundación SEAIC se complace en anunciar una nueva edición de los Premios Nacionales Fundación SEAIC a la trayectoria profesional, que reconocen la excelencia en el ámbito de la Alergología.
Modalidades:
- Premio Nacional Fundación SEAIC a la Trayectoria Profesional en Investigación en Alergología (se celebra anualmente).
- Premio Nacional Fundación SEAIC a la Trayectoria Profesional en Docencia de la Alergología (se celebra bienalmente).
Podrán ser nominados miembros de la SEAIC con al menos 25 años de afiliación, cuyas candidaturas sean propuestas por sociedades científicas, universidades o grupos de investigación.
Dotación del premio:
- 10.000 €, un diploma acreditativo, una placa y una insignia.
Plazo de presentación de candidaturas:
- Del 3 de marzo al 3 de mayo de 2025.
Modo de presentación:
- Descargue las plantillas correspondientes
- Cumplimente los Anexos I y II (según corresponda)
- Presente su candidatura y anexos en este enlace
Reconsiderando el uso del término «fiebre del heno» en la comunicación científica
El término inglés «hay fever» (fiebre del heno) todavía se usa comúnmente en revistas y publicaciones científicas para referirse a la rinitis alérgica. Invito a revisores, editores y miembros de sociedades científicas a reconsiderar el uso de esta expresión, que pertenece más al lenguaje coloquial histórico que a la terminología médica precisa.
El término «fiebre del heno» se introdujo por primera vez en 1819, cuando John Bostock (1773-1848) presentó a la comunidad científica un caso que describió como una «afección periódica de los ojos y el pecho» [1]. Interpretó la afección como una variante del resfriado común que ocurría durante la cosecha del heno, atribuyendo la exposición al heno como el principal factor desencadenante. Desde entonces, el término se ha popularizado y se sigue utilizando en la actualidad. En España, el profesor Jiménez Díaz, en su obra fundamental El asma y otras enfermedades alérgicas (1931), destacó la insuficiencia de este término, señalando que en la rinitis alérgica inducida por polen (polinosis) no hay fiebre ni el heno es el único agente causal.
Una búsqueda en PubMed del término «fiebre del heno» arroja actualmente más de 16 000 resultados, y Google devuelve más de 130 000, lo que confirma que su uso sigue estando muy extendido. Sin embargo, las expresiones «fiebre del heno», «rinitis estacional» y «rinitis extrínseca» son ambiguas y carecen de la precisión científica propia del siglo XXI.
Actualmente, el consenso ARIA (Rinitis Alérgica y su Impacto en el Asma, OMS, 1999), concretamente su actualización más reciente, «Vías clínicas ARIA de nueva generación para la rinitis y el asma» [2], clasifica la rinitis alérgica según la duración y la intensidad de los síntomas. Este enfoque unificado garantiza claridad, reproducibilidad y coherencia en la comunicación científica y la investigación clínica.
En vista de estas consideraciones, propongo respetuosamente que las revistas científicas, los autores y las sociedades profesionales abandonen progresivamente el término «fiebre del heno» en favor de la terminología estandarizada «rinitis alérgica». Esto fomentará la precisión terminológica y alineará el campo con el consenso actual y la nomenclatura basada en la evidencia.
Almería, España — 15 de julio de 2025
Juan José Zapata Yébenes
Presidente, Comité de Aerobiología Clínica, SEAIC
________________________________________
Referencias
1. Bostock J. Case of a periodical affect of the eyes and chest. Med Chir Trans. 1819;10:161–165.
2. Bousquet J, et al. Next-generation ARIA care pathways for rhinitis and asthma. Clin Transl Allergy. 2020 Jan;10:58.
________________________________________
English version:
Reconsidering the Use of the Term “Hay Fever” in Scientific Communication
The English term “hay fever” is still commonly used in scientific journals and publications to denote allergic rhinitis. I invite reviewers, editors, and members of scientific societies to reconsider the use of this expression, which belongs more to historical vernacular than to accurate medical terminology.
The term “hay fever” was first introduced in 1819, when John Bostock (1773–1848) presented to the scientific community a case he described as a “periodical affection of the eyes and chest” [1]. He interpreted the condition as a variant of the common cold that occurred during hay harvesting, attributing hay exposure as the main triggering factor. Since that time, the term has gained widespread popularity and remains in use to this day.
In Spain, Professor Jiménez Díaz, in his seminal work El asma y otras enfermedades alérgicas (1931), emphasized the inadequacy of this term, noting that in pollen-induced allergic rhinitis (pollinosis) there is neither fever nor is hay the only causative agent.
A search in PubMed for the term “hay fever” currently yields more than 16,000 entries, and Google returns over 130,000 results, confirming that its use remains widespread. However, the expressions “hay fever,” “seasonal rhinitis,” and “extrinsic rhinitis” are ambiguous and lack the scientific precision appropriate for the 21st century.
At present, the ARIA (Allergic Rhinitis and its Impact on Asthma, WHO, 1999) consensus—specifically its most recent update, Next-generation ARIA care pathways for rhinitis and asthma [2]—classifies allergic rhinitis according to symptom duration and intensity. This unified approach ensures clarity, reproducibility, and consistency in scientific communication and clinical research.
In light of these considerations, I respectfully propose that scientific journals, authors, and professional societies progressively abandon the term “hay fever” in favor of the standardized terminology “allergic rhinitis.” Doing so will promote terminological precision and align the field with contemporary consensus and evidence-based nomenclature.
Almería, Spain — July 15, 2025
Juan José Zapata Yébenes
President, Clinical Aerobiology Committee, SEAIC
________________________________________
References
1. Bostock J. Case of a periodical affection of the eyes and chest. Med Chir Trans. 1819;10:161–165.
2. Bousquet J, et al. Next-generation ARIA care pathways for rhinitis and asthma. Clin Transl Allergy. 2020 Jan;10:58.
Estudio VAC-ASMA: percepción de la vacunación en pacientes con asma grave
El proyecto VAC-ASMA, busca conocer la actitud de los profesionales ante la vacunación en pacientes con asma grave desde las consultas de Alergología y Neumología de España.
Dirigido a especialistas que realicen labor asistencial en asma grave en hospitales españoles y cuenten con más de tres años de experiencia.
Participa: https://vacasma.gruposaned.com/
Código de acceso: ASMA
![]() Estudio VAC-ASMA (868 descargas )
Estudio VAC-ASMA (868 descargas )
Acreditación docente del profesorado universitario
Seminario online.
Acreditación docente del profesorado universitario: ¿Por qué y cómo acreditarse por la ANECA?
 Grabación del seminario solo disponible para socios:
Grabación del seminario solo disponible para socios:
Si no lo ha hecho, identifíquese aquí
Fecha y hora: miércoles 22 de mayo a las 16 horas.
Duración estimada: 60 minutos.
Se puede hacer preguntas.
Impartido por:
María Alecha, Unidad de bibliometría, Universidad de Navarra.
Moderadores:
Dra. Marta Ferrer, catedrática. Decana de la facultad de medicina de la Universidad de Navarra.
Dra. Carmen D’Amelio, profesora colaboradora Universidad de Navarra.
- Para cualquier consulta diríjase a la secretaría técnica de la Fundación de la SEAIC: silvina.wenk@seaic.org
Para no perderte ninguna actualización, ¡recuerda inscribirte!
Premios Nacionales Fundación SEAIC y Diater 2025
Convocatoria 2025, Granada. Segunda convocatoria de los Premios Nacionales Fundación SEAIC y Diater Laboratorios.
Premios a la Mejor Tesis Doctoral y al Mejor Trabajo de Fin de Grado (TFG) en Alergología.
- Plazo de presentación: del 5 de mayo al 5 de julio de 2025.
- Los trabajos y toda la documentación se presentarán exclusivamente online. El enlace específico estará disponible en la página web oficial de la SEAIC en cuanto se abra la convocatoria (a partir del 5 de mayo de 2025).
- La entrega de premios tendrá lugar el viernes 3 de octubre de 2025, en el 35º Congreso Nacional de la SEAIC en Granada.
- Resumen con toda la información de los premios 2025
Premio mejor Trabajo de Fin de Grado (TFG) en Alergología
Exclusivamente para estudiantes matriculados en universidades españolas.
Premios: 1.500 € (accésit de 300 €).
Premio mejor Tesis Doctoral en Alergología
Dirigido a médicos especialistas o residentes en alergología que sean socios de la SEAIC, con tesis defendidas en universidades nacionales e internacionales.
Premios: 5.000 € (accésit de 1.000 €).
Seminarios web anteriores COVID-19
Tratamiento antiinflamatorio en la COVID-19. ¿Amigos o enemigos?
28 de mayo de 2020
Queremos agradecer la colaboración técnica de Astra Zeneca en la realización de esta sesión científica.
COVID-19, asma o rinitis. ¿Cómo diferenciarlos?
27 de mayo de 2020
Queremos agradecer la colaboración técnica de Menarini en la realización de esta sesión científica.
![]() Programa seminario web "COVID-19, asma o rinitis. ¿Cómo diferenciarlos?" (1636 descargas )
Programa seminario web "COVID-19, asma o rinitis. ¿Cómo diferenciarlos?" (1636 descargas )
Impacto del COVID-19 en alergia respiratoria y rinología
19 de mayo de 2020
Queremos agradecer la colaboración técnica de Uriach en la realización de esta sesión científica.
![]() Programa seminario web "Impacto del COVID-19 en alergia respiratoria y rinología" (2034 descargas )
Programa seminario web "Impacto del COVID-19 en alergia respiratoria y rinología" (2034 descargas )
COVID-19: Etiopatogenia, Clínica Nasal y Cutánea
14 de mayo de 2020
Queremos agradecer la colaboración técnica de Novartis en la realización de esta sesión científica.
![]() Programa seminario web "COVID-19: Etiopatogenia, Clínica Nasal y Cutánea" (2133 descargas )
Programa seminario web "COVID-19: Etiopatogenia, Clínica Nasal y Cutánea" (2133 descargas )
El día después en una consulta de alergología: opciones de desescalada
11 de mayo de 2020
Queremos agradecer la colaboración técnica de Diater Laboratorios en la realización de esta sesión científica.
![]() Programa Seminario Web "El Día Después en una Consulta de Alergología" (1982 descargas )
Programa Seminario Web "El Día Después en una Consulta de Alergología" (1982 descargas )
Alergia en Tiempos de Covid-19
30 de abril de 2020
Queremos agradecer la colaboración técnica de Laboratorios Leti en la realización de esta sesión científica.
![]() Programa Webinar «Alergia en Tiempos de Covid-19»
Programa Webinar «Alergia en Tiempos de Covid-19»
Alergia Respiratoria y COVID-19
16 de abril de 2020
Queremos agradecer la colaboración técnica de GSK en la realización de esta sesión científica.
![]() Programa Webinar SEAIC "Alergia Respiratoria y COVID-19" (3619 descargas )
Programa Webinar SEAIC "Alergia Respiratoria y COVID-19" (3619 descargas )
Becas Fundación de la SEAIC 2015
Se han hecho públicas las bases de la convocatoria de becas de la Fundación de la SEAIC 2015. La fecha límite de recepción de las solicitudes será el 20 de diciembre. Los formularios para las peticiones de acceso a las diversas formas de ayuda del Fondo estarán a disposición de los interesados en la página web de la Fundación de la SEAIC.
Becas Fundación de la SEAIC 2016
Se han hecho públicas las bases de la convocatoria de becas de la Fundación de la SEAIC 2016. La fecha límite de recepción de las solicitudes será el 23 de diciembre. La información sobre las solicitudes de acceso a las diversas formas de ayuda del Fondo están a disposición de los interesados en la página web de la Fundación de la SEAIC.
Premios Fundación Pfizer
Estimados socios,
Se anuncia la XIII convocatoria de Premios Fundación Pfizer de Compromiso
Social y de Investigación. Podéis encontrar información en los archivos
adjuntos y en la web. Esperamos sea de
vuestro interés.
Un cordial saludo,
Darío Antolín Amérigo
Secretario de la Junta Directiva de la SEAIC
![]() Convocatoria Premios Fundación Pfizer Compromiso Social (1994 descargas )
Convocatoria Premios Fundación Pfizer Compromiso Social (1994 descargas )
![]() Convocatoria Premios Fundación Pfizer Investigación (1960 descargas )
Convocatoria Premios Fundación Pfizer Investigación (1960 descargas )
Obituario Dr. Antonio Sastre Castillo
Estimados socios,
El ilustre Dr. Antonio Sastre Castillo falleció el día 4 de Julio de 2015 en Madrid, a los 85 años de edad.
Fue el fundador junto con los Dres Fernando Lahoz Navarro, José Pérez Guerrero y Francisco Marín Núñez del Servicio de Alergología de la Fundación Jiménez Díaz en 1955, cuando se fundó la Clínica de la Concepción por el doctor Jiménez Díaz. Por entonces se llamaba Servicio de Alergia y Terapéutica Respiratoria. Además ocupó el cargo de Presidente de SEAIC desde 1978 a 1982, así como la Jefatura del Servicio de Alergia.
Desde la SEAIC queremos transmitir nuestro más sentido pésame a su familia y amigos. Su muerte es una pérdida irreparable para nuestra especialidad, para la que trabajó incansablemente a lo largo de su vida profesional. Descanse en paz.
Darío Antolín Amérigo
Secretario de la Junta Directiva de la SEAIC
Monografías de la Fundación
La Fundación de la SEAIC colabora científicamente con la edición y difusión de publicaciones. Desde 1990 ha publicado diversas obras que ofrecen actualizaciones sobre destacados temas de estudio de Alergia Clínica.
Títulos publicados:
 Libro de las enfermedades alérgicas de la Fundación BBVA (2012) (website)
Libro de las enfermedades alérgicas de la Fundación BBVA (2012) (website) Libro de las enfermedades alérgicas de la Fundación BBVA (2012) (documento)
Libro de las enfermedades alérgicas de la Fundación BBVA (2012) (documento)- Normativa sobre inmunoterapia en enfermedades alérgicas (1990).
- Enzimas y alergia (1991).
- Pruebas de provocación bronquial inespecíficas y específicas (1993).
- Aditivos. Patología alergológica (1994).
- Asma ocupacional (1995).
- Inducción de muestras de esputo para el estudio citológico y de químicos presentes en la fase fluida (1998).
- Alergia cutánea (2002).*
- Alergia a medicamentos (2005).
- Alergia a alimentos (2007).*
(*) Números disponibles para los socios en la biblioteca virtual.