resultados de la búsqueda: asma/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/cme-jiaci/profesionales/empleo/wwwww
Acreditación de Unidades de Alergia a Alimentos de Difícil Manejo
La alergia a los alimentos es un problema de salud global que afecta al 2% – 4% de niños y adultos, con reacciones que pueden ser graves, incluso causar anafilaxia. La encuesta nacional de la SEAIC muestra un aumento en las consultas por este tipo de alergia y la incorporación de nuevas terapias presenta desafíos para los servicios de Alergología.
Con el objetivo de mejorar el diagnóstico, tratamiento y preparación para futuros avances, se han creado las Unidades de Alergia a los Alimentos de Difícil Manejo (UAADM)
Los Comités de Alergia a Alimentos y Alergia Infantil de la SEAIC están trabajando en la acreditación de las UAADM con el fin de mejorar la atención clínica, la estructura de los servicios, promover la medicina personalizada y fomentar la investigación en alergia a los alimentos.
Guía de Acreditación
Descarga la Guía de Acreditación que incluye toda la información necesaria para acreditar la unidad de tu hospital.
La guía incluye:
1. ![]() Listado de Criterios de Acreditación(963 descargas)
Listado de Criterios de Acreditación(963 descargas)
2. Enlace a la solicitud web (donde se recoge los datos del centro y solicitante)
3. ![]() Anexo 1 Checklist(915 descargas) (Checklist, donde deberás indicar los criterios que cumple la UAADM de tu centro). Es imprescindible enviar el anexo cumplimentado junto con el resto de documentos requeridos. Recuerda que debes descargar el documento para poder editarlo.
Anexo 1 Checklist(915 descargas) (Checklist, donde deberás indicar los criterios que cumple la UAADM de tu centro). Es imprescindible enviar el anexo cumplimentado junto con el resto de documentos requeridos. Recuerda que debes descargar el documento para poder editarlo.
¡Presenta tu solicitud!
Las solicitudes pueden presentarse durante todo el año. Aquellas que se reciban antes del 1 de agosto serán evaluadas para su resolución en las fechas próximas al congreso anual. Los certificados acreditativos se entregarán durante el congreso anual de la SEAIC correspondiente.
Las solicitudes recibidas con posterioridad al 1 de agosto podrán resolverse en el congreso del año siguiente o, si así lo determina la Junta Directiva, en una fecha extraordinaria.
- Para el envío de los anexos o cualquier consulta dirígete a: uaadm@seaic.org
Unidades Acreditadas
- Hospital Universitario La Paz
- Hospital de Terrassa
Comisión de acreditación
| Coordinadoras del grupo: | Paloma Poza Guedes Teresa Valbuena Garrido |
| Vocales (orden alfabético): | Carmen Andreu Balaguer Mónica Antón Gironés Joan Domenech Witek Rosario Escudero Apesteguía Carmelo Escudero Díez Mª José Goikoetxea Lapresa Gloria Jiménez Ferrera Carolina Perales Chordá Marta Isabel Rodríguez Cabreros Beatriz Rodríguez Jiménez |
Alergia a los Medicamentos
El Comité de Alergia a los Medicamentos estudia las enfermedades de hipersensibilidad producidas por los fármacos. Además, la SEAIC tiene a través de este comité una posición de liderazgo a nivel mundial en el diseño de pautas de desensibilización a fármacos que permiten que pacientes con enfermedades graves que han desarrollado alergia a determinados medicamentos, puedan seguir recibiendo, por ejemplo, sus tratamientos oncológicos o sus fármacos biológicos. Por su contenido de trabajo, este Comité tiene una relación estrecha con el Comité de Anafilaxia y con el Comité de Alergia Cutánea, dado que muchas reacciones a fármacos se manifiestan con reacciones anafilácticas o con reacciones cutáneas graves.
Actualizado el día 09/01/2025
Felicitación de Navidad
Estimados asociados, pacientes, entidades y personas afines a la Sociedad Española de Alergología e Inmunología Clínica:
La Junta Directiva de la SEAIC desea transmitiros sus mejores deseos para estas fechas tan especiales. La Navidad nos invita a reflexionar sobre los logros compartidos, renovar nuestras metas y reforzar el compromiso con nuestra labor científica y humana.
Que este espíritu inspire vuestra dedicación y os colme de serenidad, alegría y esperanza para afrontar los retos del próximo año.
Recibid nuestro más cordial saludo.
Acta Reunión Comité Alergia Cutanea Valencia 2018
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
Angiodema hereditario
Seguimiento del angioedema hereditario
Requisitos
- Diagnóstico previo de angioedema hereditario confirmado por un especialista.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de 16 años debe estar acompañado por un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
- Aceptar unas condiciones de legales y de privacidad de datos acorde a la normativa vigente.
Fase de preparación
- Fecha y hora de la visita.
- Si precisa: cuestionarios de evaluación de calidad de vida para angioedema, con instrucciones para su cumplimentación y para disponer, en el momento de la consulta, de ellos ya cumplimentados.
- Valoración de pruebas complementarias, si estas han sido solicitadas en la visita anterior.
Esta fase puede estar dirigida a una visita de revisión ya programada o a una visita solicitada por el propio paciente para resolver dudas o abordar una reagudización de la enfermedad o preparar futuros momentos que supongan un aumento de riesgo, como intervenciones o viajes.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Durante el desarrollo de la consulta se abordarán los siguientes aspectos:
Introducción
Presentación y recordatorio del motivo de la consulta de seguimiento.
Evaluación del estado actual
- Preguntar por la frecuencia de brotes, áreas afectadas y gravedad de las crisis desde la última consulta.
- Investigar si ha habido algún desencadenante identificable o pródromos en las crisis.
- Preguntar por la duración y respuesta al tratamiento de rescate de los episodios. Preguntar cuántos episodios precisaron tratamiento en algún centro médico y cuántos se resuelven en domicilio.
- Los episodios ¿han tenido repercusión en actividades diarias o laborales?
- Indagar sobre el uso correcto del medicamento de rescate: ¿qué intervalo temporal existió entre el inicio de los síntomas y la administración del medicamento de rescate?
Valoración de pruebas complementarias en caso de haberse solicitado previamente
Comentar los resultados de analíticas y pruebas de imagen, si estas se habían solicitado en anterior consulta.
Revisión de medicación de mantenimiento a largo plazo
- Confirmar la adhesión al tratamiento prescrito. ¿Ha olvidado alguna dosis del tratamiento de control a largo plazo?
- Preguntar por posibles efectos secundarios del mencionado medicamento, o por nuevas afecciones aunque a priori no tengan una relación causal aparente con el medicamento pautado. (Ante la supuesta aparición de efecto adverso por el medicamento empleado, comunicar a farmacovigilancia).
- Discutir cualquier cambio en la dosis o la necesidad de ajustes en la medicación.
Educación y asesoramiento
- Ofrecer consejos sobre medidas de autocuidado, identificación de desencadenantes y estrategias para evitarlos.
- Aclarar cualquier duda o preocupación del paciente sobre su condición y tratamiento.
Plan de manejo consensuado
- Establecer un plan de acción para manejar futuros ataques, incluida la instrucción en el uso del medicamento de rescate.
- Recordar las señales de alarma que requieren atención médica inmediata.
- Confirmar la disponibilidad de medicamentos y recursos en caso de nuevo episodio. Actualizar receta electrónica.
Seguimiento y programación de citas
- Programar la próxima consulta de seguimiento o cualquier prueba complementaria necesaria.
- Confirmar la disponibilidad de apoyo continuo de atención médica entre consultas, según disponibilidad de cada área (teléfono de contacto, consulta WhatsApp, consulta médico de primaria, etc)
Despedida
Fijar fecha de próxima cita y agendar.
Agradecer al paciente por su tiempo y colaboración.
Documentación adecuada de la consulta en la historia clínica electrónica del paciente.
Consultas asíncronas: Aunque se aconseja realizar consultas síncronas, la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. En caso de optar por esta modalidad debe disponerse siempre de un correo electrónico seguro con dirección de correo electrónico corporativa. A través de esta vía pueden enviarse al paciente:
- Cuestionarios de calidad de vida para angioedema.
- Informes clínicos actualizados.
- Planes de tratamiento nuevos, copia de receta electrónica o receta de farmacia hospitalaria.
- Aplicaciones recomendadas.
- Copias de pruebas de imagen o de laboratorio si lo solicita el paciente.
Aplicaciones y páginas web
de apoyo a la consulta telemática en angioedema hereditario.
Recursos adicionales para pacientes
- Guía del paciente angioedema hereditario:
- Asociación española de angioedema familiar
- https://angioedema-aedaf.haei.org
Homenaje al Dr. Conde
Una vida, una ilusión…
HISTORIA DE LOS INHALADORES
La administración o aplicación de los tratamientos inhalados se conoce desde hace 4000 años en China, India y Egipto. En aquella época se administraban plantas ricas en escopolamina y en atropina (como Datura stramonium o Atropa belladona) en forma de vahos, fumigaciones, pipas de agua e incluso “cigarrillos terapéuticos” por su efecto relajante en el músculo bronquial.
La terapia inhalada comienza en los balnearios en el s.XIX cuando empiezan a utilizar las nebulizaciones para tratar la tuberculosis. En 1856, el médico Sales-Girons desarrolló el primer inhalador portátil lo que permitió la administración en domicilio. Aunque estos aparatos tuvieron detractores que los consideraban ineficaces, se siguieron desarrollando nuevos modelos. Si bien, en la farmacología el interés de la vía respiratoria fue en aumento sobre todo cuando se aisló la molécula de adrenalina en 1901 por Thomas Aldrich y Jokichi Takamine y cuando Bullying desarrolló un nebulizador con motor eléctrico. Los siguientes avances se dieron en conseguir broncodilatadores con menos efectos adversos y aparatos más pequeños que generaran partículas inferiores a 5 micras.
De esta forma, gracias a los avances en farmacología se consiguió identificar los receptores α y β adrenérgicos en 1947 y posteriormente, los β1 y β2 lo que dio lugar al descubrimiento en 1969 de un broncodilatador específico con mínimos efectos cardiovasculares y musculares, el salbutamol.
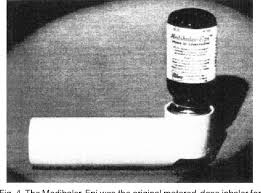
En 1948 se comercializó una primera versión de los futuros dispositivos de inhalación Aerohaler®. Era un vial de vidrio donde se colocaba el principio activo en forma de polvo seco la cantidad que en cada situación se consideraba adecuada y el paciente aspiraba a través de una pieza desmontable, por la boca o por la nariz. Este dispositivo fracasó ya que las dosis administradas eran variables, cada persona utilizaba la dosis que le parecía bien, además los asmáticos que lo utilizaban no eran capaces de generar el flujo suficiente para mover el fármaco y quedaba casi todo en el vial. Cuando se inhalaba por la nariz, la función de filtro de las fosas nasales hacía que no llegara el fármaco hasta el árbol bronquial, por lo que desde entonces se desechó la aplicación nasal.
El primer inhalador de cartucho presurizado surgió en el año 1956, a raíz de la insistencia de la hija asmática del doctor George Maison que le solicitaba un inhalador cómodo y portátil. Éste tenía un mecanismo valvular para dispensación de fluidos por medio de un propelente. Con el tiempo sería empleado en medicina pero también en cosmética (desodorantes, espuma de afeitar, etc) le denominaron Medihaler. Su éxito fue inmediato. Era un aparato ligero, portátil y que siempre administraba dosis fijas que venían medidas de fábrica. Su inicio de acción era rápido y cómodo de usar en cualquier lugar. Su principal desventaja era la coordinación de la inspiración con la activación del aparato.
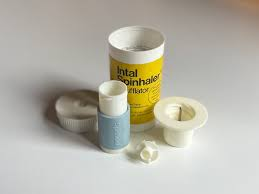
El origen de los inhaladores de polvo seco va unido al descubrimiento, por el médico Roger Altounyan, del cromoglicato disódico como protector del broncoespasmo por su acción relajante sobre el músculo liso. Debido a ello, en 1967 se lanzó al mercado el primer inhalador de polvo seco, Spinhaler® diseñado específicamente para administrar el cromoglicato disódico. Este dispositivo aportó dos grandes avances:a) administración de dosis fijas, por medio de una cápsula que se introducía en el dispositivo y se perforaba para liberar el polvo al inhalar; y b) no se planteaba como una medicación de rescate sino como una “profilaxis”. Spinhaler® ha dado lugar a toda la familia de inhaladores de polvo seco. Y además aportaba la ventaja frente al inhalador de cartucho presurizado de no tener que coordinar la inhalación con la función del aparato. Sus desventajas es que precisan mayor flujo inspiratorio y su uso puede ser complejo en personas mayores o con deformidad en las manos.
En los años 70 llegaron las cámaras espaciadoras/inhalatorias, permitiendo llevar los beneficios del cartucho presurizado a pacientes con dificultad para coordinar la maniobra.
En los años 80 aparecieron los inhaladores de polvo seco multidosis, Diskhaler®. Esto reducía la complejidad y dificultad de la maniobra ya que las cápsulas con el polvo seco vienen integradas en el dispositivo y sólo hace falta cargarlas e inhalar. Aunque siguen precisando de alto flujo inspiratorio por parte del paciente y no se pueden acoplar a una cámara espaciadora al igual que los dispositivos de polvo seco unidosis.
A partir de estas familias de inhaladores, (cartuchos presurizados, inhaladores de polvo seco unidosis y multidosis) han ido surgiendo diferentes sistemas modernos que reutilizan la idea original y añaden mejoras como contadores de dosis, sistemas de feedback para que el paciente realice correctamente la técnica inhalatoria, etc.
Desde 1997 se conocen los inhaladores de vapor suave (Respimat®), en el que el fármaco en disolución es propulsado por un efecto de muelle, sin propelentes. Esto permite una maniobra inhalatoria sencilla, con una capacidad inspiratoria baja o muy baja, que unido a su producción de partículas muy pequeñas alcanza un gran depósito pulmonar. De todas maneras este sistema no llegó a España hasta 2010.
Otras variantes del cartucho presurizado clásico que han aparecido después han sido los sistemas Alvesco® y Modulite® donde el fármaco está disuelto, en vez de en suspensión, produciendo partículas muy finas y permitiendo una penetración pulmonar mayor. A su vez los sistemas accionados por la inspiración, Autohaler®, Easy Breath ® perciben el momento en que el paciente realiza la inspiración y se activan para propulsar el fármaco. Aunque este sistema no se ha comercializado en España.
BIBLIOGRAFÍA
- Las 4 reglas de la terapia inhalada.
- https://www.agefec.org/web/wp-content/uploads/2013/03/INFORMACI%C3%93N-ESCRITA-TALLER.pdf
- GEMA inhaladores. Terapia inhalada: fundamentos, dispositivos y aplicaciones prácticas. 2018
Hospital Clínic I Jornada Alergia Alimentaria y Anafilaxia
Avalada por SEAIC: el 14 de febrero de 2025 tendrá lugar en el Hospital Clínic de Barcelona la I Jornada de Alergia Alimentaria y Anafilaxia.
![]() Programa Hospital Clínic I Jornada Alergia Alimentaria y Anafilaxia (1283 descargas )
Programa Hospital Clínic I Jornada Alergia Alimentaria y Anafilaxia (1283 descargas )
Alergia respiratoria
Rinitis alérgica
La rinitis alérgica es una enfermedad inflamatoria de la mucosa nasal inducida por una respuesta inmunológica (por hipersensibilidad) tras la exposición a un alérgeno sobre las membranas que recubren las fosas nasales. Los síntomas típicos son: picor nasal, estornudos, mucosidad generalmente acuosa y congestión o taponamiento nasal. Los alérgenos que más frecuentemente causan rinitis alérgica son los pólenes, los hongos, los ácaros y los animales domésticos (perros y gatos).
En la mayoría de las ocasiones se acompaña de conjuntivitis, que consiste en la inflamación de la membrana que recubre al ojo y la parte interna de los párpados y se manifiesta con síntomas como picor o escozor, enrojecimiento y lagrimeo. Se habla entonces de rinoconjuntivitis alérgica.
La rinoconjuntivitis alérgica se clasifica desde varios puntos de vista. De forma simplificada, puede ser clasificada en estacional (generalmente producida por alergia a pólenes) o perenne (por ácaros y animales domésticos, entre otros agentes). Debe diferenciarse de otras formas frecuentes de rinitis, como las rinitis infecciosas o catarrales, causadas generalmente por distintos tipos de virus. En ocasiones, una rinitis de causa alérgica se puede complicar o solapar con un proceso infeccioso afectando a los senos paranasales (rinosinusitis).
El diagnóstico de la alergia que causa la rinitis se confirma mediante pruebas cutáneas (ver procedimientos diagnósticos). El tratamiento consiste, además de evitar su causa en la medida de lo posible, en el alivio de los síntomas mediante distintos tipos de fármacos que el médico prescribe en función de la naturaleza de los síntomas. La inmunoterapia con vacunas de alergia logra reducir significativamente los síntomas (ver procedimientos terapéuticos).
Asma alérgica
El asma es una enfermedad respiratoria crónica caracterizada fundamentalmente por la inflamación de los bronquios, que sufren un estrechamiento de su calibre ocasionando los síntomas típicos de la enfermedad: tos, falta de aire, pitos en el pecho y opresión torácica. Estos síntomas pueden variar en frecuencia e intensidad.
En ocasiones, el asma puede cursar con periodos de empeoramiento intenso (crisis asmática), que se relacionan con la exposición a agentes que producen alergia (asma alérgica). En otros casos pueden sobrevenir crisis causadas directamente por el ejercicio físico, por infecciones respiratorias o por algunos medicamentos como los antiinflamatorios del tipo de la aspirina.
Los alérgenos relacionados con el asma alérgica son lo mismos que causan rinitis. El diagnóstico de la alergia responsable del asma se establece mediante pruebas cutáneas con los posibles alérgenos causales, que indicará el alergólogo según la historia de la enfermedad (ver procedimientos diagnósticos).
El tratamiento adecuado del asma alérgica pasa inicialmente por evitar la exposición a los alérgenos causales. El empleo de medicación es siempre necesario para controlar los síntomas y consiste en la aplicación de fármacos inhalados que revierten el estrechamiento del bronquio y reducen la inflamación. El empleo de inmunoterapia con vacunas de alergia está indicado en la mayoría de los casos, ya que esta terapia es la única que consigue reducir el curso natural de la enfermedad alérgica (ver procedimientos terapéuticos).
Alveolitis alérgica
La alveolitis alérgica, también denominada neumonitis por hipersensibilidad, es un proceso inflamatorio pulmonar, que afecta a la porción terminal de las vías aéreas (alvéolos). Puede ocurrir por la exposición mantenida a muy diversas sustancias, generalmente en el ambiente laboral.
A diferencia del asma, produce síntomas generales como fiebre y malestar general, además de dificultad respiratoria y tos. Las enfermedades más conocidas dentro de este grupo son el “pulmón del granjero” (causado por bacterias que crecen en el heno) y el “pulmón del cuidador de palomas” (producido por sustancias que secretan estas aves).
———————————————–
Premios europeos a la Sección de Alergología del Hospital Niño Jesús
La Sección de Alergología del Hospital Infantil Universitario Niño Jesús de Madrid ha ganado dos premios en el 30th Congress of the European Academy of Allergy and Clinical Immunology (Estambul 2011), con motivo de sus trabajos sobre inmunoterapia oral en niños alérgicos a la leche.
Concurso Historias de Asma
La Fundación de la SEAIC lanza un concurso enfocado a los pacientes que sufren asma grave.
El objetivo del concurso es premiar a los participantes que muestren de forma creativa su «día a día con asma”.
Se valorará especialmente la positividad y espíritu de superación frente a su enfermedad.
Los interesados pueden mandarnos su trabajo en formato vídeo, relato o gráfico (foto o dibujo) antes del 17 de junio de 2022.
La dieta mediterránea: un patrimonio inmaterial que nos protege frente al asma y la alergia
La dieta mediterránea está considerada como uno de los patrones nutricionales más saludables para el mantenimiento del estado de salud. Además, el seguimiento de esta dieta es sumamente respetuoso con el medio ambiente y permite reducir el impacto medioambiental y la emisión de gases del efecto invernadero.
Lamentablemente, el estilo de vida mediterráneo se ha distanciado del patrón tradicional de alimentación debido a los fuertes cambios económicos y socioculturales de las últimas décadas. Como consecuencia de ello, se ha observado un incremento en el desarrollo de obesidad y en la incidencia de enfermedades crónicas. Este cambio no es ajeno a la patología alérgica. Recientemente, la revista Pediatric Allergy and Immunology ha publicado un estudio sobre la adherencia a la dieta mediterránea en la cohorte PARIS (Pollution and Asthma Risk: an Infant Study) y su asociación con el asma y la alergia en la edad escolar1.
¿En qué consiste la dieta mediterránea?
La dieta mediterránea es un patrón nutricional saludable basado en la ingestión de productos frescos y de temporada, principalmente de origen vegetal (frutas, verduras y hortalizas, legumbres y frutos secos) y cereales no procesados, en la que la principal fuente de proteínas de origen animal es el pescado (tradicionalmente procedente de la pesca local), moderado consumo de productos lácteos, y bajo consumo de carne y productos cárnicos.
Con esta proporción se cubren totalmente las necesidades energéticas, y estos alimentos contienen un alto porcentaje de elementos bioactivos como, por ejemplo, la fibra, las vitaminas y los polifenoles que tienen carácter antioxidante.
La adherencia a este patrón dietético se ha asociado con una menor incidencia de enfermedades cardiovasculares, ciertos tipos de cáncer, enfermedades neurodegenerativas como el Parkinson o Alzheimer y la diabetes tipo 2 2. Diversos análisis han sugerido que la dieta mediterránea podría ser un factor protector frente al asma en niños 3,4.
¿Qué es el estudio PARIS y cómo estudió el patrón alimentario de sus participantes?
El grupo francés que estudia la cohorte PARIS ha recogido datos de 3.840 niños sanos nacidos en la ciudad de París. Sus padres rellenaron cuestionarios sobre alimentación, en los que se preguntaba cada cuánto consumían los diferentes alimentos, tanto en casa como en el comedor escolar, restaurantes, etc.
Se usó el Mediterranean Diet Score (MDS) modificado para niños, incluyendo 7 alimentos beneficiosos: vegetales, legumbres, frutas y frutos secos, cereales, pescado, leche y otros derivados lácteos, y ácidos grasos insaturados. Se incluyó un alimento perjudicial: carne y procesados cárnicos, y se eliminó el alcohol.
También se utilizó el índice KIDMED, una herramienta validada para conocer la calidad y la adherencia de niños al patrón de dieta mediterránea.
A los 8 años se les realizó un control de salud, incluyendo pruebas de función respiratoria como FEV1 y FeNO.
Se analizaron los datos de 975 niños que completaron el MDS y/o el KIDMED. Dentro de las variables a analizar se incluyeron sexo, altura y peso, nivel socieconómico, edad de la madre, origen geográfico y ocupación de los padres, presencia de hermanos mayores, hábito tabáquico de la madre durante el embarazo, exposición a tabaco en el hogar, antecedentes familiares de alergia, duración de la lactancia materna, realización de actividad física, consumo de alimentos orgánicos y restricciones dietéticas, ya fueran por prescripción médica o no.
En los resultados del estudio se observó que más de la mitad de los niños tenían una adherencia moderada a la dieta mediterránea y un 10% incluso una adherencia óptima.Aproximadamente un tercio de los niños tenían una dieta de mala calidad, con baja adherencia al patrón mediterráneo.
¿Qué factores se asociaron a la adherencia a la dieta mediterránea?
El alto nivel socieconómico, la prolongación de la lactancia materna y el consumo de alimentos orgánicos se asociaron a una mayor adherencia a la dieta mediterránea. Por el contrario, la presencia de hermanos mayores se asoció a una menor adherencia.
En cuanto a la adherencia a la dieta mediterránea y su relación con asma y alergia a la edad de 8 años, los pacientes con mayor adherencia mostraron un FEV1 más alto (+52,3 ml) y un riesgo más bajo de presentar asma. También se asoció a menor incidencia de sensibilización a alérgenos. Sin embargo, no se hallaron diferencias significativas en cuanto al FeNO, la frecuencia de rinitis o la prevalencia de eccema.
¿Qué conclusiones podemos sacar para nuestros pacientes?
Desde el punto de vista biológico, los antioxidantes contenidos en vegetales y frutas (vitaminas C y E, betacarotenos, flavonoides, polifenoles, etc.) pueden tener un efecto beneficioso sobre la respuesta inmunitaria durante la infancia, e incluso jugar un papel en procesos inflamatorios crónicos como el asma.
Aunque este estudio se realizó en una población urbana y suburbana de París, dado que nuestros hábitos en España son similares las conclusiones podrían ser extensibles a nuestra población.Desde las consultas debemos promover una alimentación saludable y fomentar un patrimonio tan nuestro como es la dieta mediterránea.
Olaya Álvarez. Complejo Hospitalario Universitario de Ferrol. Comité de Alergia Infantil
Bibligrafía
- Amazouz H, Roda C, Beydon N, Lezmi G, Bourgoin-Heck M, Just J, et al. Mediterranean diet and lung function, sensitization, and asthma at school age: The PARIS cohort. Pediatr Allergy Immunol. 2021 Oct;32(7):1437-1444. doi: 10.1111/pai.13527. PMID: 33914969.
- Sofi F, Abbate R, Gensini GF, Casini A. Accruing evidence on benefits of adherence to the Mediterranean diet on health: an updated systematic review and meta-analysis. Am J Clin Nutr. 2010 Nov;92(5):1189-96. doi: 10.3945/ajcn.2010.29673. PMID: 20810976.
- Castro-Rodriguez JA, Garcia-Marcos L. What Are the Effects of a Mediterranean Diet on Allergies and Asthma in Children? Front Pediatr. 2017 Apr 21;5:72. doi: 10.3389/fped.2017.00072. PMID: 28484688
- Papamichael MM, Itsiopoulos C, Susanto NH, Erbas B. Does adherence to the Mediterranean dietary pattern reduce asthma symptoms in children? A systematic review of observational studies. Public Health Nutr. 2017 Oct;20(15):2722-2734. doi: 10.1017/S1368980017001823. Epub 2017 Aug 14. PMID: 28803594.
Reunión Foro Biológicos en Asma Grave
Coincidiendo con el XXXI Congreso de la SEAIC, el Comité de Asma celebrará su «Reunión Foro Biológicos en Asma Grave». A continuación se detalla el programa de este evento.
Curso TRIPLE Asma
Os presentamos el curso TRIPLE ASMA, patrocinado por Chiesi y Avalado por la SEAIC, un programa online avanzado diseñado específicamente para especialistas en alergología,
neumología, medicina familiar y comunitaria. Este curso se centra en la actualización de conocimientos y el desarrollo de habilidades en el manejo del asma incluyendo la utilización de la triple terapia
Link al curso: https://www.tripleasma.com/#/public/inicio
Curso diagnóstico molecular en Hospital Valle de Hebrón
Curso de formación en diagnóstico molecular para residentes de alergología, del Hospital Valle de Hebrón (Barcelona).
II Curso de Procedimientos en Asma CAJMIR
Los días 19 y 20 de noviembre se celebrará on-line la II edición del Curso de Procedimientos en Asma, organizado por la Comisión de Alergólogos Jóvenes y MIR, junto con el Comité de Asma, con el patrocinio de GSK y ALK-Abelló.
![]() II Curso Procedimientos en Asma, día 1 (2175 descargas )
II Curso Procedimientos en Asma, día 1 (2175 descargas )
![]() II Curso Procedimientos en Asma, día 2 (2256 descargas )
II Curso Procedimientos en Asma, día 2 (2256 descargas )
Cuarto Curso Online de Procedimientos en Asma CAJMIR
Los próximos 16 y 18 de Enero de 2023 tendrá lugar el 4º Curso Online de Procedimientos en Asma CAJMIR, dirigido a médicos internos residentes de Alergología, desde MIR de segundo año, a nivel nacional; y coordinado por el Grupo de Procedimientos en Asma del Comité de Asma de SEAIC.
Más info: ![]() Curso Procedimientos en Asma CAJMIR (2432 descargas )
Curso Procedimientos en Asma CAJMIR (2432 descargas )
Proyecto FAST
Buscamos alérgicos al pescado para un ensayo clínico con una vacuna para tratar esta alergia
¿Tiene pacientes alérgicos al pescado de más de 18 años? Si es así, nos gustaría invitarlos a participar en un ensayo clínico para determinar si la inmunoterapia (vacuna para la alergia) es efectiva en la alergia a pescados.
La inmunoterapia es el único tratamiento que existe para curar la alergia. Consiste en la inyección de una dosis muy baja de alérgeno bajo la piel, que será incrementada lentamente. Antes y después del tratamiento se realizará una provocación con pescado para determinar si, tras este tratamiento, su paciente tolera sin problemas una mayor cantidad de pescado.
Este estudio se realiza en el Hospital Clínico San Carlos de Madrid, en el Hospital Universitario Reina Sofía de Córdoba, en el Hospital Regional Universitario de Málaga, y en otros 5 centros de 5 países europeos. Este ensayo clínico cuenta con la aprobación de los comités de ética de estos hospitales y de la Agencia Española del Medicamento y Productos Sanitarios (AEMPS) y se engloba dentro de un proyecto de investigación llamado FAST (Food Allergy Specific immunoTherapy) financiado por la Comunidad Europea.
Si precisa información adicional o si alguno de sus pacientes está interesado puede ponerse en contacto con los investigadores a través de las siguientes direcciones de email y teléfonos:
Hospital Clínico San Carlos, Madrid
Dra. Montserrat Fernández Rivas mariamontserrat.fernandez@salud.madrid.org
Dra. Maria Luisa Sánchez Millán mluisa.sanchezmi@salud.madrid.org
Tel: 91 330 30 10
Hospital Universitario Reina Sofía, Córdoba
Dra. Carmen Moreno Aguilar carmen.moreno.sspa@juntadeandalucia.es Tel: 677 905 267
Hospital Regional Universitario de Málaga
Dr. Miguel Blanca Gómez mblancago@gmail.com Tel: 609572992
Dra Francisca Gómez Pérez paquigomez.p@hotmail.com Tel: 677903259
Premios otorgados y personas premiadas Simposio Internacional Bilbao 2024
Relación de premios otorgados y personas premiadas en el Simposio Internacional de Enfermedades Alérgicas de Riesgo Vital – Bilbao del 6 al 9 de noviembre de 2024
Premio Nacional Fundación de la SEAIC Trayectoria Profesional en Investigación
Dr. Santiago Quirce Gancedo
Programa de Formación en Investigación
Subprograma de Formación de Investigadores Emergentes Parte II: entrega de diplomas 6 becas para realizar el Máster Universitario en Investigación en Medicina Clínica UMH:
• Dra. Leticia De las Vecillas Sánchez - REACCIONA: formación integral en patología cutánea para jóvenes alergólogos
• Dr. David Loli Ausejo - REACCIONA: formación integral en patología cutánea para jóvenes alergólogos
• Dr. Fco. Javier Solá Martínez - ExperAIT: formación integral en inmunoterapia con alérgenos (ita) para futuros expertos
• Dra. Paula Galván Blasco - EntusiASMAdos: formación integral en asma para jóvenes alergólogos
• Dra. Patricia Karina Mir Ihara - CURSO DE EXCELENCIA EN INVESTIGACIÓN
• Dr. Filip Skrabski - ALIADOS: formación Integral en Alergia a los Alimentos para alergólogos jóvenes.
Premio Micrófono Abierto en Investigación 2024
Investigador Principal: Dra. Paola Leonor Quan López.
CARACTERIZACIÓN TRANSCRIPTÓMICA Y PROTEÓMICA DE VESÍCULAS EXTRACELULARES EN PACIENTES CON URTICARIA COLINÉRGICA SINTOMÁTICA
Premio Profesor Alberto Oehling
- Premio: Berta Ruiz León, Ana María Navas Romo, Marisa Espinazo Romeu, Ipek Guler, Corona Alonso Díaz, Aurora Jurado Roger y Carmen Moreno Aguilar.
HELIOS-NEGATIVE REGULATORY T CELLS AS A KEY FACTOR OF IMMUNE TOLERANCE IN NONALLERGIC BEEKEEPERS
- Accesit: Sonia Gelis, Mariona Pascal, E. Fernández Caldas, E. Fernández, G. Araujo Sánchez, Joan Bartra y Antonio Valero.
USEFULNESS OF THE NASAL ALLERGEN PROVOCATION TEST IN THE DIAGNOSIS OF SHELLFISH ALLERGY
Premios a las mejores comunicaciones orales
- Andreina María Mugno Saba, Stephanie Steixner Zeballos, Paula Gutiérrez Álvarez, Sonia del Pozuelo Aparicio, Laura Manzanedo Ortega y Patricia Alloza Gómez.
UN RETO DIAGNÓSTICO: SÍNDROME DE ALFA-GAL - Marcela Rodríguez Pérez, Patricia García Robledo, Marta García Robledo, José Carlos García Ortiz y Alicia Armentia Medina.
ANGIOEDEMA HEREDITARIO Y AUTOINMUNIDAD - Gabriela Pretre, Nicola Giangrande, Francisco Carballada González, María Teresa Lizaso Bacaicoa, Ana Isabel Tabar Purroy y Sébastien Boulo.
DIPEPTIDIL PEPTIDASA IV DE VESPA VELUTINA, EL ALÉRGENO IGNORAD
Premios a las mejores comunicaciones en póster
- José Julio Laguna, Cosmin Boteanu, María Luisa Sánchez Millán, Yaiza Lorenzo del Pie, Mercedes Martínez García y Joaquín Archilla Esteban.
ESTUDIO PROSPECTIVO DE LA INCIDENCIA DE REACCIONES DE HIPERSENSIBILIDAD PERIOPERATORIA - Sofía Carreras Kàtcheff, Marta Planas Vinós, Moisés Labrador Horrillo, Victoria Cardona Dahl y Mar Guilarte Clavero.
OMALIZUMAB COMO ADYUVANTE EN LA INMUNOTERAPIA ORAL PARA ALERGIA ALIMENTARIA EN PACIENTES ADULTOS
Premios Fundación SEAIC y DIATER Laboratorios
Premio Nacional "Dr. Ricardo Palacios" a la Mejor Tesis Doctoral en Alergología
- Dra. Ana Rosado Ingelmo - EL SISTEMA DE ALERTAS DE ALERGIA A MEDICAMENTOS E INTERVENCIÓN PRECOZ PARA LA INTRODUCCIÓN DE BETALACTÁMICOS EN PACIENTES CON ALERTAS DE ALERGIA
Premio Nacional al Mejor Trabajo de Fin de Grado (TFG) en Alergología
- Dra. María Aldaba Anaut - ESTUDIO DE CORRELACIÓN ENTRE LA SUPERFICIE DE LA PÁPULA EN LOS PRICK TEST MEDIDA UTILIZANDO EL DISPOSITIVO NEXKIN DSPT® Y LA DETERMINACIÓN DE IGE ESPECÍFICA CON ALEX2®
Accesit al Mejor Trabajo de Fin de Grado (TFG) en Alergología
- Dra. Cristina Picón Jara - ESTUDIO DE LA ALTERACIÓN DE LA BARRERA EPITELIAL ORAL E INTESTINAL EN PACIENTES ALÉRGICOS A LAS PROTEÍNAS DE TRANSFERENCIA DE LÍPIDOS (LTPS)
Novartis Urtinnova Grants 2024 - Mejor Comunicación sobre Urticaria Crónica
- Carlos Sánchez Dorrego, Carolina Gómez Fariñas, Olinda Pérez Quintero, Raquel López Rodríguez, Manuel Jorge Rial Prado y Beatriz Veleiro Pérez.
ANAFILAXIA EN UNA SERIE DE PACIENTES CON URTICARIA POR FRÍO - Gabriela Aray-Moran, Sofía M. Proaño Mosquera, Sonsoles Infante Herrero, Alberto Álvarez-Perea, Paula Cabrera-Freitag y Ana Entrala Bueso.
URTICARIA A FRIGORE EN PACIENTES PEDIÁTRICOS
Programa de Becas de Investigación en Angioedema Hereditario: AEHwards 2024. Behring
PROTOBECA:
Ana Gabriela Mariño Fernández, Mariam Tawfiq Piedad, Marta Fontanillas Garmilla, Ángel José Albarracín Contreras, Pilar Andrea Ortiz Aljaro e Irene García Gutiérrez.
NUEVAS PROFILAXIS A LARGO PLAZO COMO TRATAMIENTO EN EL ANGIOEDEMA HEREDITARIO
PUBLIBECAS:
- Johana Gil Serrano, Moisés Labrador Horrillo, Anna Sala Cunill, Paula Galván Blaso, Marta Planas Vinos y Mar Guilarte Clavero
ROL DE LA INFLAMACIÓN SISTÉMICA EN PACIENTES CON DIFERENTES TIPOS DE ANGIOEDEMA - África Serrano Sánchez, Mercedes Pellin Nuevo, Rosario Cabañas Moreno, Marta Goyanes Malumbres, Teresa Caballero Molina y María Dolores Moreno Llorente
ANÁLISIS RETROSPECTIVO DEL PROGRAMA DE AUTOADMINISTRACIÓN DE FÁRMACOS PARENTERALES PARA PACIENTES CON ANGIOEDEMA HEREDITARIO EN EL HOSPITAL UNIVERSITARIO LA PAZ - Alexandre Ruiz Carrasco, Johana Gil Serrano, Paula Galvan Blasco, Marta Planas Vinos, Roger Colobran Oriol y Mar Guilarte Clavero
DESCRIPCIÓN DE CARACTERÍSTICAS CLÍNICAS Y DESENCADENANTES EN ATAQUES DE ANGIOEDEMA HEREDITARIO ASOCIADO A MUTACIONES DEL FACTOR XII DE LA COAGULACIÓN
Bec-AT Allergy Therapeutics
María José López Toro, Sira Miquel Marcó, Nerea Albert Yécora, Mireia Gómez Fernández, Albert Roger Reig y Raquel E. Sánchez Peña
RE-INFORMACIÓN PRECOZ PARA MEJORAR EL CUMPLIMIENTO DEL INICIO DE INMUNOTERAPIA CON ALÉRGENOS
Premios del Certamen de Humanidades de la SEAIC
PREMIO DE PINTURA:
Dra. Alicia Armentia Medina - Obra: Achíss
PREMIO DE POESÍA:
Dra. Ana Gabriela Mariño Fernández - Obra: Tormenta y calma
PREMIO DE RELATO CORTO:
Dr. Alfonso Calvo Alonso - Obra: La rinitis del selenita
Acta Reunión Webex. Comité Alergia Cutánea
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.