resultados de la búsqueda: asma/profesionales/aviso-importante/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/cme-jiaci
Reacciones adversas a vacunas en la era COVID-19
Las vacunas son elementos fundamentales en las estrategias de salud pública, pues ayudan a reducir la expansión, morbilidad y mortalidad asociadas a las enfermedades infecciosas. La vacunación es importante no sólo a nivel individual, sino también a nivel poblacional. Los programas de vacunación COVID-19 son un ejemplo del gran valor de esta estrategia de salud pública a todos los niveles.
Se administran millones de dosis de vacunas al año en todo el mundo, siendo el riesgo de reacciones adversas bajo y, en el caso de reacciones alérgicas graves como la anafilaxia, el riesgo es aún menor. Esta baja incidencia de reacciones adversas observadas, incluso en las nuevas vacunas COVID-19, es otra de las razones para no retrasar o cancelar la administración de posteriores dosis.
Las reacciones a vacunas pueden ser de tipo alérgico o no alérgico, y ser debidas tanto al agente infeccioso que contienen como a alguno de los componentes utilizados en el proceso de fabricación de esa vacuna.
El estudio alergológico sólo es necesario en aquellas personas con historia de alergia a uno de los componentes de la vacuna que se desea administrar o que hayan presentado reacción alérgica con una vacuna en el pasado. El análisis detallado de la composición y el estudio alergológico adecuado, pueden ayudar a identificar el alérgeno responsable y el riesgo individual de sufrir una reacción posterior.
Recientemente hemos publicado una revisión donde se recogen los tipos y riesgos de reacciones adversas asociados con las vacunas anti-infecciosas, incluidas las nuevas vacunas COVID-19. Nuestro estudio también proporciona pautas para el diagnóstico preciso de estas reacciones e indicaciones para la administración controlada de nuevas dosis.
El objetivo final es mejorar la seguridad individual, asegurar la vacunación del mayor número posible de personas y que las personas con alergia puedan ser vacunadas en la misma medida que el resto de la población, ofreciéndoles alternativas si es necesario.
Todos estos enfoques podrían ayudar a eliminar barreras a la vacunación en personas con reacciones adversas a vacunas y a planificar su administración de manera segura.
Acceso al artículo completo en el siguiente enlace: https://link.springer.com/article/10.1007/s40521-022-00311-8
Dra. Patricia Prieto Montaño. Facultativo Especialista Alergología. Hospital General Universitario Albacete. Comité de Alergia Infantil SEAIC
EL IMPACTO DE UNA ETIQUETA DE ALERGIA A ANTIBIÓTICOS BETALACTÁMICOS. LA IMPORTANCIA DE UN DIAGNÓSTICO CORRECTO.
El impacto de una etiqueta de alergia a antibióticos betalactámicos es significativo y puede tener consecuencias negativas tanto para la salud del paciente como para el manejo de su tratamiento médico. Los betalactámicos (penicilinas, cefalosporinas, carbapenemas) son los antibióticos más utilizados para tratar diversas infecciones bacterianas. Las penicilinas son también los antibióticos que producen con mayor frecuencia reacciones alérgicas. Sin embargo, la mayoría de los pacientes etiquetados como alérgicos a penicilinas realmente no lo son. En un porcentaje importante de casos, la colocación de una etiqueta de alergia se realiza a partir de cualquier reacción adversa coincidente con la administración del antibiótico, sin haber realizado un estudio alergológico. Si un paciente es etiquetado incorrectamente como alérgico a este tipo de antibióticos, puede conllevar varios problemas asociados:
1. Limitación de opciones terapéuticas: Los antibióticos betalactámicos son una de las opciones más efectivas para tratar infecciones bacterianas. Si un paciente es etiquetado erróneamente como alérgico, los médicos pueden verse limitados en las opciones de tratamiento disponibles, lo que podría resultar en el uso de antibióticos menos efectivos o más costosos.
2. Mayor riesgo de infecciones: El uso de antibióticos alternativos podría no ser tan efectivo en el tratamiento de ciertas infecciones. Esto podría resultar en una mayor duración de la enfermedad, recurrencias de infecciones y un mayor riesgo de complicaciones.
3. Mayor resistencia a antibióticos: El uso inapropiado y excesivo de antibióticos alternativos debido a una etiqueta de alergia falsa podría contribuir al problema global de la resistencia a los antibióticos. Esto sucede cuando las bacterias desarrollan la capacidad de resistir los efectos de los medicamentos, lo que dificulta el tratamiento de infecciones futuras.
4. Costos económicos: El uso de antibióticos alternativos o más avanzados puede ser más caro que el uso de antibióticos betalactámicos estándar. Esto podría aumentar los costes de la atención médica tanto para el paciente como para el sistema de salud a nivel global.
En definitiva, un diagnóstico preciso es esencial para garantizar que los pacientes reciban el tratamiento adecuado y evitar las consecuencias negativas asociadas con una etiqueta de alergia incorrecta. Por ello es fundamental realizar un estudio de alergia tanto para descartar como para confirmar el diagnóstico de alergia a betalactámicos, y en este último caso, ofrecer una alternativa de tratamiento.
Alicia Gallardo Higueras
Hospital Universitario de Salamanca
La evolución de la hipersensibilidad a AINEs en el tiempo, ¿podrán algunos pacientes tolerar estos fármacos en el futuro?
Los antiinflamatorios no esteroideos (AINEs) son los fármacos más frecuentemente implicados en las reacciones de hipersensibilidad. Estas reacciones son muy complejas, ya que pueden estar producidas por mecanismos diferentes: por un lado, pueden ser reacciones de intolerancia cruzada (IC), en las que el paciente reacciona a varios AINEs pertenecientes a grupos químicos diferentes en ausencia de un mecanismo inmunológico específico; y por otro, reacciones selectivas, que están inducidas por uno o más AINEs del mismo grupo químico por un mecanismo inmunológico específico (IgE o células T). Las reacciones de IC son las más frecuentes y con un mayor impacto en la calidad de vida de los pacientes ya que, al estar implicados diferentes grupos químicos, se reducen de manera significativa las alternativas terapéuticas. Estas reacciones pueden clasificarse en diferentes categorías en función de los síntomas clínicos manifestados y la presencia o ausencia de enfermedades subyacentes: (i) Enfermedad respiratoria exacerbada por AINEs (EREA); (ii) Enfermedad cutánea exacerbada por AINEs (ECEA); (iii) Urticaria/angioedema inducido por AINE (UAIA).
La hipersensibilidad a los AINEs puede aparecer en cualquier momento de la vida, y aunque se han realizado pocos estudios para analizar la historia natural de esta afección, los datos disponibles son diferentes dependiendo de la entidad clínica.
En las reacciones mediadas por IgE, al igual que ocurre con otros medicamentos como las penicilinas, se ha descrito una pérdida de sensibilidad con el paso del tiempo cuando los pacientes no están expuestos al fármaco. Esta pérdida de sensibilidad se ha visto que ocurre en más de la mitad de los pacientes con reacciones por metamizol tras 6 meses de seguimiento. Sin embargo, hoy en día se desconoce si estos pacientes tolerarían el fármaco y si una nueva exposición daría lugar a que las pruebas resultasen otra vez positivas.
Por otro lado, en las reacciones de IC, hay estudios publicados donde se ha comprobado que a lo largo del tiempo algunos pacientes pueden adquirir de nuevo tolerancia a estos fármacos.
En la ECEA, en la que los pacientes presentan urticaria crónica de base que se exacerba tras la toma del AINE, se ha observado que la intensidad de la reacción a estos medicamentos puede fluctuar dependiendo de la actividad de la urticaria crónica subyacente, y que incluso en hasta un tercio de los pacientes, la hipersensibilidad a los AINEs puede resolverse durante los periodos de remisión de la urticaria crónica.
En la UAIA, se ha descrito que más del 60% de los pacientes pueden tolerar los AINEs en los 6 años siguientes a su última reacción.
Estos resultados ponen de manifiesto la importancia del seguimiento de los pacientes con IC a AINEs y la necesidad de ser reevaluados periódicamente por un alergólogo tras el diagnóstico inicial, ya que un gran número de pacientes podrían estar evitando los AINEs a pesar de no ser ya hipersensibles. Esta cuestión es importante porque los AINEs son uno de los fármacos más consumidos en todo el mundo y en algunos casos son la única opción terapéutica disponible. Sin embargo, a día de hoy no se sabe cuánto tiempo mantendrán los pacientes la tolerancia a los antiinflamatorios y si el contacto repetido con los mismos podría volver a inducir hipersensibilidad a estos fármacos.
Inmaculada Doña
Hospital Regional Universitario de Málaga
Bibliografía:
- Doña I, Barrionuevo E, Salas M, et al. Natural evolution in patients with nonsteroidal anti‐inflammatory drug‐induced urticaria/angioedema. Allergy 2017;72(9):1346‐1355.
- Doña I, Pérez-Sánchez N, Eguiluz-Gracia I,et al. Progress in understanding hypersensitivity reactions to nonsteroidal anti-inflammatory drugs.Allergy 2020;75(3):561-575.
- Gomez E, Blanca‐Lopez N, Torres MJ, et al. Immunoglobulin E‐mediated immediate allergic reactions to dipyrone: value of basophil activation test in the identification of patients. Clin Exp Allergy 2009;39(8):1217‐1224.
- Setkowicz M, Mastalerz L, Podolec‐Rubis M,et al. Clinical course and urinary eicosanoids in patients with aspirin induced urticaria followed up for 4 years. J Allergy Clin Immunol 2009;123(1):174‐178.
¿Si he tenido una reacción con Amoxicilina, qué antibióticos podría utilizar hasta ser valorado por alergología?
La amoxicilina es uno de los antibióticos más utilizados para el tratamiento de infecciones respiratorias, urinarias, dentales, de la piel, etc. También se utilizan para prevenir infecciones, o antes de algunos procedimientos diagnósticos o intervenciones quirúrgicas.
Pertenece a la familia de los antibióticos betalactámicos, y a este grupo pertenece también la penicilina, que es el antibiótico más antiguo conocido, así como otros muchos antibióticos pertenecientes a diferentes subfamilias como cefalosporinas, carbapenems o monobactams.
Cualquier antibiótico puede producir diferentes tipos de reacciones adversas, algunas conocidas y relacionadas con la dosis del antibiótico, por ejemplo, dolor abdominal, deposiciones diarreicas o infecciones por hongos en mucosa oral o genital. Tras este tipo de reacciones, y según la intensidad de la sintomatología, puede ser necesario suspender el tratamiento. Hay otro tipo de reacciones no predecibles, como son las reacciones alérgicas o de hipersensibilidad, que pueden aparecer incluso a dosis mínimas, y pueden ser desde muy leves a graves.
Cuando un paciente en tratamiento con amoxicilina presenta síntomas no relacionados con la infección que está tratando, debe consultar en un centro sanitario. Si los síntomas que presenta son efectos secundarios conocidos, será su médico el que valore la continuación de ese antibiótico, o el cambio a uno de la misma familia o de otra familia, según la infección que esté tratando. En estos casos se podría seguir tomando antibióticos de la familia de los betalactámicos.
Cuando su médico considere que presenta síntomas sugestivos de una reacción alérgica a la amoxicilina siempre debe ser valorado y estudiado en una Unidad de Alergología, y hasta entonces no debe tomar ningún antibiótico de la familia de los antibióticos betalactámicos. Hoy en día existen múltiples alternativas como antibióticos del grupo quinolonas, macrólidos, lincosamidas, aminoglucósidos, tetraciclinas y sulfamidas entre otros.
Es muy importante que este tipo de reacciones sean estudiadas ya que la sospecha de ser alérgico a antibióticos betalactámicos implica la evitación de un gran número de fármacos que son muy utilizados en la actualidad, y tras el estudio nos podrán dar alternativas dentro de este mismo grupo terapéutico.
María Salas Cassinello
Hospital Regional Universitario de Málaga
ESOFAGITIS EOSINOFÍLICA EN PACIENTES PEDIÁTRICOS
La esofagitis eosinofílica (EoE) se considera una enfermedad crónica emergente; en la actualidad, ha pasado a ser una de las condiciones más comunes en la valoración y diagnóstico de problemas alimentarios en niños así como en la evaluación de disfagia y/o impactación en la edad adulta.
Se ha estudiado más extensamente en países occidentales, pero, aunque existen datos de prevalencia, se precisan estudios más amplios para consensuar datos epidemiológicos reales. Una revisión sistemática reciente mostró que la prevalencia poblacional de esofagitis eosinofílica en niños es 19,1 casos por 100.000 niños/año (1), con gran variabilidad de los datos según la localización geográfica y, probablemente, de otros factores como el diseño del estudio, los criterios diagnósticos utilizados, etc.
Fisiopatogénicamente se caracteriza por una inflamación Th2 en la que intervienen mecanismos mixtos mediados y/o no mediados por IgE dando lugar a una inflamación eosinofílica en el epitelio esofágico que origina una disfunción del mismo, dando lugar a los síntomas clínicos característicos.
En la población pediátrica los síntomas más prevalentes son los vómitos, dolor abdominal, disfagia, odinofagia e impactación del bolo alimenticio. Estas características clínicas difieren también según la edad del niño, siendo en niños más pequeños (2-8 años) más frecuente: el fallo de medro, rechazo del alimento, dolor abdominal, vómitos, trastornos del sueño, etc. En niños mayores y adolescentes los síntomas se asemejan más a los adultos, presentando disfagia, impactación, odinofagia, regurgitación, etc.
La prueba de oro para el diagnóstico es la toma de biopsias tanto de esófago proximal como distal (aumentando así el rendimiento del estudio) mediante una endoscopia digestiva. Esta técnica precisa de la sedación del paciente, lo que supone un “inconveniente” sobre todo en población pediátrica. Por ello se están estudiando otras técnicas menos invasivas como:
– Prueba del hilo esofágico (EST: esophageal string test), técnica basada en cápsulas que capturan las proteínas asociadas a los eosinófilos de la luz esofágica.
–Citoesponja: tecnología basada también en cápsulas, diseñada originalmente para la evaluación de la mucosa esofágica en el esófago de Barrett.
– Endoscopia transnasal sin sedación.
Estas técnicas y algunas otras en estudio también, podrían tener un papel importante en el control regular de la esofagitis, pero es muy poco probable que reemplacen la confirmación de un diagnóstico dudoso y/o actos terapéuticos realizables durante una endoscopia convencional como una dilatación.
Las opciones terapéuticas, ambas consideradas de primera línea son: tratamiento dietético y farmacológico:
– Terapias dietéticas: la fórmula de aminoácidos se describe como una terapia eficaz en niños con EoE, lo que indica la implicación de antígenos dietéticos en su patogenia. Se han descrito diversos enfoques dietéticos: dieta elemental, dieta dirigida según sensibilización alergénica, dietas empíricas, etc. La dieta de eliminación es una opción no farmacológica de primera línea para el manejo de la EoE; sin embargo, el orden y el número de antígenos específicos a evitar, así como su posterior reintroducción sigue siendo un área activa de investigación.
– Corticoides tópicos: este tipo de fármaco actúa a diversos niveles en esta patología: vías/genes inducidos por IL-13, reducción de la eosinofilia esofágica e infiltración mastocitaria, regulación a la baja de los genes de los mastocitos, reducción de células T y citocinas proinflamatorias como el factor de necrosis tumoral (TNF), etc. Los metanálisis realizados utilizando fluticasona o budesonida demuestran la superioridad de los corticoides frente a placebo para la eosinofilia esofágica, los hallazgos endoscópicos y los síntomas tanto en pacientes adultos como pediátricos. No están exentos de efectos adversos como puede ser la candidiasis, insuficiencia suprarrenal, etc. Los estudios abogan por una terapia que debe ser mantenida a largo plazo por la alta tasa de recaídas tras su retirada. Sigue en estudio la dosis y duración óptima de cada terapia.
– Tratamiento con inhibidores de la bomba de protones (IBP): la tasa de respuesta varía ampliamente desde un 30 a un 70%.Están en estudio las posibles diferencias fisiopatológicas entre la EoE sensible y/o resistente a los IBP. Algunos ejemplos incluyen:
– Técnicas de biología molecular demuestran que la expresión del transcrito para el canal de potasio Kir2.1 (gen KCNJ2) es menor en los pacientes que responden a los IBP. Si se valida, esto podría proporcionar una detección potencial para terapias personalizadas.
– Los pacientes con rinitis alérgica y metabolizadores rápidos CYP2C19 tienen un mayor riesgo de pérdida del control de la EoE a pesar de la terapia continua con IBP.
– Dilatación esofágica: destinada a aliviar complicaciones como la estenosis; técnica destinada a modificar cambios estructurales sin alivio histológico.
– Terapias emergentes:
* Nuevas formulaciones de esteroides: budesonida viscosa, budesonida en comprimidos bucodispersables, etc.
* Tratamientos biológicos: ANTICUERPOS MONOCLONALES
Anti-L5: benralizumab, mepolizumab, reslizumab. Se están realizando estudios para valorar la mejoría tanto clínica como histológica de estos tratamientos, por la involucración de la IL-5 en la infiltración y supervivencia del eosinófilo, sin resultados científicamente concluyentes aún.
Anti-IL13: la IL-13 es un mediador claramente implicado en la patogénesis de la EoE, mediante la activación y quimiotaxis de los eosinófilos a través del aumento de los niveles de eotaxina-3 y periostina. El anticuerpo QAX576 parece reducir los síntomas pero no se ha demostrado efecto significativo en la actividad clínica de la enfermedad; mientras que RPC4046 consigue una reducción significativa de la eosinofilia esofágica y la actividad de la enfermedad endoscópica así como en la reducción de síntomas.
Anti-IL4 y Anti-IL-13: Dupilumab (aprobado por la FDA en > 12 años). Se están llevando a cabo ensayos que parecen demostrar mejoría sintomática, endoscópica e histológica significativa.
Anti-IgE (omalizumab) y Anti-TNF (infliximab). No existe ningún ensayo clínico con evidencia científica que apoye su uso en la EoE.
*Otras dianas moleculares en estudio: Integrina α4β7, Siglec 8, TSLP, TGFβ, canales de calcio, IL- 9, 15 y 33, receptor de eotaxina anti CCR3.
Dra. Guacimara Hernández Santana, Hospital Universitario Nuestra Señora de la Candelaria en Santa Cruz de Tenerife. Comité de Alergia Infantil SEAIC
BIBLIOGRAFÍA:
- Arias A, Perez-Martinez I, Tenias JM, Lucendo AJ. Systematic review with meta-analysis: the incidence and prevalence of eosinophilicesophagitis in children and adults in population-based studies. Aliment Pharmacol Ther 2016; 43(1): 3-15.
- Alfredo J Lucendo (2019): Pharmacological treatments for eosinophilic esophagitis: current options and emerging therapies, Expert Review of Clinical Immunology, DOI:10.1080/1744666X.2019.1705784
- Nirmala P. Gonsalves, Seema S. Aceves. Diagnosis and Treatment of Eosinophilic Esophagitis. J Allergy Clin Immunol. 2020 January ; 145(1): 1–7.
- Thomas Greuter, Ikuo Hirano, Evan S. Dellon. Emerging therapies for eosinophilic esophagitis. J Allergy Clin Immunol. 2020 January ; 145(1): 38–45.
- Arianna De Matteis et al. Eosinophilic Esophagitis in Children: Clinical Findings and Diagnostic Approach.Current Pediatric Reviews, 2020, 16, 206-214.
Museo de la Alergología
Estimad@s soci@s: os dejamos unas imágenes que nos remite nuestro colega, el Dr. César Alías, del Museo de la Alergología que, gracias a la generosidad de la Fundación del Hospital de la Isla del Rey, está ubicado en dicha institución en el precioso puerto de Mahón.
Os animamos a todas aquellas personas que tengáis material (libros, fotografías, material médico, etc.) y que queráis donarlo, para que lo hagáis a través de nuestra secretaría técnica (seaic@seaic.org).
¡Muchas gracias!
Actualización en Anafilaxia (guía GALAXIA)
Recientemente, se ha presentado en el Congreso de la Sociedad Española de Alergología e Inmunología Clínica, la tercera actualización de la Guía Galaxia, un documento de posicionamiento sobre el diagnóstico y el tratamiento de la anafilaxia, en esta edición se presentan novedades relevantes como la perspectiva del paciente y la implicación de la sociedad para la creación de ambientes seguros.
La anafilaxia es la presentación clínica aguda más grave de una reacción alérgica y puede comprometer la vida del paciente, es una emergencia médica que requiere de una actuación inmediata, con el reconocimiento de la clínica y un tratamiento precoz, y de un manejo a medio y, largo plazo que incluya medidas de educación y prevención, en algunos casos se puede conseguir la curación, como la anafilaxia por veneno de himenópteros, o en algunas alergias alimentarias
Todo paciente que ha sufrido una anafilaxia debe ser derivado a un especialista de Alergología para realizar un estudio completo, confirmar el desencadenante sospechoso, prevenir nuevos episodios, evaluando la posibilidad del paciente de volver a desarrollarlos y recibir información, y un tratamiento adecuado.
El paciente diagnosticado de anafilaxia debe ser valorado por el especialista
por lo menos una vez al año, y en esa consulta se le debe explicar y dar por escrito:
- Normas estrictas de evitación de los alérgenos (sustancias que provoca la reacción alérgica) implicados o sospechosos que incluyan los alergenos específicos y su reactividad cruzada con otros productos, esta información debe ser revisada en cada visita
- Educación para el reconocimiento precoz de los síntomas típicos de la anafilaxia incluyendo un plan de actuación que indique al paciente que tratamiento administrar dependiendo de la clínica que presente en el momento de la reacción, y que le permita una actuación lo más rápida posible, para evitar un desenlace fatal
- Educación y entrenamiento sobre el uso de autoinyectores de adrenalina. En los siguientes casos es necesario llevar dos dispositivos: si hay coexistencia de asma inestable o moderada-grave persistente y alergia a alimentos, si hay coexistencia de enfermedad mastocitaria y/o triptasa basal elevada, falta de acceso rápido a asistencia sanitaria por barreas geográficas o idiomáticas, requerimiento previo de más de una dosis antes de llegar a un hospital, reacción previa casi mortal, dosis del autoinyector inferior a la calculada por peso del paciente. Se deben administrar de forma precoz.
Existe un uso deficiente de los autoinyectores, por escasa información, miedo o aversión al tratamiento intramuscular, dificultades económicas o afectación en la calidad de vida por la dificultad de llevarlo consigo. Los padres, tutores y docentes deben estar entrenados en su uso en el caso de los niños. El alergólogo debe informar de que la adrenalina tiene una vida útil corta, por lo que se debe revisar la fecha de caducidad y la reposición de los dispositivos caducados
- Recibir información sobre las enfermedades o tratamientos (comorbilidades) que pueden provocar una sintomatología más grave, o disminuir la atención del paciente ante los síntomas. El asma mal controlada, las enfermedades cardiovasculares, algunos fármacos como los betabloqueantes, los IECA (inhibidores del enzima convertidor de la angiotensina), ansiolíticos, pueden aumentar el riesgo de desarrollar una anafilaxia fatal
- Medidas de prevención: Tratamientos que pueden curar o mitigar la sensibilización a alérgenos específicos, como la inmunoterapia oral con alimentos en casos seleccionados, desensibilización a fármacos, o inmunoterapia con venenos de himenópteros. Llevar una pulsera o tarjeta de identificación médica en la cartera, recomendar llevar teléfono móvil si el paciente está solo
También es labor de los especialistas, pacientes, y asociaciones de pacientes impulsar medidas de salud pública, como exigir la mejora del etiquetado de los alimentos, exigir planes de acción en colegios, restaurantes ( información disponible y accesible para los ingredientes del alimento no envasado) y centros de ocio ( recomendar espacios alergoprotegidos que dispongan de lo necesario para asistir a una persona que sufra un episodio de anafilaxia ) e intentar conseguir que en edificios públicos, centros de ocio , y comerciales se disponga de autoinyectores de adrenalina, como ahora se dispone de desfibriladores.
Se aconseja al lector visualizar los siguientes videos sobre
Auto inyectores de adrenalina:
Anapen: https://youtu.be/8I-r_ftcUMc
Jext:: https://youtu.be/QDXRhZBNjFw
Altellus: https://www.epinefrina.es/es-es/epinefrinaguide?userstate=public#
Emerade: https://youtu.be/NzyNoUeiu9o
Dra. M.ª Isabel Alvarado Izquierdo. Alergóloga del Complejo Hospitalario Universitario de Cáceres. Miembro del Comité de Alergia Infantil de la SEAIC
¿QUÉ ES UNA REACCIÓN ALÉRGICA PERIOPERATORIA? ¿CUÁLES SON LAS CAUSAS MÁS FRECUENTES DE ESTAS REACCIONES?
Las reacciones alérgicas perioperatorias (RAP) son las reacciones alérgicas que surgen en quirófano o en el área de reanimación. La incidencia es baja, varía entre 1:353 hasta 1:18600 anestesias, sin embargo, pueden ser graves e implicar un retraso en la cirugía. Tienen un diagnóstico diferencial amplio y precisan un estudio extenso ya que hay múltiples causas que pueden simular una RAP además de recibir un gran número de fármacos en este periodo.
Las reacciones pueden surgir en cualquier momento de la anestesia, pero la mayoría, aproximadamente el 90% de ellas, aparecen en la fase de inducción. Además de los fármacos anestésicos recibidos, cualquier medicamento administrado en ese periodo (antibióticos, antiinflamatorios no esteroideos, contrastes yodados, antisépticos, látex, etc.) puede ser responsable de la RAP.
Clásicamente los relajantes musculares están descritos como la causa más frecuente de RAP y en algunos países como Francia, Noruega, Bélgica lo siguen siendo. Sin embargo, los antibióticos se han convertido en la primera causa de RAP en países como, Estados Unidos, España y el Reino Unido, siendo los betalactámicos, especialmente la amoxicilina y la cefazolina los agentes más implicados.
Anteriormente el látex era una de las principales causas, pero en la última década, debido a la mejora de la calidad del látex y a la reducción de la exposición al mismo, el número de casos ha disminuido de forma muy importante siendo anecdótica en los últimos estudios.
La clorhexidina, el desinfectante más utilizado, representa una causa relativamente frecuente de RAP en algunos países como Reino Unido o Dinamarca. Por este motivo, actualmente en muchos centros se recomienda incluir la clorhexidina en el estudio alergológico de rutina de una RAP.
Las reacciones por propofol son raras a pesar de ser el anestésico intravenoso más utilizado. También, los anestésicos locales, a pesar de su uso muy frecuente, raramente causan RAP.
Entre los fármacos utilizados para el control del dolor, los antiinflamatorios no esteroideos son otras de las causas, aunque no muy frecuentes, estando el metamizol entre los más implicados de este grupo en España.
En los últimos años se han presentado casos de RAP por excipientes y cada vez más casos por gelatinas y sugammadex.
Otras causas raras de RAP pueden ser las heparinas, el ácido tranexámico, la atropina o la oxitocina.
En conclusión, las RAP representan un problema importante para el paciente y suponen en muchas ocasiones un reto diagnóstico. Es recomendable por tanto que los hospitales tengan protocolos de actuación en esta situación que contemplen la colaboración estrecha entre alergólogos y anestesistas.
Cosmin Boteanu
Hospital Central de la Cruz Roja, Madrid.
MI HIJO ES ALÉRGICO AL MARISCCO ¿PUEDE COMER PESCADO?
INTRODUCCIÓN
La alergia a marisco es una de las alergias alimentarias más frecuentes. Es más frecuente en adultos que en niños y en éstos últimos suele debutar en la infancia tardía o adolescencia. Su prevalencia varía entre países, siendo del 1.3% en Europa en niños entre 2 y 17 años1.
CLASIFICACION TAXONÓMICA
Marisco se define como animal marino invertebrado, por ello es importante conocer su clasificación taxonómica. El marisco se divide en dos reinos: moluscos y artrópodos2-4.
- Los moluscos se dividen a su vez en los subfilos:
- Gastrópoda (abalón, caracol, lapa)
- Bivalvos (almeja, mejillón, vieira, ostra)
- Cefalópodos (pulpo, sepia, calamar)
- Los artrópodos se clasifican en los subfilos:
- Crustáceos (gamba, langosta, bogavante, nécora, cigala, langostino, buey de mar, centollo, santiaguiño)
- Queliceratos (ácaros, arañas)
- Hexópodos (cucaracha)
Los crustáceos producen reacciones alérgicas más frecuentemente que los moluscos y dentro de ellos, la gamba es el crustáceo que con más frecuencia produce reacciones alérgicas2.
REACCIONES ADVERSAS
En cuanto a las reacciones adversas al marisco, hemos de diferenciar las reacciones adversas inmunológicas de las no inmunológicas:
- REACCIONES ADVERSAS INMUNOLÓGICAS:
IgE mediadas: ocurren en las 2 horas siguientes a la ingesta del alimento. Pueden producir desde picor oral (60-95%), ronchas, inflamación facial; síntomas gastrointestinales como náuseas, vómitos, dolor abdominal (20%); síntomas respiratorios como congestión nasal, tos, dificultad para respirar o dificultad para tragar o anafilaxia (21-33%)1,2. La reacción alérgica no sólo ocurre tras la ingesta, sino que también puede desencadenarse con la inhalación de los vapores de cocción. También es importante saber que el ejercicio físico es un cofactor muy frecuente en la anafilaxia por marisco en niños1,2.
La sensibilización puede producirse bien a través de la ingesta o bien a través de la piel (sobre todo en pacientes con dermatitis atópica)2,3.
No IgE-mediadas: El Síndrome de enterocolitis por proteínas de la dieta (FPIES en inglés) por marisco en niños es poco frecuente (0,8% de los casos de FPIES) 5. Los síntomas consisten en vómitos proyectivos, repetidos, entre 1 y 4 horas de la ingesta del alimento, que pueden ir asociados a letargia, hipotensión, palidez y/o diarrea. Los síntomas se repiten cada vez que el niño toma el alimento y se resuelve una vez se retira el alimento implicado de la dieta5-6.
- REACCIONES ADVERSAS NO INMUNOLÓGICAS:
Estos animales invertebrados pueden ingerir toxinas (algas tóxicas), contaminantes o parásitos. Dependiendo de la cantidad de toxina ingerida, los síntomas y duración de la clínica varía. Los síndromes más frecuentes son los síntomas gastrointestinales (náuseas, vómitos, dolor abdominal, diarrea), intoxicación paralítica (hormigueo o adormecimiento de lengua, cuello y dedos, debilidad, dificultad respiratoria), neurotoxicidad (síntomas gastrointestinales y neurológicos, como parálisis y coma), ciguatera (síntomas neurológicos y cardiovasculares) e intoxicación amnésica (síntomas gastrointestinas seguidos de síntomas neurológicos)1.
ALERGENOS DEL MARISCO
Un alérgeno es una sustancia antigénica que induce una reacción alérgica en un organismo. Los alérgenos más importantes del marisco son1,2:
- Tropomiosina: es el principal alergeno de la alergia a gamba, ostra, caracol y calamar. También está en insectos, ácaros, insectos comestibles y anisakis simplex. Es resistente a la temperatura y a la digestión, por lo que no se degrada al cocinarlo ni con el jugo gástrico. El 90-100% de los pacientes alérgicos a un tipo de crustáceo también lo será a otros crustáceos y el 65% también tendrá alergia a moluscos. Hay estudios que demuestran que pacientes con alergia a marisco pueden tener alergia a los ácaros del polvo.
- Arginina-kinasa: también resiste altas temperaturas y es muy volátil, por lo que el vapor producido durante la cocción del marisco puede producir síntomas respiratorios. La arginina-kinasa se encuentra fundamentalmente en el camarón, cangrejo, pulpo y ácaros.
- Otros alérgenos menos relevantes son: cadena ligera de la miosina, proteína de unión al calcio sarcoplásmico, troponina C, etc.
Reactividad cruzada
- Crustáceos-moluscos: El 45% de los alérgicos a crustáceos también tienen alergia a moluscos, sin embargo, la mayoría (70-80%) de las personas alérgicas a moluscos también lo son a crustáceos1,2.
- Ácaros- crustáceos: pacientes alérgicos a ácaros pueden desarrollar alergia a marisco por reactividad cruzada. En ocasiones los síntomas tras ingesta de marisco se limitan al área orofaríngea (picor de boca, de garganta…) debido a la reactividad cruzada entre a tropomiosina de ácaros y marisco; a esto se le llama Síndrome de Alergia Oral ácaros-marisco 1-2
TRATAMIENTO
Los pacientes alérgicos a algún tipo de marisco deben evitar el consumo de todo tipo de marisco hasta que sea estudiado en Alergología1.
ENTONCES, ¿MI HIJO PUEDE COMER PESCADO?
El principal responsable de la alergia al pescado es la parvalbúmina. Es un alérgeno distinto al alérgeno principal del marisco (tropomiosina). Como diría una sabia compañera: «en lo único en que se parece el marisco y el pescado es que ambos viven en el mar». Por tanto, los pacientes alérgicos a marisco sí pueden comer pescado1.
Dra. Paloma Jaqueti Moreno. Hospital La Mancha Centro, Alcázar de San Juan, Ciudad Real. Comité de Alergia Infantil SEAIC.
BIBLIOGRAFÍA
- IgE-Mediated Shellfish Allergy in Children. Mattia Giovanini, Burcin Beken, Betul Buyuktiryaki, Simona Barni, Giulia Liccioli, Lucrezia Sarti, Lorenzo Lodi, Matteo Pontone, Irene Bartha, Francesca Mori, Cansin Sackesen, George du Toit, Andreas L Lopata, Antonella Muraro. 2023 Jun 11;15(12):2714. doi:10.3390/nu15122714.
- IgE Mediated Shellfish Allergy in Children-A Review. Ariana Giannetti, Andrea Pession, Irene Bettini, Giampaolo Ricci, Giuliana Gianni, Carlo Caffarelli. 2023 Jul 12;15(14):3112. doi: 10.3390/nu1514311
- Food allergy and hypersensitivity reactions in children and adults-A review. Sandra G Tedner, Anna Asarnoj, Helena Thulin, Marit Westman, Jon R Konradsen, Caroline Nilsson. J Intern Med. 2022 Mar;291(3):283-302. doi: 10.1111/joim.13422. Epub 2021 Dec 22
- C. Diéguez Pastor, F. Martín Muñoz, M. Reche Frutos, P.C. Vlaicu. Peculiaridades clínicas de la alergia a los alimentos de origen animal. En: Dávila, I. Jáuregui, I. Olaguibel, J. Zubeldía, J. SEAIC (Sociedad Española de Alergología e Inmunología Clínica). Tratado de Alergología tomo III. 2ª edición. Madrid: Ergon. 2016. Página 1023-1048.
- Infante S, Argiz L, Cabrera-Freitag P, Fernández-de-Alba I, Moya B, Escudero C (2022) Spanish Survey of Food Protein-Induced Enterocolitis Syndrome. J Investig Allergol Clin Immunol 2023; Vol 33(2): 134-136. doi: 10.18176/jiaci.0828
- Infante, S., Marco-Martín, G., Sánchez-Domínguez, M., Rodríguez-Fernández, A., Fuentes-Aparicio, V., Alvarez-Perea, A., … Zapatero, L. (2017). Food protein-induced enterocolitis syndrome by fish: Not necessarily a restricted diet. Allergy, 73(3), 728–732. doi:10.1111/all.13336
Recomendaciones para pasar un Verano seguro con niños con Alergia Alimentaria
En los últimos años debido a que la pandemia nos ha obligado a mantener unos horarios y actividades más rutinarias, ha sido mucho más sencillo para los niños alérgicos a alimentos, sus padres y los responsables escolares, establecer y seguir unas medidas de control tanto en casa como en los comedores de colegios o institutos.
Con la llegada de este verano, un verano sin restricciones, el buen tiempo y los largos días de ocio y descanso, todos nos volvemos a plantear las vacaciones con un sinfín de posibilidades que incluyen viajes nacionales e internacionales, comidas fuera de nuestro domicilio en restaurantes, asistencia con cierta frecuencia a reuniones familiares, fiestas, etc.; situaciones potencialmente de riesgo en las que se relajan las medidas de vigilancia recomendadas y dificultan la completa evitación de los alimentos a los que nuestro hijos son alérgicos.
Para poder disfrutar sin sobresaltos ni sustos de estos meses de verano, desde el Comité de Alergia a Alimentos de la SEAIC queremos hacer llegar a nuestros niños alérgicos y sus familiares, tal y como hicimos el año pasado, una serie de directrices, recomendaciones o consejos:
1 – Continuar con el tratamiento de mantenimiento de otras patologías alérgicas, en especial del asma bronquial. La alergia a alimentos puede coexistir con diversas patologías alérgicas como dermatitis atópica, esofagitis eosinofílica, rinocojuntivitis o asma. El padecer asma bronquial, sobre todo si está mal controlada, aumenta el riesgo de sufrir una reacción alérgica a alimentos más grave. En vacaciones son más habituales los olvidos en la toma de la medicación, en particular los inhaladores que mantienen el asma estable.
2 – Siempre que se viaje o cuando se acuda a campamentos de verano es aconsejable llevar un informe en el que se especifique el tipo de alergia alimentaria que se padece y el tratamiento que se debe administrar en caso de una reacción alérgica. En su defecto existe un “protocolo de actuación ante una reacción alérgica en la escuela de la Asociación Española de Personas con Alergia a Alimentos y Látex (AEPNAA)”, avalado por la sociedad española de alergología e inmunología clínica (SEAIC), una guía para el tratamiento en las escuelas de niños con alergia a alimentos de fácil cumplimentación por parte del médico alergólogo. Tampoco hay que olvidar la tarjeta sanitaria y se deberá solicitar la tarjeta sanitaria europea (TSE) cuando se viaje a países del territorio del Espacio Económico Europeo, Reino Unido o Suiza.
3 – Preparar un botiquín con toda la medicación necesaria para su administración en caso de una reacción alérgica, el informe médico con el plan de tratamiento individualizado y los teléfonos de emergencias del lugar donde se viaja. El paciente alérgico a alimentos debe ser capaz de reconocer las distintas manifestaciones de una reacción alérgica a alimentos y las fuentes de exposición alergénica, debe estar entrenado en las medidas que son necesarias tomar en caso de que se presente una reacción, incluyendo la administración de mediación de urgencia. En el caso de los niños, lo recomendable es que sean dos las personas responsables.
La medicación que se incluirá en el botiquín será aquella aconsejada por su alergólogo y especificada en el informe, pudiendo tratarse de antihistamínicos, corticoides, inhaladores de acción rápida y/o adrenalina autoinyectable. La adrenalina es el tratamiento específico y de primera línea en la anafilaxia, por lo que se debe conocer las situaciones en las que debe ser administrada y cómo hacerlo.
Si se viaja en avión, tren o barco, puede solicitar a su alergólogo el “DOCUMENTO QUE ACREDITA LA NECESIDAD DE PORTAR ADRENALINA AUTOINYECTABLE EN MEDIOS DE TRANSPORTE” confeccionado por el Comité de Alergia a Himenópteros de la SEAIC en sus versiones en inglés, francés y español.
4 – Extremar las precauciones en las comidas que se realicen fuera de casa. Las reacciones más graves ocurren fuera del hogar, en lugares públicos, la mayoría en restaurantes, fiestas o reuniones.
En las comidas en restaurantes hay que leer detenidamente la carta y ante la duda, preguntar directamente a los empleados sobre los ingredientes de los platos que se van a consumir antes de elegir la comida. La mayoría de las reacciones alérgicas a alimentos están causadas por nueve grupos de alimentos, cuatro de origen animal (leche de vaca, huevo, pescado y marisco) y cinco de origen vegetal (legumbres, frutos secos, cereales, frutas y verduras). Las legislaciones de países desarrollados tienen en común la declaración obligatoria de ocho “alérgenos principales”: leche, huevo, pescado, mariscos crustáceos, nueces de árbol, trigo, cacahuete y soja. La normativa europea es más exigente aumentando el número a 14 alérgenos de declaración obligatoria: cereales que contengan gluten (trigo, centeno, cebada, avena, espelta, kamut o sus variedades híbridas), crustáceos, moluscos, huevo, pescado, cacahuete, soja, leche, frutos de cáscara (almendras, avellanas, nueces, anacardos, pacanas, castañas de Pará, pistachos/alfóncigos y macadamias o nueces de Australia), altramuces, apio, mostaza, sésamo y dióxido de azufre.
Por último, los pacientes deben estar familiarizados con situaciones en las que los alimentos puedan contaminarse con otros como en la utilización de planchas, batidoras… Y tener en cuenta que hay pacientes muy sensibles, que presentan síntomas tras el contacto cutáneo con los alimentos a los que son alérgicos, o trazas de éstos y tras la inhalación de vapores de su cocinado como es el caso de los algunos alérgicos a pescados. Y nunca deben compartir comida ni utensilios.
Finalmente, sólo queda desearos desde el Comité de Alergia Alimentos de SEAIC un feliz y seguro verano libre de reacciones alérgicas.
Dra Rosario Escudero
Hospital Reina Sofía de Tudela (Navarra)
Convocatoria EntusiASMAdos
La SEAIC, a través de los comités de asma y de alergólogos jóvenes (CAJMIR) y GSK, van a poner en marcha el proyecto “EntusiASMAdos: formación integral en asma para jóvenes alergólogos”.
Es un programa que persigue la excelencia médica y está dirigido a jóvenes emergentes con perfil de compromiso y motivación frente a la investigación y conocimiento del ASMA. El programa se concibe como una oportunidad de formación profesional y desarrollo de liderazgo.
Solo es posible aprender aquello que nos emociona, por eso queremos que os sintáis tan EntusiASMAdos como nosotros y os animéis a formar parte de un programa que tiene como finalidad
apasionaros.
El programa formativo tendrá una duración de tres años y contará con 20 participantes, que serán seleccionados según los criterios fijados por el comité científico.
Se estructurará en 3 reuniones presenciales/año y reuniones virtuales de apoyo a los diferentes grupos de trabajo que se conformen.
![]() Descarga disponible sólo para socios.
Descarga disponible sólo para socios.
Nuevo documento de consenso sobre la introducción precoz de los alimentos en niños de “riesgo alérgico”.
En los últimos años se han publicado algunos estudios que han hecho replantear determinados aspectos la práctica clínica habitual respecto al a alergia a los alimentos que parecían bien establecidos.
Las recomendaciones previas sobre la introducción de los alimentos en pacientes de “riesgo alérgico” eran hasta hace algunos años retrasar la introducción de los alimentos sólidos e incluso en algunas guías restricción materna de alimentos potencialmente alergénicos durante la lactancia. A pesar de estas medidas la prevalencia de alergia a alimentos ha ido en aumento en las últimas décadas.
Los resultados del estudio LEAP (The Learning Early About Peanut Allergy), y otras observaciones previas, han dado lugar a la modificación de las recomendaciones respecto a la introducción del cacahuete en las guías de las sociedades de alergia Americanas (AAAAI y AAP), Europea(EAACI), y Australiana(ASCIA). Recomendándose la introducción de forma precoz del cacahuete, en pacientes de alto riesgo de presentar alergia (pacientes con eccema severo y/o alergia al huevo), en contra de las recomendaciones previamente establecidas.
Recientemente la APAPARI Asia Pacific Association of Pediatric Allergy , Respirologi & Immunology ha publicado un documento de consenso a este respecto en el que analiza los resultados de los estudios publicados hasta el momento, las características de la población asiática y los puntos comunes y diferencias con las poblaciones del oeste.
Early introduction of allergenic foods for the prevention of food allergy from an Asian perspective-An Asia Pacific Association of Pediatric Allergy, Respirology & Immunology (APAPARI) consensus statement.
Tham EH, Shek LP, Van Bever HP, Vichyanond P, Ebisawa M, Wong GW, Lee BW; Asia Pacific Association of Pediatric Allergy, Respirology & Immunology (APAPARI). Pediatr Allergy Immunol. 2018 Feb;29(1):18-27
Destaca un estudio realizado en población asiática publicado en 2017 en el Lancet “Two-step egg introduction for prevention of egg allergy in high-risk infants with eczema (PETIT): a randomised, double-blind, placebo-controlled trial”.
En este trabajo, analiza los resultados de 121 pacientes con eccema, 60 pacientes en el grupo de intervención y 61 pacientes en el grupo placebo, en los que se realizó la introducción precoz de huevo cocinado mediante un protocolo de 2 pasos. Se inició con dosis equivalente a 0.2 gramos de huevo cocido, que se administraba de los 6-9 meses diariamente, seguido de administración de una dosis equivalente a 1.1 gramo de huevo cocido diariamente de los 9-12 meses en el grupo de intervención y dosis similares de placebo en el grupo de no intervención. Se realizó tratamiento intensivo de la DA en todos los pacientes a lo largo del estudio.
A los 12 meses se realiza provocación abierta con dosis equivalentes a 32 gr de huevo cocido presentado resultado positivo el 8% (5/60) de los pacientes en el grupo de intervención frente al 29.4% (23/61) en el grupo placebo. NNT 3.40(2.30-6.52). El estudio concluye que la introducción en dos pasos del huevo combinado con el tratamiento intensivo del eccema reduce la prevalencia de alergia al huevo en los niños de alto riesgo.
En los estudios revisados realizados con leche, trigo, soja, mariscos, cereales y nuez los resultados de los estudios no son consistentes.
El documento de consenso concluye que con la evidencia actual parece que la introducción precoz de cacahuete y huevo en pacientes de alto riesgo disminuye el riesgo de padecer la enfermedad alérgica pero que actualmente no existe evidencia respecto a si la introducción precoz de otros alimentos podría disminuir la frecuencia de alergia a estos.
Por otra parte existe acuerdo con las recomendaciones previas de otras guías sobre la población de bajo riesgo en la que no existe indicación de introducción precoz de los alimentos.
Autora: Mónica Rodríguez Álvarez. Comité de Alergia Infantil SEAIC.
Médico Adjunto Servicio de Alergia Hospital Universitario Fundación Alcorcón.
Cartera de servicios
- Excelencia de la práctica profesional
En este aspecto la SEAIC pretende:
– Definir estándares de práctica y de formación en la especialidad de la alergología basándose en el marco de la calidad, la seguridad y la eficiencia en el uso de recursos sanitarios.
– Establecer un plan de desarrollo profesional continuado y estructurado para los alergólogos de la Sociedad. - Congresos y Simposios
En la SEAIC somos conscientes de la importancia de promover la investigación y compartir el conocimiento de las enfermedades alérgicas entres los expertos de la alergología, por lo que de forma periódica organizamos encuentros profesionales.
- Alergología de precisión
Los avances en la tecnología biomédica están permitiendo tener un conocimiento más detallado de los alérgenos y de los mecanismos patógenos subyacentes de las enfermedades alérgicas. Así, es posible configurar el tratamiento que mejor se ajuste al perfil patogénico del paciente (endotipo) con el fin de obtener los mejores resultados de forma individual, dejando atrás en el tiempo, la medicina basada en el tratamiento de síntomas. - Revista JIACI
La Journal of Investigational Allergology and Clinical Immunology es un gran hito para la SEAIC. Esta revista propia que incluye las últimas investigaciones y novedades en el campo de la alergología pretende mantener actualizados a los profesionales de la especialidad. - Red de Aerobiología
Esta red de captadores pretende proporcionar el recuento de pólenes y esporas de hongos con distribución por todo el territorio nacional. - Generación de conocimiento
La SEAIC, en su compromiso con la generación de conocimiento, lleva a cabo diferentes iniciativas. El impulso de proyectos de investigación, la creación de guías de manejo de enfermedades alérgicas y la edición de monografías y libros de texto en el campo de la Alergología, son algunas de ellas.
Última edición: 29/04/2011
—————————————–
Administración de inmunoterapia subcutánea: mucho mas que una inyección subcutánea: La Enfermera de Alergología te lo explica.
Cuantas veces nos han preguntado “¿Eres la enfermera/o de alergia? ¿La que pone las vacunas no?”.
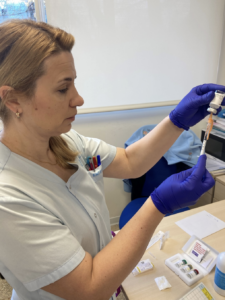 Pues bien, es el momento de afirmar, que la administración de inmunoterapia (IT) subcutánea no solo consiste en el procedimiento de administración del alérgeno en dosis crecientes al paciente por vía subcutánea, sino que es un proceso donde se realiza previamente una valoración integral del paciente.
Pues bien, es el momento de afirmar, que la administración de inmunoterapia (IT) subcutánea no solo consiste en el procedimiento de administración del alérgeno en dosis crecientes al paciente por vía subcutánea, sino que es un proceso donde se realiza previamente una valoración integral del paciente.
El paciente acude a nuestra consulta con la incertidumbre ante lo desconocido, a pesar de haber recibido información el día de la prescripción del tratamiento por el alergólogo/a, sobre el procedimiento y sus riesgos.
Es importante que nos presentemos, que conozca nuestro nombre, y le indiquemos que somos las enfermeras/os responsables de la administración del tratamiento. Es muy importante que el paciente se encuentre tranquilo.
Así mismo, procederemos a resolver aquellas dudas que pueda tener acerca de la inmunoterapia (IT) específica de alergia, además de informarle que este tratamiento consta de dos fases:
- Fase de Inicio: Donde se irá incrementando de forma periódica la dosis/concentración de la vacuna, comprobando la tolerancia a la misma. En esta fase deberemos preguntar siempre si han tolerado bien la dosis anterior y si han sufrido algún tipo de reacción en su domicilio (reacción tardía).
- Fase de Mantenimiento: Donde se habrá alcanzado la dosis terapéutica que se continuará administrando de forma periódica.
Respecto a la administración del tratamiento, como responsables de su administración, deberemos comprobar siempre: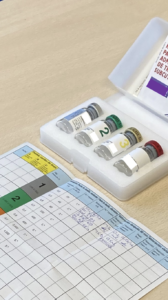
- Que la vacuna que nos entrega el paciente es la que ha prescrito su alergólogo.
- Que corresponde con el nombre del paciente, ya que están identificadas nominalmente.
- La fecha de caducidad.
- Que se ha conservado en nevera (entre 2 y 8 ºC teniendo especial cuidado que no se congele, pues se inactiva y pierde sus propiedades terapéuticas), y trasportada en bolsa térmica .
Procederemos a realizar la valoración de enfermería, recogiendo información sobre su estado de salud:
- Si se encuentra sin síntomas de infección activa (fiebre).
- Si no está presente un episodio agudo (crisis) de su enfermedad alérgica: asma mal controlada o rinoconjuntivitis alérgica.
- Si se encuentra en tratamiento con antibióticos. En cuyo caso se postpondrá la administración hasta su recuperación .
- Si ha recibido en los últimos 7-10 dias vacunas de virus atenuados (gripe, covid…). Como norma general es el intervalo de tiempo mínimo que se recomienda para la administración de la IT específica de alergia.
A continuación procederemos a la toma de constantes vitales (tensión arterial, frecuencia cardiaca, saturación de oxígeno y temperatura) y a la administración del tratamiento de IT específica de alergia siguiendo el protocolo establecido.
Los pacientes deben saber:
- Que tras la administración de su vacuna deben estar un tiempo mínimo de 30 minutos en nuestro servicio de alergia (o Centro de Salud), con el fin de comprobar que ha tolerado bien su IT, y que no han aparecido reacciones adversas inmediatas (por su seguridad).
- Que las reacciones adversas más frecuentes que pueden aparecer son: Enrojecimiento y picor (prurito) en la zona de administración.
- La presencia de síntomas como tos, falta de aire (disnea), aparición de eritemas (zonas enrojecidas en la piel), picor en palma de manos o síntomas exacerbados de su alergia deben ser comunicados inmediatamente para actuar de manera precoz.
- Que la IT especifica de alergia NO sustituye al tratamiento pautado por su alergólogo/a en referencia a antihistamínicos, colirios, inhaladores o nebulizadores nasales. Es un tratamiento conjunto.
- Que no deben practicar ejercicio físico intenso, coger peso, ir a saunas/piscinas cubiertas (ambientes húmedos y cargados) al menos en las 4 primeras horas de la administración de ITSC.
- Que deben informar de la aparición de reacciones tardías (en su domicilio): Aumento de eritema en zona de administración (recomendaremos que se realicen fotos), o cualquier otro síntoma que hayan podido experimentar.
- Que los beneficios de la IT específica de alergia se consiguen a medio/largo plazo y por ello, es necesario que los pacientes acudan a las revisiones programadas por sus alergólogos/as, para valorar la evolución con del tratamiento y si es oportuno continuar con el tratamiento o suspenderlo.
Profesionales
Portada profesionales
Asociaciones de Pacientes
En el siguiente listado alfabético se incluye información de diferentes asociaciones de pacientes relacionadas con las enfermedades alérgicas, que ha sido suministrada por representantes de dichas asociaciones. Si detecta algún error, o desea que incluyamos su asociación, puede ponerse en contacto con nuestra Secretaría.
 |
AADA. Asociación de Afectados por la Dermatitis Atópica Descripción: Somos una asociación de pacientes, comprometida con la mejora de la calidad de vida de los pacientes que sufren esta patología. Ámbito: nacional. Dirigida a pacientes con: Dermatitis Atópica |
 |
AAPA. Asociación de Pacientes Asmaticos de Asturias. Ámbito: Asturias. Dirigida a pacientes con: Asma |
 |
AAUC. Asociación de Afectados de Urticaria Crónica Descripción:Desde la asociación trabajamos en pos a los siguientes objetivos: facilitar información, intercambio de experiencias, situaciones y conocimientos; ofrecer apoyo a los afectados por la urticaria crónica; mejorar la calidad de vida de los afectados; dar soporte a la investigación y estimular estudios sobre la incidencia, causas, evolución, tratamiento y consecuencias de la enfermedad; establecer vínculos de colaboración con otras entidades y asociaciones afines; sensibilizar la opinión pública. Ámbito: Nacional. Dirigida a pacientes con: Urticaria Crónica |
 |
ABLAA, Asociación Basada en la Lucha de los Alérgicos Alimentarios Ámbito: Valladolid. Dirigida a pacientes con: Alergia Alimentaria |
 |
ACA, Asociación Celíaca Aragonesa Descripción: ACA es una entidad de carácter social, sin ánimo de lucro, cuya misión es ayudar desinteresadamente a todas las personas afectadas por la Enfermedad Celiaca. Ámbito: Aragón. Dirigida a pacientes con: Enfermedad Celíaca |
 |
ACCLM. Asociación de Celíacos de Castilla-La Mancha Ámbito: Castilla-La Mancha. Dirigida a pacientes con: Enfermedad Celíaca o Sensibilidad al Gluten No Celíaca |
 |
ACECAN. Asociación de Celíacos de Cantrabria Ámbito: Cantabria. Dirigida a pacientes con: Enfermedad Celíaca |
 |
ACEPA. Asociación Celíaca Principado de Asturias Descripción: La Asociación Celíaca Principado de Asturias es una entidad sin ánimo de lucro cuyo objetivo principal es apoyar a las personas y sus entornos familiares para conseguir la mejora de las condiciones de vida de las personas afectadas por la enfermedad celíaca. Ámbito: Asturias. Dirigida a pacientes con: Enfermedad Celíaca |
 |
ACERI. Asociación Celíaca de La Rioja Descripción: Asociación de pacientes, a los que se enseña a reconocer alimentos libres de gluten por naturaleza e interpretar los ingredientes, así como la lista de alérgenos. También se forma a colegios y restaurantes. Ámbito: La Rioja. Dirigida a pacientes con: Enfermedad Celíaca, Sensibilidad al Gluten No Celíaca y Dermatitis Herpetiforme |
 |
ACET. Asociación de Enfermos Celíacos de Santa Cruz de Tenerife Ámbito: Santa Cruz de Tenerife. Dirigida a pacientes con: Enfermedad Celíaca |
 |
ACMU. Asociación de Celíacos de Murcia Descripción: Asociación sin ánimo de lucro que presta apoyo, asesoramiento, formación e información a todo el colectivo celiaco de la Región de Murcia. Ámbito: Murcia. Dirigida a pacientes con: Enfermedad Celíaca |
 |
ACSG. Asociación de Celíacos y Sensibles al Gluten Descripción: Ofrecemos información, asesoramiento, formación y apoyo a las personas afectadas por patologías asociadas al consumo de alimentos con gluten y sus familias para el correcto seguimiento de la enfermedad y de su tratamiento. Además, trabajamos para lograr la plena integración de estas personas en la sociedad. Para ello, acercamos su problemática a todo tipo de públicos, y nos centramos en los colectivos sanitario y el hostelero. Ámbito: Madrid. Dirigida a pacientes con: Enfermedad Celíaca, Dermatitis Herpetiforme y Sensibilidad al Gluten No Celíaca |
 |
ADAAEEC. Asociación de Alergia Alimentaria de Canarias Ámbito: Gran Canaria. Dirigida a pacientes con: Alergia Alimentaria |
 |
AEDAF. Asociación Española de Angioedema Familiar por Deficiencia de C1-Inhibidor Ámbito: Nacional. Dirigida a pacientes con: Angioedema Familiar por Deficiencia de C1-Inhibidor. |
 |
AEDESEO. Asociación Española de Esofagitis Eosinofílica Descripción: AEDESEO es una entidad sin ánimo de lucro con los siguientes objetivos de informar y orientar a las personas afectadas de Esofagitis Eosinofílica, divulgar todos los aspectos relacionados con la enfermedad, contribuir a la mejora de la calidad de vida de las personas afectadas, promover la Investigación de la Esofagitis Eosinofílica, colaborar e integrarse en otras asociaciones de similares características. Ámbito: Nacional. Dirigida a pacientes con: Esofagitis Eosinofílica. |
 |
AEDIP. Asociación Española de Déficits Inmunitarios Primarios Ámbito: Nacional. Dirigida a pacientes con: Déficits Inmunitarios Primarios. |
 |
AEDM. Asociación Española de Mastocitosis y Enfermedades Relacionadas Ámbito: Nacional. Dirigida a pacientes con: Patologías Mastocitarias. |
 |
AEPNAA. Asociación Española de Personas con Alergia a Alimentos y Látex Descripción: AEPNAA es una entidad privada, sin ánimo de lucro, que nace como un grupo de ayuda mutua, con la misión de ofrecer información y apoyo a los alérgicos a alimentos y látex y a sus familias; ofrecer apoyo a la investigación y fomentar el conocimiento general sobre la alergia a alimentos y látex; fomentar la prevención y el control de las alergias, con el fin de mejorar la calidad de vida de los afectados, en colaboración con las sociedades médicas y las instituciones implicadas; promover la información y la formación de los colectivos implicados en la educación, atención sanitaria, alimentación y desarrollo integral del niño alérgico, y protegerle de situaciones de riesgo y exclusión social. Ámbito: Nacional. Dirigida a pacientes con: Alergias Alimentarias y Alergia al Látex. |
 |
AEPNAA. Asociación Española de Poliposis Nasal Descripción: Asociación sin ánimo de lucro que busca visibilizar la poliposis nasal, concienciar a la sociedad y luchar por tratamientos eficientes para mejorar la calidad de vida de los pacientes. Ámbito: Nacional. Dirigida a pacientes con: Poliposis nasal. |
 |
AEXAAL. Asociación Extremeña de Alergia a Alimentos Descripción: Somos una Asociación sin ánimo de lucro que nace con objeto de iniciar una labor de sensibilización sobre esta enfermedad, tan extendida y a menudo subestimada, entre los diferentes sectores de nuestra sociedad. Ámbito: Extremadura. Dirigida a pacientes con: Alergias Alimentarias |
 |
AGAPUC. Asociación Grupo de Apoyo a Pacientes de Urticaria Crónica Descripción: Damos apoyo a Pacientes de Urticaria y a sus familiares a través de dos grupos de WhatsApp en el que ya somos más de 200 personas de varios paises. Hemos iniciado un programa de apoyo psicológico a pacientes de urticaria crónica. Impartido por Isabel Rica Fernández. Colegiada 32434 por el colegio oficial de psicología de Catalunya. Ámbito: Catalunya. Dirigida a pacientes con: Urticaria Crónica. |
 |
Alergicus. Gestión de la Alergia Alimentaria en la Escuela Ámbito: Nacional. Dirigida a pacientes con: Alergias Alimentarias en la edad escolar. |
 |
Alerguada. Asociacion Alergicos a Alimentos de Guadalajara Descripción: Alerguada se crea por iniciativa de padres y madres con el único fin de formar un grupo de personas interesadas en mejorar la calidad de vida de los afectados y sus familias, ayudándoles a mejorar su integración en la sociedad y ofreciéndoles todas las ayudas posibles para que puedan desarrollarse como personas y para que el resto de la gente sepan entenderles y tratarles como uno más.Ámbito: Guadalajara. Dirigida a pacientes con: Alergias Alimentarias |
 |
ALERJA. Asociación De Alérgicos Y Asmáticos De Jaén Descripción: ALERJA, atiende a personas que padecen alergias de todo tipo, sobre todo a escolares alérgicos a pólenes primaverales: olivo, gramíneas,etc Ámbito: Jaén. Dirigida a pacientes con: Alergias y Asma |
 |
ALERMA. Asociación de Alérgicos y Enfermos Respiratorios de Málaga Descripción: ALERMA atiende a personas con todo tipo de Alergias y con enfermedades Respiratorias, de Málaga y provincia, por medio de orientación, información y formación a los miembros de la Asociación. Ámbito: Málaga. Dirigida a pacientes con: Alergias y Enfermedades Respiratorias |
 |
Almansa Reacciona Ámbito: Albacete. Dirigida a pacientes con: Alergia e Intolerancia Alimentaria |
| ANAYAS. Asociación Navarra de Alérgicos y Asmáticos Ámbito: Navarra. |
|
 |
APECEJA. Asociación de Personas Celíacas de Jaén Descripción: Nuestras actuaciones están dirigidas a proteger y mejorar tu calidad de vida y la de la tu familia, y nuestros objetivos principales se basan en este propósito, informándote y formándote puntualmente sobre todo aquello que necesitas conocer para hacer más fácil tu día a día. Ámbito: Jaén. Dirigida a pacientes con: Enfermedad Celíaca |
 |
ASMAMADRID. Asociación de Asmáticos Madrileños Ámbito: Madrid. Dirigida a pacientes con: Asma |
 |
ASOCEPA. Asociacion de Celíacos de la Provincia de Las Palmas Descripción: ASOCEPA es una entidad sin animo de lucro, fundada en 1989 que nace para atender las necesidades de las personas celiacas y sus familiares con el fin de que disfruten de una vida plena y saludable. Ámbito: Canarias. Dirigida a pacientes con: Enfermedad Celíaca |
 |
ACECALE. Asociación de Celíacos de Castilla y León Descripción:Asociación sin ánimo de lucro de carácter autonómico, formada por personas afectadas por la enfermedad celíaca y familiares. Ámbito: Castilla y León. Dirigida a pacientes con: Enfermedad Celíaca |
 |
Asociación de Asmáticos y Alérgicos «Aire Libre» de Granada Descripción: Es una asociación que se creó en 1994 para defender el derecho de los pacientes con estas enfermedades a una sanidad pública. Intentamos que nos acepten como intermediarios entre las Administraciones Públicas y los Pacientes y compartan con nosotros todas las decisiones que se tomen con respecto a estos. Ámbito: Andalucía. Dirigida a pacientes con: Asma, Alergias y EPOC |
 |
ASPECEAL. Asociación de Personas Celíacas de Almería Descripción: Grupo colectivo de la provincia de Almería que defiende los intereses de pacientes celíacos. Ámbito: Almería. Dirigida a pacientes con: Enfermedad Celíaca |
 |
ASPROCESE. Asociación Provincial De Celiacos De Sevilla Descripción: Grupo colectivo de la provincia de Almería que defiende los intereses de pacientes celíacos. Ámbito: Almería. Dirigida a pacientes con: Enfermedad Celíaca |
 |
AVANZAX. Asociación Andaluza de Alergia a Alimentos Descripción: AVANZAX nace en octubre de 2014, por la necesidad de dar cobertura al colectivo de personas con alergias e intolerancias alimentarias en Andalucía. Nuestros objeticos son asesorar, apoyar y formar a los pacientes con esta patología, así mismo tratamos de velar por sus derechos en escolarización segura e inclusiva, en hospitalización y en restauración y hostelería. Ámbito: Andalucía. Dirigida a pacientes con: Alergias Alimentarias, Intolerancias y Patologías Relacionadas |
 |
FACE. Federación de Asociaciones de Celíacos de España Descripción: la Federación de Asociaciones de Celiacos de España está constituida por 17 asociaciones de celiacos distribuidas por toda la geografía nacional. El objetivo fundamental de la FACE es coordinar el esfuerzo y la labor realizada por las asociaciones miembros para defender sus derechos, con vistas a la unidad de acción y para un mejor logro de los fines comunes. Ámbito: Nacional. Dirigida a pacientes con: Enfermedad Celíaca |
 |
FEDER. Federación Española de Enfermedades Raras Ámbito: Nacional. Dirigida a pacientes con: Enfermedades Raras |
 |
FENAER. Federacion Española de Asociaciones de Pacientes Alérgicos y con Enfermedades Respiratorias Ámbito: Nacional. Dirigida a pacientes con: Asma y Alergia, EPOC, Apnea del Sueño, Déficit de Alfa 1 Antitripsina, Fibrosis Pulmonar Idiopática, Transplante Pulmonar, y otras Patologías Respiratorias. |
 |
MSG. Madrid Sin Gluten Descripción: Asociación de Madrid sin ánimo de lucro en la que ofrecemos ayuda a los celíacos para combatir en nuestra lucha y ofrecer más beneficio a la dieta sin gluten. Ámbito: Madrid. Dirigida a pacientes con: Enfermedad Celíaca |
 |
PulmónMadridTX. Asociación Madrileña de Trasplantados Pulmonares y Familiares Descripción: Promovemos la publicidad para la donación de órganos, hacemos campañas para ello. También somos grupo de apoyo y de información entre pacientes y familiares que pasan por esta situación. Ámbito: Madrid. Dirigida a pacientes con: Transplante Pulmonar |
 |
Sevilla Respira. Asociación de Alérgicos y Enfermos Respiratorios de Sevilla Ámbito: Sevilla. Dirigida a pacientes con: Alergias y Enfermedades Respiratorias |
Publicaciones periódicas
Publicaciones oficiales de la SEAIC
Journal of Investigational Allergology and Clinical Immunology *FI 3.802
- Publicación oficial de la SEAIC.
- Idioma: inglés.
- Periodicidad: bimestral (6 números al año).
- Editorial: Esmon Publicidad.
- Acceso libre.
Alergología e Inmunología Clínica
- Antigua revista oficial de la SEAIC.
- Idioma: español.
- Editorial: SANED.
- Acceso libre a los números publicados desde 1997 hasta 2005.
Revistas de Alergia e Inmunología Clínica
(en orden alfabético)
Alergia, Asma e Inmunología Pediátricas
- Órgano oficial del Colegio Mexicano de Alergia, Asma e Inmunología Pediátrica.
- Idioma: español.
- Periodicidad: bimestral (6 números al año).
- Editorial: Imbiomed.
- Acceso con registro previo.
Allergologia et Immunopathologia *FI 1.64
- Publicación oficial de la Sociedad Española de Inmunología Clínica y Alergología y Asma Pediátrica (SEICAAP).
- Idioma: inglés.
- Periodicidad: bimestral (6 números al año).
- Editorial: Elsevier.
- Acceso con registro previo.
- Publicación oficial de la Sociedad Japonesa de Alergología.
- Idioma: inglés.
- Periodicidad: trimestral (4 números al año).
- Editorial: Japanese Society of Allergology.
- Acceso libre.
Allergy *FI 6.771
- Publicación oficial de la European Academy of Allergy and Clinical Immunology (EAACI).
- Idioma: inglés.
- Periodicidad: mensual (12 números al año).
- Editorial: Wiley-Blackwell.
- Acceso a contenidos previa suscripción.
Allergy, Asthma and Clinical Immunology
- Publicación oficial de la Canadian Society of Allergy and Clinical Immunology.
- Idioma: inglés.
- Periodicidad: mensual.
- Editorial: BioMed Central (Springer).
- Acceso libre.
Allergy, Asthma & Immunology Research *FI 5.026
- Publicación oficial de la Academia Coreana de Asma, Alergia e Inmunología Clínica.
- Idioma: inglés.
- Periodicidad: un volumen anual.
- Editorial: AAIR.
- Acceso libre.
Allergy and Asthma Proceedings *FI 2.124
- Publicación oficial de la American Association of Certified Allergists (AACA).
- Idioma: inglés.
- Periodicidad: bimestral (6 números al año).
- Editorial: OceanSide Publications.
- Acceso a contenidos previa suscripción.
Annals of Allergy, Asthma and Immunology *FI 3.56
- Publicación oficial del American College of Allergy, Asthma & Immunology (ACAAI).
- Idioma: inglés.
- Periodicidad: mensual (12 números al año).
- Editorial: ACAAI / Elsevier.
- Acceso a contenidos previa suscripción.
Clinical and Experimental Allergy *FI 4.741
- Publicación oficial de la British Society for Allergy and Clinical Immunology (BSACI).
- Idioma: inglés.
- Periodicidad: mensual (12 números al año).
- Editorial: Wiley-Blackwell.
- Acceso a contenidos previa suscripción.
Clinical and Molecular Allergy
- Publicación «open access» de artículos originales, casos y revisiones.
- Idioma: inglés.
- Periodicidad: 1-2 artículos mensuales.
- Editorial: BioMed Central (Springer).
- Acceso libre.
Clinical and Translational Allergy *FI 4.232
- Publicación «open access» oficial de la European Academy of Allergy and Clinical Immunology (EAACI).
- Idioma: inglés.
- Periodicidad: Indeterminada.
- Editorial: BioMed Central (Springer).
- Acceso libre.
Clinical Reviews in Allergy & Immunology *FI 7.328
- Publicación de revisiones actualizadas sobre diferentes patologías alérgicas e inmunológicas.
- Idioma: inglés.
- Periodicidad: Semestral (2 números al año).
- Editorial: Springer.
- Acceso a contenidos previa suscripción.
Contact Dermatitis *FI 5.504
- Publicación oficial de la Sociedad Europea de Dermatitis de Contacto.
- Idioma: inglés.
- Periodicidad: mensual (12 números al año).
- Editorial: Wiley-Blackwell.
- Acceso a contenidos previa suscripción.
Current Allergy and Asthma Reports *FI 3.982
- Publicación de revisiones actualizadas sobre diferentes patologías alérgicas y estudios clínicos.
- Idioma: inglés.
- Periodicidad: 6 números al año.
- Editorial: Springer.
- Acceso a contenidos previa suscripción.
Current Opinion in Allergy and Clinical Immunology *FI 3.014
- Publicación de actualizaciones sobre los avances más destacables en el campo de la Alergología y la Inmunología Clínica.
- Idioma: inglés.
- Periodicidad: bimestral (6 números al año).
- Editorial: Lippincott, Williams & Wilkins.
- Acceso a contenidos previa suscripción.
- Idioma: castellano.
- Periodicidad: 3 números al año.
- Editorial: Mayo.
- Acceso libre a contenidos, requiere registro.
European Annals of Allergy and Clinical Immunology
- Idioma: inglés.
- Periodicidad: 6 números al año.
- Editorial: Edra.
- Acceso libre a contenidos.
International Archives of Allergy and Immunology *FI 2.932
- Publicación oficial del Collegium Internationale Allergologicum.
- Idioma: inglés.
- Periodicidad: mensual (12 números al año).
- Editorial: Karger.
- Acceso a contenidos previa suscripción.
Journal of Allergy and Clinical Immunology *FI 13.258
- Publicación oficial de la American Association of Allergy, Asthma and Immunology (AAAAI).
- Idioma: inglés.
- Periodicidad: mensual (12 números al año).
- Editorial: Elsevier.
- Acceso a contenidos previa suscripción.
Journal of Allergy and Clinical Immunology: In Practice *FI 6.966
- Publicación oficial de la American Association of Allergy, Asthma and Immunology (AAAAI).
- Idioma: inglés.
- Periodicidad: bimensual (6 números al año).
- Editorial: Elsevier.
- Acceso a contenidos previa suscripción.
Pediatric Allergy and Immunology *FI 4.654
- Publicación oficial de la European Academy of Allergy and Clinical Immunology (EAACI).
- Idioma: inglés.
- Periodicidad: 8 números al año.
- Editorial: Wiley-Blackwell.
- Acceso a contenidos previa suscripción.
- Órgano oficial del Colegio Mexicano de Inmunología Clínica y Alergia.
- Idioma: castellano.
- Periodicidad: bimestral (6 números al año).
- Editorial: Imbiomed.
- Acceso con registro previo.
Revue Française d’Allergologie *FI 0.262
- Publicación oficial de la Société Française d’Allergologie et d’Immunologie Clinique (SFAIC).
- Idioma: francés.
- Periodicidad: 8 números al año.
- Editorial: Elsevier.
- Acceso a contenidos previa suscripción.
- Publicación on-line de artículos originales, casos y revisiones de todas las áreas de Alergología.
- Idioma: inglés.
- Periodicidad: un volumen anual.
- Editorial: Bentham.
- Acceso libre.
WAO Journal *FI 3.684
- Publicación oficial de la World Allergy Organization (WAO).
- Idioma: inglés.
- Periodicidad: mensual (12 números al año).
- Editorial: Lippincott, Williams & Wilkins.
- Acceso previo registro a miembros de las sociedades de Alergia.
*FI: Factor de Impacto de la revista (2018).
Actualizado el día 01/7/2019
Bibliografía seleccionada
Manual de procedimientos en asma
![]() Descargas para socios de la SEAIC.
Descargas para socios de la SEAIC.
Si no lo ha hecho, identifíquese aquí.
Aerobiología
Libro Desarrollo histórico de la aerobiología clínica en España:
![]() Libro Desarrollo histórico de la aerobiología clínica en España por Juan José Zapata Yébenes.pdf (2354 descargas )
Libro Desarrollo histórico de la aerobiología clínica en España por Juan José Zapata Yébenes.pdf (2354 descargas )
Anafilaxia
Guía de Actuación en anafiLAXIA (GALAXIA 2009):
![]() GALAXIA 2009 (19641 descargas )
GALAXIA 2009 (19641 descargas )
Asma
Breve monografía sobre Asma Ocupacional elaborada por el Dr. Quirce (2002):
![]() Asma Ocupacional (7981 descargas )
Asma Ocupacional (7981 descargas )
Diagnósticos
Declaración de postura de la SCAIC sobre técnicas de diagnóstico no validadas en alergia alimentaria (2008):
![]() Declaración de postura de la SCAIC (10191 descargas )
Declaración de postura de la SCAIC (10191 descargas )
Tratamientos
Recomendaciones para el manejo de la Inmunoterapia del Servicio Andaluz de Salud (2004):
![]() SAS - Manejo de la Inmunoterapia (36580 descargas )
SAS - Manejo de la Inmunoterapia (36580 descargas )
Artículo de opinión de la OMS sobre Inmunoterapia (1997):
![]() Vacunas terapéuticas para las enfermedades alérgicas (12899 descargas )
Vacunas terapéuticas para las enfermedades alérgicas (12899 descargas )
Otros artículos
Nomenclatura y definiciones de alergia recomedadas por la EAACI (2001) y la WAO (2004):
![]() Recomendaciones WAO/EAACI 2004 (7195 descargas )
Recomendaciones WAO/EAACI 2004 (7195 descargas )
Guia de bolsillo DECA (Documento de Consenso sobre Conjuntivitis Alérgica)
El Comité de Rinoconjuntivitis de la SEAIC ha elaborado el Documento de Consenso sobre Conjuntivitis Alérgica, que ha sido publicado recientemente en el Journal of Investigational Allergology and Clinical Immunology.
Como parte de este esfuerzo, se ha confeccionado también una guía de bolsillo, que se pone ahora a disposición de los profesionales sanitarios.
![]() Guia de bolsillo DECA (Documento de Consenso sobre Conjuntivitis Alérgica) (7998 descargas )
Guia de bolsillo DECA (Documento de Consenso sobre Conjuntivitis Alérgica) (7998 descargas )
Labor social
La Fundación SEAIC desempeña una amplia labor social. Durante su trayectoria ha puesto en marcha actividades de carácter educativo, de divulgación, de ayuda y de promoción de conocimiento a la población. Y no solo eso, además ha sido medio de colaboración de recursos humanos y materiales en la investigación e intercambio de ideas y actividades científicas.
Por un lado, se ha llevado a cabo la distribución de ayudas económicas a campamentos de niños con asma y alergias alimentarias organizados por otras entidades. Además, se ha colaborado económicamente con proyectos educativos para pacientes o de concienciación social sobre enfermedades alérgicas. La Fundación de la SEAIC ha creado una red de Aerobiología para ofrecer datos de las tasas de pólenes atmosféricas, ha disposición de los pacientes.




