resultados de la búsqueda: asma/profesionales/aviso-importante/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/cme-jiaci/inicio/wwwww
Diagnóstico
En toda consulta médica, el paso previo para tratar a un paciente consiste en realizar un diagnóstico correcto. Los dos pilares básicos sobre los que se establece el diagnóstico de alergia a venenos de himenópteros son la historia clínica y el estudio alergológico, que consiste en la realización de las pruebas de alergia que se realizan sobre la piel del paciente y mediante un análisis de sangre específico.
Estas pruebas diagnósticas, así como el tratamiento específico de la alergia al veneno de abejas y avispas, son realizadas por especialistas en alergología, generalmente en un hospital.
Con ello se pretende demostrar la existencia de los anticuerpos IgE específicos frente a un determinado veneno. Esa IgE, como antes se ha comentado, es la responsable de la reacción presentada por el paciente. El diagnóstico de alergia se realiza mediante la conjunción de una historia sugestiva de alergia y unas pruebas, bien en piel o en sangre, positivas.
Más allá de la piel
La dermatitis atópica es una condición dermatológica cuya cronicidad afecta la calidad de vida de pacientes pediátricos y de sus cuidadores.
A menudo nuestros esfuerzos terapéuticos se centran en tratar lo más visible, olvidándonos o subestimando las heridas y cicatrices más profundas e invisibles.
El artículo “Skin Disease in Children: Effects on Quality of Life, Stigmatization, Bullying, and Suicide Risk in Pediatric Acne, Atopic Dermatitis, and Psoriasis Patients” se centra en investigar las consecuencias emocionales que pueden desencadenaralgunas patologías dermatológicas crónicas, entre ellas la dermatitis atópica.
El peso emocional de la dermatitis atópica es más extenso que el prurito que puede manifestar. La carga emocional producida por la percepción negativa de la propia imagen corporal dificulta las relaciones sociales con otros coetáneos o incluso con los familiares más cercanos.
Los padres u otros familiares manifiestan a menudo sensación de frustración, agotamiento, culpabilidad e impotencia que inconscientemente puede repercutir en la relación con el menor y alterar las dinámicas familiares.
Se ha observado que pacientes los pediátricos con dermatitis atópica sufren alteraciones del comportamiento (mayor dependencia, aflicción, trastornos del sueño) similares a las que pueden padecer los pacientes pediátricos con otras enfermedades crónicas de mayor afectación sistémica.
El prurito les limita no sólo en sus casas, sino también fuera, en las actividades de ocio y extraescolares. Les exponen a actos de bulling que a veces conllevan a estados de ansiedad e incluso depresión que, en ocasiones, por suerte raras, pueden conducir a ideas autolíticas e intento de suicidio.
Para frenar esa deriva es necesario implantar herramientas para aquellas figuras que a todos los niveles son referencia en la vida del menor:
- A los padres, cuidadores principales, hay que educarles sobre los diferentes aspectos de la enfermedad y ofrecerles herramientas saludables para saber resolver conflictos y asegurar una armonía familiar.
- A los educadores hay que instruirles para que sean capaces de desarrollar un ambiente escolar que ofrezca apoyo al menor. Programas escolares dirigidos a entrenar al profesorado a reconocer precozmente actos de bulling y favorecer la inclusión y relación entre compañeros.
- A los médicos para que seamos capaces de tratar el paciente de manera global y no sólo las lesiones físicas de la enfermedad. Para que no nos limitemos en la apariencia del cuadro cutáneo, sino investigando también componentes emocionales, derivar a otros especialistas si fuera necesario, o poniendo en contacto al paciente y la familia con otros pacientes que sufran o haya sufrido de la misma condición. Además de intentar una decisión compartida médico-paciente de la mejor línea terapéutica que tenga en cuenta las prioridades del paciente, y así fortalecer la relación médico-paciente.
Concluyendo, la dermatitis atópica es una patología con gran impacto en todos los niveles de la vida del paciente, tanto físico como psicológicos. Se necesita de una visión multidisciplinar que incluya a todas las figuras capaces de mejorar la calidad de vida del paciente y limitar las afecciones de la dermatitis atópica, que va “mas allá de la piel”.
Nicola Giangrande, Hospital público da Mariña, Burela, Lugo. Comité de Alergia Infantil. SEAIC.
REACCIONES TRAS LA PICADURA
El veneno, tanto de abejas como de avispas, es la suma de diferentes sustancias, muchas de ellas tóxicas, que por sí mismas producen irritación en el cuerpo humano.
Reacciones por la acción propia del veneno
Tras una picadura de abejas o avispas se produce una reacción en la piel que generalmente es de corta duración, con enrojecimiento e hinchazón alrededor del sitio de la picadura, de un diámetro menor de 10 cm, dolor más o menos intenso dependiendo del lugar seguido de picor, de unas pocas horas de duración, aunque en algunas ocasiones puede durar más tiempo.
(Figura 17).
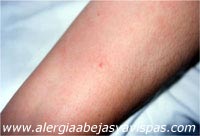
Generalmente estas aparecen rápidamente tras la picadura y se resuelven en unas pocas horas.
Son respuestas de los tejidos a los componentes del veneno con un alto poder farmacológico y enzimático.
En individuos con un buen estado general de salud y no alérgicos al veneno de abeja o avispa, se ha demostrado que se pueden soportar bastante bien de 1 a 25 picaduras.
Se ha estimado que los efectos tóxicos aparecen a partir de 50 picaduras y que la dosis letal para un niño sería de 100 picaduras y de 500 picaduras para un adulto. Estos efectos tóxicos pueden afectar a la piel, músculos, riñón, hígado, sistema nervioso y pueden producir alteraciones de la coagulación y ruptura de los glóbulos rojos.
Reacciones locales extensas
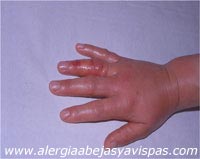
Consisten en una zona de inflamación alrededor del sitio de la picadura, con un diámetro superior a los 10 cm y que permanece más de 24 horas.
Se acompañan de dolor, picor, enrojecimiento y endurecimiento.
Cuando la picadura se produce en una extremidad, la inflamación puede afectar a 2 articulaciones contiguas.
(Figura 18).
En estos pacientes, posteriores picaduras con frecuencia vuelven a producir reacciones locales extensas pero raramente reacciones generalizadas (menos del 5%).
Reacciones generalizadas: Anafilaxia.
En individuos alérgicos una simple picadura bastará para provocar un cuadro general con, ronchas o habones, dificultad para respirar, mareo… Estos síntomas, con afectación de diferentes órganos del cuerpo, son lo que llamamos una reacción anafiláctica o anafilaxia.
Ante un cuadro de anafilaxia la rapidez a la hora de administrar el tratamiento adecuado determinará la eficacia del mismo. Se debe recibir de forma inmediata atención médica.
Ante la sospecha de un cuadro de anafilaxia el médico indicará fundamentalmente la administración de adrenalina y otros fármacos, como antihistamínicos o corticoides, para reducir los síntomas posteriores. Aunque se haya recibido un tratamiento médico inmediato debe transportarse al paciente a un hospital para mayor control. El tratamiento en caso de shock requiere líquidos intravenosos y medicamentos que ayuden al corazón y al sistema circulatorio a realizar su trabajo.
El riesgo de padecer una reacción generalizada (sistémica) tras una nueva picadura depende de varios factores como son:
- Gravedad de la reacción previa.
Tras reacción local extensa menos del 5% desarrollan reacción generalizada. Tras reacción generalizada leve el 15-20% desarrollan reacción sistémica. Tras reacción sistémica grave más del 50% presentan una nueva reacción sistémica. - Edad.
La mayor parte de las muertes que siguen a una picadura de himenóptero ocurren entre la población adulta. Sólo el 16% de los niños con reacciones sistémicas leves presentan otra reacción sistémica leve al ser nuevamente picados.
Pero si la reacción ha sido moderada o grave, la posibilidad de que se repita en caso de repicadura es del 32%.
Bomberos en alerta contra las abejas
– Fuente: http://www.lasprovincias.es/valencia
Una picadura casi cuesta la vida a un miembro del cuerpo de Valencia y obliga a hacer pruebas de alergia al veneno de los himenópteros a todos sus trabajadores.
Un bombero de Valencia estuvo cerca de la muerte el año pasado. No fue fuego, ni humo, ni una caída lo que le colocó a un paso de fallecer. El motivo fue un shock anafiláctico tras la picadura de una abeja, una reacción alérgica imprevista que ha puesto en alerta al servicio de emergencia.
Con más de 20 años al servicio de los bomberos, Isidro Álvarez, no podía imaginar que un aguijón iba a llevarle a las puertas de la muerte. «Vivo gracias a mis compañeros y a la rapidez con la que actuaron», confiesa mientras recuerda lo ocurrido el 26 de mayo del año pasado.
El peligroso picotazo lo recibió durante unas prácticas en una emergencia real. El enemigo era un enjambre de cuatro metros cuadrados en una casa deshabitada de la plaza Santa Mónica de Valencia.
No era la primera vez que se las veía con abejas, como bombero y como agricultor. «Creía que no era alérgico, porque me han picado otras veces y no había pasado nada, pero el rechazo puede aparecer en cualquier momento», explicó.
Eso fue precisamente lo que ocurrió. «Desmontamos los panales y, de repente, una abeja me picó en un codo. Al principio, no le di importancia pero comencé a notarme mareado», relató Álvarez. «Sentía como si me hubiera picado el enjambre entero. Me tumbé y perdí el conocimiento». Acababa de sufrir un shock anafiláctico, una reacción adversa extrema al veneno de abeja.
Sus propios colegas lo trasladaron de inmediato a un hospital. Cuando llegó estaba casi en parada cardiorrespiratoria. Otro aguijón, el de una jeringuilla con adrenalina, se clavó tres veces en su corazón. Sólo el último pinchazo logró retornarle a la vida. Pasó dos días en la UCI y un mes de baja. «Nunca antes había estado tan cerca de la muerte», confesó.
Tras el susto, el cuerpo de bomberos, puntero en España en retirada de enjambres y nidos de abejas, quiere curarse en salud. Casi todos sus efectivos se están sometiendo a pruebas para detectar a aquellos susceptibles de desarrollar alergia a las picaduras. De los 387 bomberos que han pasado un test inicial, 77 podrían generar una reacción adversa a las picaduras de himenópteros. Ahora están pendientes de análisis de sangre y pruebas cutáneas con veneno real para confirmar si dan positivo y, por tanto, integran el grupo de riesgo ante los temidos aguijones.
El estudio, primero que se realiza en Europa en prevención laboral contra picaduras, está impulsado por la Universidad Miguel Hernández, el investigador y médico de trabajo Rubén Cabrera y el médico jefe de los bomberos, José Manuel Álvarez. «Se trata de intentar prevenir lo imprevisible porque una alergia de este tipo se puede generar en cualquier momento», resume Álvarez.
Como medida de precaución, a aquellos bomberos que están entre los 77 con riesgo de alergia se les ha apartado de los servicios con abejas. «Además, se les ha recetado medicación de urgencia para reaccionar a tiempo ante posibles picaduras», explicó el jefe médico de los bomberos.
Casi 12 víctimas al año
Según Cabrera, «entre 10 y 12 personas mueren cada año en España por picadura de abeja y en Suramérica ya falleció un bombero el año pasado por este motivo». La importancia de esta herramienta de prevención radica en que los bomberos de Valencia han llegado a realizar hasta 300 de estos servicios, diarios en mayo debido al proceso de floración que atrae a abejas y avispas.
«Valencia es la ciudad de las flores y las abejas», aseguró el suboficial Robert Álvarez, experto en estos peculiares servicios. «Posiblemente sea el lugar de España donde más emergencias de este tipo atienden los bomberos», agregó. Según este mando, en la retirada de nidos de abeja «cada bombero sufre unas cuatro picaduras, aunque hay quien ha acabado con nueve». Los monos de apicultor superpuestos al traje de bombero «dan mucho calor y protegen bastante, pero no son una garantía total». «Como atacamos su nido, las abejas se defienden con enorme agresividad. Se cuelan por todas partes, por las cremalleras, los guantes… Los aguijones llegan a atravesar el mono», detalló.
De los dos tipos de emergencias con abejas que realizan los bomberos de Valencia, la recogida de enjambres es la menos peligrosa. La verdadera dificultad llega con la extracción de nidos, que puede durar horas e incluso días. En opinión del suboficial, «a veces son servicios más costosos y complicados que algunos incendios. Sin duda, son las emergencias en las que acabamos más lesionados».
Picaduras: llega el calor y también los insectos
Fuente: Juan Casado para http://www.elmundo.es/elmundosalud
Las picaduras de insectos son frecuentes, especialmente durante los meses de primavera y verano. Aunque la mayoría de estas picaduras sólo producen una pequeña lesión local de poca importancia, a veces dan lugar a problemas graves en niños alérgicos a los venenos de los insectos.
¿Qué insectos producen picaduras?
Algunos insectos son comunes a todas las zonas: abejas, avispas, abejorros, mosquitos, pulgas, chinches, hormigas y garrapatas. Las arañas no pican, muerden.
- Las abejas dejan el aguijón visible al picar, adherido a la piel, que es necesario quitar inmediatamente, sin romperlo. La abeja que ha picado no puede volver a picar, después muere.
- Las avispas, sin embargo, pueden volver a picar, no dejan el aguijón, motivo por el cual el niño debe ser retirado del lugar donde fue atacado. Además, la picadura de la avispa amarilla libera una sustancia que atrae a otras avispas cercanas. Por tanto, si la picadura es visible y tiene aguijón, es de abeja; si no se ve, lo más probable es que sea de avispa.
- Los mosquitos pican en las zonas de la piel no protegida por la ropa: brazos, piernas, cabeza y cuello.
- Las pulgas y los chinches pican en las zonas cubiertas de ropa y con picaduras repetidas, porque se introducen debajo de la ropa del niño.
- Las arañas muerden, dejan un punto en el centro de la lesión. Suelen ser arañas pequeñas, ya que en nuestro medio no existen las arañas grandes venenosas de los países con selva o tropicales.
- Las garrapatas de los perros pican y se pegan a la piel donde pueden permanecer desapercibidas durante mucho tiempo.
¿Qué síntomas producen las picaduras de insectos?
Afortunadamente, la mayoría de estas picaduras producen sólo problemas locales leves, consistentes en hinchazón, dolor, enrojecimiento y picor en el lugar de la picadura.
Algunas personas, muy pocas, son muy alérgicas a las picaduras de algunos insectos, especialmente avispa y abeja. Estos niños tienen una reacción grave inmediatamente después de la picadura que consiste en dificultad para hablar y respirar, hinchazón de los labios y la cara, debilidad, mareo y algunas veces urticaria, que se reconoce por la aparición de manchas rojas, ronchas o habones en la piel, que pican mucho. Este cuadro se llama anafilaxia y es tan grave que puede matar al niño. Por ello tienes que reconocerlo inmediatamente para trasladarlo rápidamente a un centro sanitario.
Algunos padres saben que su hijo es alérgico pero otros no, lo averiguan cuando al niño le ha picado el insecto.
¿Qué debo hacer si mi hijo tiene anafilaxia o alergia grave?
- Acudir inmediatamente al hospital o al centro sanitario más cercano.
- Si su hijo es un alérgico conocido a las avispas o a las abejas debe llevar siempre un kit de tratamiento que consiste en una jeringuilla de autoinyección cargada con adrenalina para administrársela inmediatamente. Estas inyecciones vienen en un estuche de emergencia. Su médico le indicará dónde y cómo debes usarla.
- Después, con tranquilidad, será necesario iniciar un programa de vacunación contra el veneno al que es tan alérgico.
¿Cuál es el tratamiento de las picaduras de insectos?
En primer lugar, debe mirar si el aguijón permanece en la piel. En este caso hay que quitarlo sin romperlo, con una pinza o con una aguja estéril, moviendo el aguijón hacia los lados. Después la herida se lava, y si es posible, se aplica un antiséptico para evitar la infección. Para el dolor se aplica hielo cubierto con un paño limpio o bien compresas o paños fríos, tanto para las picaduras de avispas, como para las de abejas, araña u otros insectos. El dolor se puede aliviar también poniendo sobre la picadura una mezcla casera hecha al 50 por ciento con agua y amoníaco o una loción en forma de espray, pomada o barritas comercializadas para estos casos, que contienen amoníaco, analgésicos locales o corticoides, que pueden adquirirse en la farmacia.
La garrapata tiene que ser retirada de la piel, cogiéndola con unas pinzas o con las uñas protegidas con un pañuelo de papel. La garrapata, que debe ser atrapada lo más cerca de la piel, se moverá hacia un lado y hacia el otro, lentamente, sin brusquedad, hasta que se desprenda. Cuando se tira hacia fuera bruscamente, la garrapata se rompe, quedando la cabeza adherida a la piel. No aplaste ni tire la garrapata al suelo, ponla en el inodoro y deja que el agua la arrastre. Después lávese las manos con agua y jabón y aplique compresas o paños fríos sobre la picadura, esto hará disminuir el dolor y la inflamación. Algunas veces, las picaduras se infectan, en la mayoría de los casos por el rascado del propio niño. En estas situaciones, la inflamación y el enrojecimiento persisten más de 24 horas.
El JavaScript beutifier online gratuito organizará sus scripts. Asegúrese de usarlo cada vez antes de publicar códigos.
Condolencias por el fallecimiento de la Dra. Morales
Apreciados socios:
De nuevo la tragedia se ceba en los miembros de la SEAIC. Ayer falleció trágicamente en accidente de circulación la Dra. Carmen Morales Amodeo, socia de la SEAIC desde 1983. Sevillana de nacimiento y formada en Valencia, últimamente trabajaba en el servicio de Alergia del Hospital de Huelva.
La Junta Directiva de la SEAIC desea expresar su más sentido pésame por este suceso a sus familiares, amigos y compañeros de trabajo.
Descanse en Paz.
NB: Asimismo, deseamos una pronta recuperación a su acompañante en este trágico suceso, también alergóloga y miembro de la SEAIC, la Dra. Cesárea Sánchez Hernández.
Intervenciones para cuidadores de niños con alergia alimentaria.
El diagnóstico de alergia alimentaria constituye un problema de salud grave y potencialmente crónico que puede afectar negativamente la vida de los niños y sus cuidadores con importantes implicaciones psicológicas, emocionales y económicas.
Los niños son, generalmente, asintomáticos en ausencia del alérgeno. Algunos cuidadores han declarado que la «invisibilidad» de la alergia alimentaria puede hacer que no se reconozca la importancia de los planes de manejo o no haya una respuesta adecuada a las adaptaciones solicitadas para el niño.
Por otra parte, las reacciones por exposición accidental a los alérgenos no son infrecuentes, incluso cuando se hayan adoptado cuidadosas medidas de prevención y estricta dieta de evitación. Este hecho puede agravar la ansiedad de los padres y reforzar la percepción de necesidad de mayor vigilancia.
La falta actual de tratamientos curativos para la alergia alimentaria requiere que los padres y cuidadores adopten comportamientos de vigilancia para evitar el alérgeno, que pueden afectar negativamente la calidad de vida y provocar ansiedad entre los padres, lo que a su vez puede obstaculizar el desarrollo del niño y afectar las relaciones con los demás.
No hay revisiones publicadas que examinen las intervenciones destinadas a mejorar el bienestar de los cuidadores de niños con alergia a alimentos.
Varios estudios han identificado que la alergia alimentaria en los niños está relacionada con una peor calidad de vida del cuidador. Sin embargo, no está claro qué intervenciones son más efectivas para mejorar los resultados para los cuidadores de niños alérgicos a alimentos.
Sugunasingha N, Jones FW, Jones CJ. Interventions for caregivers of children with food allergy: A systematic review. Pediatr Allergy Immunol. 2020;31: 805-812
Esta revisión tuvo como objetivo identificar y determinar la eficacia, aceptabilidad y calidad de las intervenciones para los cuidadores de niños con alergia alimentaria.
Se realizó una búsqueda sistemática de cuatro bases de datos para identificar estudios que evaluaran cualquier intervención que tuviera como objetivo el bienestar y el apoyo de los cuidadores de niños con alergia alimentaria. Los estudios no se excluyeron según el diseño y se calificaron según la calidad mediante la herramienta de evaluación de métodos mixtos y la herramienta Cochrane de riesgo de sesgo para ensayos controlados aleatorios.
Quince estudios cumplieron los criterios de inclusión. Todas las intervenciones tuvieron una alta aceptabilidad de los participantes; Se observó alguna evidencia de intervenciones cognitivo-conductuales en el apoyo a las madres. Las intervenciones educativas tendieron a asociarse con mejoras en el conocimiento de la alergia alimentaria.
Los autores concluyen que, aunque los resultados de esta revisión no son lo suficientemente concluyentes para realizar recomendaciones sólidas respecto a la intervención más eficaz que podría implementarse en contextos clínicos, los médicos deben ser conscientes de las necesidades crecientes de esta población.
Asimismo, es evidente la escasez de investigaciones de calidad que evalúen las intervenciones para ayudar a los padres de niños con alergia alimentaria. Sin embargo, los estudios resumidos en esta revisión indican que la investigación futura debe utilizar diseños metodológicamente sólidos con medidas de resultado validadas y desarrollar intervenciones que proporcionen información educativa a los cuidadores, lo que puede influir en su bienestar psicológico.
Para más información:
Pediatr Allergy Immunol. 2020;31: 805-812 https://doi.org/10.1111/pai.13255
Dra. Victoria Fuentes Aparicio. Médico adjunto. Hospital Materno Infantil Gregorio Marañón. Madrid. Comité de Alergia Infantil SEAIC.
Recomendaciones sobre el manejo domiciliario de reacciones anafilácticas durante la Pandemia COVID-19
El síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2), también conocido como COVID-19, está causado por una nueva cepa de coronavirus que no se ha identificado previamente en humanos. El SARS-CoV-2 se reconoce como un virus respiratorio altamente contagioso con elevada morbilidad y mortalidad, especialmente en poblaciones vulnerables1. Con el fin de evitar la propagación de la infección, las políticas sanitarias han establecido planes con medidas de restricciones que han modificado nuestros hábitos de higiene, sociales, laborales y sanitarios.
Durante la pandemia, el personal sanitario, requirió la adaptación de las medicinas convencionales llevando a cabo estrategias de atención sanitaria en remoto (telemedicina) con el objetivo de no saturar los servicios médicos, los servicios de urgencias, proteger a los pacientes y a sí mismos. Estas recomendaciones han ido cambiando a medida que evolucionaba la pandemia por sus diferentes etapas.
Los alergólogos nos hemos enfrentado al reto de continuar tratando a nuestros pacientes alérgicos sin poder valorarlos presencialmente y con la dificultad añadida de que algunos síntomas alérgicos como la tos, la disnea y las dermatitis se encuentran entre los síntomas del diagnóstico diferencial de COVID-19. Estos síntomas alérgicos pueden limitar la vida de los pacientes, ya que les pueden impedir acudir al trabajo, al colegio o incluso asistir a centros sanitarios por el riego de contagios por SARS-CoV-2. El manejo mediante telemedicina del paciente alérgico nos resulta inquietante pero quizás, la anafilaxia, es unas de las patologías que nos genera más preocupación, por tratarse de una enfermedad con posibles consecuencias fatales.
Es por ello, que los alergólogos hemos tenido que establecer recomendaciones y pautas para el tratamiento agudo de anafilaxia en domicilio, para garantizar óptimos resultados en el manejo de ésta, sopesando el riesgo de la gravedad de la reacción, el riesgo de contraer la infección y el de la carga asistencial en centros médicos asociados con la pandemia de COVID-19 2. En la toma de decisiones llevamos a cabo una valoración personalizada de los riesgos/beneficios de acudir a urgencias según el tipo de reacción sufrida por el paciente, la respuesta al tratamiento inicial y según la presión sanitaria por infección por coronavirus en los centros sanitarios.
La telemedicina (ya sea por teléfono o mediante vídeo llamada) es una manera nueva de relación medico-paciente en tiempos de pandemia que usamos para informar sobre los planes de tratamiento de la anafilaxia. El acceso a la medicina especializada durante la pandemia de COVID ha estado muy limitado por lo que el uso de la telemedicina se implantó y extendió para establecer una comunicación estrecha, clara y directa con los pacientes sobre síntomas, tratamientos y planes de actuación en la anafilaxia, valorando factores de riesgos individualizados. Los alergólogos hemos usado la telemedicina para educar y ofrecer planes de actuación para el manejo de los síntomas de la anafilaxia. Algunas de las recomendaciones e instrucciones han sido:
– Instruir sobre el uso del dispositivo autoinyectable de adrenalina (AIA) mediante demostración online, envío de folletos explicativos e información sobre accesos a paginas web con videos demostrativos para facilitar la adherencia al tratamiento
– Informar al paciente que, en casos de anafilaxia, se recomienda el uso precoz de adrenalina y que precisarán de asistencia a servicios de urgencias después de usar el autoinyector. Después de usar el AIA los pacientes deben monitorizar la respuesta al tratamiento:
- Si los síntomas se resuelven deben acudir a un servicio de urgencia y notificar la reacción.
- Si los síntomas son graves, persisten o empeoran, se debe administra una segunda dosis de adrenalina y deben avisar a los servicios de urgencias.
– Llevar a cabo una comunicación abierta con pacientes y familiares respecto a los riesgos / beneficios de la evaluación en urgencias después de la administración de adrenalina 3. Enfatizando que la recomendación de ser evaluados por los servicios médicos se basa en la probabilidad de que se necesite una intervención médica para controlar los síntomas de la anafilaxia, y no porque la adrenalina sea un medicamento peligroso 2. Por otra parte, debemos informar que pueden ocurrir reacciones anafilácticas bifásicas o prolongadas4, y ayudarles a gestionar una recurrencia de la reacción.
– Dotar al paciente de 2 dispositivos de adrenalina fundamentalmente en aquellos que requirieron tratamiento con múltiples dosis de adrenalina en reacciones previas.
– Explicar sobre la necesidad de inspección de posibles defectos en los dispositivos inyectables y la comprobación de la fecha de caducidad.
- Los AIA caducados y defectuosos, deben reemplazarse lo antes posible. Si un paciente sólo tiene acceso a un autoinyector caducado recientemente, debe ser informado de que es preferible usarlo a evitar su administración.
– Abordar dudas que puedan surgir respecto a la evitación de factores desencadenantes de anafilaxia y el manejo de reacciones futuras.
– Recomendar al paciente con riesgo de anafilaxia, tener acceso a un pulsioxímetro y tensiómetro en el domicilio.
– Explicar a los pacientes asmáticos que deben mantener un control óptimo del mismo.
En vista de que los servicios de urgencias estaban saturados por la pandemia y había alto riesgo de contraer infección por COVID-19, en la ciudad de Nueva York, se establecieron unas recomendaciones basadas en opiniones de expertos para ajustar la practica clínica habitual del manejo del paciente con anafilaxia a éstas difíciles circunstancias (Figura 1).
Se debe resaltar la importancia de uso precoz de AIA: cuanto más rápido se administra la adrenalina, la probabilidad de un desenlace fatal, disminuye 5.
Esperamos que la evolución de la pandemia tenga una tendencia favorable para poder recuperar pronto la atención cercana de nuestros pacientes alérgicos, aunque el uso de la telemedicina jugará un papel clave en el futuro del campo de la salud, para la derivación de pacientes, la asistencia y otras aplicaciones de la atención médica.
Rocío Candón Morillo
FEA Alergología. Hospital General Mancha Centro. Alcázar de San Juan.
Miembro Comité de Alergia infantil (CAI). Grupo de trabajo sobre Anafilaxia.
SEAIC.
BIBLIOGRAFIA
1. A Cianferoni, M Votto. COVID-19 and allergy: How to take care of allergic patients during a pandemic? Pediatr Allergy Immunol. 2020;31(Suppl 26):96-101.
2. T Casale, J Wang, A Nowak- Wegrzyn. Acute At Home Management of Anaphylaxis During the Covid-19 Pandemic. J Allergy Clin Immunol Pract. 2020.8(6):1795-1797.
3. Shaker MS, Oppenheimer J, Wallace DV, Golden DBK, Lang DM, Lang ES, et al. Making the GRADE in anaphylaxis management: towards recommendations integrating values, preferences, context, and shared decision-making. Ann Allergy Asthma Immunol. 2020;124:526-35.
4. Shaker M, Wallace D, Golden DBK, Oppenheimer J, Greenhawt M. Simulation of health and economic benefits of extended observation of resolved anaphylaxis. JAMA Netw Open. 2019;2;2(10):e1913951.
Figura 1:Algoritmo propuesto por Thomas B. Casale et al de anafilaxia revisado que reemplaza el protocolo de manejo estándar durante la pandemia de COVID-192
Comunicado Seguridad de las Pruebas Cutáneas
En relación con el desafortunado suceso ocurrido en el Hospital Clínico de Valencia el pasado 10 de Julio, la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica estima conveniente comunicar la siguiente Nota de Prensa acerca de la Seguridad de las Pruebas Cutáneas. Así como dar su más sentido pésame a los padres, familiares y allegados de la menor fallecida dicho día.
![]() Comunicado de Prensa Oficial sobre Seguridad de Pruebas Alérgicas Cutáneas (11131 descargas )
Comunicado de Prensa Oficial sobre Seguridad de Pruebas Alérgicas Cutáneas (11131 descargas )
Sociedad Canaria de Alergia
La doctora Nancy Ortega, alergóloga del Hospital Doctor Negrín en Las Palmas de Gran Canaria, es la nueva presidenta de la Sociedad Canaria de Alergología e Inmunología Clínica (SCAIC).
Resultados elecciones EAACI
Desde SEAIC queremos dar la enhorabuena por los resultados obtenidos en las pasadas elecciones de la EAACI. El resultado de las elecciones se puede consultar en el documento que se adjunta.
También damos la enhorabuena a la Dra. Belén de la Hoz Caballer, tras ser nombrada Adjunta a la Gerencia para la Gestión del Conocimiento en el Hospital Ramón y Cajal.
NOVEDADES
La necesidad de información y educación del paciente con patología alérgica, es una
necesidad constante que aparece reflejada en todas las guías clínicas. En este sentido
la figura de las enfermeras de los servicios de alergia es fundamental para que los
pacientes adquieran conocimientos y desarrollen habilidades para mejorar tanto su
calidad de vida como el control de su enfermedad.
Un ejemplo en este sentido, de divulgación y educación, es la entrevista que realizaron
a nuestra compañera Silvia Castro Fernández del Hospital Abente y Lago de A Coruña
en el medio digital Mundiario.
Enlace al artículo:
Pésame por el fallecimiento del Dr. José Conde
Apreciados socios:
Ayer nos enteramos de la triste noticia del fallecimiento del Dr. José Conde, quien fuera Jefe del Servicio de Alergia del Hospital Virgen Macarena de Sevilla desde su creación.
El Dr. Conde fue una persona tremendamente activa, volcada con nuestra especialidad y nuestra Sociedad. En la última etapa de su vida, supo afrontar con dignidad y estoicismo la lucha con el cáncer, como gran luchador que siempre fue. Fue muy grato escuchar sus palabras de aliento y el mensaje de ilusión por las cosas que nos dedicó en el homenaje que se le brindó en el Simposio de Logroño. Se nos ha ido un gran profesional y un gran amigo.
Desde la Junta Directiva de la SEAIC, deseamos hacer llegar nuestro más sentido pésame a su mujer Amparo, el resto de sus familiares y amigos, y a sus compañeros de profesión.
Pepe, d.e.p.
Junta Directiva de la SEAIC.
II Jornada Piel en RED y Drug Desensitization International Meeting
Apreciados socios:
Os adjuntamos información de dos eventos científicos, independientes, dirigidos y coordinados por socios de SEAIC:
– II Jornada de Piel en RED, sobre actualización en Reacciones cutáneas graves. Este año contará con la presencia de Maja Mockenhaupt y Jean Claude Roujeau, fundadores y principales impulsores de RegiSCAR.
Será el próximo 13 de Noviembre en el Hospital La Paz. Se adjunta el programa en el que figura también el sistema de inscripción y envío de comunicaciones
– Drug desensitization international meeting. 21-22 noviembre de 2014. Barcelona. También se adjunta el programa y las instrucciones para inscribirse
Un cordial saludo
Dr. Pedro Ojeda
Secretario de la Junta Directiva de la SEAIC.
![]() Programa II Jornada Piel en RED (2938 descargas )
Programa II Jornada Piel en RED (2938 descargas )
![]() Programa del Drug Desensitization International Meeting (2926 descargas )
Programa del Drug Desensitization International Meeting (2926 descargas )
EAACI Allergy School
Del 19 al 21 de septiembre de 2013 se celebra en Málaga el próximo Allergy School de la Academia Europea de Alergología e Inmunología Clínica (EAACI), que organiza el Servicio de Alergia del Hospital Carlos Haya y trata sobre «reacciones alérgicas a fármacos, del fenotipo al genotipo».
GEMA 2009
La segunda edición de la Guía Española para el Manejo del Asma cuenta con la participación activa de la SEAIC, en colaboración con otras sociedades científicas.
Puede acceder a la página web de la guía a través del enlace en esta misma página.
Comunicado autoinyectores de adrenalina
La Sociedad Española de Alergología e Inmunología Clínica (SEAIC) la Sociedad Española de Inmunología Clínica, Alergología y Asma Pediátrica (SEICAP) quieren alertar del riesgo vital que puede suponer para los pacientes alérgicos graves no poder encontrar con normalidad a los autoinyectores de adrenalina, debido a los problemas de suministro que se observan en España desde principios de 2018.
![]() Comunicado Oficial Autoinyectores de Adrenalina (4647 descargas )
Comunicado Oficial Autoinyectores de Adrenalina (4647 descargas )
Videos de uso de dispositivos
La SEAIC ha iniciado la publicación de una serie de videos demostrativos que educarán en el uso de dispositivos de uso común en Alergia y Asma Bronquial (inhaladores, autoinyectores de adrenalina, vacunas sublinguales, etc).
SLAAI 2015
Estimados Socios:
Se adjunta información sobre el próximo XVIII congreso Latinoamericano de Alergia, Asma e Inmunología de la SLAAI, que se celebrará de 14 al 16 de Marzo en la ciudad de Buenos Aires.
Para más información, se puede consultar su página web: http://www.slaai2015.com/
Un cordial saludo,
Dr. Darío Antolín
Secretario de la Junta Directiva de la SEAIC
Alergia a himenópteros
La vuelta al colegio puede suponer un riesgo para los niños alérgicos. Un tercio de las reacciones alérgicas se inician en la escuela. Las manifestaciones más frecuentes de alergia en la infancia son el asma y la alergia a alimentos.
