resultados de la búsqueda: asma/cme-jiaci/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/profesionales/aviso-importante/inicio/wwwww
Hongos
Los hongos son seres vivos ampliamente distribuidos en la naturaleza. Las esporas que desprenden numerosas especies para su reproducción se encuentran en la atmósfera alcanzando niveles que varían según las condiciones ambientales. Estas esporas suelen ser los agentes responsables de las reacciones que sufren los enfermos alérgicos a hongos.
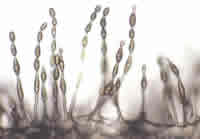
En general, los hongos requieren una humedad ambiental elevada para su crecimiento y proliferación, por lo que los niveles de esporas se multiplican en lugares húmedos como pueden ser las zonas pantanosas o ribereñas.
En los recintos cerrados suelen concentrarse en áreas donde más se acumula la humedad (sótanos, trasteros, bodegas, etc.). Las piscinas cubiertas son una importante fuente de exposición a esporas de hongos.
Cómo evitarlos
En el domicilio del paciente es recomendable mantener una humedad relativa por debajo del 60%, evitando el uso de humidificadores ambientales. Si tiene aire acondicionado, límpielo con frecuencia y cambie regularmente los filtros de agua.
Es aconsejable evitar la estancia prolongada en ambientes húmedos y lugares que hayan estado cerrados durante largo tiempo, así como el exceso de plantas de interior o vegetación densa en terrazas y ventanas, montoneras de leña y hojas secas.
———————————————–
Telemedicina, Digitalización e Inteligencia Artificial en Alergología
| Grupo de trabajo | |
| Coordinador: | Dr. Juan Manuel Igea Aznar |
| Secretaria: | Dra. Inmaculada Sánchez Machín |
| Miembros: | 1. Dr. Darío Antolín Amérigo 2. Dr. Luis Carrasco Gómez 3. Dr. Javier Contreras Porta 4. Dra. Zuelem Danz Luque 5. Dr. Ignacio Esteban Gorgojo 6. Dra. Isabel Fernández de Alba 7. Dr. Juan Fernández Madera 8. Dr. José Antonio Martín 9. Dr. Joan Penella Mas 10. Dr. Tito Rodríguez Sousa 11. Dra. Anna Sala Cunill 12. Dr. Carlos Blanco Mota 13. Dr. Manuel Alberto Figueiras Rincón 12. Manuel Alberto Figueiras Rincón |
El Grupo de Trabajo de la SEAIC en Telemedicina, Digitalización e Inteligencia Artificial en Alergología pone a vuestra disposición información, formación y herramientas de inteligencia artificial esenciales para vuestra práctica profesional en la página web TEDIAL (importante: acceso restringido a socios registrados de la SEAIC):
🔗 TEDIAL
Actualizado el día 17/09/2025
Novedades de la 5ª reunión Bianual centrada en alergia pediátrica de la EAACI, “The 5th Pediatric Allergy and Asthma Meeting (PAAM 2017)”
El Congreso PAAM (Pediatric Allergy and Asthma Meeting) se centra en alergia en población infantil y es la reunión más grande a nivel mundial sobre este tema. Recientemente se ha celebrado su quinta edición, en Londres, del 25 al 27 de Octubre.
Ha habido prácticamente 1300 participantes de 81 países distintos. Siguiendo la estructura habitual del congreso anual de la EAACI, el congreso se inició el jueves 26 a primera hora con cursos para posgraduados. Dichas sesiones se centraron en distintos aspectos (inmunología, patología digestiva no mediada por IgE, patología alérgica respiratoria, y ensayos clínicos en niños) de la alergia en población pediátrica. Dichas sesiones tuvieron un formato más extenso, con charlas de alrededor de 50 minutos, estructuradas a modo de clase magistral y aportando un repaso de la evidencia sobre cada uno de los temas.
Estas sesiones son especialmente recomendables para aquellos que deseen tener una panorámica general de los temas tratados. El congreso fue oficialmente inaugurado el jueves a las 13:00, con bienvenida y primera plenaria. A lo largo del congreso se impartieron tres sesiones plenarias, Asma en población pediátrica, Avances en alergia a alimentos, y Tratamiento y prevención de la alergia, todas ellas de gran interés e impartidas por especialistas de primera línea. La estructura del congreso permitió dar cabida a otros tipos de sesiones con formatos interesantes como simposios, talleres y debates pro y con, donde pudimos disfrutar de la visión de los expertos sobre temas actuales en la alergia de la población infantil.
Como viene siendo habitual, se creó un “Clinical Village” con distintos puestos dedicados a varios aspectos del niño alérgico, desde su nutrición, hasta la práctica de la inmunoterapia con aeroalérgenos pasando por calidad de vida y provocaciones orales con alimentos. Los miembros junior de la academia tuvieron la oportunidad de participar con sesiones especialmente dirigidas para ellos, manteniendo la apuesta que la EAACI hace para fomentar el desarrollo de jóvenes especialistas. A nivel académico, el protagonismo de la edición lo tuvieron las Guías de Consenso sobre inmunoterapia, recientemente publicadas por la EAACI. El último gran proyecto presidencial de la EAACI está siendo culminado en este 2017, y para la fecha del PAAM muchas de estas importantes guías ya estaban publicadas o están en vías de publicación. Los asistentes tuvimos la oportunidad de recibir de manos de sus propios autores la información más relevante de las mismas. Merece la pena, por último, hacer mención a la representación española (hasta 7 representantes en el programa) dentro de este congreso de la EAACI.
En los últimos años nuestro enfoque de la alergia y nuestros conocimientos tienen más cabida, gracias al esfuerzo de todos por mantener y aumentar nuestra representación en la Academia Europea. Queremos hacer una llamada a la participación en la EAACI a cualquier nivel, por los distintos cauces que existen, para que podamos tener el peso que la alergia y la inmunología clínica pediátricas en España merece. El alto nivel científico, así como su utilidad como punto de encuentro y de fomento de colaboraciones lo convierten en una cita imprescindible para los que tratamos niños alérgicos.
Para aquellos que pudieron asistir este año y quieran repetir, y los que se quedaron con ganas de haberlo hecho, es bueno ir reservando hueco en las agendas para la siguiente cita, que será en Florencia en 2019.
Pablo Rodríguez del Rio Miembro del“Pediatric Board de EAACI”
Montserrat Alvaro Lozano “Chair” del “Pediatric Board de EAACI”
Rinología y Conjuntivitis Alérgica
El Comité de Rinología y Conjuntivitis Alérgica, junto con el de Asma, es uno de los más antiguos de la SEAIC. Sus miembros focalizan sus proyectos de investigación y formación en las enfermedades alérgicas de la vía respiratoria alta, como la rinitis alérgica, la conjuntivitis y la rinosinusitis. Tiene estrechas relaciones científicas con los comités de Asma y Aerobiología, y ha realizado importantes proyectos científicos y epidemiológicos con otras sociedades científicas afines, como la SEORL.
Actualizado el día 09/01/2025
Cuándo recomendar una dieta de eliminación de alimentos en niños dermatitis atópica
La dermatitis atópica es una enfermedad muy prevalente en niños, calculándose que hasta un 20% de la población infantil podría padecerla. Afecta notablemente a la calidad de vida del paciente y sus familiares por las repercusiones en su vida social y familiar y porque puede afectar a la autoestima del niño.
El carácter recurrente de esta enfermedad y la falta de un tratamiento definitivo han animado a pacientes, familiares y comunidad científica a detectar sus posibles desencadenantes o factores agravantes, tanto ambientales como alimentarios. A lo largo de nuestra experiencia probablemente se nos haya sugerido por parte de algunos padres la posible relación de algún alimento o grupo de alimentos con los brotes que padece su hijo, pudiendo generarnos dudas sobre la necesidad o conveniencia de realizar dietas de exclusión en dichos casos.
Para intentar responder a la pregunta sobre la posible implicación de los alimentos o el beneficio de determinadas dietas en la evolución de la dermatitis atópica, se ha publicado una revisión sistemática de la literatura médica que comprende hasta julio 2016 (Lim et al. The role of elimination diets in atopic dermatitis -a comprehensive review. Pediatric Dermatology 2017; 34:516-527). Los autores han agrupado los estudios según el tipo de dieta utilizada y las características de pacientes (sensibilizados o no sensibilizados a los alimentos). La metodología de los estudios es variable , lo que hace difícil obtener conclusiones claras, siendo la mayoría no controlados con placebo y con resultados contradictorios. Teniendo en cuenta solo aquellos con nivel I de evidencia, sí se detecta una mejoría en la dermatitis atópica en pacientes con alergia confirmada mediante provocación oral doble ciego controlada con placebo, teniendo en cuenta tanto reacciones inmediatas como tardías. No hay datos que apoyen aconsejar dietas de eliminación estrictas de varios alimentos en pacientes con dermatitis atópica no alérgicos a los alimentos.
Teniendo en cuenta estos resultados solo deberían eliminarse los alimentos a los que el paciente se ha confirmado alérgico. La evitación de dichos alimentos no ofrece ninguna duda en el caso de las reacciones inmediatas, pero varios de los estudios de la referida revisión incluyen también las respuestas tardías, y con frecuencia no se especifican los criterios de positividad tenidos en cuenta en las prueba de exposición oral con el alimento. Hay que recordar que, según recomendaciones de la EAACI (Allergy 2007; 62: 723-728) para evaluar el empeoramiento de la dermatitis atópica por un alimento deben realizarse dietas de exclusión con el mismo durante al menos 4-6 semanas y en caso de mejoría, reintroducirlo a continuación para detectar, mediante datos objetivos (SCORAD), el empeoramiento o no de la dermatitis en los días siguientes a la prueba de exposición.
Por otro lado, la cada vez más amplia experiencia con la inmunoterapia oral con alimentos contradice la idea de que el alimento que provoca una reacción inmediata en el paciente también podría empeorar la dermatitis atópica ya que, entre los efectos adversos de este tipo de inmunoterapia no se describe, al menos como frecuente, el empeoramiento de la dermatitis atópica que padecen con cierta frecuencia estos pacientes .
De todo ello podría concluirse que, en los pacientes con dermatitis atópica, debe valorarse muy cuidadosamente la recomendación de una dieta de exclusión de uno o varios alimentos. No deberá indicarse si solo hay una sensibilización detectada mediante pruebas cutáneas en prick o determinación de IgE específica sino cuando exista una verdadera alergia al alimento, con una respuesta clínica inmediata o tardía que, en este último caso, requerirá de una dieta de exclusión durante varias semanas y la reintroducción del alimento bajo control del especialista, ante la eventualidad de una reacción inmediata por pérdida de tolerancia durante el periodo sin exposición oral al alimento.
Rosa García Rodríguez. Facultativa especialista de área del Hospital General Universitario de Ciudad Real. Comité de Alergia Infantil
XIII Curso de Patología Ocupacional Respiratoria
Adjunto le remitimos el programa definitivo del próximo XIII CURSO DE PATOLOGÍA OCUPACIONAL RESPIRATORIA, que el Servicio de Neumología del Hospital Universitario Vall d’Hebron organiza los días 2 y 3 de noviembre de 2009.
Descargar documento en PDF:
XIII Curso de Patología Ocupacional Respiratoria (3996 descargas )
El efecto de la leche horneada en la aceleración de la tolerancia a leche no horneada: ensayo clínico randomizado controlado
Recientemente se ha publicado un artículo que evalúa la posibilidad de que niños con alergia a proteínas de leche de vaca puedan tomar leche horneada.
Esmaeilzadeh H, Alyasin S, et al. The effect of Baked milk on Accelerating Unheated Cow´s Milk Tolerance: A Control Randomized Trial. Pediatr Allergy Immunol. 2018 Jul 20. doi: 10.1111/pai.12958.
Objetivo: valorar el efecto de añadir productos con leche horneada en la dieta de los pacientes con alergia a proteínas de leche de vaca (APLV) en la adquisición de tolerancia frente a este alimento.
Método: ensayo clínico randomizado en 84 pacientes (6 meses-3 años de edad) diagnosticados de APLV tolerantes a leche horneada en forma de muffin comprobada mediante prueba de exposición oral controlada (PEOC). Los participantes fueron divididos de manera randomizada en grupo de casos y controles ajustados por edad y sexo. A los pacientes del grupo activo se les solicitó consumir leche horneada en forma de muffin durante 6 meses y después consumir queso en forma de pizza durante otros 6 meses. El grupo control fue instruido para evitar estrictamente cualquier producto con contenido en leche durante 1 año. Se realizaron, antes y después del estudio, pruebas intraepidérmicas (PC), determinación de IgE específicas (IgEe) (ImmunoCAP) frente a leche, caseína y betalactoglobulina. Además, aquellos en el grupo activo que toleraron satisfactoriamente los productos horneados durante el estudio y todos aquellos participantes del grupo control, llevaron a cabo una PEOC para evaluar la tolerancia a leche fresca al final del estudio.
Resultados: se observó al final de periodo del estudio de 1 año, que el 88.1% (37/42) de los pacientes del grupo activo y 66.7% (28/42) del grupo control desarrollaron tolerancia a leche fresca (p: 0.018). Los resultados de las PC e IgEe mostraron un descenso significativo en el grupo activo. Los niveles iniciales de IgEe no pudieron predecir la tolerancia a leche fresca en ninguno de los dos grupos.
Conclusión: la introducción de productos horneados en la dieta de los pacientes con APLV puede acelerar la tolerancia a leche fresca en estos pacientes. La IgEe frente a leche, caseína y betalactoglobulina no predicen la tolerancia a leche fresca.
Este estudio muestra que, independientemente de que aquellos pacientes que toleran la leche horneada pudieran ser pacientes con APLV de mejor pronóstico, la ingesta de productos horneados acelera la tolerancia frente a leche fresca.
Eva Mª Lasa Luaces. Médico Adjunto de la Unidad de Alergología Infantil (Sº Alergologái). Hospital Universitario Donostia. San Sebastián. Comité de Alergia Infantil SEAIC.
¿Puedo hacerme el estudio de alergia a fármacos si estoy dando lactancia materna?
El estudio de alergia a fármacos es un procedimiento complejo, que incluye una historia clínica alergológica detallada y la realización de pruebas alergológicas como las pruebas in vivo, aquellas que se realizan en el paciente, y las pruebas de laboratorio.
Las pruebas de laboratorio requieren de una muestra de sangre, por lo que no representan un riesgo para los pacientes ni en este caso para mujeres en periodo de lactancia.
Las pruebas in vivo incluyen la realización de tests cutáneos y de la prueba de exposición, que consiste en la administración controlada del fármaco sospechoso. Sin embargo, aunque estas pruebas se realizan según los estándares de seguridad y por personal con experiencia, no están exentas de riesgos y existe la posibilidad de que la paciente presente una reacción alérgica que precise de tratamiento para su resolución. En este sentido, la mayoría de los antihistamínicos modernos (como loratadina, desloratadina o fexofenadina) son seguros durante la lactancia, ya que pasan a la leche en cantidades mínimas. Los corticoides, en dosis bajas, también son compatibles. La adrenalina, aunque puede pasar a la leche y no se conocen del todo sus efectos en el bebé, es un medicamento vital en caso de anafilaxia, por lo que su uso está plenamente justificado. Si se necesita administrarla, lo que se recomienda es suspender temporalmente la lactancia.
Dado que el diagnóstico de confirmación de alergia en ocasiones requiere de su administración, no debería realizarse si el fármaco a estudiar tiene la contraindicación durante la lactancia materna.
En conclusión, sí es posible realizar un estudio de alergia a medicamentos durante la lactancia. Lo fundamental es que el procedimiento lo valore y supervise su alergólogo, y que se tomen las precauciones necesarias para garantizar tanto su seguridad como la del bebé.
Esther Barrionuevo
Especialista en Alergología
Hospital Regional Universitario de Málaga
Reuniones científicas
Reuniones y actividades científicas
DICIEMBRE 2025
Inmunoterapia Update 2025. 5 y 6 de diciembre de 2025. Organiza: Fundaler.
- Actualizaciones en inmunoterapia con alérgenos (mecanismos inmunológicos, estandarización, biomarcadores, diagnóstico molecular, seguridad y aplicaciones clínicas).
- Objetivo: Promover la actualización científica y el intercambio académico en la región.
- Presencial y online. 5 y 6 de diciembre de 2025
- Inmunoterapia UpDate diciembre 2025(135 descargas)
FEBRERO 2026
ALERGOARAGÓN. XXVIII Reunión Anual de la Asociación Aragonesa de Alergología: "Debates sobre Alergología". Del 22 al 25 de febrero de 2026
- Sallent de Gallego, Huesca. Del 22 al 25 de febrero de 2026
- Tríptico AlergoAragón 2026(110 descargas)
- Boletín AlergoAragon 2026(102 descargas)
¿Qué podemos esperar de la vacuna para la alergia al cacahuete?
La alergia al cacahuete es una alergia grave y a menudo persistente que, en la mayoría de los casos, se mantiene hasta la vida adulta. Los contactos accidentales con cacahuete o alimentos que lo contienen pueden dar lugar a reacciones alérgicas graves e incluso anafilácticas, que pongan en riesgo la vida del paciente. De hecho, la primera causa de muerte por anafilaxia en pacientes adolescentes a nivel mundial, es la alergia a cacahuete.
Hasta ahora, el único tratamiento disponible era la dieta de evitación, eliminando tanto el cacahuete como sus trazas, así como los alimentos que lo contienen de la dieta del paciente. Cantidades tan pequeñas como 0,05 gramos de cacahuete pueden desencadenar reacciones alérgicas en algunos pacientes con alergia a este alimento.
Por tanto, el seguimiento de una dieta de exclusión es un proceso complicado que disminuye la calidad de vida de los pacientes con alergia a cacahuete, puesto que la industria alimentaria actual, lo utiliza en numerosos productos envasados, especialmente dentro del campo de la repostería, salsas y alimentos pre-cocinados.
Por todo ello, en los últimos años, diferentes grupos de investigación han desarrollado diversos ensayos clínicos para conseguir una vacuna frente a la alergia al cacahuete que permita modificar el curso clínico de esta enfermedad. La inmunoterapia o vacuna para la alergia al cacahuete, consiste en la administración por vía oral, sublingual o epicutánea, de cantidades crecientes del alimento hasta conseguir que el paciente no reaccione a la ingestión del mismo.
El principal inconveniente que detectan los autores de los diversos trabajos de la inmunoterapia con alimentos², es que, al finalizarlos, no conseguimos una tolerancia real del alimento, sino una desensibilización al mismo. Es decir, los pacientes mientras realizan el tratamiento, pueden tolerar dosis mayores de cacahuete que antes de la inmunoterapia. Con esta vacuna el organismo desarrolla anticuerpos bloqueantes de la respuesta alérgica, pero en el momento en que se suspende, el paciente vuelve a la situación basal, pudiendo volver a sufrir reacciones alérgicas tras la ingestión de cacahuete.
Esta observación es compatible con las conclusiones de un grupo de investigadores del Reino Unido, para quienes esta inmunoterapia realmente no cura la alergia al cacahuete, sino que proporciona un grado de protección frente a la misma. Es decir, mientras el paciente lleva a cabo la inmunoterapia con cacahuete, si tiene un contacto accidental con el alimento, será necesaria una dosis mayor del alimento para inducir la misma respuesta alérgica³.
Por todo ello, la inmunoterapia con cacahuete no busca sólo desensibilizar al paciente, sino modificar la respuesta de su sistema inmune, para conseguir desviar el fenotipo alérgico del paciente hacia una verdadera tolerancia inmunológica. En este sentido, en nuestro país, el primer ensayo autorizado por la Agencia Española del Medicamento fue el desarrollado por la Clínica Universidad de Navarra y el Complejo Hospitalario de Navarra (CHN). La vacuna, desarrollada por la compañía biotecnológica InnoUp Farma y dirigido por las Drs. Tabar y Ferrer, pretende modificar el sistema inmunológico para superar la alergia a cacahuete en un tiempo determinado. La nueva vacuna INP20 es un preparado de nanopartículas de extracto de cacahuete capaces de actuar a nivel celular. Al ser nanopartículas, tras ser ingeridas, su pequeño tamaño evita provocar una respuesta alérgica, consiguiendo llegar hasta las células T, un tipo de células inmunitarias, y regular su activación hacia un fenotipo T regulador, no alérgico. De este modo, el sistema inmune no reconoce como extrañas a las proteínas del cacahuete y éstas se convierten en toleradas por el organismo4.
Se requieren, por tanto, más estudios con un número mayor de pacientes, para una mejor comprensión de los mecanismos inmunológicos subyacentes en la alergia grave al cacahuete, y conseguir así, una vacuna lo más eficaz posible que nos ayude a mejorar el pronóstico y manejo de esta enfermedad alérgica.
Dra. Marta Reche Frutos. Hospital Universitario Infanta Sofía de Madrid. Comité de Alergia Infantil.
Bibiliografía
- Infosalus (30/10/2019).Vacuna para la alergia al cacahuete, ¿qué podemos esperar? Disponible en: https://www.infosalus.com/nutricion/noticia-vacuna-alergia-cacahuete-podemos-esperar-20191030082941.html
- Gray C. L. Current Controversies and Future Prospects for Peanut Allergy Prevention, Diagnosis and Therapies. J. Asthma Allergy 2020; 13: 51–66
- Francis O. et al. Effect on age on clinical and immunologic efficacy of peanut sublingual Immunotherapy. JACI 2021, Vol 147, Issue 2, suplement AB 164, February 01,2021. DOI:https://doi.org/10.1016/j.jaci.2020.12.585.
- De Souza Reboucas J. Nanoparticulate Adjuvants and Delivery Systems for Allergen Immunotherapy. J Biomed Biotechnol. 2012;2012:474605. doi: 10.1155/2012/474605.
Curso Patología Ocupacional
Estimados socios,
Os adjuntamos información del Programa de XIX Curso de Patología Ocupacional Respiratoria que tendrá lugar el día 2 de Noviembre en el Salón de Actos del Hospital Universitario Vall d’Hebrón. Podéis consultar el programa, por si fuera de vuestro interés.
Un cordial saludo,
Darío Antolín
Secretario de la Junta Directiva de la SEAIC
![]() Programa XIX Curso de Patología Ocupacional (1948 descargas )
Programa XIX Curso de Patología Ocupacional (1948 descargas )
Mª Teresa Caballero premiada con el «For HAE Patient Award» 2019
La doctora M.ª Teresa Caballero Molina, facultativa Especialista de Área del Servicio de Alergología del Hospital Universitario La Paz de Madrid, jefe del Grupo U754 del Centro de Investigación Biomédica en Red de Enfermedades Raras (CIBERER) y miembro del comité de inmunología de la Sociedad Española de Alergología e Inmunología Clínica, ha sido distinguida con el Premio Internacional “For HAE (Hereditary Angioedema) Patient Award” otorgado por el Comité Científico del “11th C1-inhibito Deficiency and Angioedema Workshop” durante la gala celebrada el pasado 23 de mayo en Budapest (Hungría)
Convocatoria de FEA en Alergología
Estimados socios:
Nos llega información a la SEAIC de la convocatoria pública para provisión temporal de puesto de FEA de Alergología en el Hospital Regional Universitario de Málaga, que se ha hecho pública el dia 24/01/2014. El plazo es de 20 días.
Podeis acceder al enlace con todas las condiciones desde aquí.
Un cordial saludo
Dr. Pedro Ojeda
Secretario de la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica
Ventajas del diagnóstico molecular frente a Ses i 1 y test de activación de basófilos en el diagnóstico de alergia a sésamo.
La prevalencia de alergia a sésamo (Sesamum indicum) se está incrementado a nivel mundial, en buena parte debido al uso cada vez mayor de esta semilla como parte de la dieta Mediterránea.
Se estima que la incidencia de alergia a sésamo en EEUU es del 0,2% (1). En 2021 se hizo pública una actualización legislativa referente a la declaración del sésamo como alérgeno y a la obligatoriedad de etiquetarlo en los productos que se exporten a EE.UU.
Además de las semillas de sésamo, en alimentación se emplea su aceite como saborizante y decorativo de las comidas preparadas. Puede encontrarse sésamo en margarinas, productos de panadería y bollería, chips, galletas y otros productos de aperitivo, comidas preparadas, etc. Además, la exposición a sésamo puede pasar inadvertida en la medida en que se utiliza también para la elaboración de perfumes, cosméticos, lubricantes, insecticidas o fungicidas.
El aceite de sésamo se ha empleado incluso como disolvente para inyecciones intramusculares, fomentos, emulsiones, suspensiones farmacológicas y preparaciones oftálmicas (3).
En 2005 se aprobó en nuestro país el Real Decreto 2220/2004 en el que se obligaba a que en el etiquetado de los alimentos se informase de la presencia de 12 alérgenos, ampliado a 14 en 2006. El actual reglamento Europeo, en vigor desde el 13 de diciembre de 2014, obliga a que no solo los productos envasados informen de la presencia de alérgenos, sino también los distribuidos en bares, hospitales, restaurantes, colegios y los vendidos a granel y a distancia.
La legislación actual debería contribuir a reducir el potencial riesgo de reacciones anafilácticas tras exposiciones inadvertidas a sésamo y al mismo tiempo incrementar las pruebas de detección de trazas del mismo en los alimentos.
Por tanto, el incremento en el consumo de productos derivados de sésamo y la frecuencia de reactividad cruzada de esta semilla con frutos secos, hace que sea fundamental diferenciar entre individuos sensibilizados, pero tolerantes, de los verdaderamente alérgicos.
Goldberg y cols. (2) evaluaron las ventajas del uso combinado del diagnóstico molecular (IgE frente a Ses i 1, albumina 2S, alérgeno mayoritario del sésamo) y del test de activación de basófilos (TAB) en una cohorte de 42 pacientes con sospecha de alergia a sésamo, con el fin de minimizar el número de pruebas de exposición oral .
Estas pruebas diagnósticas fueron validadas mediante prueba de exposición oral en todos los pacientes excepto en 1 que había presentado una reacción anafiláctica que requirió ingreso hospitalario en los 9 meses previos al estudio alergológico.
Se realizaron pruebas cutáneas con un extracto de sésamo de alta concentración proteica (100 mg/mL), determinaciones de IgE sérica específica frente a extracto completo de sésamo y frente a Ses i 1 (ImmunoCAP, Thermo Fisher Scientific) (niveles por debajo de 0,1 KU/L se consideraban negativos). Para el TAB se utilizaron CPA anti CD63 para detectar activación de basófilos (pacientes con menos del 10% de basófilos expresando CD63 en su superficie eran considerados no respondedores).
El 64% (27/42) de los pacientes fueran considerados alérgicos a sésamo, bien por una prueba de exposición oral controlada positiva (26), o por el antecedente de una reacción grave documentada tras su ingestión (1). La dosis umbral para la prueba de exposición fue de 120 mg de media de proteína de sésamo. Los síntomas mayoritariamente referidos fueron gastrointestinales (56%), respiratorios (41%) y cutáneos (37%). El tratamiento con adrenalina fue necesario en el 15% (4/26) de los pacientes. Respecto a la gravedad de la reacción, el 41% experimentaron una reacción grado 1, el 7% grado 2 y el 52% grado 3, sin que se hubiese ninguna reacción grado 4.
Se evaluó la precisión de las 4 pruebas (IgE frente a Ses i 1, IgE frente al extracto completo de sésamo, TAB y prick test con un extracto altamente concentrado de sésamo), para el diagnóstico de alergia a sésamo. La media de IgE frente a Ses i 1 de los pacientes alérgicos fue de 6,8 kUA/L (1,8-39) vs 0,85 kUA/L (0-1,2) en los no alérgicos (p=0,0001). El TAB-CD63 fue del 56% vs 1,6% (p=0,0001) y el prick test fue de 11 mm (10-15 mm) vs 6 (4,5-11) (p=0,0008) para los alérgicos comparado con los no alérgicos respectivamente.
El análisis de la curva ROC de cada una de estas pruebas proporcionó unos niveles de precisión diagnóstica (AUC) de 0,87+/- 0,07 para el TAB, 0,88+/-0,05 para la IgE frente a Ses i 1; 0,84+/-0,06 para la IgE frente al extracto completo de sésamo y 0,82+/-0,07 para el prick test.
El uso INDIVIDUAL de la IgE frente a Ses i 1 utilizando el punto de corte de 2,01 KU/L (valor predictivo positivo (VPP) del 95%) condujo al diagnóstico en 21 de los 42 pacientes, con 1 falso positivo. Un abordaje dual clasificando al paciente como alérgico (punto de corte > 2,01 KU/L, con un VPP del 95%) y no alérgico (punto de corte < 0,27 KU/L correspondiente a una sensibilidad del 100%), permitía clasificar correctamente a 20 pacientes en alérgicos (verdadero positivo) y 6 no alérgicos (verdadero negativo). Quince pacientes no pudieron ser clasificados en base a este abordaje.
Entre los pacientes alérgicos, la determinación de IgE frente a Ses i 1 se correlacionaba con los resultados del TAB pero no con los del prick. Por tanto, los autores estudiaron un abordaje conjunto de ambas pruebas utilizando el punto de corte del 95% de sensibilidad para cada una de ellas y clasificando a los pacientes como alérgicos si tenían las 2 pruebas positivas y no alérgicos si tenían las 2 negativas. En caso de disparidad entre ambas, los pacientes eran sometido a una prueba de exposición.
Utilizando ambas pruebas, se obtuvo una clasificación correcta para 25 de los 27 pacientes alérgicos con un VPP del 93%.
A pesar de las limitaciones del estudio, el uso conjunto de la determinación serológica de Ses i 1 y el TAB podría ser útil para el diagnóstico de alergia a sésamo, obviando la prueba de exposición y los riesgos que ésta conlleva en un alto porcentaje de pacientes. No obstante, antes de su incorporación en la práctica clínica, deberían realizarse estudios prospectivos con un mayor número de pacientes para validar estos hallazgos en diferentes poblaciones.
Sandra Blanco Bermejo. Hospital Universitario Infanta Elena (Valdemoro). Comité de Alergia Infantil
Bibliografía:
- JB Ziegler et al. Sesame: an increasingly popular Word and common food allergen. J Allergy Clin Immunol Pract 2020;8(5):1689-1691.
- MR Golberg et al. Combinatorial advantage of Ses i 1-specific IgE and basophil activation for diagnosis of sesame food allergy. Pediatr Allergy Immunol 2021:32:1482-1489.
- Steinman H. Legumes, Nuts and Seeds. Allergy, which allergens? ImmunoCAP Phadia 2008.
Autores de la Web
-. Arantza Vega Castro [ Alergóloga]
Hospital Universitario, Guadalajara
-. Comité de Alergia a Himenópteros de la Sociedad Española
de Alergología e Inmunología Clínica
La Prof. Torres, primera presidenta española de la EAACI
La Academia Europea de Alergia e Inmunología Clínica (EAACI) ha elegido como presidenta a la Prof.ª María José Torres, jefa de Servicio de Alergología del Hospital Regional Universitario de Málaga. Su nombramiento abre las puertas a la SEAIC a participar en nuevas iniciativas europeas.
Alergólogos celebran el primer servicio de alergología en Baleares
Tras más de una década de peticiones por parte de las diferentes juntas directivas de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), los alergólogos se congratulan de la creación del primer servicio de alergología de las Islas Baleares.
- Se ha contratado a tres Alergólogos en la Sanidad Pública balear, concretamente en el Hospital Universitario Son Espases.
- Ante la falta de este Servicio, los pacientes alérgicos en Baleares sufrían una inequidad asistencial en relación con los ciudadanos que residían en el resto de las autonomías.
- Los doctores José María Olaguibel, Joaquín Sastre, Antonio Valero, Ignacio Dávila, César Alías, Ana Elices y Alberto Oehling han sido clave en la consecución de este gran hito.
![]() Alergólogos celebran el primer servicio de alergología en Baleares (2181 descargas )
Alergólogos celebran el primer servicio de alergología en Baleares (2181 descargas )
Importancia de la correcta identificación del niño con anafilaxia en Urgencias pediátricas
La mayoría de las guías nacionales e internacionales de anafilaxia recomiendan a nuestros pacientes acudir a urgencias después de un episodio de anafilaxia, independientemente de que se hayan tratado o no.
La puerta de entrada de todos ellos en Urgencias es el triaje. Allí, el personal, habitualmente de enfermería, decidirá en pocos minutos, cuándo, quién y donde serán atendidos. En esto consiste la priorización o triaje.
Todos sabemos que la anafilaxia es una reacción de hipersensibilidad potencialmente mortal y que por ello requiere el máximo nivel de prioridad. Sin embargo, los pocos datos disponibles muestran que estos pacientes no se identifican correctamente, reciben una prioridad menor que la merecen y reciben tratamiento tarde, con riesgo de empeorar su pronóstico.
Hasta la fecha, los datos disponibles acerca de la priorización del paciente con anafilaxia se han limitado a hospitales seleccionados y a sistemas de triaje específicos.
Desde el Comité de Alergia Infantil de Seaic, nuestro objetivo ha sido conocer y describir la priorización que reciben los niños con anafilaxia en España. Este es el primer estudio que revisa la priorización de la anafilaxia pediátrica más allá de un solo centro, superando las barreras de los múltiples sistemas de triaje existentes en España. Los participantes en el estudio trabajan en 36 hospitales de 12 comunidades autónomas distintas. Su conocimiento acerca de que anafilaxia es una emergencia que merece atención médica inmediata es correcto. Sin embargo, su aplicación práctica no lo es al analizar la prioridad que recibirían casos reales. Asi, los niños con anafilaxia probablemente son identificados de forma incorrecta en los servicios de urgencias pediátricas en España, lo que puede empeorar su pronóstico.
La anafilaxia debería identificarse en triaje para garantizar un tratamiento precoz y adecuado.
Los alergólogos podemos ayudar a mejorar el triaje del niño con anafilaxia por nuestro conocimiento acerca de sus peculiaridades, variedades en la presentación clínica, ausencia de datos patognomónicos, y porque aportamos un punto de vista que complementa la visión del especialista en Urgencias.
“Anaphylaxis must be suspected in triage. Triage advice regarding anaphylaxis identification should be included in anaphylaxis guidelines”
J Investig Allergol Clin Immunol 2025; Vol. 35(4)(enlace a la versión del artículo) doi10.18176_jiaci.1064.pdf
Esozia Arroabarren Aleman. Servicio de Alergología del Hospital Universitario de Navarra. Comité de Alergia Infantil de la Sociedad Española de Alergia e Inmunología Clínica
¿Cómo influyen las infecciones por virus en las reacciones a antibióticos en niños?
Aunque las infecciones más conocidas en la infancia y potencialmente graves son el sarampión, las paperas, la varicela y la rubeola, gracias a las vacunaciones periódicas mediante el calendario vacunal, están prácticamente erradicadas en los países que de forma regular siguen estas recomendaciones. Habitualmente, las infecciones más comunes por virus suelen ser leves y se resuelven satisfactoriamente en la mayoría de los casos.
El sistema inmunológico de los niños está en desarrollo durante la infancia y, debido a la alta exposición en guarderías y colegios, frecuentemente desarrollan infecciones que pueden durar más de los periodos típicos que suelen ser otoño e invierno, e incluso pueden aparecer varias veces al año.
Entre estas está la gripe, también conocida como influenza estacional, el resfriado común, la gastroenteritis, la enfermedad boca-mano-pie, conjuntivitis, faringoamigdalitis, y en algunos casos, particularmente en niños menores de dos años, la bronquiolitis. Los síntomas típicos que pueden aparecer en estos cuadros infecciosos son tos, dolor de garganta, congestión nasal, malestar general, fiebre que puede llegar a ser alta, y menos frecuentemente manifestaciones gastrointestinales.
Generalmente el tratamiento es paracetamol y/o ibuprofeno que alivian el dolor y el malestar general y controlan la fiebre. Para la mayoría de los casos no hay tratamientos antivirales específicos, aunque a veces se prescriben o auto consumen antibióticos, a pesar de que estos solo están indicados en infecciones bacterianas.
En el curso del tratamiento con antibióticos durante una infección viral pueden aparecer manifestaciones cutáneas como eritema o enrojecimiento generalizado, exantema o urticaria (ronchas), que puede estar acompañadas de edema (hinchazón), y más raramente manifestaciones en las mucosas. Generalmente estos síntomas aparecen tras varios días de haber iniciado el tratamiento antibiótico, aunque a veces pueden suceder tras un periodo más corto de tiempo, incluso en menos de 24 horas. En la mayoría de estos casos se interrumpe el tratamiento con antibióticos y las manifestaciones cutáneas desaparecen en poco tiempo. En la mayoría de los casos, una vez que se ha resuelto la infección viral, los niños que toman de nuevo el antibiótico por alguna otra indicación lo toleran sin problema.
En cualquier caso, toda manifestación cutánea o de otro tipo que aparezca cuando se toman antibióticos en el curso de una infección viral, una vez resuelta, debería ser evaluada por un alergólogo para verificar que realmente el niño afectado no es alérgico. En muchos casos, de no realizarse esta valoración, se considera erróneamente el caso como alérgico con los consiguientes perjuicios que esto puede tener.
Natalia Blanca
Servicio de Alergia
Hospital Universitario Infanta Leonor, Madrid



