resultados de la búsqueda: profesionales/aviso-importante/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/cme-jiaci/inicio/wwwww
PICADURAS Y MORDEDURAS DE ANIMALES INVERTEBRADOS TERRESTRES Y MARINOS
Algunos invertebrados frecuentes en nuestro medio pueden producir picaduras o mordeduras en el ser humano, como mecanismo defensivo. Principalmente la ejercen sobre la piel y pueden inyectar diferentes sustancias tóxicas propias de cada uno de ellos. Su identificación es muy importante para poder establecer el tratamiento adecuado y las medidas preventivas de cara a futuras picaduras.
Los animales que con más frecuencia producen este tipo de lesiones son los siguientes:
-Insectos: Himenópteros (avispas, abejas y abejorros), dípteros (moscas y mosquitos) y lepidópteros (orugas).
– Arácnidos: Arañas, escorpiones y garrapatas.
– Quilópodos (ciempiés): Escolopendra.
– Medusas.
– Algunos peces: Rayas.
Vamos a explicar algunas características de los que no son himenópteros.
DÍPTEROS
Las picaduras de mosquitos suelen extraer sangre e inoculan veneno de la saliva. La mayoría de las reacciones son locales y leves y se caracterizan por una pápula de aparición inmediata rodeada de enrojecimiento, que alcanza su máxima intensidad a los 20 minutos. Puede seguir una reacción tardía a las 24-36 horas que desaparece en unos 7-10 días. A veces, algunas de estas reacciones locales pueden ir asociadas a la aparición de vesículas o ampollas. Con mucha frecuencia las picaduras son múltiples. El tratamiento consiste en utilizar lociones contra el picor y antihistamínicos orales. En el caso de viajar a países tropicales es muy importante utilizar repelentes en la ropa. De forma muy excepcional puede haber reacciones generalizadas, que incluyen urticaria y muy raramente anafilaxia. En este último caso sería muy conveniente descartar otras enfermedades relacionadas con la alergia, como es la mastocitosis.
LEPIDÓPTEROS
Las picaduras de orugas suelen ser por contacto directo del insecto o por dispersión en el aire de algunos fragmentos procedentes de los árboles donde se encuentran, como es el caso de la procesionaria del pino (Thaumetopoea pityocampa). Suelen producir reacciones muy pruriginosas en las que luego aparecen lesiones papulosas y enrojecidas por el rascado.
ARAÑAS
El veneno de las mordeduras de arañas tiene componentes que pueden desintegrar a los glóbulos rojos, a determinadas proteínas o afectar al sistema nervioso. La mayoría de las especies distribuidas por España solo suelen causar dolor y molestias locales. Solo la denominada viuda negra (Latrodectus tredecimguttatus) puede producir una toxicidad generalizada del sistema nervioso, con espasmos en niños o ancianos.
ESCORPIONES
El escorpión más común de toda la península ibérica se llama Buthus occitanus. La picadura suele ser en el pie o en las manos al levantar piedras donde se cobijan. Suele haber un intenso dolor local, con un edema progresivo en la zona de la inoculación y alrededor de ella. Los síntomas suelen empezar de forma inmediata y alcanzan su máxima intensidad aproximadamente a las 5 horas. El tratamiento consiste en limpiar la picadura con antisépticos y tratar el dolor con analgésicos. En el caso de dolor muy importante, se debe infiltrar la picadura con anestésicos locales o utilizar opiáceos para controlarlo. Se puede considerar administrar profilaxis antitetánica.
GARRAPATAS
Son arácnidos que se alimentan de sangre. Las reacciones más habituales tras su picadura suelen consistir en dolor local, edema y picor en el punto de anclaje de la garrapata. Si no se extrae correctamente, pueden aparecer cuadros alérgicos de tipo anafiláctico o bien parálisis tóxica, por lo que es muy importante su manejo y retirada. También pueden ser transmisoras de infecciones. Además, la mordedura de garrapata puede generar de forma indirecta alergia a las carnes rojas, a las gelatinas o al medicamento Cetuximab, que se utiliza para tratar algunos tipos de cánceres. Esto se conoce como el síndrome de alergia a alfa-gal y se genera por la semejanza entre algunas proteínas (reactividad cruzada). El alfa-gal es una molécula de tipo oligosacárido que está en los mamíferos no primates y puede producirse una sensibilización a esta a través de la picadura de una garrapata. Con frecuencia, esta reacción incluye anafilaxias tardías tras haber comido carnes de mamíferos o gelatinas o después de haber recibido el Cetuximab.
ESCOLOPENDRAS
Las mordeduras suelen ser venenosas. Las escolopendras se encuentran por todo el mundo, principalmente en climas cálidos. Se les puede encontrar entre la corteza de los árboles o debajo de las piedras, e inyectan el veneno a través de dos colmillos en la zona bucal. Sus mordeduras son muy dolorosas, con dos punciones hemorrágicas, edema e inflamación local y, en ocasiones, con necrosis en el área afectada.
MEDUSAS
Estos invertebrados marinos tienen tentáculos largos donde se encuentran los nematocistos, que son una especie de cápsulas rellenas de veneno dotadas de un filamento en forma de arpón. En una sola picadura se descargan miles de éstos, lo que explica su gran efecto. La mayoría de las medusas solo causan síntomas locales, con dolor y/o ardor intenso en la zona de la picadura seguido de lesiones lineales con la impronta de los tentáculos. En casos más graves aparecen vesículas, equimosis y necrosis cutánea. Las manifestaciones generalizadas incluyen debilidad, náuseas, cefaleas, mialgias, alteraciones cardiacas o pulmonares. Los casos mortales son poco frecuentes. El tratamiento de las reacciones locales leves consiste en evitar la fricción en la zona, eliminar los restos de los tentáculos que puedan quedar adheridos, aclarar con agua salina y sumergir la zona afectada en agua caliente para aliviar el dolor.
RAYAS
Las rayas son un tipo de pez que poseen una cola en forma de látigo. Cuando una persona se adentra en aguas poco profundas y pisa una de ellas, el animal, como mecanismo de defensa, reacciona curvando su cola hacia arriba y hacia adelante, incrustando el aguijón y liberando el veneno. En general, la herida que produce la púa es irregular y sangra abundantemente. El dolor es inmediato e intenso y va disminuyendo gradualmente en un periodo de 6 horas a 2 días. La mayoría de las personas que sufren este tipo de herida manifiestan desvanecimiento, debilidad, náuseas y ansiedad por la intensidad del dolor. El tratamiento consiste en eliminar los residuos si los hay, aclarar con agua salina, inmersión en agua caliente para alivio del dolor, medicación analgésica si precisa y cura de la herida abierta.
Bibliografía: Comité de Alergia a Himenópteros de la SEAIC. Picaduras y mordeduras de invertebrados terrestres (insectos, arañas, garrapatas y ciempiés) y marinos (medusas y peces). En: Alergia a Himenópteros: Recomendaciones y algoritmos de práctica clínica de la Sociedad Española de Alergología e Inmunología Clínica. Actualización. Majadahonda (Madrid): ERGON; 2021. 41-50. ISBN: 978-84-18576-24-9
Jesús Macías Iglesias
Médico Especialista en Alergología
Miembro del Comité de Alergia a Himenópteros y Mastocitosis de la SEAIC
LA ATOPIA COMO PRIMERA MANIFESTACIÓN DE ERROR INNATO DE LA INMUNIDAD
Es importante iniciar por definir que es un error innato de la inmunidad (EII) siendo un grupo de enfermedades causadas por defectos genéticos que generan disfunción inmunitaria. 1
La alergia como manifestación inicial de EII se reporta con una media de hasta el 8 % de los pacientes con diagnostico de errores innatos de la inmunidad variando entre 5 al 25 % y se ha observado un retraso en el diagnóstico de hasta 6 a 10 años, las característica que comparte estos pacientes suele ser la triada típica de la alergia presentado eosinofilia+ igE elevada + Eccemas, por ende estos paciente suele debutar con diagnósticos en un mayor porcentaje de dermatitis atópica en un 21.38% asociadose principalmente inmunodeficiencias combinadas como síndrome de hiper Ig-E (HIES), la deficiencia de DOCK 8, el síndrome de Omenn (OS) y el síndrome de Wiskott-Aldrich (WAS). Sin embargo, otros estudios reportan una mayor asocia con alergia a nivel de vías respiratorias relacionándose con el asma bronquial hasta el 46.90%, en cuanto a rinitis alérgica su frecuencia fue de 8.2 %, presentándose una mayor asociación en paciente con deficiencias en anticuerpos, y en especial con inmunodeficiencia selectiva de IgA. Las alergias alimentarias se presentaron en menor prevalencia (0.10%) y se asocia con inmunodeficiencia selectiva de IgA. 2
A nivel fisiopatológica se ha observado que en los pacientes con función normal de sistema inmune, las infecciones activan los linfocitos Th1 y Th2, estas infecciones también favorecen al desarrollo de los linfocitos Tregs, que ayudan mantener el equilibrio entre los Th1 y Th2, y prevenir sus efectos nocivos, en el caso de los pacientes con errores innatos de la inmunidad se observa que las linfocitos Tregs pueden estar ausentes o deficientes a nivel funcional, desencadenando una mayor activación de Th1 y Th2 y por ende una susceptibilidad mayor a desarrollar alergias o cuadros de autoinmunidad.
La asociación entre alergia y error innato de la inmunidad puede representar una alteración del equilibrio complejo dentro del sistema inmunológico de células efectoras y reguladoras, quizás también contribuida por diferencias en la colonización microbiana y patrones de infección, muy probablemente debido a falla de tolerancia, defectos de señalización del receptor de células T, falla de producción de interferón-gamma contrarregulador y exceso de producción de citocinas como IL-13 que interfieren con los péptidos antimicrobianos de la piel , así como alteración de la barrera cutánea. 3
- El aumento de la permeabilidad de la piel por el eccema lleva a que las células presentadoras de antígenos (CPA) cutáneas se expongan a mayores cantidades de antígenos ambientales habitualmente inocuos. Esto conduce a la sensibilización y la producción de citocinas proinflamatorias asociadas a Th2, lo que inicia en consecuencia la respuesta alérgica 4,5. La alteración de la barrera cutánea junto con la regulación negativa de los péptidos antimicrobianos protectores aumenta el riesgo de infección 5.
- Las citocinas proinflamatorias de tipo 2 también regulan negativamente la filagrina, una proteína importante para la integridad de la barrera cutánea, lo que aumenta la permeabilidad de la piel, permitiendo una mayor exposición a los antígenos y por ende una mayor respuesta inflamatoria 4,5
Los defectos a nivel de barrera cutánea y el desarrollo de dermatitis atópica en estos pacientes se relación con alteraciones en la barrera, defectos genéticos como la producción de filagrina, spink 5, anomalías del citoesqueleto; señalización aberrante del TCR; señalización interrumpida de citocinas; disminución de la diversidad del repertorio de células T y trastornos del desarrollo tímico; mecanismos efectores de células innatas; y trastornos metabólicos.
Es importante tener en cuenta que los pacientes con deficiencia selectiva de IgA pueden desarrollar un gran espectro de enfermedades desde ser asintomáticos a debutar con infecciones recurrente, enfermedades de autoinmunidad y enfermedades alérgicas hasta en el 13- 84%, en el caso de la patología alérgicas estas sueles ir disminuyendo con la edad. 6
Existen características con las cuales podemos sospechar de una probable asociación con errores innatos de la inmunidad :
- Biomarcadores elevados de TH2 (eosinofilia: 1500, IgE elevado: >2000 en los 3 primeros meses)
- Antecedentes familiares: Consanguinidad, antecedentes muertes tempranas familia.
- Cutáneo: disposición de eccemas en regiones poco frecuentes de neonatos, eritrodermia, ictositosis al nacimiento, alteraciones a nivel de dentición, alteraciones a nivel de tejido conectivo (hiperlaxitud). DOCK8: Eccemas severos predominantemente a nivel de zona de flexuras, facial, zona del pañal, liquenificaciones, infecciones virales.
- Hematológico: Pancitopenia, anemia hemolítica, purpura
- Infecciosos: Infecciones severas y recurrentes especialmente por CMV, EBV, HHV6 y patógenos de la familia Herspesviridae, candidiasis mucocutánea, eccema herpeticum.
- Gastroenterológico: falla de medro, diarreas y vómitos persistente
- Endocrinopatías: Diabetes tipo I, Tiroiditis autoinmune.
- Respiratorio: presencia de bronquiectasias, mala respuesta a tratamiento.
Sin embargo es importante tener en consideración que los niveles de IgE no siempre se correlacionan con cuadros de errores innatos de inmunidad, por lo que se debe descartar otras patologías que puedan elevar tanto IgE como eosinófilos entre estas tenemos diferentes causas como:
INFECCIOSAS
- Parásitos: Helmintos como Toxocaria, Strongyloides, Trichuris, Áscaris.
- Bacterias: Mycobacterium Tuberculosis
- Virales: CMV, VEB, VIH
ONCOLÓGICAS
- Gammapatías o síndromes paraneoplásicos
- Linfoma cutáneo de células T
- Enfermedad de Sézary
- Linfoma de Hodking y no Hodking
ENFERMEDADES INFLAMATORIAS
- Granulomatosis eosinofílica con poli angeítis (EGPA)
BIBLIOGRAFIA
1.Tangye, S.G.; Al-Herz, W.; Bousfiha, A.; Cunningham-Rundles, C.; Franco, J.L.; Holland, S.M.; Klein, C.; Morio, T.; Oksenhendler, E.; Picard, C.; et al. Human Inborn Errors of Immunity: 2022 Update on the Classification from the International Union of Immunological Societies Expert Committee. J. Clin. Immunol. 2022, 42, 1473–1507. [CrossRef] [PubMed]
- El-Sayed et al. World Allergy Organization Journal (2022) 15:100657 http://doi.org/10.1016/j.waojou.2022.100657
3.Sokol, K.; Milner, J.D. The overlap between allergy and immunodeficiency. Curr. Opin. Pediatr. 2018, 30, 848–854. [CrossRef] [PubMed]
4.Facheris, P.; Jeffery, J.; Del Duca, E.; Guttman-Yassky, E. The translational revolution in atopic dermatitis: The paradigm shift from pathogenesis to treatment. Cell. Mol. Immunol. 2023, 20, 448–474. [CrossRef] [PubMed]
- Lyons JJ, Milner JD. Primary atopic disorders. J Exp Med 2018; 215:1009–1022. 6. & Nelson RW, Geha RS, McDonald DR. Inborn errors of the immune system associated with atopy. Front Immunol 2022; 13:860821. This article provides a comprehensive overview of atopy in relation to IEIs.
- Boyarchuk, o. (2018). Allergic manifestations of primary immunodeficiency diseases and its . Asian journal of pharmaceutical and clinical research, 1-8.
Recomendaciones para un Verano seguro
Por fin llega el verano para disfrutar de unos días de ocio y descanso aprovechando el buen tiempo. Siempre pensamos en las vacaciones como el momento de viajar tanto a lugares nacionales como internacionales, de comer en restaurantes o bares fuera de nuestro domicilio y por supuesto de celebraciones y meriendas en reuniones familiares y fiestas.
Estas situaciones son de riesgo para las personas con alergia alimentaria, ya que puede ser más complicado la evitación de los alimentos a los que se es alérgico y porque, en ocasiones como las celebraciones, se suelen relajar las medidas de vigilancia. Así que nos gustaría daros una serie de consejos para poder disfrutar de los meses del verano sin sobresaltos ni sustos.
Desde los Comités de Alergia a Alimentos y de Alergia Infantil de la SEAIC queremos haceros llegar, tal y como hemos hecho en los últimos años, una serie de tips, recomendaciones y consejos:
1 – Usa la medicación de mantenimiento para el asma u otras enfermedades crónicas a diario sin olvidos.
Es importante no olvidaros de mantener el tratamiento que utilizáis a diario para enfermedades como son el asma bronquial, la dermatitis atópica, la esofagitis eosinofílica y/o la rinoconjuntivitis. Recordad que, si no mantenemos un buen control de estas enfermedades, sobre todo del asma bronquial, el riesgo de presentar una reacción alérgica alimentaria grave es mucho mayor, así que lleva siempre tu inhalador y/o medicación contigo y úsala a diario.
2 – No olvides tus informes y los protocolos de actuación recomendados.
Cuando vayas a viajar fuera de casa o en el caso de los niños, a campamentos de verano, lleva siempre contigo los informes médicos que indiquen qué tipo de alergia alimentaria tienes, qué alimentos debes de evitar y qué tratamiento se debe administrar si presentas una reacción alérgica. En los campamentos, los monitores deben tener formación para saber reconocer los síntomas de alergia y el tratamiento a administrar. Deben estar bien informados de a qué alimento tiene alergia cada niño, qué alimentos tolera, qué síntomas ha presentado en reacciones previas y saber reconocer de forma precoz una reacción potencialmente grave.
Si por algún motivo no dispones de un plan de tratamiento, existe un Protocolo de actuación ante reacciones alérgicas realizado por la Asociación Española de Personas con Alergia a Alimentos y Látex (AEPNAA), que está avalado por la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) y que se utiliza habitualmente como guía para el tratamiento de reacciones alimentarias en el ámbito escolar, el cual te dejamos a continuación: https://www.aepnaa.org/recursos/aepnaa/pdf/protocolo.pdf
Por supuesto, tampoco te olvides de llevar contigo tu tarjeta sanitaria, al igual que llevas contigo el DNI o el pasaporte y deberás solicitar la tarjeta sanitaria europea (TSE) cuando se vaya a viajar a países del territorio del Espacio Económico Europeo, Reino Unido o Suiza.
3 – Ten a mano tu medicación y teléfonos de contacto/emergencias siempre.
Es importante tener los contactos de los teléfonos de emergencias del lugar donde se viaja y llevar un botiquín preparado en el que incluyas toda la medicación que podrías necesitar en caso de presentar una reacción alérgica. Ten a mano siempre toda la medicación indicada en el informe médico de tu alergólogo (antihistamínicos, inhaladores bronquiales de acción rápida, corticoides orales …) y por supuesto ADRENALINA AUTOINYECTABLE.
No olvides que la adrenalina es el tratamiento específico y de primera línea en la anafilaxia, por lo que se debe conocer las situaciones en las que debe ser administrada y cómo hacerlo, además del lugar de administración, se recomienda que los pacientes y sus cuidadores practiquen regularmente cómo administrar la adrenalina y el resto de medicación para estar preparados en caso de una emergencia.
En el caso de los niños con alergia alimentaria es importante que haya dos personas responsables familiarizadas, esto se debe a que una sola persona puede estar ausente o incluso puede necesitar asistencia adicional durante una reacción alérgica. La presencia de dos cuidadores capacitados y conscientes de la situación aumenta las posibilidades de una respuesta rápida y adecuada ante una emergencia. La medicación necesaria, especialmente la adrenalina autoinyectable, debe estar accesible de forma rápida y el niño estar siempre acompañado y vigilado en caso de reacción.
Si se viaja en avión, tren o barco, puede solicitar a su alergólogo el Documento que acredita la necesidad de portar adreanlina autoinyectable en medios de transporte (https://www.seaic.org/documentos/adrenalina-en-medios-de-transporte) confeccionado por el Comité de Alergia a Himenópteros de la SEAIC en sus versiones en inglés, francés y español.
Comprueba que tu medicación no está caducada y revisa de vez en cuando el modo de empleo del autoinyector de adrenalina (puedes leerlo en el envase, pero recuerda no emplearlo si no es necesario, solo tienen un uso).
4 – Ten cuidado, especialmente cuando comas fuera de casa.
Sé muy cuidadoso y extrema las precauciones especialmente cuando comas fuera de casa, habitualmente las reacciones más graves ocurren fuera del hogar, principalmente en restaurantes, fiestas o reuniones.
Cuando comas en un restaurante, lee detenidamente la carta y ante la duda, pregunta directamente a los empleados sobre los ingredientes y/o si el plato que se va a consumir contiene aquello a lo que se es alérgico, antes de elegir la comida. Incluso se ha de comunicar que es preciso evitar la contaminación cruzada, ya que los alimentos pueden contaminarse con otros como en la utilización de planchas, batidoras, hornos, freidoras o incluso las superficies de cocinado de los alimentos… Además, nunca debes compartir comida ni los cubiertos con otras personas para evitar contaminación cruzada con otros platos. Estas recomendaciones son esenciales si tienes una alergia alimentaria muy sensible, con síntomas tras el contacto cutáneo con los alimentos a los que se es alérgico/a, o que incluso las trazas de éstos o la inhalación de los vapores de su cocinado, como es el caso de los algunos alérgicos a pescados, ya que el mínimo contacto puede tener consecuencias muy graves. En caso de viajes al extranjero es importante conocer el nombre de los alimentos a los que se tiene alergia en el idioma del país y en inglés, revisar siempre el etiquetado de los alimentos.
En general, las reacciones alérgicas a alimentos son causadas por nueve grupos de alimentos: cuatro de origen animal y cinco de origen vegetal. En países desarrollados, son ocho los alérgenos principales que deben ser declarados obligatoriamente en las etiquetas de los alimentos. Además, la normativa europea es más estricta, exigiendo la declaración de 14 alérgenos: cereales con gluten, crustáceos, moluscos, huevos, pescado, frutos de cáscara, altramuces, apio, mostaza, sésamo y sulfitos.
Finalmente, sólo queda desearos desde los Comités de Alergia a Alimentos y Alergia Infantil de la SEAIC un feliz y seguro verano libre de reacciones alérgicas.
Comunicado del Comité Nacional de Prevención del Tabaquismo
Se remite comunicado del Comité Nacional de Prevención del Tabaquismo
Madrid, 05 de Octubre de 2009
Estimado Presidente:
El motivo de mi carta solicitar tu atención sobre la situación en la que nos encontramos respecto a un aspecto de salud tan crucial, como es la protección de los ciudadanos frente al aire contaminado por el humo de tabaco en los espacios públicos cerrados.
Como bien sabes, recientemente la Ministra de Sanidad y Política Social, Trinidad Jiménez, ha manifestado en numerosas ocasiones el interés del Ministerio en avanzar en la política existente en el momento actual respecto a la regulación del consumo de tabaco en los espacios públicos. Concretamente, en relación con los destinados a la hostelería, ocio y restauración, se está produciendo una notable reacción a partir de las declaraciones de determinadas entidades cuyos intereses quedan muy distantes de la problemática de salud que supone la situación actual.
Desde el CNPT, estamos manifestando públicamente como las previsiones catastrofistas sobre el impacto de las prohibiciones de fumar en los negocios de la hostelería se han demostrado universalmente fallidos. Por este motivo, se han enviado cartas a todos los ministros del actual gobierno, miembros de las comisiones de Sanidad del Congreso y del Senado, Presidente del Gobierno, y líderes de los partidos de la oposición. Sería importante que el mismo mensaje y peticiones que estamos haciendo desde el CNPT se repitieran desde organizaciones como la que tú presides.
Si consideras oportuno adherirte a esta iniciativa, te adjuntamos los nombres y direcciones a los que puedes enviar tu carta, así como los argumentos referenciados que hemos utilizado por si estimas la idoneidad de utilizar parte o la totalidad de la misma.
Atentamente,Mª Ángeles Planchuelo Santos
Presidenta
Descargar el documento en PDF:
Los espacios sin humo ayudan a la economía y no perjudican a la hostelería (3030 descargas )
Profesionales de la sanidad actualizan sus conocimientos sobre las alergias a abejas y avispas
Fuente: http://www.eldecano.es
El Hospital Universitario de Guadalajara participa este martes, a través de la alergóloga Arantza Vega, en una charla que, bajo el título ‘Alergia a abejas y avispas: situación actual’, acercará a los asistentes cuestiones fundamentales sobre estos animales.
La cita comenzará a las 20:00 horas en el hotel Tryp de la capital, y cuenta con la colabroación de la Asociación de Apicultores de La Alcarria y demás Comarcas de Castilla-La Mancha (ASAPIA), cuyo secretario, Sergio Viñuelas, dará a conocer a los presentes las características sociales de abejas y avispas, diferenciando entre los distintos grupos y realizando un acercamiento a los motivos por los que pueden llevarles a realizar una picadura.
Por su parte, la doctora Vega expondrá las principales características de la alergia al veneno de los himenópteros, las distintas reacciones que se pueden dar según el caso y las cuestiones que se tienen que tener en cuenta para un correcto diagnóstico de este tipo de alergia.
Según los datos de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), alrededor de un millón de personas son alérgicas al veneno de estos insectos en toda España. Además, debido a la gran tradición apícola presente en la provincia de Guadalajara, no son infrecuentes las consultas por este tipo de alergias.
La jornada celebrada está dirigida esencialmente a personal sanitario, especialmente personal de Urgencias, Pediatría o facultativos de Atención Primaria
Oferta de trabajo
Hospital Universitario Vall d’Hebron (Barcelona).
Consultar en Empleo.
Recomendaciones de uso de propofol en pacientes alérgicos a huevo.
El propofol es un medicamento usado ampliamente en procedimientos de anestesia general para la inducción y el mantenimiento de la misma, tanto en niños como en adultos, desde 1977. En su composición, propofol, contiene aceite de soja y proteínas de huevo, por lo que en ficha técnica aparece como contraindicación de uso, la alergia a huevo o soja. Debido a que se ha visto por medio de diferentes estudios, que es extremadamente raro que los pacientes alérgicos a huevo (excepto algún caso de anafilaxia), presenten alguna reacción al administrar propofol, se ha publicado en la revista JIACI, las recomendaciones para el uso de propofol en pacientes alérgicos a huevo que son las siguientes:
-En pacientes con anafilaxia por alergia a huevo: Utilizar otro anestésico general o administrar propofol inicialmente a una dosis pequeña, y si no se produce reacción, ir aumentando la dosis hasta la dosis terapéutica.
-En pacientes alérgicos a huevo no anafilácticos: Utilizar propofol de la misma manera en que se hace a la población no alérgica a huevo.
Para más información:
J Investig Allergol Clin Immunol 2019; Vol. 29(1): 72-74 doi: 10.18176/jiaci.0337
Dra. Sara Martínez Molina. Hospital Universitario de Donostia. Comité de Alergia Infantil SEAIC.
EVOLUCIÓN DE LAS GUÍAS PARA EL MANEJO DEL ANGIOEDEMA HEREDITARIO POR DÉFICIT DE C1-INHIBIDOR
Recientemente se ha publicado en la revista J Investig Allergol Clin Immunol un trabajo realizado por expertos de España y Portugal, que analiza la evolución de las diferentes guías para el tratamiento del Angioedema Hereditario por déficit de C1 inhibidor (AEH-INH-C1).
En este estudio ibérico se han comparado las guías/recomendaciones de tratamiento del AEH-INH-C1 publicadas entre 2010 y 2022, para identificar las principales diferencias en cuanto a los enfoques terapéuticos para el tratamiento a demanda, la profilaxis a corto plazo (PCP) y la profilaxis a largo plazo (PLP).
A nivel mundial, las directrices sobre el AEH evolucionaron con la disponibilidad de nuevos tratamientos y con un cambio en el paradigma de gestión hacia un enfoque individualizado y centrado en el paciente en el que la calidad de vida es fundamental. En consonancia con ello, se observó una tendencia creciente hacia la autoadministración del tratamiento en el domicilio, ya que facilita potencialmente el tratamiento precoz de los ataques, proporciona mayor flexibilidad, comodidad e independencia, y se asocia a una mayor calidad de vida. La PLP es el indicador que más innovaciones ha experimentado a lo largo de los años, paralelamente a la disponibilidad de nuevas terapias y a la toma de conciencia de las necesidades de los pacientes. Se dispone de varias terapias profilácticas con un alto nivel de evidencia, aunque faltan estudios específicos de comparaciones directas entre ellas. Los nuevos tratamientos más eficaces y seguros han ido relegando a los andrógenos atenuados a una segunda línea.
Los objetivos del tratamiento se han ido haciendo más ambiciosos, desde la reducción de la frecuencia, gravedad y duración de los ataques hasta lograr el control total de la enfermedad y la normalización de la vida de los pacientes en la actualidad. Los cambios en la terminología, como la introducción de designaciones como «primera línea» y “segunda línea”, y la introducción de instrumentos de medida de resultados comunicados por los pacientes («PROM») para evaluar las percepciones de los pacientes sobre su calidad de vida y bienestar auto experimentados, también son relevantes y se abordan en el documento, junto con las necesidades aún no cubiertas en el tratamiento del AEH-C1-INH.
Branco Ferreira M, Baeza ML, Spínola Santos A, Prieto-García A, Leal R, Alvarez J, Caballero T. Evolution of guidelines for the management of hereditary angioedema due to C1 inhibitor deficiency. J Investig Allergol Clin Immunol. 2023 May 11:0. doi: 10.18176/jiaci.0909. Epub ahead of print. PMID: 37171188.
https://www.jiaci.org/revistas/doi10.18176_jiaci.0909.pdf
Dra. Alicia Prieto García. Servicio de Alergia, Hospital Universitario Gregorio Marañón de Madrid. Comité de Angioedema de la SEAIC.
Factores de riesgo para el desarrollo de asma en la edad escolar
Durante los últimos años, el estudio de los factores de riesgo que pueden influir en el desarrollo del asma ha sido un tema candente en esta enfermedad. No obstante, si hacemos una revisión exhaustiva de la literatura, los trabajos publicados hasta el momento sobre este tema en población pediátrica de nuestra área geográfica, son escasos. Es por este motivo, que desde la Unidad de Alergología Pediátrica del Hospital Universitario Vall d’Hebron, decidimos diseñar un estudio caso-control para determinar aquellos factores que podían influir en el desarrollo y la gravedad del asma. El trabajo ha sido recientemente publicado en la revista “Pediatria Catalana” (revista de libre acceso). A continuación expondré brevemente el contenido del artículo:
Los avances médicos durante las últimas décadas han permitido mejorar la clasificación etiopatogénica y el manejo clínico del asma. Pero a pesar de esto, su incidencia ha seguido en aumento, sobre todo en los países industrializados y en vías de desarrollo, convirtiéndose en un desafío médico mundial. Es obvio que un incremento de prevalencia en poblaciones genéticamente estables ha de ser consecuencia de cambios medioambientales. Por todo ello es necesario conocer aquellos factores que puedan influir en la patogenia de la enfermedad y desarrollar estrategias preventivas. De este modo, el objetivo del estudio presentado fue valorar la influencia de factores de riesgo conocidos del asma y su gravedad en una población pediátrica del área mediterránea, mediante un estudio caso-control.
Se incluyeron 107 pacientes asmáticos de edad media 9 años y predominio masculino [62,6% (n=67)] y 32 controles sanos de edad media 10 años y predominio también masculino [59,3% (n=19)]. El rango de edad fue entre 4 y 14 años en ambos grupos. Respecto a los resultados, destacar que no se encontraron asociaciones estadísticamente significativas entre el género, la edad o la gravedad del asma; pero sí que se objetivó que las edades de entre cinco y seis años fueron las que mostraron un mayor porcentaje de asma persistente.
La comparación de los factores de riesgo de desarrollo de asma con el grupo control mostró como única diferencia estadísticamente significativa el antecedente de sibilantes recurrentes los primeros 3 años de vida (p<0,001). También se objetivó una asociación estadísticamente significativa entre el asma persistente moderada o grave y los antecedentes de sibilantes recurrentes los primeros 3 años de vida (p<0,001), antecedentes de bronquiolitis por Virus Respiratorio Sincitial (VRS) (p<0,05) y antecedentes de criterios del Índice Predictivo de Asma (API) positivos (p<0,001). Estos resultados están en conjunción con otros trabajos publicados recientemente en los que relacionan las bronquiolitis y los sibilantes recurrentes el primer año de vida con estilos de vida modificables, como tener hermanos en edad escolar e ir a la guardería, del mismo modo que la guía Global Initiative for Asthma (GINA) sugiere que un niño con episodios de sibilantes recurrentes, de mayor duración e inducidos por el ejercicio, tienen una mayor probabilidad de tener asma. No obstante, estos datos contrastarían con algunos estudios publicados previamente que habían identificado las infecciones de repetición no específicas en la primera infancia como factor protector del asma.
Otro dato importante a considerar en este estudio es el peor control de la enfermedad en población asmática de 5-7 años, hecho que podría estar relacionado con una mayor repercusión de las infecciones víricas a esta edad. Del mismo modo, la sensibilización a ácaros del polvo y a epitelios se asoció también a un mal control de la enfermedad y la sensibilización a esporas de hongos se asoció a una forma más grave de asma (p<0,05). En conclusión, se debe prestar una especial atención a los niños con asma en edad escolar y antecedentes de bronquiolitis por VRS, sibilantes de repetición los tres primeros años de vida y a aquellos con sensibilización a esporas de hongos, ya que pueden presentar una forma más grave de asma que precise un seguimiento más estrecho y tratamiento más intenso.
Encontrarán el resumen del artículo en tres idiomas (catalán, español e inglés). El artículo original está íntegramente escrito en lengua catalana. Por este motivo y dada la relevancia de los datos que contiene para todos los profesionales especialistas que se dedican al campo de la alergia y el asma pediátricas y, como autora de correspondencia del mismo, he creído oportuno, hacer una traducción del artículo a lengua española para que pueda llegar a un mayor número de profesionales de la salud. Deseo pues que puedan sacar el máximo partido posible a la lectura de este artículo, desarrollado en población escolar del área del mediterránea, y, por tanto, extrapolable a buena parte de nuestro territorio.
Dra. Teresa Garriga Baraut, MD, PhD
Miembro del Comité de Alergia Infantil (CAI) de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC). Facultativa Especialista Adjunta | Servicio de Pediatría/Sección de Alergia Pediátrica, Pneumología Pediátrica y Fibrosis quística/ Unidad de Alergología Pediátrica. Hospital Universitari Vall d’Hebron. Investigadora del grupo de investigación «Crecimiento y Desarrollo» VHIR Vall d’Hebron.
Recomendaciones para niños alérgicos y con inmunodeficiencias durante la pandemia COVID-19
En el número especial del Pediatric Allergy and Immunolgy del mes de abril de 2020, a causa de la pandemia COVID-19, aparece esta revisión firmada por destacados especialistas en alergia pediátrica con una serie de recomendaciones a tener en cuenta de cara al manejo del paciente alérgico y/o asmático pediátrico en esta pandemia mundial: Brough, H.A., Kalayci, O., Sediva, A., Untersmayr, E., Munblit, D., Rodriquez del Rio, P., Vazquez‐Ortiz, M., Arasi, S., Alvaro‐ Lozano, M., Tsabouri, S., Galli, E., Beken, B. and Eigenmann, P.A. (2020), Managing childhood allergies and immunodeficiencies during respiratory virus epidemics – the 2020 COVID‐19 pandemic. Mas información aquí
Aunque cualquier persona es susceptible de contagiarse de COVID-19, la edad es el principal factor de riesgo para desarrollar una infección grave1. Afortunadamente, los niños son el rango de población menos afectada2, pero debe garantizarse la atención de otras patologías que puedan presentar.
Las enfermedades alérgicas y el asma son las enfermedades crónicas más comunes en la población infantil3. Con los datos publicados hasta el momento, no hay evidencias de que la alergia aumente el riesgo de enfermedad grave, y solo las inmunodeficiencias y el asma grave mal controlada son factores de riesgo4, por lo que el control del asma tiene que ser óptimo.
Estos son los 6 puntos a tener en cuenta en el manejo del paciente pediátrico con alergia o inmunodeficiencia que expone la revisión citada:
- El alergólogo/a debe buscar el mejor control de los síntomas, instruir al paciente en las recomendaciones de higiene y aislamiento social, y guiar y apoyar al paciente y su familia ante esta situación de incertidumbre.
- Cuando sea posible, deben evitarse los desencadenantes de los síntomas. La alergia estacional que se presentan en primavera puede cursar con asma. A partir del 26 de abril se permita la salida al exterior de niños hasta 14 años de edad, y es aconsejable que en estas salidas los alérgicos al polen de gramíneas eviten zonas ajardinadas.
- Es importante diferenciar los síntomas de alergia de los signos de inicio de infección. Cuando los síntomas se deben a la alergia predominan el picor nasal, ocular, estornudos… Estos empeoran al contactar con el desencadenante y suelen remitir con antihistamínicos. No hay fiebre salvo complicaciones como sinusitis aguda. El asma tampoco cursa con fiebre, y suele mejorar con broncodilatadores.
Sin embargo, en la infección por COVID-19 hay síntomas generales como fiebre, malestar, abatimiento, problemas digestivos y suelen aparecer de manera más progresiva.
- Tratamiento de acuerdo con las guías habituales. No hay evidencia de que el tratamiento habitual de la alergia y el asma (antihistamínicos, broncodilatadores o antileucotrienos) aumenten el riesgo de enfermedad grave. Por lo tanto, se recomienda mantener el tratamiento que tengan indicado para lograr un adecuado control de síntomas.
En el caso del tratamiento con corticoides inhalados, no existen datos de que este tratamiento modifique la susceptibilidad ni la gravedad del COVID-19. Los niños padecen frecuentemente infecciones respiratorias por otros virus como VRS o rinovirus, que predisponen a la hiperreactividad bronquial, y se tratan con corticoides inhalados de forma habitual, sin haberse observado aumento de neumonías o empeoramiento del pronóstico.
Cabe destacar que los fármacos biológicos se han convertido en terapias habituales en muchos pacientes. Aunque no existe una actuación común, el grupo de expertos de la EAACI recomienda mantener el tratamiento biológico en pacientes sanos, y suspenderlo en paciente infectados por COVID-19 hasta la resolución del cuadro.
Se debe evitar la utilización de nebulizadores, ya que generan aerosoles que pueden provocar la difusión del virus. La administración de broncodilatadores debe realizarse usando dispositivos MDI presurizados con espaciador.
5.- Los niños con inmunodeficiencias tienen un riesgo potencial de padecer una enfermedad más grave. En ellos es aún más importante mantener su tratamiento crónico, incluso el inmunosupresor, y extremar las medidas de higiene y distanciamiento social.
6.- Las guías están sujetas a cambios. El conocimiento de esta infección por COVID-19 aumenta día a día, y aunque no se espera que el riesgo en niños crezca, hay que ser flexibles y estar abiertos nuevas evidencias científicas.
Olaya Alvarez García
Sección de Alergoloxía. Complexo Hospitalario Universitario de Ferrol
Comité de Alergia Infantil de la SEAIC
BIBLIOGRAFÍA
- Wu Z, McGoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72 314 Cases From the Chinese Center for Disease Control and Prevention. JAMA Published Online First: 24 February 2020. doi:10.1001/jama.2020.2648.
- CDCMMWR. Coronavirus Disease 2019 in Children — United States, February 12–April 2, 2020. MMWR Morb Mortal Wkly Rep 2020: 69. doi:10.15585/mmwr.mm6914e4.
- ENSE Encuesta Nacional de Salud España 2017 Madrid, Ministerio de Sanidad, Consumo y Bienestar Social.
- Garg S, Kim L, Whitaker M et al. Hospitalization Rates and Characteristics of Patients Hospitalized with Laboratory-Confirmed Coronavirus Disease 2019 — COVID-NET, 14 States, March 1–30, 2020. MMWR Morb Mortal Wkly Rep 2020: 69:458–464
Influencia de las bacterias ambientales en alergia.
Recientemente se ha publicado un artículo en el que se expone una revisión resumida de la evidencia actual de estudios epidemiológicos y experimentales en los que las bacterias ambientales y / o sus metabolitos podrían ser explotados para prevenir el asma y las alergias en el futuro.
Influences of environmental bacteria and their metabolites on allergies, asthma, and host microbiota, G. Jatzlauk and S. Bartel et cols. Allergy, Volume 72, Issue 12, December 2017 , Pages 1859–1867
En los últimos 50 años, la incidencia de enfermedades alérgicas y asma ha aumentado en los países ricos y también está llegando al segundo mundo. El asma constituye una gran carga para los sistemas sanitarios con un coste global en Europa de 19.300 millones de euros en 2010, para pacientes de entre 15 y 64 años. Existe una gran necesidad de desarrollar nuevas estrategias para el asma y la prevención de alergias. Como hay indicios iniciales de que el desarrollo del asma está influenciado, al menos en parte, por el medio ambiente, y especialmente por la exposición microbiana durante la infancia, podría valer la pena modular el microbioma o utilizar metabolitos bacterianos para la prevención del asma en candidatos de riesgo.
La hipótesis de la higiene propone que la creciente prevalencia de enfermedades alérgicas se relaciona causalmente con una menor exposición a microbios ambientales e infecciones inofensivas, con un aumento paralelo de la riqueza económica. Además, el momento de las exposiciones microbianas parece ser particularmente relevante
Se exponen 4 ejemplos que vienen a dar fuerza a estas teorías :
– El modo de parto, es decir, la sección vaginal o cesárea, se asocia con el riesgo de desarrollar enfermedades atópicas más adelante en la vida y con diferentes colonizaciones microbianas del recién nacido
– La lactancia materna, en comparación con la alimentación con fórmula, es beneficiosa para la salud infantil, ya que está relacionada con una morbilidad y mortalidad infecciosa más baja, mayor inteligencia y probablemente menor riesgo de sobrepeso y diabetes. Sin embargo, la influencia de la lactancia materna en las enfermedades alérgicas es poco concluyente y los resultados de numerosos estudios a menudo se ven obstaculizados por las limitaciones metodológicas
No solo la diversidad bacteriana per se es importante, sino que también la correcta composición de la microbiota intestinal y si estos se adaptan a las necesidades del huésped se rigen por las respectivas ventanas de tiempo de vida.
– Se ha descrito una relación inversa para el riesgo de enfermedades alérgicas y el contacto temprano con un mayor número de personas, como crecer en familias numerosas o asistir a escuelas de párvulos en los primeros 2 años de vida
– Una de las observaciones más importantes que respaldan la hipótesis de la higiene son los llamados estudios agrícolas, que demuestran que los niños que crecen en granjas tradicionales son menos propensos a enfermedades alérgicas que los niños que viven en el campo pero no en una granja
Es tentador especular que cuanto mayor es la diversidad microbiana a la que están expuestos los niños durante la vida temprana, menor es el riesgo de enfermedades alérgicas en la edad adulta y que esto se relaciona causalmente con la diversidad de la colonización temprana del microbioma
El contacto temprano con comunidades microbianas complejas es un factor principal para el desarrollo de un sistema inmunitario equilibrado
Una comprensión detallada de los mecanismos de cómo las comunidades microbianas influyen en las respuestas inmunes es clave para el desarrollo de nuevas estrategias preventivas o terapéuticas.
Y aunque la inducción de células T reguladoras parece ser un tema general por el cual las bacterias podrían inducir la protección contra el asma, otras células y vías parecen estar implicadas también y requieren una mayor elucidación. En particular, los estudios sobre los efectos potencialmente sinérgicos de las combinaciones de bacterias, que reflejan una mayor protección en un entorno microbiano más diverso, son claramente necesarios.
La aplicación general de las bacterias probióticas para influir positivamente en el desarrollo del microbioma temprano y, por lo tanto, supuestamente la aparición de enfermedades alérgicas, ya se ha investigado en una serie de estudios de intervención en humanos.
La interacción entre las cepas bacterianas administradas y el microbioma del huésped, así como el epitelio y el sistema inmune es muy compleja y puede diferir sustancialmente entre los individuos. Por lo tanto, una alternativa podría ser utilizar compuestos bacterianos definidos o metabolitos en lugar de bacterias vivas. Las posibles ventajas de estos compuestos son la supuesta mayor biodisponibilidad, una evaluación más fácil de las relaciones dosis-respuesta y, muy probablemente, una menor variabilidad de las respuestas clínicas. Además, las propiedades fisicoquímicas definibles de un compuesto aislado facilitarán considerablemente la investigación de su modo de acción
Sin embargo, la evidencia de compuestos bacterianos específicos que tienen características inmunomoduladoras es todavía limitada.
Recientemente, se ha identificado, el D-triptófano (D-Trp), derivado de las bacterias probióticas Lactobacillus rhamnosus GG y Lactococcus casei W58 como tal compuesto. La administración oral de D-Trp inhibió las respuestas inmunes asociadas a Th2 y mejoró el fenotipo de AAI en un modelo de ratón. Además, se ha propuesto que los metabolitos de triptófano derivados de bacterias también influyen en la respuesta inmune.
Las investigaciones con bacterias comensales también revelaron compuestos inmunomoduladores.
Tomados en conjunto, estos estudios demuestran que una amplia variedad de metabolitos químicamente no relacionados suprime la inflamación de las vías respiratorias y en parte la hiperreactividad de las vías respiratorias. Por lo tanto, parece probable que existan muchos metabolitos hasta ahora no identificados con propiedades antiinflamatorias.
En resúmen, hay datos incipientes de que los compuestos derivados de bacterias pueden ser inmunomoduladores en el huésped, pero el conocimiento de los mecanismos detallados sigue siendo escaso. El siguiente paso importante será aclarar si los compuestos actúan directamente sobre las células huésped, por ejemplo, las células inmunitarias, o indirectamente a través de la influencia del microbioma del huésped, o ambos en sinergia. También se necesitará más estudios para identificar las células diana, los receptores y las vías de señalización posteriores. Como estas son todas moléculas biológicas y no son productos farmacéuticos altamente efectivos, será necesario aclarar si una mezcla de compuestos identificados mejora los efectos beneficiosos mediante la sinergia. Como resultado hipotético, la presencia de ciertos componentes bacterianos podría influir positivamente en un desequilibrio microbiano entre los factores beneficiosos y de riesgo para las enfermedades alérgicas. Esto podría evitar o mejorar la sensibilización atópica por antígenos inocuos. Si es posible inhibir esta forma incipiente de enfermedad alérgica, sería posible detener la marcha atópica y, por lo tanto, el inicio de la alergia.
Sin embargo, hasta el día de hoy aún existen grandes lagunas de conocimiento que deben completarse antes de desarrollar estrategias preventivas. En esta línea, no está claro qué ruta de entrada para las bacterias ambientales es más importante / efectiva para la colonización, es decir, sistémicamente a través de los alimentos o tópicamente a través de aerosoles o lociones. Además, la exposición a cierto ambiente durante la infancia claramente tiene influencias beneficiosas, pero aún no se sabe cómo afecta esto a nuestro microbioma en detalle. Finalmente, aunque los estudios en animales han proporcionado ideas iniciales prometedoras, estos hallazgos preclínicos deben trasladarse a entornos clínicos en términos de dosis aplicadas, formulación del tratamiento y puntos de tiempo más efectivos para desarrollar terapias nuevas y eficientes.
Remedios Cárdenas Contreras.
Becas Murcia 2017
La Fundación de la SEAIC envía los boletines de solicitud de becas de asistencia al Simposio de Murcia de la Fundación de la SEAIC (inscripción+alojamiento+transporte), con el patrocinio de GSK, para Seniors y para Juniors. Las becas Junior llevan unida la asistencia a la II Escuela de Asma, que se celebrará el Jueves 26 de Octubre, previo al inicio del Simposio.
¡Tengo alergia al sol!
¡Cuántas veces escuchamos esta frase en esta época del año en la que nuestra exposición solar ha sido máxima! Son muchos los pacientes que ante reacciones cutáneas coincidiendo con la exposición solar se refieren a ellas como “alergia al sol”. Aunque es un término científicamente incorrecto, se refiere a aquellas fotodermatosis (reacciones anormales o adversas de la piel a la luz ultravioleta o la radiación visible) en las que subyace un mecanismo inmunológico.
Entre ellas, la erupción polimorfa lumínica es la entidad más frecuente, afectando al 10-20% de la población occidental. Aparece sobre todo en mujeres jóvenes y es más típico en las primeras exposiciones solares del año (primavera), mejorando a medida que la estación soleada avanza (tras exposiciones repetidas al sol y la progresiva melanización de la piel).
Se caracteriza por brotes repetidos de lesiones cutáneas pruriginosas con localización predominante en aquellas zonas de mayor exposición solar: cara, cuello, zona alta del tórax, caras laterales de antebrazos y cara anterior de las piernas.
Las lesiones pueden ser de distinto tipo (de ahí el término polimorfismo): pápulas, pápulo-vesículas, eccema, placas, erosiones o costras; aunque, en un paciente individual, las lesiones son normalmente monomórficas y simétricas, apareciendo habitualmente a las pocas horas de exposición al sol.
Las reacciones agudas requerirán el tratamiento sintomático acorde con la gravedad del cuadro. Los antihistamínicos ayudarán a controlar el prurito; aunque, en ocasiones, puede ser necesario el uso de corticoides sistémicos. Sin embargo, lo más importante es prevenir la aparición de la erupción mediante fotoprotección adecuada (ropa, protección solar UVA y UVB). Si con ello no se consigue evitar la aparición de los brotes, se puede llevar a cabo una terapia de “desensibilización mediante fototerapia” con radiación UVB de banda estrecha (UVB-BE) para conseguir el endurecimiento (hardening) de la piel. Se basa en ir acostumbrando poco a poco a nuestra piel a la exposición al sol (fototolerancia), mediante la aplicación de cursos cortos de UVB-BE desde principios de la primavera y durante varias semanas, hasta alcanzar niveles que permitan al paciente tolerar exposiciones solares diarias de 15-20min de duración. Además, en adultos jóvenes, que viajan de vacaciones a zonas soleadas, se ha comprobado que la realización de ciclos cortos (6-7 días) de corticoides sistémicos (prednisona 0,6-0,8 mg/kg/día) es útil en la prevención de aparición de brotes.
Entre las fotodermatosis que afectan con más frecuencia a población infantil, se encuentra la erupción primaveral juvenil, considerada una variedad localizada de la erupción polimorfa lumínica, de origen desconocido y que afecta más frecuentemente a varones entre 5 y 12 años. Cursa con pápulas eritematosas pruriginosas que aparecen típicamente durante la primavera en el hélix de las orejas que no está cubierto por pelo. Pueden evolucionar a vesículas y costras sin dejar lesiones residuales o solo mínimas cicatrices.
También el hidroa vacciniforme, aunque es una afección rara, se suele dar en niños menores de 10 años, mejorando hacia la edad adulta. Algunos autores consideran que se trata de una variante cicatricial de la erupción polimorfa lúminica. Consiste en brotes recurrentes de lesiones vesiculosas, de contenido viscoso, seroso o hemorrágico, que evolucionan a costras y escaras negruzcas que se desprenden, dejando lesiones cicatriciales varioliformes, deprimidas e hipopigmentadas. Suelen darse cada verano en las partes descubiertas del cuerpo tras la exposición a la luz solar. Su localización más frecuente es en orejas, nariz, dedos, mejillas, dorso de manos o antebrazos y, a veces, puede afectar también a ojos y cuero cabelludo, con efectos adversos importantes sobre la calidad de vida de los niños. Se desconoce la patogenia, aunque se ha asociado a infecciones por virus de Epstein-Barr, y puede evolucionar a linfoma.
Otras fotodermatosis menos frecuentes en niños son el prurigo actínico, la dermatitis actínica crónica o la urticaria solar.
Todas ellas se engloban dentro de este grupo de fotodermatosis inmunológicamente mediadas conocido coloquial- y erróneamente bajo el único nombre de “alergia solar”. Sin embargo la patogenia y clínica de cada una de ellas es diferente y por tanto su tratamiento. Por ello es importante acudir al especialista quien establecerá un diagnóstico preciso y con ello el tratamiento más adecuado.
Dra. Paula Cabrera Freitag, Hospital Universitario Gregorio Marañón de Madrid. Comité de Alergia Infantil SEIAC
Bibiliografía:
- Barceló JM, Rosillo MR, Muñoz C. Fotodermatosis. En IJ Dávila, I Jáuregui, JM Olaguibel y JM Zubeldia, eds. Tratado de Alergología. 2ª ed. Madrid: Ergon, 2016, 889-912.
- De Argila D, Aguilera J, Sánchez J, García-Díez A. Study of idiopathic, exogenous photodermatoses. Part 1: pathophysiology and technical aspects of photobiologic studies. Actas Dermosifiliogr. 2014 Mar;105(2):112-21.
- De Argila D, Aguilera J, Sánchez J, García-Díez A. Study of idiopathic, exogenous photodermatoses, part II: photobiologic testing. Actas Dermosifiliogr. 2014 Apr;105(3):233-42.
- Gruber-Wackernagel A, Byrne SN, Wolf P. Polymorphous light eruption: clinic aspects and pathogenesis. Dermatol Clin. 2014 Jul;32(3):315-34
Utilidad del Diagnóstico Molecular en Alergia a Alimentos
La alta prevalencia de la alergia a los alimentos y el importante impacto socioeconómico de esta patología sobre los pacientes, el sistema sanitario y la sociedad hace imprescindible poder contar con herramientas de diagnóstico validadas. La primera línea de diagnóstico en la alergia a los alimentos es la historia clínica adecuada y la demostración de anticuerpos de clase IgE frente a los alimentos implicados, mediante prueba cutánea o determinación de IgE específica. Sin embargo, está única aproximación no es siempre concluyente, ni para el propio diagnóstico ni para establecer el riesgo futuro del paciente. La confirmación ideal, es la prueba de exposición frente al alérgeno implicado, realizada en condiciones de doble ciego y controlada con placebo, tipo de metodología que consume tiempo, recursos y no está exenta de reacciones que pueden ser graves, por lo que se convierten en estudios difíciles de realizar en la práctica clínica. Las técnicas de diagnóstico fundamentadas en la identificación de los alérgenos moleculares de los alimentos, comúnmente denominada como diagnóstico por componentes, ha permitido la identificación de fenotipos clínicos en cuanto a la gravedad de la respuesta clínica y la detección de las moléculas alergénicas responsables de la reactividad cruzada entre los alimentos. En la última década se ha avanzado en la identificación de los alérgenos mayores, sin embargo, el valor diagnóstico y la utilidad clínica del diagnóstico por componentes aún no está establecido.
Determinar la validez del diagnóstico por componentes en la alergia a los siguientes grupos de alimentos: leche, trigo, cacahuete, soja, frutos secos, pescados y maricos, así como estimar el coste-efectividad del diagnóstico por componentes en comparación con las técnicas convencionales, y por último, resumir la evidencia de la capacidad del diagnóstico por componentes de predecir la gravedad de las reacciones alérgicas han sido los objetivos de una revisión sistemática recientemente publicada (Diagnostic accuracy, risk assessment, and cost-effectiveness of component-resolved diagnostics for food allergy: A systematic review. Flores Kim J, McCleary N, Nwaru BI, Stoddart A, Sheikh. Allergy. 2018 Jan 10. doi: 10.1111/all.13399).
Los autores pudieron incluir un total de 11 artículos elegibles entre más de 7000 artículos revisados. Los componentes moleculares evaluados fueron: para la leche de vaca (Bos d4, Bos d 4, Bos d 5, Bos d 8, y las caseínas); para el huevo (Gal d 1, Gal d 2, Gal d 3, Gal d 4); para el cacahuete (Ara h 1, Ara h 2, Ara 3, Ara h 6, Ara h 8, Ara h 9); para la avellana ( Cor a 1, Cor a 8, Cor a 9, Cor a 14, Bet v 1, Bet v 2); para la gamba (Pen a 1, Lit v 1, Lit v 4), no se encontraron estudios válidos para trigo, soja y pescados. Los componentes con mejor validez diagnóstica teniendo en cuenta el binomio sensibilidad- especificidad han sido: Bos d 4 para Leche de vaca (62.0%- 87.5%), para huevo Gal d 1 (84.2%- 89.8%) para huevo cocido y 60.6%-97,1% para huevo crudo, para cacahuete Ara 6 (94.9%-95.1%), para avellana Cor a 14 (100%-93,8%), y para gamba Lit v1 (82.8%-56.3%).
Los autores ponen de manifiesto la necesidad de estudios de calidad incluyendo la utilización del patrón de oro, la provocación oral doble ciego controlada con placebo, o bien de alternativas, que podrían estandarizarse como la combinación de pruebas de exposición abiertas y otros marcadores de sensibilización. Igualmente, es necesario definir unos puntos de corte que faciliten la agrupación de datos provenientes de diferentes estudios, se requiere la estandarización de los ensayos técnicos, para asegurar resultados comparables, es necesario tener estudios que evalúen en términos económicos el coste- efectividad de esta prueba y por último, los autores concluyen en que no es posible evaluar la capacidad del diagnóstico por componentes para evaluar el riesgo de la enfermedad en el contexto de los modelos clínicos actuales, si bien en algunos casos la sensibilización frente a algunos alérgenos moleculares, si pueden identificar los fenotipos más graves de la enfermedad como Ara h 2 y Ara h 6 para la alergia al cacahuete y Cor a 9 y Cor a 14 para la avellana. En resumen, esta revisión sistemática pone de manifiesto, que el diagnóstico por componentes es una herramienta muy importante para el conocimiento de la alergia a los alimentos, pero son necesarios estudios bien diseñados y con muestras de pacientes suficientes que abarquen todo el espectro de fenotipos desde los pacientes con clínica leve hasta los que tienen manifestaciones muy graves, para conocer realmente su utilidad en la práctica clínica.
Autor: Belén de la Hoz Caballer. Servicio de Alergología. Hospital Universitario Ramón y Cajal. Comité de Alergia Infantil.
Ayudas Merck Serono de Investigación
Apreciados socios:
Se inserta el correo electrónico recibido desde la Fundación Salud 2000.
Un cordial saludo. Pedro Ojeda
Estimado/a Dr/a.
Fundación Salud 2000 convoca la XXII edición de las Ayudas Merck Serono de Investigación, dirigidas a promover la investigación biológica y biomédica en España, mediante la financiación de proyectos inéditos.
En esta convocatoria, las ayudas se centran en las siguientes áreas de Investigación:
• Investigación Clínica en Alergología
• Investigación Clínica en Cardiometabolismo
• Investigación Clínica en Endocrinología
• Investigación Clínica en Esclerosis Múltiple
• Investigación Clínica en Fertilidad
• Investigación Clínica en Oncología
• Investigación en bases moleculares de las Enfermedades Raras y sus implicaciones clínicas.
Cada Ayuda Merck Serono de Investigación 2013, que se otorgará a un único proyecto de las siete áreas mencionadas anteriormente, estará dotada con 25.000€, siendo el 15 de noviembre de 2012 el plazo límite para la recepción de proyectos.
Todos los proyectos recibidos serán valorados por un Jurado Calificador, compuesto por representantes de las sociedades científicas españolas relacionadas con cada una de las áreas, así como personalidades de relevancia científica en dichos campos.
En nuestra página web www.fundacionsalud2000.com encontrará toda la información necesaria sobre esta convocatoria.
No dude en ponerse en contacto con nosotros para completar la información sobre el procedimiento a seguir para la presentación de proyectos en Fundación Salud 2000 (General Martínez Campos, 41, 3ª Planta, 28010 Madrid, Tlf: 91 3084165, e-mail: fundacionsalud2000@fundacionsalud2000.com).
Atentamente le saluda,
Carmen González Madrid
Presidenta Ejecutiva
Fundación Salud 2000
Notas de prensa 2011
| 22/12/2011 | Recomendaciones para los alérgicos en Navidad En Navidad hay un mayor consumo de alimentos con alérgenos ocultos (huevo, leche, frutos secos, mariscos, etc.), lo que aumenta el peligro de reacciones en los pacientes alérgicos a alimentos. Descargar nota de prensa: |
| 13/11/2011 | Symposium Internacional de Alergia Alimentaria 100 años de Imunoterapia Los días 10-12 de noviembre de 2011 se ha celebrado en Barcelona el Symposium Internacional de Alergia Alimentaria, que ha contado además con una sesión conmemorativa de los 100 años de inmunoterapia. En 1911 los doctores Noon y Freeman descubrieron la vacunación con alérgenos como forma de combatir las enfermedades alérgicas. La alergia a los alimentos se ha duplicado en los últimos años, alcanzando en 2005 una prevalencia del 6% en niños menores de 4 años y del 2% en adultos. El diagnóstico molecular, basado la detección de los componentes exactos de un compuesto biológico que desencadena la reacción alérgica, sustituirá a algunas de las pruebas tradicionales. Según los resultados del estudio EuroPrevall realizado en 25 países, la alergia alimentaria triplica el gasto sanitario en pacientes pediátricos. La inmunoterapia oral con alimentos, que consiste en administrar cantidades progresivamente crecientes del alérgeno con el fin de inducir su tolerancia, alcanza una tasa de éxito superior al 80%. |
| 19/07/2011 | Riesgo de alergia al veneno de himenópteros durante los meses de verano En España, según los datos de la SEAIC, entre 800.000 y un millón de personas son alérgicas al veneno de avispas y abejas. La tasa de mortalidad se estima en un 0,4 por millón de habitantes, lo que significa que entre 15 y 20 personas podrían morir cada año por esta causa. Descargar nota de prensa: |
| 14/07/2011 | Premios europeos a la Sección de Alergología del Hospital Niño Jesús La Sección de Alergología del Hospital Infantil Universitario Niño Jesús de Madrid ha ganado dos premios en el 30th Congress of the European Academy of Allergy and Clinical Immunology (Estambul 2011), con motivo de sus trabajos sobre inmunoterapia oral en niños alérgicos a la leche. Descargar nota de prensa: |
| 02/06/2011 | AlertaPolen La SEAIC, con el apoyo de AstraZeneca, pone en marcha la aplicación «AlertaPolen» para teléfonos móviles, que informa al paciente alérgico de los niveles de polen en su zona y avisa cuando se superan los umbrales de riesgo. Descargar nota de prensa: |
| 04/04/2011 | Semana Mundial de la Alergia Hasta 35 hospitales de toda España participan en la primera Semana Mundial de la Alergia, que se celebra entre el 4 y el 10 de abril de 2011, por iniciativa de la Organización Mundial de Alergia (WAO) y con el lema «Enfermedades alérgicas: un problema de Salud Pública.» Descargar notas de prensa: |
| 03/03/2011 | Estudio FERIN: farmacoeconomía de la rinitis Los primeros datos analizados del estudio FERIN evidencian que el 70% de los pacientes presenta síntomas durante más de 3 meses al año y el 25% tienen síntomas que interfieren en sus actividades cotidianas. Descargar nota de prensa: |
| 03/03/2011 | Cien años de inmunoterapia En 2011 se celebra el centenario de la inmunoterapia como forma de combatir las enfermedades alérgicas. Las vacunas de alergia han demostrado su eficacia en el control de enfermedades como el asma, la rinitis o las reacciones a venenos de himenópteros. Descargar nota de prensa: |
| 03/03/2011 | Prolongación de la temporada polínica de 2011 El cambio climático y la contaminación ambiental son factores que influyen en el desarrollo de una primavera más larga e intensa para los alérgicos a pólenes. La polinización de esta primavera será intensa en el centro y sur peninsular y moderada en el resto de España. Descargar nota de prensa: |
—————————————–
Alergia Cutánea
El Comité de Alergia Cutánea estudia las afecciones de la piel motivadas por los mecanismos inmunológicos de hipersensibilidad, entre las que caben destacar la dermatitis atópica, las dermatitis alérgicas por contacto y la urticaria, y el angioedema. El tratamiento de estas afecciones está asistiendo a una verdadera revolución en los últimos años lo que incrementa la relevancia de los proyectos de investigación, formación y educación sanitaria que lidera este comité. Por sus características, este comité tiene importantes relaciones con los comités de Alergia Infantil, de Alergia a los Alimentos, Alergia a los Medicamentos y de Angioedema.
Actualizado el día 26/09/2025
Alergia Infantil
La población pediátrica tiene connotaciones alérgicas propias que merecen que miembros de la SEAIC focalicen su labor asistencial y científica en las enfermedades alérgicas de este grupo de edad. Por su programa de formación, los alergólogos españoles están capacitados para atender pacientes alérgicos de todas las edades, incluyendo la lactancia y las etapas posteriores de la infancia. Por las características y distribución de las enfermedades alérgicas de la infancia, este comité tiene importantes relaciones con los comités de alergia a los alimentos, alergia cutánea, asma, rinoconjuntivitis, anafilaxia e inmunoterapia.
Actualizado el día 09/01/2025
Campaña web del CNPT
El Comité Nacional para la Prevención del Tabaquismo ha lanzado la campaña web para apoyar la modificación legislativa sobre el consumo de tabaco, respaldada por la SEAIC.
Descargar documento: ![]() ¿Por qué nosotros no? (3291 descargas )
¿Por qué nosotros no? (3291 descargas )
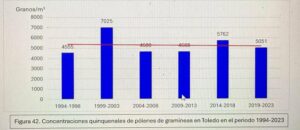
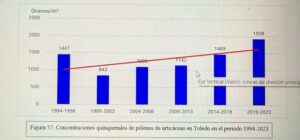
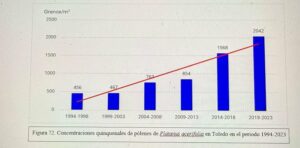
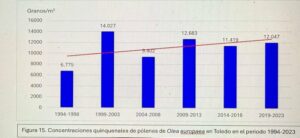
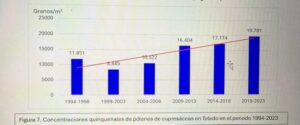
Captador de la semana: Toledo
Hoy es el turno del Dr. Ángel Moral De Gregorio, expresidente del comité de Aerobiología Clínica de SEAIC, alergólogo en el Hospital Universitario de Toledo, desde donde nos proporciona los datos de pólenes.
Se instaló el primer captador en 1994, en 2016 se instaló el ciclón, han resistido todas las inclemencias incluido Filomena en 2021.
Con el Curso Avanzado de Palinología, el Dr. Ángel Moral ha impartido cursos de palinología a más de 200 alergólogos, muchos de los cuales han continuado la labor de aportar la lectura de pólenes en su zona para pólenes.com SEAIC.
Además, el Dr. Ángel Moral así como el Hospital de Toledo han contribuido ampliamente al estudio de los pólenes a lo largo de los años.