resultados de la búsqueda: asma/wp-content/uploads/logos/Sitio web no disponible/profesionales/aviso-importante/inicio/prensa
Semana Mundial de la Alergia 2019
Del 7 al 13 de abril de 2019 se celebra la Semana Mundial de la Alergia, dedicada a «el problema global de la alergia alimentaria», un problema que afecta a más de 17 millones de personas en toda Europa. La escuela de pacientes “Soy Experto en Alergia” tiene un módulo específico para conocer mejor todo sobre la alergia a los alimentos.
Captador de la semana: Madrid – Clínica Subiza
Esta semana le toca el turno al Dr. Javier Subiza, primer Presidente del comité de Aerobiología Clínica, y Coordinador de la Red Nacional de Colectores de la Sociedad Española de Alergia (1993 – 2010). Creador de la primera página de la SEAIC de recuentos de pólenes. Actualmente desarrolla su actividad como alergólogo en la Clínica Subiza.


Historia de la estación de Aerobiología de Madrid (General Pardiñas 116).
En 1972, el Dr. Eliseo Subiza se desplazó a Londres al Hospital San Mary, el mismo en el que el Dr. Fleming descubrió la penicilina, para aprender la técnica que permitía hacer los recuentos de pólenes de una forma estandarizada, ese mismo año trae de allí el primer colector de pólenes volumétrico tipo Hirst que hubo en España.
En los siguientes años pudo publicar los primeros calendarios polínicos de Madrid y poco después del resto de España, gracias a que pudo instruir en esta técnica a muchos de sus colegas alergólogos(1,2).
El colector estuvo en la azotea de esta clínica desde 1973 hasta 1982, en que fue sustituido por otro colector tipo Hirst (Burkard 7 day recording volumetric spore trap). Del 2002 al 2012 fue expuesto en el museo de ciencias naturales de Valencia y desde entonces lo hemos recuperado de nuevo para exponerlo de forma permanente en nuestro centro (Clínica Subiza).
El Dr. Javier Subiza ha seguido los pasos de su padre, coordinando desde 1994 hasta el 2010, la red de colectores de la Sociedad Española de Alergología e Inmunología Clínica, creando en 1995 de forma pionera para visualizarse en Internet, la primera página oficial de recuentos de pólenes de la SEAIC (www.polenes.com). Otros logros, junto con su equipo, han sido descubrir por primera vez un método fiable que permite predecir en una gran parte de España los recuentos de pólenes de gramíneas con dos meses de antelación y que se sigue utilizando hasta la fecha (3).
Otros logros importantes han sido descubrir en la década de los 90, la capacidad alergénica de algunos pólenes de árboles, tales como los de Platanus hispanica y Cupresáceas, desconocidos hasta entonces, como causa importante de polinosis en España y que se han convertido en la actualidad, en una causa importante de polinosis de invierno e inicio de la primavera, en muchas de las áreas de nuestro país (4,5).
En 2021 dimos a conocer junto con nuestra colega la Dra Martha Cabrera la presencia de Phl p 1 clínicamente relevante, en periodos sin granos de pólenes atmosféricos, fuera de la estación de gramíneas (6).
Recientemente hemos podido dar a conocer como el cambio climático, ha producido en Madrid un incremento de 1,3° en los últimos 45 años. Ello parece haber contribuido a un adelanto de la estación y un incremento muy importante de los pólenes atmosféricos, especialmente los de invierno, lo que a su vez parece haber condicionado un aumento de la prevalencia de sensibilización, a Cupressus, Platanus y Quercus, este último coincidiendo con los hallazgos previamente encontrados por la Dra María Pedrosa (7,8).
Referencias
1) Subiza Martín E. Incidencia de granos de pólenes en la atmósfera de Madrid. Método volumétrico. Allergol et immunopatol. Supplementum VII, 1980.
2) Subiza E. Informe de 17 estaciones de España (método volumétrico). Incidencia de pólenes. En: XIV Congreso Nacional de la SEA. Madrid: Alergia e Inmunología Abelló, 1984; 41-43.
3) Subiza J, Masiello JM, Subiza JL, Jerez M, Hinojosa M, Subiza E. Prediction of annual variations in atmospheric concentrations of grass pollen. A method based on meteorological factors and grain crop estimates. Clin Exp Allergy. 1992 May;22(5):540-6.
4) Subiza J, Jerez M, Jiménez JA, Narganes MJ, Cabrera M, Varela S, Subiza E. Allergenic pollen pollinosis in Madrid. J Allergy Clin Immunol. 1995 Jul;96(1):15-23.
5) Varela S, Subiza J, Subiza JL, Rodríguez R, García B, Jerez M, Jiménez JA, Panzani R. Platanus pollen as an important cause of pollinosis. J Allergy Clin Immunol. 1997 Dec;100(6 Pt 1):748-54. 6) Cabrera M, Subiza J, Fernández-Caldas E, Garzón García B, Moreno-Grau S, Subiza JL. Influence of environmental drivers on allergy to pollen grains in a case study in Spain (Madrid): meteorological factors, pollutants, and airborne concentration of aeroallergens. Environ Sci Pollut Res Int. 2021 Oct;28(38):53614-53628.
7) Pedrosa M, Guerrero-Sanchez VM, Canales-Bueno N, Loli-Ausejo D, Castillejo MÁ, Quirce S, Jorrin-Novo JV, Rodriguez-Perez R. Quercus ilex pollen allergen, Que i 1, responsible for pollen food allergy syndrome caused by fruits in Spanish allergic patients. Clin Exp Allergy. 2020 Jul;50(7):815-823.
8) Subiza J, Cabrera M, Jm CR, Jc C, Mj N. Influence of climate change on airborne pollen concentrations in Madrid, 1979-2018. Clin Exp Allergy. 2022 Apr;52(4):574-577.
Francis Bacon y su estudio de Inocencio X
Autora: María Luisa González Gutiérrez
Servicio de Alergia de Hospital Clínico San Carlos de Madrid
Francis Bacon nace en Dublín un 29 de Octubre de 1909. Sus padres le pusieron el mismo nombre Francis como su ilustre antepasado Francis Bacon (1561-1626, célebre filósofo, político, abogado y escritor inglés, padre del empirismo filosófico y científico) Su vida transcurrió entre Irlanda e Inglaterra pues sus padres eran británicos. A partir de 1925 vivió en Inglaterra. Su padre era militar inglés retirado que criaba y entrenaba caballos de carrera
Padecía asma crónica y alergia por lo que tuvo una formación irregular ya que esta enfermedad le impedía acudir al colegio. Le administraban morfina cuando sufría ataques de asma intensos.
Rechazado y maltratado por su padre por su homosexualidad y ante la indiferencia de su madre fue expulsado de casa a los 16 años y enviado a centro Europa con un amigo de la familia llevando una vida bohemia. En 1925 vuelve a Londres y toma clase de dibujo y pintura y sigue después una formación autodidacta. Trabaja de diseñador de interiores.
Se presentó como voluntario para guardia de ataque pero tuvo que abandonarlo por su asma. Su reputación como pintor empezó a despegar en 1933 con su Crucifixión. Sobreviven pocas obras de su juventud pues apuñalaba sus lienzos o los partía hasta 1953 en que comenzó su obra a circular en grandes galerías y dieron la vuelta al mundo. Entre 1960 y 1965 realizó dos exhibiciones en la Galería Malborough Fine Art en Londres con más de 50 obras. Posteriormente expone en galerías de todo el mundo. El aspecto inquietante y hasta violento en sus cuadros refleja las vivencias de Bacon como la guerra de la independencia de Irlanda, las contiendas mundiales (segunda guerra mundial) además de su problema de salud y su homosexualidad junto con el desamor y rechazo de sus progenitores.
“Entre el nacimiento y la muerte siempre ha existido lo mismo: la violencia de la vida”. “Nacemos con un grito, nos encontramos en la vida con un grito, y tal vez el amor sea un mosquitero entre el miedo a la vida y el miedo a la muerte. Esa fue una de mis obsesiones reales. Los hombres que he pintado estaban en situación extrema, y el grito es una transcripción de su dolor” (en su última entrevista en 1992).
Su primer éxito de crítica llegó en 1944 con Tres estudios de figuras junto a una crucifixión considerado hoy como una de los cuadros más originales del siglo XX ( Tate Gallery de Londres)
Su obra, obsesionada con la representación del cuerpo humano ha sido encasillada en el informalismo, el expresionismo y el surrealismo o el racionalismo. Simplemente prosiguió lo que él consideró [en las entrevistas publicada que le hizo David Sylvester a lo largo de los años sesenta] una línea pictórica «postpicasiana», siguiendo la vía abierta que Picasso dejó con la figuración y la representación obsesiva del cuerpo humano.
Recibe influjos de Munch en el trazo, de Van Gogh en las tonalidades, de Giacometti en la concepción del espacio y del mismo Goya en la angustia de los rostros y los cuerpos por lo que su arte refleja como ningún otro al hombre del siglo XX.
En 1953 sus series de Screaming Popes , inspiradas en El retrato del Papa Inocencio X de Velázquez, dieron forma a un estilo propio y peculiar. La obra original de Velázquez de 1650 fue reinterpretada por Francis Bacon en más de cuarenta pinturas, estudios y bocetos tres siglos después. Una obra a la que recurrió de forma reiterada desde una primera vez en el año 1940. El cuadro de Inocencio X de Diego Velázquez (1599-1660) fue encargada por este papa debido a la fama que ya había adquirido el pintor siendo acabado alrededor de 1650.
La expresión del papa es tensa, con el ceño fruncido, opuesta a los retratos papales realizados por Rafael y otros pintores con expresiones más afables. Una de las características de Velázquez es que era capaz de penetrar psicológicamente en el personaje para mostrarnos aquellos aspectos ocultos de su personalidad.
A la izquierda, el cuadro de Diego Velázquez «Inocencio X», 1650; óleo sobre lienzo, 140 cm x 120 cm, Galería Doria Pamphili, Roma. A la derecha, el cuadro de Francis Bacon, «Estudio según el retrato del Papa Inocencio X por Velázquez», 1953; óleo sobre lienzo, 153 cm x 118 cm, Art Center, Des Moines (EE.UU.).
Bacon orientó la obra siempre a hacer salir del Papa otras sensaciones que veía palpitar en el cuadro como la agonía, la amenaza y el aislamiento… Las líneas verticales que descomponen la figura al mismo tiempo que la contienen corresponden a esa angustia. La boca abierta en forma de círculo y los dientes contribuyen a ahondar en nosotros la sensación de que el cuerpo está vibrando y se vaporiza… (Alfredo García- Alargos, Arte e historia, 2015).
Bacon cree que a cada persona le rodea una especie de “emanación” y que al trasladarlo a un retrato aparece inexcusablemente en él la violencia. Aclara: “nuestra existencia está siempre velada, vivimos a través de velos o cortinas y si hay violencia en los cuadros es porque se ha corrido uno de esos velos o cortinas”. No hay duda pues que podemos asignarle aquí a la pintura, en tanto que participa de descorrer los velos que ocultan nuestra existencia, un cometido en pos de descubrir o desvelar la verdad.
Su pintura, según Bacon, “trata de mi tipo y de psique, trata de mi tipo de entusiasta desesperación”. “Una pintura no es un aglomerado de cosas que comprender sino una cuestión de instinto. Espontaneidad, accidente, sugerencias emocionales”.
Bacon pinta a partir de manchas irracionales, manchas de las que salen las figuras.
“Uno presenta la sensación y el sentimiento de vida del único modo que puede. No digo que sea un buen modo, pero lo haces lo más hondamente que puedes” (FB)
En una entrevista en la Galería Malborough de Londres en 1991, un año antes de su muerte, dijo «tengo una crisis de asma» y fue como si hubiera dicho «paren la vida, vuelvo en un rato». Su cara se volvió violeta, como las rayas de su camisa, hasta que volvió a su ser…
No era la primara vez que tenía que posponer una entrevista por una crisis de asma.
Usaba Ventolin en público y si no lo tenía se sentía perdido y se volvía huraño.
«Todas las caras de Bacon son víctimas de una ventolera, como si la carne fuera agitada por un ciclón. Como su propio cuerpo, los personajes de sus cuadros buscan violentamente el aire. Como el pulmón de un asmático, el aire es el deseo que impulsa la violencia de esas huidas que retrata. (Juan Cruz. Encuentros con heterodoxos, 2016)
Su asma fue empeorando y en 1989 ya no le permitía seguir con la pintura. Además se le intervino de un carcinoma renal.
En 1992 vino a Madrid para inaugurar una exposición y verse con su último amante, un banquero. Allí murió a los 82 años.
BIBLIOGRAFÍA
- Grandes entrevistas. Arte. Entrevista a Francis Bacon, Judith Cuba. Ultima entrevista a Francis Bacon. Junio 2005.
- Francis Bacon: “Lógica de la sensación” Gilles Deleuze 2º edición 2002. Ed. Arena Libros.
- El Papa Inocencio X de Bacon | La guía de Historia del Arte http://arte.laguia2000.com/pintura/el-papa-inocencio-x-de-bacon#ixzz4NXzIeKrF
- Francis Bacon: I painted to be loved. Interview by Francis Giacobetti conducted on February 1992, published en The Art Newspaper, nº 137, June 2003, 28-29.
- Francis Bacon. Radiografía de la distorsión. A propósito del libro Entrevista con Francis Bacon, de David Sylvester.
- Unas miradas cruzadas entre Diego Velázquez y Francis Bacon sobre el retrato de Inocencio X: ilusión y sensación. Arte/España. Publicada en Enero de 2013 por Marieg.
- Francis Bacon “Pesadillas sobre lienzo” . Revolución 88. Kevin Sánchez, 27 de Enero de 2013.
- Inocencio X. Wikipedia. Ultima modificación en septiembre de 2016.
- Inocencio X. ArteHistoria. Biografía y vidas 2004-2016.
- Francis Bacon. Características artísticas de un pintor inclasificable. Algargos, Arte e historia. Alfredo García. 28 de septiembre de 2015.
- Francis Bacon. Martin Hammer Ed. Phaidon Focus. 2013.
- Psicoterapia Online: Todo es mente. José Miguel Martin Vázquez. Licenciado en Psicología en la UAM 2014.
- Asmáticos: seres con respiración torcida. María Jesús Espinosa de los Montero García. Jot Down. El País. 2015.
- Por dónde entra el aire en los cuadros de Bacon. Encuentros con heterodoxos (Ediciones El País). Juan Cruz. 11 de agosto de 2016.
Para citar este artículo:
González, ML. (25 de febrero de 2017). Francis Bacon y su estudio de Inocencio X. [Mensaje en un blog]. Blog del Comité de Humanidades de la SEAIC. Recuperado de https://www.seaic.org/profesionales/blogs/humanidades
Primera Guía mundial sobre Inmunoterapia con Alimentos
La alergia a los alimentos es un importante problema de salud pública que puede en algunos casos comprometer incluso la vida de las personas que la padecen. Personas que deben llevar un estricto control de los alimentos que toman para evitar la ingestión accidental de aquellos a los que son alérgicos. El riesgo y el temor a una reacción, la dificultad para poder realizar actividades familiares y sociales en las que hay presentes alimentos, e incluso en ocasiones el rechazo por parte de otros, limita la vida de estas personas, más aun cuando son niños. De unos años a esta parte, la inmunoterapia con alimentos (ITO) se ha convertido en una esperanza para ellos.
Alergólogos y pediatras, de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) y de la Sociedad Española de Inmunología Clínica, Alergología y Asma Pediátrica (SEICAP), han publicado la primera guía sobre ITO con alimentos de la literatura científica (1,2). En este caso, aborda la dirigida a la alergia a leche de vaca y huevo, aunque abre la puerta al tratamiento de otras alergias alimentarias.
La publicación de la Guía es el fruto del trabajo coordinado de más de 30 especialistas de 18 centros de toda España, cinco de ellos miembros del Comité de Alergia Infantil de la SEAIC. La Guía se basa en la evidencia científica disponible de los estudios publicados hasta junio de 2016, y en la opinión de expertos. Se establecen recomendaciones acerca de las indicaciones y contraindicaciones del procedimiento, requerimientos de personal y medios materiales, aspectos prácticos del tratamiento en las diferentes fases de la ITO, y pautas especiales para los pacientes con alto riesgo de presentar reacciones adversas durante el tratamiento. La Guía marca las directrices para el manejo de la ITO con leche y huevo en la práctica clínica y recoge la opinión consensuada de expertos españoles.
Destacar por último, que el Instituto de Estudios del Huevo (IEH) acordó conceder su Galardón de Oro anual a SEAIC y SEICAP por la publicación de la Guía de inmunoterapia con leche y huevo. El IEH es una asociación sin ánimo de lucro creada para fomentar la investigación relacionada con el huevo en España y la divulgación sobre su interés como alimento y su adecuado manejo. El IEH reconoció la importante labor desarrollada por los profesionales de ambas sociedades para curar la alergia alimentaria infantil al huevo. El Galardón fue entregado durante el Día Mundial del Huevo 2017 en un acto que el IEH celebró en Calatayud (Zaragoza) el día 25 de octubre.
Dr. Carmelo Escudero Díez
Convocatoria EntusiASMAdos
La SEAIC, a través de los comités de asma y de alergólogos jóvenes (CAJMIR) y GSK, van a poner en marcha el proyecto “EntusiASMAdos: formación integral en asma para jóvenes alergólogos”.
Es un programa que persigue la excelencia médica y está dirigido a jóvenes emergentes con perfil de compromiso y motivación frente a la investigación y conocimiento del ASMA. El programa se concibe como una oportunidad de formación profesional y desarrollo de liderazgo.
Solo es posible aprender aquello que nos emociona, por eso queremos que os sintáis tan EntusiASMAdos como nosotros y os animéis a formar parte de un programa que tiene como finalidad
apasionaros.
El programa formativo tendrá una duración de tres años y contará con 20 participantes, que serán seleccionados según los criterios fijados por el comité científico.
Se estructurará en 3 reuniones presenciales/año y reuniones virtuales de apoyo a los diferentes grupos de trabajo que se conformen.
![]() Descarga disponible sólo para socios.
Descarga disponible sólo para socios.
“BLOG” DEL COMITÉ DE INMUNOLOGIA CLINICA COMO FORO DE INFORMACION Y DISCUSION DE TEMAS DE ACTUALIDAD. MARZO 2012
ACTUALIZACIONES BASICAS EN PATOLOGIA ALERGICA
En este blog sobre “Actualizaciones básicas en la patología alérgica” queremos comentar un articulo publicado hace aproximadamente un año en el J Allergy Clin Immunol que nos parece relevante no solo por su contenido básico sino también por su diseño y elaboracion. La hipótesis de trabajo consiste en la posibilidad de que los niños alérgicos pueden tener alterada su capacidad de respuesta inmunológica “natural” frente a determinados componentes bacterianos, lo que daría lugar a una desviación en la maduración del sistema inmunológico, que impide el viraje de la respuestas neonatales con predominio Th2 hacia el predominio de las respuestas Th1 de la edad adulta.
El trabajo en cuestión ha sido realizado en Perth por la Prof. Meri Tulic ![]() , University of Western Australia, en la School of Paediatrics and Child Health (SPACH) y dirigido por la Prof. Susan L. Prescott
, University of Western Australia, en la School of Paediatrics and Child Health (SPACH) y dirigido por la Prof. Susan L. Prescott ![]() , destacada alergóloga con excelentes publicaciones en el campo de la alergia básica y clínica, formada en la escuela del Prof. Patrik Holt, en la misma Universidad de Perth.
, destacada alergóloga con excelentes publicaciones en el campo de la alergia básica y clínica, formada en la escuela del Prof. Patrik Holt, en la misma Universidad de Perth.
La investigación se realizó en colaboración con diferentes Centros y Universidades de Suecia y Reino Unido: Tulic MK, Hodder M, Forsberg A, McCarthy S, Richman T, D’Vaz N, van den Biggelaar AH, Thornton CA, Prescott SL. Differences in innate immune function between allergic and nonallergic children: new insights into immune ontogeny. J Allergy Clin Immunol. 2011 Feb;127(2):470-478.
El reconocimiento bacteriano por el sistema inmune “natural” o innato depende del buen funcionamiento de los receptores Toll que existen en determinadas células del sistema linfo monocitario (Fagocitos mononucleares, linfocitos B, células dendríticas, mastocitos y otras). Estos receptores, alertan al sistema inmune sobre la presencia de los microbios, que detectan reconociendo los antígenos microbianos. El reconocimiento por los receptores Toll y la correspondiente activación celular pone en marcha la defensa primaria o “natural” y en definitiva, representa la primera barrera de los organismos frente a la invasión bacteriana.
El trabajo de Meri Tulic es un estudio caso-control en el que se analiza la respuesta de la inmunidad “natural” o “innata” frente a diferentes productos microbianos que son ligandos de los receptores Toll, como el lipopolisacarido bacteriano o LPS de E. coli o componentes de las membranas bacterianas como el acido lipoteicoico o las partículas de zimosan o bien oligonucleótidos CpG´s no metilados y otros mas, de forma, que cada uno de esos ligandos es especifico para un tipo concreto del repertorio de los receptores Toll, y una vez reconocido el ligando por su correspondiente receptor, se transmite la señal para la activación de la célula correspondiente y la liberación de las citocinas proinflamatorias.
El análisis de activación celular se realizo en 35 niños alérgicos seguidos desde el nacimiento hasta la edad de 5 años, frente a otros 35 controles sanos, en similares circunstancias. Se han estudiado las dos vertientes de la respuesta inmune la “natural” o innata y la “adquirida” o “adaptativa” Para la primera, se estimularon las células mononucleadas de los pacientes con los ligandos citados anteriormente, específicos de los receptores Toll (TLR 2, 3, 4, 2-6, 7/8, y 9) y para la segunda se utilizó la estimulación celular in vitro con antígenos o alérgenos específicos como ácaros y albumina de huevo (OA). Lógicamente, la respuesta que se mide en cada caso es diferente.
En el primero o inmunidad “natural” se mide la síntesis in vitro de citocinas dependientes de TLR´s como la IL-1 beta, IL-6 y el TNF alfa. Por el contrario, para analizar el funcionamiento de la inmunidad “adquirida” o adaptativa, se mide la síntesis de IFN gamma y de IL-13, por las células mononucleares después de la estimulación antígeno específica y mitógenos. En la valoración de las respuestas no solo se analizaron las citocinas solubles sino además se realizó citometria de flujo para cotejar la correspondiente activación celular como consecuencia de la estimulación de los receptores TOLL en las células mononucleares.
Los resultados indican que los niños sanos tienen al nacer una débil respuesta “innata” o “natural”, con escasa producción de IL-1 beta y otras citocinas de la inmunidad “natural”. Con el paso del tiempo, esa respuesta “natural” madura, asemejándose a la de los adultos sanos, además, paralelamente y como consecuencia de esa buena maduración de la respuesta “natural”, la otra respuesta llamada “adquirida” o adaptativa vira hacia un predomino Th1 que es la que prevalece en los sujetos normales adultos. La respuesta normal “adquirida” inducida por alérgenos a los cinco años, será pues de tipo Th1 con predominio de la producción in vitro de interferón gamma. Por el contrario, los niños alérgicos tienen una respuesta “innata” o natural exagerada, ya desde el nacimiento, que es similar o mayor que la de los adultos, pero a lo largo de los primeros años, hay un empobrecimiento de esa respuesta a los ligandos de los TLR ´s, siendo considerablemente menor que la obtenida en los controles sanos a los cinco años. Hay por tanto, en los alérgicos, una respuesta “natural” inicial exageradamente alterada, para deprimirse y deteriorarse a lo largo del desarrollo hacia los cinco años. Se produce una parada en la maduración de la respuesta “adquirida” anti alérgenos , y por tanto, no hay viraje del entorno Th2 de la época prenatal a Th1 como ocurre en los sanos.
Hay unas bases celulares para explicar el que una maduración alterada de la inmunidad “natural” antimicrobiana puede producir una mala respuesta “adquirida” frente a los alérgenos, especialmente, en niños genéticamente predispuestos a las enfermedades alérgicas. Además no solo las células T reguladoras están afectadas sino que en los niños alérgicos hay una mayor expresión de receptores Toll en las células dendríticas plasmocitoides con un incremento en la síntesis de IL-6 y con el consiguiente deterioro en la maduración de las T reguladoras: Dominitzki S, Fantini MC, Neufert C, Nikolaev A, Galle PR, Scheller J, Monteleone G, Rose-John S, Neurath MF, Becker C Cutting edge: trans-signaling via the soluble IL-6R abrogates the induction of FoxP3 in naive CD4+CD25 T cells. J Immunol. 2007 Aug 15;179(4):2041-5.
La modulación de la respuesta alérgica relacionada con la interacción con los agentes microbianos no se limita a la maduración del sistema inmune que condiciona la tendencia a la génesis de la enfermedad alérgica, sino también, es importante por su papel en la rama efectora de la respuesta inflamatoria, previniendo la inflamación eosinofilica que ocurre en el asma bronquial y disminuyendo la hiperreactividad bronquial. Hay un trabajo reciente que utilizando un modelo murino de asma bronquial, demuestra como la infección por H pylori previene la inflamación asmática por inducción de linfocitos T reguladores: Arnold IC, Dehzad N, Reuter S, Martin H, Becher B, Taube C, Müller A. Helicobacter pylori infection prevents allergic asthma in mouse models through the induction of regulatory T cells. J Clin Invest. 2011 Aug;121(8):3088-93. Los efectos beneficiosos (tolerancia inmunológica) sobre la prevención del asma bronquial se manifiestan con mayor intensidad cuando los ratones son infectados con H pylori en el periodo neonatal. El trabajo es un análisis exhaustivo y muy demostrativo desde el punto de vista de la inflamación asmática y su prevención por la infección no solo a nivel histológico sino también molecular.
Obviamente por estos dos trabajos que comentamos en este blog da la impresión que estamos revisitando la “teoría de la higiene” que como es sabido, sostiene que la exposición temprana a los antígenos microbianos es esencial para la prevención de las enfermedades alérgicas. Esto es así, pero querríamos dejar conciencia de que al ser una enfermedad multifactorial no es este aspecto el único ni el mas importante, que modula la aparición de la enfermedad. (Platts-Mills TA, Erwin E, Heymann P, Woodfolk J. Is the hygiene hypothesis still a viable explanation for the increased prevalence of asthma? Allergy. 2005;60 Suppl 79:25-31.)
En algún momento, tendremos que centrar nuestros esfuerzos en una investigación a fondo sobre el papel de las vacunas bacterianas, que en los años 40-50 tuvieron su preponderancia en la alergia, pero que por influencia de la escuela anglosajona, se dejaron de utilizar, incluso fueron denostadas, posiblemente con razón, por falta de los conocimientos científicos adecuados en aquellos tiempos. Es ahora, con todos estos efectos que se han demostrado de la modulación con los productos bacterianos (LPS?) de la respuesta inmunológica, cuando merecería la pena realizar un esfuerzo para aconsejar o no la utilización de estos productos, revisitando los conocimientos, siempre con bases científicas actualizadas por el conocimiento moderno del sistema inmunológico y su modulación por los microbios y sus productos.
Encuesta sobre telemedicina para pacientes y profesionales sanitarios
Lovexair, organización sin ánimo de lucro dedicado al cuidado, apoyo y orientación de las personas con patologías respiratorias, nos invita a completar esta encuesta con el objetivo de conocer nuestro punto de vista sobre los sistemas de telesalud y la relación profesional sanitario-paciente, con el fin de satisfacer mejor las necesidades en un contexto de atención híbrida.
Premios de Innovación en Enfermería GSK 2025
PLAZO: viernes 5 de septiembre de 2025.
Con el fin de facilitar la participación, se amplía hasta el viernes 5 de septiembre de 2025 el plazo de presentación de solicitudes para los Premios de Innovación en Enfermería GSK.
Importante: en caso de no disponer del Certificado del Comité de Ética del Hospital en el momento de la solicitud, se podrá adjuntar un justificante o, en su defecto, una carta explicativa que detalle la situación concreta. No obstante, la concesión y materialización del premio estarán condicionadas a la entrega de dicho certificado con posterioridad.
La Fundación SEAIC lanza la Primera Convocatoria Competitiva de Premios a la Innovación en Enfermería GSK, dirigida a fomentar proyectos innovadores liderados por profesionales de enfermería en Alergología e Inmunología Clínica.
Objetivo:
- Promover la formación y la innovación en cuidados de pacientes con asma grave y otras enfermedades alérgicas, aportando visibilidad a la labor de enfermería.
Dotación:
- Tres premios de 7.500 € cada uno que se materializarán como ayudas económicas destinadas a financiar el desarrollo de los proyectos ganadores.
Temáticas de los proyectos:
A: Innovación en el cuidado del asma grave desde la enfermería (2 premios).
B: Innovación en el cuidado de pacientes desde la enfermería especializada en alergia (1 premio).
Requisitos:
- Tener título en enfermería y estar colegiado en un Colegio Oficial del territorio nacional.
- Ser socio de la SEAIC, al corriente de pago y poder acreditarlo.
- Tener relación profesional directa con la especialidad, trabajando en Alergología u otros ámbitos relacionados (Neumología, Dermatología, Pediatría, ORL o Inmunología) en el sistema sanitario público o privado.
Bases completas:
![]() Bases premios enfermería GSK (700 descargas )
Bases premios enfermería GSK (700 descargas )
¿Cómo inscribirse para participar?
¿Qué debes tener preparado para solicitar la ayuda?
- Currículum actualizado del investigador principal y colaboradores (en PDF).
- Certificado del Comité de Ética del Hospital donde va a llevarse a cabo el proyecto.
- Memoria del proyecto (anónima – usando la plantilla normalizada) resumen (máx. 250 palabras): objetivos, diseño, ámbito, población, variables, recogida y análisis de datos.
Carta del Presidente – Julio de 2012
Queridos soci@s:
Cierto es que la crisis golpea todos los sectores incluyendo también a las sociedades profesionales y científicas. A pesar de ello, como observareis por la cantidad de información que se acompaña al envío de mi carta, SEAIC sigue comprometida y activa en un numeroso grupo de proyectos en marcha.
Entre ellos quiero comentar, en primer lugar, nuestra participación en el estudio sobre seguridad de la inmunoterapia, liderado por el grupo de interés en inmunoterapia de la EAACI. La coordinadora nacional del proyecto es Carmen Vidal (carmen.vidal.pan@sergas.es), con quien podéis poneros directamente en contacto los interesados en tener más información y de colaborar en este estudio.
Destacar también la terminación del documento multidisciplinar de formación en rinoconjuntivitis CONFOR liderado por este comité, que se presentará junto con los resultados definitivos del estudio FERIN, sobre costes de esta patología tan prevalente pasado el verano. Muy avanzado también se encuentra el documento de consenso en asma grave, realizado por el comité de asma, y cuya primera parte se encuentra ya aceptada para publicación a finales de año en nuestra revista JIACI.
Enlazando con ello es un placer poderos comunicar el nuevo incremento en su factor de impacto que se sitúa en 2,27. Enhorabuena para todo el equipo editorial encabezado por Maria Luisa Sanz y a todos los colaboradores y revisores por su excelente trabajo. Tanto nuestra revista JIACI como la red de Aerobiología son dos de nuestros pilares estratégicos que deben fortalecerse en beneficio de los socios y la Sociedad, la comunidad científica y los pacientes. Sin embargo, suponen inversiones importantes para nuestro presupuesto que estamos intentando optimizar. El Comité de aerobiología, liderado por Francisco Feo, ha conseguido nuevos acuerdos con diversas estaciones, que facilitarán sus datos a nuestra red, de forma que queden ya pocos lugares del territorio español no cubiertos por ella.
Animo también a todos los organizadores locales y científicos y colaboradores de nuestro próximo congreso de Pamplona. El evento se encuentra ya en marcha a través de las comunidades virtuales creadas (www.congreso-seaic.es) en las que de nuevo os animo a interactuar y su programa ya cerrado, con invitados de gran prestigio nacional e internacional.
Se presentarán también en el congreso los avances en otros muchos proyectos SEAIC, como el importante documento de técnicas en enfermería de este comité por parte de su coordinadora Cristina Mañas y también la situación de nuestro programa de desarrollo profesional continuo (DPC) que conduce Eduardo Fernández.
La votación de la sede de nuestro próximo congreso Salamanca 2014 será el banco de pruebas de una nueva modalidad de votación virtual, que no cabe duda que dará vida y participación a nuestra sociedad. Antonio Pérez Pimiento, nuestro webmaster, continúa realizando una labor extraordinaria.
Es también una gran satisfacción la nueva candidatura presentada para las elecciones que también celebraremos en Pamplona, en cabezada por Dr. Joaquin Sastre como futuro presidente electo y toda ella compuesta por asociados de gran valía personal y profesional. Gracias a todos ellos por su compromiso.
Antes de concluir, me gustaría informaros de la importante campaña informativa sobre alergias alimentarias y prevención de la anafilaxia, lanzada por la EAACI y que nuestra Sociedad se ha comprometido a apoyar (www.stopanaphylaxis.com).
Desearos un feliz descanso en verano que nos permita recargar energías para culminar con éxito todos nuestros planes y encabezar otros nuevos en el futuro.
Un fuerte abrazo,
José María Olaguibel
—————————————–
Documento para la descarga:
Administración de inmunoterapia subcutánea: mucho mas que una inyección subcutánea: La Enfermera de Alergología te lo explica.
Cuantas veces nos han preguntado “¿Eres la enfermera/o de alergia? ¿La que pone las vacunas no?”.
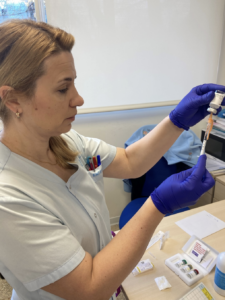 Pues bien, es el momento de afirmar, que la administración de inmunoterapia (IT) subcutánea no solo consiste en el procedimiento de administración del alérgeno en dosis crecientes al paciente por vía subcutánea, sino que es un proceso donde se realiza previamente una valoración integral del paciente.
Pues bien, es el momento de afirmar, que la administración de inmunoterapia (IT) subcutánea no solo consiste en el procedimiento de administración del alérgeno en dosis crecientes al paciente por vía subcutánea, sino que es un proceso donde se realiza previamente una valoración integral del paciente.
El paciente acude a nuestra consulta con la incertidumbre ante lo desconocido, a pesar de haber recibido información el día de la prescripción del tratamiento por el alergólogo/a, sobre el procedimiento y sus riesgos.
Es importante que nos presentemos, que conozca nuestro nombre, y le indiquemos que somos las enfermeras/os responsables de la administración del tratamiento. Es muy importante que el paciente se encuentre tranquilo.
Así mismo, procederemos a resolver aquellas dudas que pueda tener acerca de la inmunoterapia (IT) específica de alergia, además de informarle que este tratamiento consta de dos fases:
- Fase de Inicio: Donde se irá incrementando de forma periódica la dosis/concentración de la vacuna, comprobando la tolerancia a la misma. En esta fase deberemos preguntar siempre si han tolerado bien la dosis anterior y si han sufrido algún tipo de reacción en su domicilio (reacción tardía).
- Fase de Mantenimiento: Donde se habrá alcanzado la dosis terapéutica que se continuará administrando de forma periódica.
Respecto a la administración del tratamiento, como responsables de su administración, deberemos comprobar siempre: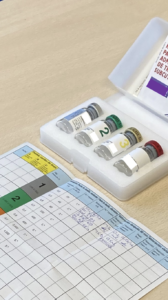
- Que la vacuna que nos entrega el paciente es la que ha prescrito su alergólogo.
- Que corresponde con el nombre del paciente, ya que están identificadas nominalmente.
- La fecha de caducidad.
- Que se ha conservado en nevera (entre 2 y 8 ºC teniendo especial cuidado que no se congele, pues se inactiva y pierde sus propiedades terapéuticas), y trasportada en bolsa térmica .
Procederemos a realizar la valoración de enfermería, recogiendo información sobre su estado de salud:
- Si se encuentra sin síntomas de infección activa (fiebre).
- Si no está presente un episodio agudo (crisis) de su enfermedad alérgica: asma mal controlada o rinoconjuntivitis alérgica.
- Si se encuentra en tratamiento con antibióticos. En cuyo caso se postpondrá la administración hasta su recuperación .
- Si ha recibido en los últimos 7-10 dias vacunas de virus atenuados (gripe, covid…). Como norma general es el intervalo de tiempo mínimo que se recomienda para la administración de la IT específica de alergia.
A continuación procederemos a la toma de constantes vitales (tensión arterial, frecuencia cardiaca, saturación de oxígeno y temperatura) y a la administración del tratamiento de IT específica de alergia siguiendo el protocolo establecido.
Los pacientes deben saber:
- Que tras la administración de su vacuna deben estar un tiempo mínimo de 30 minutos en nuestro servicio de alergia (o Centro de Salud), con el fin de comprobar que ha tolerado bien su IT, y que no han aparecido reacciones adversas inmediatas (por su seguridad).
- Que las reacciones adversas más frecuentes que pueden aparecer son: Enrojecimiento y picor (prurito) en la zona de administración.
- La presencia de síntomas como tos, falta de aire (disnea), aparición de eritemas (zonas enrojecidas en la piel), picor en palma de manos o síntomas exacerbados de su alergia deben ser comunicados inmediatamente para actuar de manera precoz.
- Que la IT especifica de alergia NO sustituye al tratamiento pautado por su alergólogo/a en referencia a antihistamínicos, colirios, inhaladores o nebulizadores nasales. Es un tratamiento conjunto.
- Que no deben practicar ejercicio físico intenso, coger peso, ir a saunas/piscinas cubiertas (ambientes húmedos y cargados) al menos en las 4 primeras horas de la administración de ITSC.
- Que deben informar de la aparición de reacciones tardías (en su domicilio): Aumento de eritema en zona de administración (recomendaremos que se realicen fotos), o cualquier otro síntoma que hayan podido experimentar.
- Que los beneficios de la IT específica de alergia se consiguen a medio/largo plazo y por ello, es necesario que los pacientes acudan a las revisiones programadas por sus alergólogos/as, para valorar la evolución con del tratamiento y si es oportuno continuar con el tratamiento o suspenderlo.
Anafilaxia en niños y adolescentes
La anafilaxia, como extremo más grave del espectro de las reacciones alérgicas, de afectación sistémica, aguda y potencialmente mortal, representa una patología de especial interés en pediatría.
En Europa, la anafilaxia es un problema común que afecta aproximadamente a 1 de cada 300 habitantes en algún momento de su vida. Según datos de la red europea de reacciones alérgicas graves, el 27% de los casos de anafilaxia se produce en menores de 18 años. Además, se ha descrito un incremento de su incidencia, especialmente en niños y preescolares.
Causas/desencadenantes
La causa más común de anafilaxia en niños son los alimentos (75%), seguida a distancia por los medicamentos (11%). Estudios epidemiológicos de la SEAIC* señalan a la alergia alimentaria como tercer motivo de consulta a los servicios de Alergología en edad pediátrica, con una tendencia al alza. La anafilaxia representa el 7,5% de los casos diagnosticados, siendo la leche de vaca, el huevo, los frutos secos y las frutas, los alimentos implicados más frecuentemente.
Los desencadenantes alimentarios varían según la edad y el área geográfica. En los dos primeros años de vida, la leche de vaca y el huevo son los desencadenantes más habituales; posteriormente, los frutos secos en edad preescolar, siendo el cacahuete el más común en todas las edades. En ciertos países europeos, particularmente en el área mediterránea, el melocotón tiene especial relevancia.
La anafilaxia inducida por ejercicio y dependiente de alimentos también debe ser considerada en los niños. Es un tipo especial de alergia mediada por IgE en la que el ejercicio o el consumo de un alimento causante no inducen síntomas por sí solos, pero el ejercicio tras la ingestión del alimento desencadena anafilaxia.
Por último, los padres con frecuencia expresan su preocupación sobre el riesgo de anafilaxia por vacunas; sin embargo, son una causa excepcional en niños.
Factores de riesgo y casos fatales
Las muertes por anafilaxia son raras. En aquellas relacionadas con alimentos, el 73% son debidas a frutos secos o cacahuete, siendo la leche de vaca responsable del 21% de las muertes en <16 años. El riesgo de muerte por anafilaxia aumenta dos veces entre adolescentes en comparación con los niños de 0-2 años. En general, los factores de riesgo identificados para la anafilaxia fatal por alimentos en niños incluyen asma coexistente, edad >10 años, alergia al cacahuete o frutos secos y la falta o la administración tardía de adrenalina.
Un tercio de los casos de anafilaxia ocurren en casa, el 25% en restaurantes y un 15% en la escuela.
Diagnóstico de anafilaxia
La anafilaxia es un diagnóstico predominantemente clínico, con afectación de varios sistemas y de inicio rápido tras la exposición al desencadenante. En los niños muy pequeños, el diagnóstico puede presentar algunos desafíos por la dificultad para describir ciertos síntomas como el prurito o la opresión faríngea; y ciertos signos, como la irritabilidad y los cambios de comportamiento, pueden ser difíciles de interpretar. La anafilaxia en los lactantes suele afectar a la piel (98%), al sistema respiratorio (59%), al aparato digestivo (56%) y, con menos frecuencia, al sistema cardiovascular. Cuando se produce hipotensión, en niños <10 años se define como una tensión arterial sistólica inferior a <70mmHg + (2 x edad en años) o un descenso >30% respecto a un registro basal.
Los síntomas respiratorios aparecen con frecuencia en los niños, especialmente en aquellos que padecen asma. Por otro lado, la anafilaxia puede suceder sin afectación de la piel, de tal forma que los signos cutáneos están ausentes en 10-20% de las anafilaxias. Este hecho afecta de manera crítica a su diagnóstico y tratamiento precoces.
Manejo
Para el autocuidado temprano de los pacientes con anafilaxia es fundamental educar a los padres, cuidadores y a los niños sobre el riesgo de anafilaxia, el control de las enfermedades concomitantes y sus desencadenantes y el autotratamiento de cualquier recurrencia. Durante la infancia, el cuidado/responsabilidad en la aplicación de medidas de evitación, reconocimiento de reacciones y tratamiento de las mismas recae inicialmente en padres y cuidadores. A medida que el niño crece se le enseña a evitar los desencadenantes, reconocer los síntomas y tratar futuras reacciones. Se ha estimado por encuestas que los niños de 9-11 años podrían reconocer síntomas y utilizar correctamente un AIA*.
A los pacientes se les deben recetar uno o más AIA*. Se recomienda que lleven siempre consigo un plan de acción de emergencia escrito y personalizado que ilustre cómo reconocer los síntomas e instruya sobre cómo inyectar rápidamente la adrenalina. Esta debe ser administrada por vía intramuscular en la parte anterolateral media del muslo manteniendo el AIA durante aproximadamente 3-10 segundos. La administración de adrenalina es el tratamiento de primera línea y no existen contraindicaciones absolutas para su administración. La dosis debe repetirse cada 5-15 minutos si los síntomas persisten y tras su administración se debe solicitar asistencia médica. Estas medidas preparan a los padres y a los niños para afrontar una reacción y evitar que se agrave.
Durante una anafilaxia es crucial evaluar periódicamente las vías respiratorias, la respiración, la circulación, el estado mental y la piel, posicionar al paciente según sus características y simultáneamente llamar a los servicios de emergencia. La mayoría de los niños deben colocarse tumbados boca arriba, a menos que haya dificultad respiratoria, en cuyo caso una posición sentada optimiza el esfuerzo respiratorio; si está inconsciente, el niño puede colocarse en posición de recuperación. Al mismo tiempo, y si es posible, se debe eliminar la exposición al desencadenante (p. ej., suspender la administración de medicamentos/agentes terapéuticos).
El tratamiento de la anafilaxia continúa con el traslado a un entorno de atención sanitaria, idealmente en ambulancia. En niños con anafilaxia y síntomas de broncoespasmo, se pueden administrar agonistas beta-2 de acción corta inhalados (p. ej., salbutamol); sin embargo, en presencia de síntomas persistentes no son alternativa a la administración repetida de adrenalina intramuscular. En caso de obstrucción de las vías respiratorias superiores debe considerarse nebulizar adrenalina. Los medicamentos de segunda línea incluyen agonistas beta2-adrenérgicos, glucocorticoides y antihistamínicos. Es necesario observar a los niños durante varias horas, siendo especialmente importante en reacciones graves y en aquellas que requieren varias dosis de adrenalina.
Conclusiones
La anafilaxia es una patología de especial relevancia en edad pediátrica, siendo los alimentos su causa más común. En los niños, los síntomas respiratorios y la ausencia de afectación cutánea son características que deben ser consideradas en su presentación. El asma, la adolescencia, la alergia al cacahuete o los frutos secos y la falta o la administración tardía de adrenalina son factores asociados a mayor gravedad. La educación periódica de niños y familias, sobre cómo identificar los episodios, responder adecuadamente y emplear el AIA son vitales y deben ser revisados regularmente.
Dr. Carmelo Escudero Díez. Servicio de Alergología Hospital Infantil Universitario Niño Jesús (Madrid). Comité de Alergia Infantil.
*SEAIC: Sociedad Española de Alergología e Inmunología Clínica.
*AIA: Auto-inyector de adrenalina.
Referencias recomendadas
- Turner PJ, Campbell DE, Motosue MS, Campbell RL. Global Trends in Anaphylaxis Epidemiology and Clinical Implications. J Allergy Clin Immunol Pract. 2020;8:1169-76.
- Wang Y, Allen KJ, Suaini NHA, McWilliam V, Peters RL, Koplin JJ. The global incidence and prevalence of anaphylaxis in children in the general population: A systematic review. Allergy. 2019;74:1063-80.
- Ojeda P, Ibáñez MD, Olaguibel JM, Sastre J, Chivato T. Alergológica 2015: A National Survey on Allergic Diseases in the Spanish Pediatric Population. J Investig Allergol Clin Immunol 2018;28(5):321-329. doi: 10.18176/jiaci.0308.
- Cardona V, Ansotegui IJ, Ebisawa M, El-Gamal Y, Fernandez Rivas M, et al. World allergy organization anaphylaxis guidance 2020. World Allergy Organ J. 2020;13(10):100472.
- MS Shaker, DV Wallace, DBK Golden, J Oppenheimer, JA Bernstein, RL Campbell, et al. Anaphylaxis—a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020;145:1082–1123.
- Sicherer SH, Warren CM, Dant C, Gupta RS, Nadeau KC. Food Allergy from Infancy Through Adulthood. J Allergy Clin Immunol Pract. 2020 Jun;8(6):1854-1864. doi: 10.1016/j.jaip.2020.02.010.
El fenómeno reagínico en el devenir de los héroes literarios medievales: mística, hechicería y leyenda
Álvaro Moreno-Ancillo
Servicio de Alergia. Hospital Nuestra Señora del Prado. Talavera de la Reina (Toledo), España
Talavera, 10 de abril de 2017
Introducción
Reagina fue un término propuesto por Coca y Grove en 1923 que define al anticuerpo de tipo IgE causante de la reacción de hipersensibilidad de tipo inmediato, la reacción alérgica clásica (1).
Podríamos pensar que cualquier categoría carece de aplicabilidad fuera de la experiencia, más allá de lo dado en el espacio y en el tiempo. Desde un punto de vista conceptual, un objeto y sus circunstancias, en tanto que aparecen y se conocen se etiquetan de «fenómeno», mientras el correlato del objeto, al margen de su relación con la percepción y la sensibilidad, se consideraría como «noúmeno», en la medida en que es algo solo inteligible pero no perceptible.
Si nos situamos en el sistema filosófico de Kant, el mismo concepto de noúmeno es dicotómico. Puede ser considerado negativamente, entendiendo noúmeno como materia que no puede ser reconocida por medio de la intuición sensible; o positivamente, como un objeto que puede ser conocido por medio de la intuición no sensible, que no es otra que la intuición intelectual. En tanto en cuanto carezcamos de intuición intelectual, y solo dispongamos de intuición sensible, nuestro conocimiento se hallará limitado a los fenómenos y, por consiguiente, el concepto de noúmeno quedará como algo negativo, como límite de la experiencia, como límite de lo que puede ser conocido (2).
Magia y Ciencia
Desde el principio de los tiempos, el ser humano ha tratado de explicar sus padecimientos desde una disyuntiva permanente entre la ciencia y la magia. Brujas, hechiceros y chamanes van transformándose a lo largo de los siglos en botánicos, alquimistas y galenos. Las enfermedades son consideradas, durante milenios, maldiciones diabólicas, castigos de los dioses o hechizos de nigromantes.
No obstante, mientras que la nigromancia parte de un enfoque espiritualista, la magia natural se fundamenta en las propiedades ocultas existentes en la naturaleza, que establecen una interrelación simpática entre todos los elementos del universo y que son causa de efectos portentosos en nuestro mundo, unos efectos que se corresponden con el gusto medieval por la maravilla.
Dentro de esos fenómenos patológicos, el hecho reagínico que caracteriza a las reacciones alérgicas puede ser de gran interés desde el punto de vista historiográfico y literario para cualquier humanista, especialmente si en él coinciden las profesiones de médico, alergólogo, escritor de novela y autor de teatro en busca de nuevos argumentos.
Por más que nos sorprendan, en los últimos años hemos sido capaces de dar explicaciones científicas de enfermedades alérgicas que se asocian a etiologías complejas y alérgenos ocultos, superando situaciones clínicas espeluznantes para nuestros pacientes, como las crisis anafilácticas o de asma súbita grave.
En otros tiempos, la incapacidad de darle explicación a esos trances alérgicos, la inmediatez de las reacciones y las características de la metamorfosis de los afectados podrían facilitar la confusión de los testigos ante estas visiones, y les llevaría a otras consideraciones alejadas de la medicina:
- Los que sufren la enfermedad han sido castigados, hechizados o sometidos por un poder humano -pero mágico-, o por un poder sobrehumano, opcionalmente diabólico o divino de acuerdo al enjuiciador del evento alérgico.
- Los que asisten al hecho alérgico como testigos principales pueden ser encumbrados como poseedores de poderes sobrenaturales que se descargan como una maldición sobre el ser afectado –siendo éste un enemigo de la comunidad-, y adquieren la etiqueta de héroes y son temidos por sus aparentes capacidades. Pero también pueden ser acusados de propiciar la maldad acontecida a personas amigas, con resultados menos halagüeños que la heroicidad.
- Es más, habría personas más observadoras e inteligentes, cuyos conocimientos de la enfermedad les permitiría “planear” las reacciones alérgicas –incluso las propias- con fines intrigantes.
No obstante, es de interés hablar del asma como algo diferenciado de la anafilaxia, puesto que los procesos alérgicos agudos graves con síntomas cutáneos eran más infrecuentes que patologías respiratorias con clínica similar al asma. Los héroes homéricos Áyax y Héctor, sufren un ahogo un jadeo que se nombra como asma. Héctor tras un golpe en el cuello, y Áyax tras el acoso de muchos enemigos troyanos. Son las circunstancias “naturales” las que causan esa asma. Pero cabe reseñar la descripción del ataque de asma de Areteo de Capadocia, pues lo súbito y grave siempre es susceptible de ser considerado extraterrenal.
Ricardo III de Inglaterra y Pedro I de Castilla
A través de Shakespeare nos encontramos con un hecho en la vida de Ricardo III que resultará el mejor paradigma de nuestra exposición, salvando las distancias con mis propios personajes. Ricardo III, era uno de los representantes de la casa de York, distinguida por el emblema de Rosa Blanca, en la Guerra de las Dos Rosas. Fue el último rey de la casa Plantagenet.
El relato de su vida es comparable por sus terribles acciones y su desenlace al de uno de nuestros reyes más controvertidos, Pedro I de Castilla, llamado el Cruel y el Justiciero por otros.
Pedro era hijo de Alfonso XI de Castilla y de María de Portugal. Durante toda su infancia y parte de la adolescencia fue prácticamente repudiado, porque el poder lo ostentaba la familia de la concubina de su padre, Leonor de Guzmán. A la muerte del rey, la rivalidad de las dos mujeres que compartieron la vida de Alfonso IX perdurará en sus descendientes con una prolongada guerra. El reinado de Pedro I fue una sucesión de batallas y ajusticiamientos, justos o crueles, que no acabó bien para él.
Pedro I sufrió una grave enfermedad al final de su adolescencia. Para muchos historiadores, la enfermedad del joven rey era recurrente y limitante, y pudo haber condicionado su respuesta histriónica ante las adversidades, provocando reacciones de ira y crueldad. Revisados todos los artículos y leídas las crónicas, las posibilidades diagnósticas están abiertas. No es descabellado pensar que algún escritor o dramaturgo busque la concordancia con alguna patología alérgica y la encaje en el relato histórico verdadero para mayor encumbramiento de la alergología literaria. El enfrentamiento entre Pedro y su hermanastro Enrique, conde de Trastámara, cobró dimensión internacional con la intervención de fuerzas militares de Inglaterra y Francia, que mantenían una contienda que conocemos como la Guerra de los 100 años. Enrique, que pugnaba por ser rey de Castilla, se alió con Francia, y Pedro, que era ya era el rey de Castilla, con Inglaterra. La guerra civil castellana fue un vaivén de victorias y derrotas para ambos bandos. El final de la guerra no pudo ser más literario, pues ve enfrentarse a ambos hermanos en un duelo fratricida. Fatalmente, Pedro acaba con su cabeza clavada en una pica después de sufrir la traición del mercenario francés Bertrand Dugasclein, que sujetó a Pedro I para que Enrique pudiera matarlo mientras exclamaba su célebre frase: “Ni quito ni pongo rey, pero ayudo a mi señor”.
Conocemos los problemas médicos y alérgicos de Ricardo III de la mano de Tomas Moro -el filósofo autor de Utopía- que compone un perfil del rey algo parcial, haciendo hincapié en sus defectos físicos (cojo, jorobado y medio manco) y sus comportamientos asesinos. También nos pone en la pista de la posible alergia del rey y de su implicación en la muerte de Lord Hastings, uno de los últimos obstáculos en su camino al trono. Shakespeare toma nota de lo que relata Tomás Moro y así lo incluye en la trama de su famosa obra de teatro.
Hasta ahora solo prevalecía ese retrato psicológico y físico de Ricardo III que Shakespeare nos mostró; el de un hombre intrigante y cruel, en una época en la que incluso su aspecto escoliótico le hace parecer más perverso. Su hermano, Eduardo IV, le confió al morir la tutela de sus hijos, pero Ricardo no dudó en adueñarse del trono inglés después de hacer asesinar a sus dos sobrinos en la Torre de Londres. Según Shakespeare “era un tirano sangriento y un homicida; alguien criado en sangre, y en sangre asentado”.
Pero en esa imagen hay cierta exageración teatral. Antes de que Ricardo tomara su camino hacia el trono, su hermano mayor Eduardo se convierte en rey tras su victoria en los campos de York. Ya como Eduardo IV, le encarga a Ricardo que se ocupe de las ejecuciones de sus opositores, lo que alcanza también a otro de los hermanos, Jorge, que acaba ahogado en un barril de vino. Al morir Eduardo IV, su hijo de 12 años se convierte en heredero bajo la custodia de Ricardo como regente. Ricardo, experto en intrigas y venganzas, teme ser asesinado por los partidarios de su cuñada, y decide pasar a la acción primero. Así, termina con la vida de los hermanos y aliados de la reina viuda, y al final también con sus sobrinos para convertirse en rey.
Tomás Moro nos cuenta que Ricardo utilizó su alergia a fresas como justificación en la condena a muerte de Lord Hastings, pero cuando estudiamos el texto de Shakespeare, comprobamos que solo se hace mención a las fresas en el contexto de la “sequedad del brazo del rey Ricardo”, lo cual, como reacción alérgica inmediata parece poco probable. Es cierto que Shakespeare no conocía la semiología alérgica, pero se esperaría una mejor descripción del genio literario inglés.
Revisando la literatura médica, comprobamos que estas mismas dudas las tuvo el Dr. J. Swift, un médico británico que publica una carta sencilla y clarificadora en 1956 en el British Medical Journal (4). Sus argumentos, básicamente se resumen en los siguientes párrafos.
Esta historia se conoce a través de Tomás Moro, que era un paje del Cardenal Morton, dueño del jardín de las fresas en cuestión. Pero hay algunas cosas que no tienen mucho sentido. Si Ricardo III hubiera tenido realmente un brazo “seco”, todos lo sabrían previamente, y no podría haber convencido al consejo de que ese mal era a causa de un hechizo inmediato. Y ¿por qué pidió las fresas? Se supone que sabía que era alérgico, y una urticaria que incluyera la afectación súbita de su brazo, sí justificaría la acusación de brujería; más aún si el exantema desapareciera al morir Hastings. De aquí la insistencia de que se ajusticiara a Hastings antes de la cena y le trajeran su cabeza en una bandeja. Un mínimo cambio en una palabra explicaría todo. Puede que Tomás Moro, que escuchó de soslayo la historia de los labios del cardenal, cometiera un pequeño error y no fuera “withered” (seco), sino algo como “tettered” (erupción pruriginosa).
El reciente y sorprendente hallazgo de los restos de Ricardo III en Inglaterra, y su posterior análisis forense, da la razón al Dr. Swift, puesto que no se ha encontrado ninguna alteración anatómica en ese brazo supuestamente seco (5).
Aunque Shakespeare describa el personaje como un intrigante malvado, si lo evaluamos con una mentalidad del siglo XV, no podemos descartar que, tal vez, creyera realmente que estaba hechizado, y no fuera una táctica vil para ajusticiar a Hastings. Esta posibilidad existe, pero revisando la vida del personaje y la historiografía al respecto, me parece menos probable.
El fenómeno reagínico en otras novelas históricas
Antes de que se supiera que alguno de mis personajes iba a emular a los de Shakespeare, estaba tan poseído por nuestra profesión que en cada uno de mis libros libraba una pequeña batalla para introducir eventos médicos –alergológicos especialmente- en el argumento de la historia narrada; y, si era posible, convertir tales eventos en casualidades que redirigían las vidas de los personajes y les hacían evolucionar a otras personalidades, a veces más proactivas, a veces más bondadosas y otras veces más canallas (6).
En la primera de mis historias medievales El Cantar de Arriaga, escrita en las madrugadas de mis últimos años de residencia, un par de monjes casi adolescentes viajan desde los Pirineos navarros hasta la Castilla del Conde Fernán González para participar sin comerlo ni beberlo en una conspiración contra el noble castellano. A lo largo de la intriga, uno de los monjes acaba encontrando su destino como héroe del relato gracias a eventos alérgicos sufridos por sus contrincantes. El monje lucha en clara desventaja contra un mercenario asesino junto a unas colmenas. El terrible shock anafiláctico que sufre el mercenario encumbra al monje como poderoso hechicero.
En El Enigma del Códice Bardulia se muestra una obsesión por hacer convivir los hechos mágicos, las brujerías y las pócimas antiguas con la medicina del mundo actual, que le transmite al lector la posibilidad de dar una explicación científica a los misterios y sucesos pasados, con la suficiente ambigüedad para que el propio lector elija qué versión desea creer. En esa novela, una joven lingüista recibe de sus ancestros la capacidad de manejar una pócima mortal. Tanto ella como su antepasado medieval toleran la toxicidad de una sustancia que al resto le provoca terribles visiones y una muerte atroz.
El Reino de la Espada se desarrolla en el siglo XIII, cuando el imperio Almohade presiona la frontera sur de los reinos cristianos hispánicos, llegando a recuperar casi la línea del río Tajo. Toledo está amenazado. Alfonso VIII de Castilla convoca a los reinos cristianos a una de las más decisivas batallas de la Reconquista. Un ejército se dirige al sur. Una intriga pretende acabar con la vida del rey de Castilla. Una comitiva de monjes y caballeros intentarán evitar el atentado. La paradoja asmático-reagínica viene de la mano de las humedades de los pasadizos y de la polvorienta materia orgánica que una valiente doncella le lanza a uno de los malvados conjurados, conduciéndole a una horrible y disneica muerte.
La convergencia de la medicina, la alergología y la literatura histórica en una misma persona obliga, sin lugar a dudas, a la búsqueda, investigación y descifrado de historias lejanas, textos antiguos y lugares inexplorados donde los hechos reagínicos complementen los argumentos de las obras literarias.
Bibliografía
- Coca AF, Cooke RA. On the classification of phenomena of hypersensitiveness. J Immunol 1923; 8: 163-182
- García Morente M. La filosofía de Kant. Espasa Libros SLU 1986.
- Valdeón Baruque J. La dinastía de los Trastámara. Fundación Iberdrola 2006.
- Swift J. Richard III and the Strawberries. Br Med J 1956 Jun 2; 1(4978):1301
- Appleby J, Rutty GN, Hainsworth SV, et al. Perimortem trauma in King Richard III: a skeletal analysis. Lancet 2015; 385: 253–59
- http://alvaromorenoancillo.blogspot.com.es/
Para citar este artículo:
Moreno-Ancillo, A. (10 de abril de 2017). El fenómeno reagínico en el devenir de los héroes literarios medievales: mística, hechicería y leyenda. [Mensaje en un blog]. Blog del Comité de Humanidades de la SEAIC. Recuperado de https://www.seaic.org/profesionales/blogs/humanidades
Por un cielo más seguro
La alergia es un problema de salud pública de que afecta a más de 150 millones de personas en Europa y su prevalencia va en aumento, sobre todo, en la población más joven. De todas ellas, la alergia alimentaria se sitúa como una de las alergias más frecuentes con más de 17 millones de europeos afectados, siendo de dos millones en España.
Las enfermedades alérgicas afectan en gran medida la calidad de vida de los pacientes que las padecen, limitando las actividades diarias como comer en un restaurante, ir a una fiesta o viajar, especialmente en avión por el miedo derivado de sufrir una reacción alérgica, por problemas relacionados con el transporte de su medicación o por no recibir una atención adecuada por parte del personal de la aerolínea.
Cada año, las compañías aéreas transportan en todo el mundo alrededor de 2,75 billones de pasajeros1. Muchas de estas personas padecen de enfermedades crónicas (cardiopatías, enfermedades neurológicas, enfermedades respiratorias o alérgicas) y viajar en avión supone pone un riesgo de padecer alguna emergencia médica durante el vuelo. En otras ocasiones, las urgencias médicas son incidentes que debutan de nuevo durante el viaje.
Cada año se producen hasta 44.000 emergencias médicas en vuelo, y los datos sugieren que alrededor del 17% de estos casos se transfieren a un hospital y el 4% resulta en hospitalización o muerte 1.
Las emergencias médicas en vuelo ocurren en 1 de cada 11.000 pasajeros2 o en 1 de cada 604 vuelos 3. Se proponen varias razones para explicar la incidencia de eventos médicos y alérgicos durante los vuelos. Los eventos médicos más comunes en vuelo incluyen síncope, problemas gastrointestinales y cardíacos 3,4,5.
Las reacciones alérgicas son responsables del 2-4% de todos los problemas médicos que suceden en los vuelos. Las reacciones alérgicas fueron la séptima causa más frecuente de problemas médicos y las manifestaciones dermatológicas, incluidas las erupciones cutáneas, la novena causa más común. Un análisis reciente de datos de reclamaciones a seguros de compañías médicas, reveló que éstos reclamaciones de seguro de salud por anafilaxia por alergia alimentaria habían aumentado un 377% y que los adultos requirieron atención para aproximadamente en un tercio de estos reclamaciones 6.
Existen varios factores relevantes que pueden afectar a los pacientes con enfermedades alérgicas y respiratorias cuando se viaja en avión:
-La disminución de la concentración de oxígeno en la cabina: hasta de un 25-30% más baja que al nivel del mar produciendo una ligera disminución de la concentración de oxígeno en la sangre, que va del 92 al 95%, seguida de hiperventilación compensatoria y taquicardia 7 .
-La sequedad atmosférica de la cabina entre 6 al 18% también puede irritar las membranas mucosas de la boca y el tracto respiratorio superior8 .
-La forma más común en que se desencadenan las alergias alimentarias es la ingesta del alérgeno, pero existen otras vías de exposición como el contacto con la piel o las mucosas o inhalar partículas. El hecho de que la cabina sea un habitáculo cerrado, favorece que las reacciones alérgicas que se producen por inhalación, se agraven en este medio de transporte.
En la actualidad se desconoce la incidencia real de las reacciones anafilácticas durante los vuelos porque en muchas ocasiones los síntomas no son reconocidos, porque no existen registros de las mismos o porque el paciente ha usado mediación de rescate sin notificarlo a personal de la aerolínea.
Las compañías aéreas reportan que las exacerbaciones de asma representan la patología más común y potencialmente más peligrosa para la vida durante los vuelos1. Los síntomas alérgicos más frecuentes documentados son las reacciones cutáneas (urticaria y angioedema) , respiratorias y con menor frecuencia la anafilaxia.
Las reacciones anafilácticas en los aviones se desencadenan con mayor frecuencia por alimentos, especialmente frutos secos. En segundo lugar, los medicamentos y exposición a epitelios también pueden ser causar reacciones alérgicas y muy raramente la causa son las picaduras de insectos o un insecticida en aerosol9.
Las reacciones anafilácticas inducidas por alimentos son cada vez más frecuentes. Las estrategias para reducir el riesgo de estás reacciones durante el viaje incluye la planificación temprana del viaje en avión, solicitando un informe por parte del médico alergólogo sobre las medidas preventivas a tomar y tratamiento que se debe administrar el paciente en caso de reacción durante el vuelo.
El Comité de Alergia a Himenópteros ha confeccionado un documento en diferentes idiomas ( castellano, inglés y francés) para acreditar la necesidad de portar adrenalina en medios de transporte (avión, tren, barco)10, éstos documentos están disponible en la pagina web de la Sociedad Española de Alergia e Inmunología Clínica (SEAIC) Descargar aquí
Por otra parte, también se recomienda consultar las dudas a los departamentos médicos de la aerolínea en las que se viajan. Cada aerolínea diseña sus propios planes para prevenir las reacciones alérgicas durante el viaje, como, por ejemplo:
-Posibilidad de identificar al paciente en el momento de la reserva de avión para poder elegir en el catering menú libre de alérgenos
-Permitir embarque prioritario, para limpiar e inspeccionar el asiento y alrededores
-Protocolo de limpieza de asientos y bandejas en “zona de amortiguamiento “(3 asientos antes y 3 asientos después del pasajero)
-Evitar almohadas o mantas
-Anuncios para informar al resto de pasajeros que viajan personas alérgicas
-Evitar refrigerios gratuitos con frutos secos (especialmente cacahuete y nuez)
-Recolocación del pasajero alérgico a zonas más seguras si se detecta algún posible alérgeno cercano al pasajero alérgico
-Maquinas desinfectantes de manos
Sin embargo, no hay medidas generales ni estandarizadas para hacerlo y cada operador tiene sus propias recomendaciones, llegando a ser difícil su implantación ya que pueden causar molestias a algunos pasajeros que sean reacios a cumplirlas y dar lugar a mayores costes de viaje a las aerolíneas. Por otra parte, hay compañías aéreas que ni siquiera contemplan ninguna medida, lo que volar en esas compañías se convierte en una situación angustiosa y peligrosa para el paciente alérgico.
Si finalmente las medidas preventivas fracasaran y se produce una reacción alérgica, la tripulación de la aerolínea debe contactar inmediatamente con cualquier médico que se encuentre a bordo para determinar qué tratamiento debe instituirse y si el avión debe desviarse al aeropuerto más cercano. La frecuencia desviación de aviones por razones médicas, ocurren en torno al 4,5%.
Además de los kits médicos a bordo y la capacitación especial de la tripulación en el manejo de emergencias médicas, las aerolíneas pueden tener acceso remoto a servicios médicos que pueden monitorear y dar instrucciones para el mejor tratamiento hasta que el avión llegue a un lugar donde el pasajero pueda ser tratado adecuadamente 1.
El tratamiento de urgencias médicas que debe llevar una aerolínea, es un aspecto de vital importancia, pero a menudo los recursos médicos para tratar emergencias alérgicas durante un vuelo son escasos. Los medicamentos que contiene el kit médico varían de unas compañías a otras y en ocasiones las aerolíneas no disponen de la medicación básica.
En Estados Unidos, la Administración Federal de Aviación requiere la inclusión de epinefrina en los kits médicos que se llevan a bordo11. Estos kits médicos de emergencia generalmente contienen los siguientes medicamentos 12:
- Epinefrina acuosa (adrenalina) 1: 10000 y dilución 1: 1000.
- Albuterol (salbutamol) para nebulización.
- Broncodilatador inhalador de aerosol.
- Cortisol (hidrocortisona).
- Antihistamínicos orales e inyectables (comúnmente difenhidramina).
Una recomendación de un grupo de expertos de la Organización Mundial de Alergia (WAO) para el tratamiento en vuelos de una reacción anafiláctica y exacerbaciones de asma, son 1:
1.-Para crisis asmáticas, broncodilatador inhalado y oxígeno. Hay que considerar un corticosteroide oral, intramuscular o intravenoso para síntomas moderados a severos y epinefrina intramuscular para síntomas severos.
2.- Para reacciones alérgicas sistémicas leve, moderada y severa, adrenalina intramuscular 0.01 mg / kg hasta 0.5 mg de solución 1: 1000 IM en el muslo lateral anterior. Repita según sea necesario.
El uso de los viales de adrenalina, requieren una experiencia médica para pautar la dosis correcta y administrar este medicamento que salva vidas, por lo que finalmente, están ampollas, son una barrera para su uso. Los autoinyectores de adrenalina (AIA) son fáciles de usar, así que se ha propuesto reemplazar las ampollas de epinefrina del kit de emergencia de los aviones por AIA.
Existen estudios en los que se ha analizado lo que supondría llevar a cabo este cambio en la presentación de la adrenalina, llegando a la conclusión que equipar todos los aviones comerciales con autoinyectores cuesta 2,470,422 dólares / año (0.08 dólares / pasajero en riesgo), cuando se distribuye entre todos los viajeros en riesgo, lo que lleva a pensar que se trata de una medica rentable 13.
En los casos en los que el paciente esté diagnosticado de anafilaxia idiopática, hay autores que recomiendan que no viajen dentro de una semana siguiente al episodio de anafilaxia y recomiendan en adultos la administración de prednisona 40-60 mg y un antihistamínico H1 por vía oral cada mañana durante 1 semana antes del viaje 1. Esto puede ayudar a reducir la frecuencia y la gravedad de los episodios 14.
Si el vuelo esta previsto para más tiempo de 1 semana después de un episodio de anafilaxia idiopática, se debe iniciar la terapia empírica consistente en un ciclo del a prednisona en días alternos hasta el día del viaje para reducir la probabilidad de un ataque durante el vuelo 1.
En la actualidad, existe una amplia oferta de vuelos a diversos destinos y a precios cada vez más bajos, lo que facilita la adquisición de billetes y que se realizan cada vez más viajes. El incremento de personas que vuelan, facilitará la probabilidad de que aumenten las reacciones alérgicas en el futuro.
Por lo tanto, las aerolíneas, deberán estar preparados para hacer frente estas posibles reacciones durante le vuelo mediante las siguientes medidas:
- Consulta médica para pasajeros de alto riesgo antes de viajar.
- Promover la prevención de enfermedades alérgicas a través de la educación de los pasajeros.
- Entrenar y reentrenar a las tripulaciones aéreas.
- Promover medidas preventivas generales durante el vuelo: hidratación, evitación de alérgenos alimentarios (especialmente cacahuetes y nueces )
- Proporcione un lugar apropiado para las mascotas peludas lejos de los sujetos con alergia a las mascotas
- Proporcione cantidades suficientes de medicamentos apropiados: epinefrina (adrenalina), agonistas β2 para inhalación y nebulización, corticosteroides orales e inyectables y antihistamínicos
- Oxigeno 15
Nos encontramos con una gran problemática en vuelos donde viajan pasajeros alérgicos, ya que, a día de hoy, no se disponen de protocolos ni de medidas de actuación ante reacciones alérgicas.
Por otra parte, encontramos rechazo del personal de vuelo en la administración de adrenalina, así que los equipos de tripulación deberían ser entrenados en reconocer los síntomas de la anafilaxia y en administrar AIA .
Las personas alérgicas deben llevar alimentos libres de alérgenos y medicamentos necesarios en sus viajes. Dada la alta prevalencia de alergias alimentarias tanto en niños como en adultos, y teniendo en cuenta las circunstancias únicas de los viajes aéreos, donde el tratamiento médico es limitado y de difícil acceso, las aerolíneas deben tomar conciencia de ello y crear un entorno de viaje más seguro donde todos los pasajeros puedan sentirse cómodos 6.
Los responsables de las aerolíneas, alergólogos e inmunólogos deberían trabajar de manera interdisciplinar en la elaboración de recomendaciones basadas en evidencia para prevenir reacciones alérgicas durante el vuelo. Así mismo deberían elaborarse planes de actuación concretos especialmente en caso de reacciones anafilácticas con el fin de mejorar la calidad de vida del paciente alérgico durante los viajes en avión.
Finalmente, la conciencia social sobre la importancia en las medidas de evitación en la alergia a alimentos, es fundamental para que un vuelo en avión no suponga un riesgo vital para el paciente alérgico.
Dra. Rocío Candón Morillo
Hospital General la Mancha Centro, Alcázar de San Juan (Ciudad Real)
Comité de Alergia infantil SEAIC – Grupo de interés anafilaxia
Bibliografía
1.Mario Sánchez-Borges,VictoriaCardona,MargittaWorm, Richard F. Lockey, AzizSheikh, PaulA. Greenberge,Ignacio J. Ansotegui ,MotohiroEbisawa, Yehia El-Gamal, Stanley Fineman, Mario Geller, Alexei Gonzalez-Estrada , Luciana Tanno, Bernard Y. In-flight allergic emergencies. Review Thong and on behalf of the WAO Anaphylaxis Committee.
2.Sicherer SH, Furlong TJ, DeSimone J, Sampson HA. Self-reported allergic reactions to peanut on commercial airliners. J Allergy Clin Immunol. 1999; 104:186–9.
3.Peterson DC, Martin-Gill C, Guyette FX. Outcomes of medical emergencies on commercial airline flights. N Engl J Med. 2013;368:2075–83.
4.Sand M, Bechara F-G, Sand D, Mann B. Surgical and medical emergencies on board European aircraft: A retrospective study of 10189 cases. Crit Care. 2009;13:R3.
5.- Nable JV, Tupe CL, Gehle BD, Brady WJ. In-flight medical emergencies during commercial travel. N Engl J Med. 2015;373:939–45.
6.https://blogs.scientificamerican.com/observations/the-dangers-of-flying-while-allergic/. The Dangers of Flying While Allergic.
7.American Medical Association Commission on Emergency Medical Services. Medical aspects of transportation aboard commercial aircraft. J Am Med Assoc. 1982; 217:1007–1.
8.-Goodwin T. In-flight medical emergencies: An overview. Br Med J. 2000; 321:1338–41.
9.Vanden Driessche KSJ, Sow A, Van Gompel A, Vandeurzen K. Anaphylaxis in an airplane after insecticide spraying. J Travel Med. 2010; 17:427–9.
10.https://www.seaic.org/documentos/adrenalina-en-medios-de-transporte.
11.Federal Aviation Administration (FAA), DOT. Emergency Medical Equipment: Final rule. Fed Regist. 2001; 66:19028–46.
- Graf J, Stüben U, Pump S. In-flight medical emergencies. Dtsch Arztebl Int. 2012; 109:591–602
- Marcus Shaker, MatthewGreenhawt. Cost-Effectiveness of Stock Epinephrine Autoinjectors on Commercial Aircraft. Volume 7, Issue 7, September–October 2019, Pages 2270-2276
14.Greenberger PA, Lieberman P. Idiopathic anaphylaxis. J Allergy Clin Immunol Pract. 2014; 2:243–50
15.Van Evra J, Bennet P, Wicker A. Allergic Living handy chart on the allergy policies of 13 major air carriers. Allergic Living magazine. Updated March 2016. Allergicliving.com. http://allergicliving.com/2010/08/30/comparing- airlines/. Accessed 18 Dec 2016
Congreso Nacional SEAIC 2025 en Granada
¡Prepárate para el Congreso Nacional de SEAIC 2025 en Granada!
- Fecha: 1-4 de octubre de 2025
- Lugar: Palacio de Congresos de Granada
- Fecha límite de recepción de comunicaciones: 11 de abril de 2025. Descarga normativa.
- Web oficial de congreso
Premios a las comunicaciones
Si tu comunicación es aceptada en el Congreso SEAIC, podrá participar de premios otorgados por la Fundación SEAIC o convocados por la Industria Farmacéutica con el aval de la SEAIC.
Para participar, solo debes indicarlo al final del formulario de envío.
PREMIOS AEHward - Behring. Programa de becas de investigación de Angioedema Hereditario (AEH)
![]() Folleto informativo AEHward 2025(1859 descargas)
Folleto informativo AEHward 2025(1859 descargas)
![]() Bases del Concurso AEHward 2025(1592 descargas)
Bases del Concurso AEHward 2025(1592 descargas)
Novartis UrtInnova Grants 2025. Urticaria Crónica.
![]() Bases Novartis UrtInnova Grants 2025(1401 descargas)
Bases Novartis UrtInnova Grants 2025(1401 descargas)
BEC-AT Allergy Allergy Therapeutics. Inmunoterapia.
Otros premios
Premios Nacionales Fundación SEAIC y DIATER Laboratorios 2025
Premio Fundación SEAIC al Mejor Expediente MIR con el patrocinio de API (Asac Pharmaceutical Immunology)
- Hasta el 31 de julio de 2025. Enlace a toda la información.
Nuevos descuentos
Nuevo descuento para investigadores en la inscripción al Congreso.
Con el objetivo de apoyar a los profesionales dedicados a la investigación en el ámbito de la Alergología, la SEAIC ha incorporado un descuento especial en la tarifa de inscripción al Congreso.
Este beneficio está dirigido a aquellos profesionales que se dediquen exclusivamente a la investigación y no desempeñen actividad asistencial, independientemente de su especialidad. Para acceder a esta tarifa, será necesario presentar un certificado firmado por el IP del proyecto que acredite dicha dedicación exclusiva.
Consulta las tarifas actualizadas y las inscripciones en la web del congreso.
Open Mic Investigación
Micrófono abierto en investigación 2025.
La Comisión de Fomento de la Investigación de la SEAIC convoca a la III edición del Micrófono Abierto en Investigación
- Fecha: viernes 3 de octubre
- Hora: 11:30 - 12:00
Del 15 de mayo al 30 de junio está abierta la convocatoria para participar. Toda la info.
Open Mic Humanidades
¡Vuelve el Micrófono Abierto en Humanidades!
Abierto a todos los congresistas inscritos. Una oportunidad para que los socios puedan expresarse libremente a través de la poesía, el canto, el humor o cualquier otra manifestación expresiva que deseen compartir. Un espacio distendido para pasar un buen rato y compartir con la comunidad de forma cercana y espontánea. Premio de 200 € y diploma para la intervención más votada por el público.
- Fecha: viernes 3 de octubre
- Hora: 17:00 - 18:00
- Las inscripciones se abrirán 24 h. antes para que puedas reservar tu espacio.
- Consulta las bases y condiciones
Certamen de humanidades
El Comité de Humanidades de la SEAIC convoca a una nueva edición del Certamen de humanidades.
Participa en el X Certamen de Poesía, Relato y Pintura y gana un premio de 400 € en cualquiera de sus tres modalidades: poesía, relato o pintura.
Plazo de inscripción: hasta el 15 de septiembre de 2025 a las 14:00 h.
![]() Bases Certamen Alergia y Humanidades 2025(2685 descargas)
Bases Certamen Alergia y Humanidades 2025(2685 descargas)
Convocatoria Asamblea de Socios Ordinaria y Extraordinaria
Convocatoria Asamblea de Socios Ordinaria y Extraordinaria SEAIC 2025
- Fecha: viernes 3 de octubre de 2025.
- Hora: 15:00 h en primera convocatoria, 15:30 h en segunda.
- Lugar: Auditorio Federico García Lorca, Palacio de Congresos de Granada (planta 0)
![]() Convocatoria Asamblea Ordinaria y extraordinaria GRANADA 2025(1208 descargas)
Convocatoria Asamblea Ordinaria y extraordinaria GRANADA 2025(1208 descargas)
Comunicación
| Coordinación general, página web, boletín y medios: | Dr. Pedro Ojeda Fernández |
| Coordinación general, página web, RRSS y NNTT: | Ángela Meijide Calderón |
| Comunicación interna: | Dr. Darío Antolín Amérigo |
| NNTT-App | Dr. José Luis Cubero Saldaña Dra. Paloma Poza Guedes |
| NNTT-App-enlace Junta Directiva | Dr. Antonio Letrán Camacho |
| RRSS | Dra. Isabel Fernández de Alba Dra. Mónica Fernández Rodríguez Dra. Paula Galván Blasco |
| Página web | Dra. Alicia Gallardo Higueras Dr. Jesús Jurado Palomo |
| Boletín industria informa | Dra. Mercedes Ramírez Hernández |
Actualizado el día 10/03/2025
Invitación a participar: Alergodata
Estimado socio,
Nos gustaría invitarle a participar en el Proyecto ALERGODATA.
![]() Contenido disponible sólo para socios
Contenido disponible sólo para socios
ALFA TRIPTASEMIA HEREDITARIA (HaT), UNA ENTIDAD EMERGENTE EN ANAFILAXIA.
ALFA TRIPTASEMIA HEREDITARIA (HaT), UNA ENTIDAD EMERGENTE EN ANAFILAXIA.
La alfa triptasemia hereditaria es un rasgo genético que ha supuesto un nuevo biomarcador a tener en cuenta, sobre todo entre los pacientes que tienen anafilaxia.
Sin embargo, su diagnóstico está limitado a algunos centros especializados y sus implicaciones clínicas continuan en exploración.
- TRIPTASA.
La actividad tripsina-like se describió por primera vez en mastocitos (MC) en 1960 empleando técnicas histoenzimáticas.(1) Posteriormente, en 1981, se demostró esta misma actividad en los MC humanos de tejido pulmonar,(2) se aisló la enzima con una pureza en torno al 90% y se denominó triptasa (EC 3.4.21.59). La triptasa es producida y almacenada principalmente por los MC, y en una mínima cantidad por los basófilos.(3)
Las protriptasas (α y β) son enzimáticamente inactivas y se liberan de forma constitutiva al plasma, constituyen lo que se determina como triptasa sérica basal (sBT). Tras un proceso de maduración, se producen las triptasas maduras (tetrámeros enzimáticamente activos que forman complejos con la heparina), que se acumulan en los gránulos de los MC. Los tetrámeros activos de β-triptasa y α/β triptasa, se liberan al medio extacelular tras la desgranulación secundaria a la activación mastocitaria, y su determinación resulta de gran utilidad en el diagnóstico de anafilaxia.(4)
Los tetrámeros de β-triptasa madura se comportan como serín proteasas, que actuando sobre el complemento, algunas citoquinas, el fibrinógeno, el cininógeno, prostromelisina y los receptores activados por proteasas (PAR), pueden inducir los siguientes efectos: la proliferación de fibroblastos y músculo liso, la degradación de la matriz extracelular, el reclutamiento de eosinófilos y neutrófilos, la estimulación de células nerviosas y epiteliales, la angiogénesis y la fibrinogenolisis.(5) Sin embargo, los tetrámeros de α-triptasa madura son inactivos.(5,6)
Los heterotetrámeros de α/β triptasa madura, también tienen actividad peptidolítica, siendo su diana los PAR2 presentes en células endoteliales e induciendo extravasación in vitro; y los EMR2 (like module–containing mucin-like hormone receptor-like 2) receptores (proteínas G mecanosensitivas) presentes en la superficie de los MC. La unión de los heterotetrámeros de triptasa madura a este receptor inducen la escisión de la subunidad α del EMR2, y desencadenan la desgranulación mastocitaria(5), mecanismo que se ha relacionado con la urticaria vibratoria.(7) El incremento del número de copias de α-triptasa aumenta la proporción de heterotetrámeros frente a los homotetrámeros llevando a una sobre activación de estos receptores.(8)
La técnica comercial actualmente disponible para la detección de triptasa (ThermoFisher Scientific) es un inmunoensayo que utiliza dos anticuerpos anti-triptasa (el B12 que se emplea para la captura y el G4 para el revelado) siendo el límite inferior de detección de la técnica de 0,5 ng/mL. Esta técnica cuantifica la triptasa total sin distinguir entre formas maduras o precursores, ni isoformas α y β en los fluidos biológicos. El punto de corte establecido para los valores séricos basales de triptasa (sBT) en sujetos sanos es de 11.4 ng/mL.(4)
- ALFA TRIPTASEMIA HEREDITARIA (HαT).
La triptasa en humanos se codifica por 4 genes parálogos TPSG1 (alelos γ), TPSB2 (alelos β2 y β3), TPSAB1 (alelos α y β1), y TPSD1 (alelos δ) localizados en el cromosoma 16p13.3. Presenta diferentes isoformas: α-triptasa, β-triptasa, δ-triptasa y γ-triptasa. El genotipo normal para α y β triptasa contiene 4 copias de los genes, incluyendo estas variaciones 0α:4β, 1α:3β y 2α:2β.(4,9)
También se han descrito variaciones en el número de copias que codifican la β-triptasa, sobre todo en algunos grupos raciales, pero estas variaciones no se asocian con elevaciones de la sBT en las familias. Mientras que, los valores elevados de sBT heredados con patrón dominante en una familia, se asocian con un alelo portador de un gen TPSAB1 que codifica α-triptasa, y se trata de HαT incluso aunque se detecten copias extra de β-triptasa. (4) (Figura 1).
La alfa triptasemia hereditaria (HaT) fue descrita en 2016.(10) Se caracteriza por presentar un número aumentado de copias del gen TPSAB1 que codifica la α-triptasa, tiene un patrón autosómico dominante, se ha descrito en el 4-7% de donantes sanos,(4,6) y asocia un leve predominio entre el género femenino.(11) Los pacientes con HαT suelen tener cifras basales de triptasa (sBT) >11.4 ng/mL; aunque existen casos con valores normales de triptasa (raramente <8 ng/mL). Se recomienda realizar el estudio de HaT en aquellos individuos con sBT >8 ng/mL;(12–14) este punto de corte ha demostrado una sensibilidad del 94% y una especificidad del 100% para detectar copias extra del gen TPSAB1.(12)
Se ha detectado una relación entre el número de copias extra del alelo α del gen TPSAB1 (hasta 4 copias extra) y los niveles de sBT, en familias con HαT+. Parece seguir un patrón por el cual las duplicaciones implican unos niveles de sBT de 15 ± 5 ng/mL, las triplicaciones de 24 ± 6 ng/mL, y las cuadruplicaciones de 37 ± 14 ng/mL.(4)
Además, los valores elevados de sBT se pueden encontrar en otras patologías como las mastocitosis sistémicas (MS), neoplasias mieloides e insuficiencia renal.(7) También se ha publicado en varios estudios, la relación entre los niveles elevados de sBT con la prevalencia y la gravedad de anafilaxia, sin embargo, estos datos deben interpretarse con cautela ya que en muchos de ellos no se ha valorado la presencia concomitante de MC clonales ni de HαT+.(4) En cambio, sí que resulta clara la relación entre HαT+ y las anafilaxias graves desencadenadas por veneno de himenóptero, otras alergias IgE mediadas, así como la asociación con MS.(4)
- GENOTIPADO DE HαT MEDIANTE PCR DIGITAL.
Las PCR (reacción en cadena de la polimerasa) digital, es una tecnología de última generación que se emplea para la cuantificación de ADN de forma reproducible y sensible, y se recomienda para analizar la variación del número de copias. Para llevar a cabo las mediciones, la muestra se divide en particiones, de forma que en cada una de ellas haya cero, una o varias moléculas diana presentes en cada reacción individual. Cada partición es analizada después de un ciclado de PCR en punto final para detectar la presencia (reacción positiva) o ausencia (reacción negativa) de una señal de fluorescencia. Finalmente, se calcula el número absoluto de moléculas presentes en la muestra, sin que los resultados dependan de una curva estándar, de este modo se reduce el error y se incrementa la precisión.(15) Existen en el mercado dos tipos de PCR digital: “Dropled digital PCR (ddPCR)” y “arraybased PCR”. La diferencia principal entre los dos modelos se debe a la estrategia diseñada para la división de la muestra: mediante la formación de gotas tipo emulsión, o mediante el uso de chips compuestos por micropocillos.(16)
Esta técnica detecta las secuencias α y β en los locus de TPSAB1 y TPSB2, a partir de DNA genómico (gDNA) se puede extraer tanto de sangre periférica como de MO.(6) Existe un KIT comercial para conseguir el DNA a partir de un “swab bucal”(17) y posteriormente proceder al estudio de las variaciones en el número de copias de TPSAB1; sin embargo, puede ocurrir que este método se encuentre limitado por problemas de daños y contaminación de las muestras.
- FENOTIPOS DE HαT.(18)
La expresión clínica de HαT puede ser muy variable, desde sujetos asintomáticos (descrito en el 4% de donantes sanos de población española(6), y 1/3 de los portadores) hasta cuadros de anafilaxia grave.(11)
En una reciente revisión, se ha descrito que los síntomas que con mayor frecuencia presentan los pacientes con HαT incluyen: 1) síntomas neuropsiquiátricos (depresión 59%, alteraciones del sueño 69% y alteraciones de memoria 59-68%); 2) síntomas gastrointestinales (colon irritable 30%-60%, nauseas 51%, y reflujo 49%-77%); 3) síntomas secundarios a la liberación de mediadores mastocitarios (flushing 47%, prurito 69%, urticaria 37%, y anafilaxia 14-28%); 4) hiperlaxitud articular 28%; 5) disfunción del sistema autónomo 34% (hipotensión ortostática, palpitaciones, taquicardia, presincope, síncope), y 6) síntomas constitucionales (dolor crónico, astenia 85%).(18,19)
Algunos de los síntomas descritos, aunque se encuentren con una elevada prevalencia, son difíciles de validar como secundarios a HαT+.(18)
Además, los síntomas de HαT+, en muchas ocasiones se pueden superponer con lo que se producen por activación mastocitaria. En este sentido, hay que tener en cuenta que los fenotipos hasta ahora asociados a HαT+ son muy heterogéneos, y que la mayoría de los casos descritos provienen de centros monográficos en patología mastocitaria y/o síndromes genéticos, por lo que es probable la existencia de sesgos en los datos obtenidos a partir de estas poblaciones.(4)
Sí que ha sido validado que los individuos con HαT+ tienen una mayor prevalencia de reacciones de hipersensibilidad inmediata sistémicas. (18)
4.1 HαT Y ANAFILAXIA
La elevación aguda de triptasa es un biomarcador de anafilaxia. El aumento de los valores de sBT triptasa en un 20 % + 2 ng/ml sobre el valor basal de cada individuo en el periodo comprendido entre 1-4 horas desde el inicio del cuadro agudo, es el criterio para confirmar activación mastocitaria y anafilaxia.(20) Esta fórmula tiene una elevada sensibilidad y es útil para identificar anafilaxia en los individuos con exposición parenteral al alérgeno.(21) Sin embargo, se encuentra limitada en algunas circunstancias como en la población pediátrica con alergia a alimentos, y pacientes con reacciones no IgE mediadas. Además, la variabilidad de los niveles de sBT en cada individuo a lo largo del tiempo no está bien estudiada.(22)
Por otra parte, diferentes estudios han identificado los niveles de sBT como un biomarcador asociado con el aumento en la prevalencia y la gravedad de la anafilaxia tras picaduras de insectos (sobre todo himenópteros),(4) y en alergia alimentaria infantil.(23)
HαT+ es el primer modificador genético hereditario descrito para la anafilaxia, que se asocia con un incremento en el riesgo para reacciones alérgicas graves al veneno de himenóptero con un riesgo relativo=2; así como un incremento del riesgo para la anafilaxia idiopática grave(12) y la anafilaxia grave desencadenada por alimentos en niños.(24)
Se ha estimado una prevalencia de HαT+ ≥8.5% en los pacientes con anafilaxia por veneno de himenóptero (HVA) en los que se ha descartado una patología mastocitaria clonal. Además, HαT+ no parece influir en la frecuencia de sensibilización al veneno de himenóptero, sólo influye en la gravedad de la reacción entre los individuos sensibilizados.(25)
También se ha descrito una mayor prevalencia de HαT+ en la anafilaxia idiopática (17%)(25) y en la anafilaxia desencadenada por alimentos en población infantil.(24)
4.2 HαT Y PATOLOGÍA MASTOCITARIA.
HαT+ está asociado a la presencia de patología mastocitaria clonal, encontrándose entre el 12-21% de los pacientes con síndrome de activación mastocitaria clonal (cSAM) y/o MS, sobre todo con formas no avanzadas de la enfermedad -MS indolentes (MSI) y MS quiescentes-.(11)
Un estudio realizado en población adulta española, ha descrito la prevalencia de HαT+ en el 29% de SAM no clonales (ncSAM) y el 18% de las mastocitosis. Entre los casos con mastocitosis, la detección de HαT+ es significativamente más frecuente (21% vs. 10%) entre los casos con la mutación D816V de KIT restringida a mastocitos vs. los casos con la mutación D816V de KIT multilineal. Además, entre los pacientes con mastocitosis, su cuadro clínico debutó con anafilaxia en el 76% vs. 65% (p = 0.18) de los HαT+ vs. HαT–.(6)
El mecanismo subyacente entre ambas entidades no es conocido, pero se ha planteado la hipótesis de que pudiera ser secundario al efecto de mitógeno del exceso de triptasa sobre el microambiente de la médula ósea (MO), promoviendo la selección de los clones aberrantes de MC.(11)
Los pacientes HαT+ con MS tienen una frecuencia de HVA del 30%, y una prevalencia de anafilaxia grave con síntomas cardiovasculares del 35.5%.(11) Así mismo, en población española se ha descrito que los pacientes con mastocitosis tienen una frecuencia de anafilaxia por alimentos del 15% en HαT+ vs. 5% en HαT– (p=0.013).(6)
Si se valora la patología mastocitaria global (clonal y no clonal), se ha descrito que la frecuencia de anafilaxia aumenta progresivamente desde los casos que no tienen alelos para α-triptasa (58%), los que tienen 1 alelo (65%), quienes tienen 2 alelos (72%) y aquellos que tienen ≥3 copias de este alelo (84%). En este estudio, también se describe, que si se analizan sólo los casos HαT+, la frecuencia de anafilaxia es mayor en los que tienen ≥3 copias vs. 2 copias de α-triptasa (82% vs. 61%; p=.017).(6)
- MANEJO DE HAT
Actualmente, para controlar los síntomas que habitualmente presentan los pacientes HAT+, se recomienda emplear el tratamiento antimediador que se suele emplear en la patología mastocitaria.(4) Se ha empleado con éxito el Omalizumab en casos plurisintomáticos complejos, consiguiendo la resolución de la urticaria y de la anafilaxia en el 94% de los pacientes.(13)
MTPS9579A, es un anticuerpo monoclonal humanizado IgG4 anti-triptasa, que inhibe selectivamente la actividad de la triptasa al disociar los tetrámeros activos en monómeros. Este anticuerpo anti-triptasa reduce la gravedad de la anafilaxia IgE mediada en un modelo murino humanizado.(26) Además, se ha desarrollado un modelo farmacocinético/farmacodinámico (PK/PD) para elegir la dosis de anticuerpo anti-triptasa MTPS9579A en pacientes con asma moderado-grave que permite predecir el nivel de exposición y de supresión de la triptasa en los tejidos diana.(27)
Otros estudios, describen anticuerpos monoclonales dirigidos a los receptores inhibidores de los mastocitos, como Siglec-8 (sialic acid-binding immunoglobulin-like lectin 8) [Lirentelimab/AK002], Siglec-6 [AK006], y CD200R [LY3454738].(28)
La eficacia y seguridad de Lirentelimab ha sido evaluado en ensayos clínicos con diferentes patologías en las que participan los mastocitos (incluyendo MSI, urticaria crónica espontanea, dermografismo sintomático, y conjuntivitis alérgica); en todos ellos los pacientes refieren mejoría se los síntomas.(28)
LY3454738 no demostró superioridad frente a placebo en un estudio fase II de urticaria crónica, por lo que esta línea de investigación se ha cerrado. Sin embargo, está pendiente de publicarse sus resultados en un estudio fase I en dermatitis atópica.(28)
AK006 inhibe la anafilaxia IgE mediada en modelos murinos.(28)
Todos estos anticuerpos, podrían abrir líneas de tratamiento de la anafilaxia y de los síntomas de HαT+ en el futuro.
FIGURAS.
Figura. Genotipos de triptasa codificados por TPSAB1 y TPSB2. (18)
BIBLIOGRAFÍA
- Glenner GG, Cohen LA. Histochemical demonstration of a species-specific trypsin-like enzyme in mast cells. Nature. 19 de marzo de 1960;185:846-7.
- Schwartz LB, Lewis RA, Seldin D, Austen KF. Acid hydrolases and tryptase from secretory granules of dispersed human lung mast cells. J Immunol Baltim Md 1950. abril de 1981;126(4):1290-4.
- Castells MC, Irani AM, Schwartz LB. Evaluation of human peripheral blood leukocytes for mast cell tryptase. J Immunol Baltim Md 1950. 1 de abril de 1987;138(7):2184-9.
- Wu R, Lyons JJ. Hereditary Alpha-Tryptasemia: a Commonly Inherited Modifier of Anaphylaxis. Curr Allergy Asthma Rep. 10 de mayo de 2021;21(5):33.
- Lyons JJ. Inherited and acquired determinants of serum tryptase levels in humans. Ann Allergy Asthma Immunol Off Publ Am Coll Allergy Asthma Immunol. octubre de 2021;127(4):420-6.
- González-de-Olano D, Navarro-Navarro P, Muñoz-González JI, Sánchez-Muñoz L, Henriques A, de-Andrés-Martín A, et al. Clinical impact of the TPSAB1 genotype in mast cell diseases: A REMA study in a cohort of 959 individuals. Allergy. 11 de octubre de 2023;
- Khoury P, Lyons JJ. Mast cell activation in the context of elevated basal serum tryptase: genetics and presentations. Curr Allergy Asthma Rep. 27 de noviembre de 2019;19(12):55.
- Zhang H, Zeng X, He S. Evaluation on potential contributions of protease activated receptors related mediators in allergic inflammation. Mediators Inflamm. 2014;2014:829068.
- Caughey GH. Tryptase genetics and anaphylaxis. J Allergy Clin Immunol. junio de 2006;117(6):1411-4.
- Lyons JJ, Yu X, Hughes JD, Le QT, Jamil A, Bai Y, et al. Elevated basal serum tryptase identifies a multisystem disorder associated with increased TPSAB1 copy number. Nat Genet. diciembre de 2016;48(12):1564-9.
- Kačar M, Rijavec M, Šelb J, Korošec P. Clonal mast cell disorders and hereditary α-tryptasemia as risk factors for anaphylaxis. Clin Exp Allergy. 2023;53(4):392-404.
- Robey RC, Wilcock A, Bonin H, Beaman G, Myers B, Grattan C, et al. Hereditary Alpha-Tryptasemia: UK Prevalence and Variability in Disease Expression. J Allergy Clin Immunol Pract. 2020;8(10):3549-56.
- Giannetti MP, Weller E, Bormans C, Novak P, Hamilton MJ, Castells M. Hereditary alpha-tryptasemia in 101 patients with mast cell activation-related symptomatology including anaphylaxis. Ann Allergy Asthma Immunol Off Publ Am Coll Allergy Asthma Immunol. junio de 2021;126(6):655-60.
- Valent P, Akin C, Nedoszytko B, Bonadonna P, Hartmann K, Niedoszytko M, et al. Diagnosis, Classification and Management of Mast Cell Activation Syndromes (MCAS) in the Era of Personalized Medicine. Int J Mol Sci. 27 de noviembre de 2020;21(23):9030.
- dPCR para principiantes [Internet]. Disponible en: https://www.qiagen.com/es-es/applications/digital-pcr/beginners
- Pérez-Barrios, C. PCR digital en la monitorización de la respuesta al tratamiento del paciente oncológico. En: Aplicaciones clínicas de lsa técnicas actuales de Biología Molecular. Cont. Lab. Clin.; 2018. p. 52-8.
- Weiler CR, Austen KF, Akin C, Barkoff MS, Bernstein JA, Bonadonna P, et al. AAAAI Mast Cell Disorders Committee Work Group Report: Mast cell activation syndrome (MCAS) diagnosis and management. J Allergy Clin Immunol. 2019;144(4):883-96.
- Lyons JJ. Hereditary Alpha Tryptasemia: Genotyping and Associated Clinical Features. Immunol Allergy Clin North Am. 2018;38(3):483-95.
- von Bubnoff D, Koch D, Stocker H, Ludwig RJ, Wortmann F, von Bubnoff N. The Clinical Features of Hereditary Alpha-Tryptasemia—Implications for Interdisciplinary Practice. Dtsch Arzteblatt Int. 22 de marzo de 2024;(Forthcoming):arztebl.m2023.0287.
- Valent P, Bonadonna P, Hartmann K, Broesby-Olsen S, Brockow K, Butterfield JH, et al. Why the 20% + 2 Tryptase Formula Is a Diagnostic Gold Standard for Severe Systemic Mast Cell Activation and Mast Cell Activation Syndrome. Int Arch Allergy Immunol. 2019;180(1):44-51.
- Baretto RL, Beck S, Heslegrave J, Melchior C, Mohamed O, Ekbote A, et al. Validation of international consensus equation for acute serum total tryptase in mast cell activation: A perioperative perspective. Allergy. diciembre de 2017;72(12):2031-4.
- Mateja A, Wang Q, Chovanec J, Kim J, Wilson KJ, Schwartz LB, et al. Defining baseline variability of serum tryptase levels improves accuracy in identifying anaphylaxis. J Allergy Clin Immunol. marzo de 2022;149(3):1010-1017.e10.
- Sahiner UM, Yavuz ST, Buyuktiryaki B, Cavkaytar O, Yilmaz EA, Tuncer A, et al. Serum basal tryptase may be a good marker for predicting the risk of anaphylaxis in children with food allergy. Allergy. febrero de 2014;69(2):265-8.
- Lang A, Kubala S, Grieco MC, Mateja A, Pongracic J, Liu Y, et al. Severe food allergy reactions are associated with α-tryptase. J Allergy Clin Immunol. octubre de 2023;152(4):933-9.
- Lyons JJ, Chovanec J, O’Connell MP, Liu Y, Šelb J, Zanotti R, et al. Heritable risk for severe anaphylaxis associated with increased α-tryptase-encoding germline copy number at TPSAB1. J Allergy Clin Immunol. febrero de 2021;147(2):622-32.
- Maun HR, Jackman JK, Choy DF, Loyet KM, Staton TL, Jia G, et al. An Allosteric Anti-tryptase Antibody for the Treatment of Mast Cell-Mediated Severe Asthma. Cell. 3 de octubre de 2019;179(2):417-431.e19.
- Rymut SM, Henderson LM, Poon V, Staton TL, Cai F, Sukumaran S, et al. A mechanistic PK/PD model to enable dose selection of the potent anti-tryptase antibody (MTPS9579A) in patients with moderate-to-severe asthma. Clin Transl Sci. abril de 2023;16(4):694-703.
- Metz M, Kolkhir P, Altrichter S, Siebenhaar F, Levi-Schaffer F, Youngblood BA, et al. Mast cell silencing: A novel therapeutic approach for urticaria and other mast cell-mediated diseases. Allergy. enero de 2024;79(1):37-51.
Pautas para una correcta transición del paciente niño-adolescente a adulto
Los adolescentes y adultos jóvenes alérgicos y/o asmáticos, representan un gran número de pacientes en la especialidad de Alergología. Por ello la Academia Europea de Alergología e Inmunología Clínica (EAACI) publicó en junio de 2020 unas pautas de manejo para este grupo de edad.
Este periodo de la vida es particularmente especial ya que tienen lugar numerosos cambios vitales en distintos ámbitos como educación, trabajo, viajes y establecimiento de relaciones personales más maduras. A esto se le suma el cambio de atención médica de la edad pediátrica a la adulta y una pérdida de miedo a lo desconocido, que puede conllevar un peor seguimiento médico y hospitalizaciones más frecuentes.
Por eso se recomienda una adquisición progresiva de conocimientos y habilidades sobre su enfermedad que permitan aumentar la responsabilidad en el autocuidado. Aunque está convenido que se empiece en la primera etapa de la adolescencia, este umbral ha de ser adaptado a las características del paciente: desarrollo físico y psicológico, coexistencia de varias enfermedades alérgicas, adherencia al tratamiento, circunstancias socio-económicas familiares y conocimientos sobre la enfermedad hasta ese momento.
En general se trata de:
- Inicio precoz entre los 11 y 13 años.
- Manejo multidisciplinar y estructurado.
- Asegurarse de que entienden su enfermedad y tienen recursos fácilmente disponibles a su alcance.
- Seguimiento activo por parte del clínico de su enfermedad y de la adherencia al tratamiento.
- Discutir las implicaciones para su educación y futuro trabajo.
Las recomendaciones específicas para alérgicos y asmáticos son:
- Simplificar las pautas de tratamiento y usar recordatorios (folletos, páginas web, audios).
- Centrarse en las áreas donde no se sientan seguros e involucrar a sus amigos en el entrenamiento.
- Identificar aspectos psicológicos y socioeconómicos que impacten negativamente en el control de la enfermedad y en su calidad de vida.
- Involucrar a la familia para que dé autonomía al paciente.
- Animar al paciente a que sus amigos sepan de su alergia y asma.
Roberts, G, Vazquez‐Ortiz, M, Knibb, R, et al. EAACI Guidelines on the effective transition of adolescents and young adults with allergy and asthma. Allergy. 2020; 75: 2734– 2752.
Si quieres leer el documento completo pincha Aquí (versión sólo en inglés).
Silvia Veza Perdomo. Médico Adjunto. Hospital Universitario de Getafe. Madrid. Comité de Alergia Infantil SEAIC.
Directorio de Centros
Alergología en el sector público
Puede consultar los hospitales en cada Comunidad Autónoma seleccionando el área geográfica correspondiente en el mapa del margen izquierdo. Para cada comunidad los centros se agrupan por provincias siguiendo un orden alfabético.
En caso de no encontrar un hospital que incluya asistencia alergológica le rogamos se ponga en contacto con el webmaster del sitio.
Publicado el día 1/8/2014
Actualizado el día 26/10/2014
Banco de Imágenes en Alergología
El próximo 14 de septiembre concluye el plazo de participación en el proyecto BIA (Banco de Imágenes en Alergología), iniciativa que, bajo el formato de concurso, tiene como objetivo crear una colección de imágenes seleccionadas por su calidad e interés demostrativo aportadas por los alergólogos.