resultados de la búsqueda: asma/wp-content/uploads/logos/Sitio web no disponible/profesionales/aviso-importante/cme-jiaci/inicio/prensa
DESMITIFICANDO EL ASMA – ASMA: mitos y verdades
Échale un vistazo al documento que elaboró nuestro Comité conjuntamente con el Comité de Comunicación para el Día del Asma 2021
El documento nos da conceptos y explicaciones fáciles y comprensibles para aquellas preguntas frecuentes y ciertos mitos que las personas con asma suelen tener.
El documento consta de 11 mitos. ¡Descúbrelos todos, no te quedes con la duda!
 Cargando...
Cargando...
Haz una «Receta» de Autocuidados en Asma Infantil
Algunos alergólogos nos quejamos de que no tenemos tiempo para realizar autocuidados en consulta. A veces, nos gustaría poder escribir en una receta “autocuidados en asma” y que el paciente se fuera a “una farmacia” o a cualquier otro sitio y recibiera educación en autocuidados, quizás, realmente, exista esa posibilidad para los niños con asma en algunos sitios de España…
Una de las alergólogas de la que más he aprendido, me enseñó que “cuando hacemos educación en asma estamos empleando nuestro escaso tiempo, pero cuando no la hacemos lo estamos simplemente malgastando…” ya que, se da la paradoja de que, aunque existen tratamientos que permiten alcanzar el control, éste no se logra en muchos de los casos debido al inadecuado uso de los dispositivos de inhalación, insuficiente adherencia terapéutica e infrautilización de medicamentos que controlan la inflamación bronquial.
Numerosos factores contribuyen a dificultar el buen control, muchos de ellos dependen de la educación sanitaria deficitaria. De ahí la importancia que dan en todas las guías a la educación sanitaria de padres, cuidadores y del propio niño, según su edad, para el control del asma.
La educación individual se puede completar con una educación grupal. En este punto tienen su razón de ser los campamentos para niños con asma y alergia, estos son, probablemente, el lugar más adecuado para impartir un programa de autocuidados en grupo y conseguir el cambio de actitud en el niño asmático.
Los campamentos de verano ofrecen una educación sanitaria complementaria a la asistencia médica habitual, de una forma divertida en un entorno adecuado.
Estos campamentos están especialmente indicados en aquellos niños con un mal control de su asma, con un mal cumplimiento terapéutico. Los niños que viven en ambiente familiar de sobreprotección así como en niños o padres que a pesar de los consejos médicos persistan en limitar sus actividades cotidianas. Los niños asmáticos que más se pueden beneficiar de la educación sanitaria realizada en los campamentos son aquellos que presentan mayor gravedad y peor control de su asma.
Hay al menos 4 campamentos que continúan realizándose en España, organizados por AEPNAA en Girona, Fundació Hospital Sant Pere Claver en Barcelona, Hospital General Universitario de Valencia y Sociedad de Madrid y Castilla La Mancha de Alergología e Inmunología Clínica en Madrid.
Si crees que es importante la educación en autocuidados en los niños asmáticos, solo tienes que “prescribir una receta“ y remitir al niño a uno de estos campamentos, seguro que contribuirá a mejorar su control del asma y mejorar su calidad de vida.Esto no requiere mucho tiempo…
Estudio VAC-ASMA: percepción de la vacunación en pacientes con asma grave
El proyecto VAC-ASMA, busca conocer la actitud de los profesionales ante la vacunación en pacientes con asma grave desde las consultas de Alergología y Neumología de España.
Dirigido a especialistas que realicen labor asistencial en asma grave en hospitales españoles y cuenten con más de tres años de experiencia.
Participa: https://vacasma.gruposaned.com/
Código de acceso: ASMA
![]() Estudio VAC-ASMA (793 descargas )
Estudio VAC-ASMA (793 descargas )
¿Ha influido la Pandemia por Enfermedad de COVID-19 en el sueño de los pacientes pediátricos y adolescentes con asma alérgica?
Sin duda 2020 y 2021 han sido años sin precedentes debido a un hecho inesperado que descolocó por completo la vida de millones de personas: la rápida propagación del coronavirus SARS-CoV-2 por todos los continentes ocasionó la primera gran pandemia del siglo XXI, la cual tuvo un gran impactó social, económico y emocional de manera global en todo el mundo. La enfermedad por coronavirus 2019 (COVID-19), aparte de ocasionar muchos síntomas orgánicos graves como la neumonía bilateral con distrés respiratorio agudo, ha sido también la responsable de muchos síntomas neurológicos y cambios importantes en el sueño. A lo largo de estos intensos dos años, el estrés originado por la incertidumbre constante, el aislamiento social y, en definitiva, los cambios en la rutina diaria, se han acompañado de diversas alteraciones del sueño conocidas como “coronasomnia».
La Pandemia por Enfermedad de COVID-19 ha afectado a toda la población de manera global, con un impacto claramente negativo en la mayoría de los casos. Además, sabemos que hoy en día, la combinación Pandemia por Enfermedad de COVID-19 y asma es un problema vital al que nos enfrentamos tanto los profesionales de la salud como los pacientes y familiares de pacientes con asma alérgica. No obstante, el impacto que la Pandemia por Enfermedad de COVID-19 ha ocasionado en el descanso de los pacientes pediátricos y adolescentes con asma de nuestra área geográfica aún no ha sido estudiado. De aquí que hayamos estimado interesante presentar los datos del estudio realizado en la Unidad de Alergia Pediátrica del Hospital Universitario Vall d’Hebron, cuyo objetivo fue investigar cómo la Pandemia por Enfermedad de COVID-19 influyó en el sueño de pacientes pediátricos y adolescentes con asma alérgica residentes en el área mediterránea. Para lograr este objetivo se realizó un estudio piloto prospectivo que incluyó a pacientes pediátricos y adolescentes con asma alérgica persistente de entre 6 y 18 años.
Todos los participantes del estudio respondieron el Cuestionario BEARS y la Escala de Bruni. El cuestionario de BEARS1-4 es un cuestionario útil para el cribaje de trastornos del sueño en la infancia. Está dividido en cinco áreas principales del sueño, facilitando el cribado de los trastornos del sueño, en población pediátrica y adolescentes de entre 2 y 18 años. Cada área tiene una pregunta para cada grupo de edad. Una respuesta positiva en cualquiera de los aspectos obliga a una investigación más profunda. Las cinco áreas de estudio se detallan a continuación:
B= Problemas para acostarse (“bedtime problems”)
E= Excesiva somnolencia diurna (“excessive daytme sleepiness”)
A= Despertares durante la noche (“awakenings during the night”)
R= Regularidad y duración del sueño (“regularity and duration of sleep”)
S= Ronquidos (“snoring”)
Respecto a la Escala de Bruni5,6 de trastornos del sueño para población pediátrica y adolescente, decir que consta de 26 ítems valorados según una escala tipo Likert. Está diseñada para detectar trastornos del sueño divididos en seis categorías: problemas para iniciar o mantener el sueño, problemas respiratorios, desórdenes del despertar, alteraciones de la transición sueño-vigilia, excesiva somnolencia diurna e hiperhidrosis nocturna. En total, el paciente responde a 26 preguntas y proporciona una respuesta que puntúa del 0 al 4 según la clínica presente. El punto de corte a partir del cual se considera que el paciente puede presentar algún trastorno global del sueño es de 39. A continuación se define cada puntuación:
0=Nunca
1=Ocasionalmente (una o dos veces al mes o menos)
2=Algunas veces (una o dos a la semana)
3=A menudo (de tres a cinco veces a la semana)
4=Siempre (diariamente)
En total se incluyeron 77 pacientes con una edad media de 12 años. La mayoría eran pacientes del sexo femenino (62%, n=48) y veintisiete (35%) habían sido diagnosticados de Enfermedad de COVID-19. Con respecto al Cuestionario de BEARS, el 70% (n=54) de los pacientes tuvo como mínimo una respuesta positiva. Además, casi la mitad de los pacientes tenían problemas a la hora de acostarse [42% (n=32)], seguido de somnolencia diurna excesiva [34% (n=26)]. En cuanto a la Escala de Bruni, 52 de los 77 pacientes incluidos (67%) presentaban una puntuación superior a 39 puntos, hecho que indicaba trastornos del sueño entre la población de estudio. Los trastornos más prevalentes encontrados tras la evaluación utilizando la Escala de Bruni fueron los trastornos respiratorios del sueño [26 de los 77 pacientes estudiados (34%)], seguido de los trastornos de inicio y mantenimiento del sueño (30%, n = 23) y de la somnolencia diurna excesiva (24%, n=18). No se encontraron diferencias estadísticamente significativas entre los pacientes COVID-19 positivos y negativos ni en el cuestionario de BEARS ni en la escala de Bruni.
En conclusión, en este trabajo se encuentra una elevada prevalencia de trastornos del sueño en pacientes asmáticos pediátricos y adolescentes durante la pandemia debida a la Enfermedad de COVID-19. El trastorno más prevalente en esta población de estudio, evaluado mediante la Escala de Bruni, fue el trastorno respiratorio del sueño. Por tanto, es importante proporcionar a los pacientes un control óptimo de las enfermedades respiratorias para mejorar la calidad de su sueño.
La importancia del presente estudio radica en que es el primero que proporciona datos sobre la posible afectación del sueño debida al impacto de la pandemia por COVID-19 en población pediátrica y adolescente con asma alérgica en el área mediterránea. Debido a este hecho, es difícil poder comparar nuestros datos con los realizados por otros autores ya que, si bien sí que hay varios trabajos que evalúan los posibles trastornos del sueño asociados a la pandemia por COVID-19 en población de esta edad, la mayoría de ellos incluyen población sana o con trastornos neuroconductuales del sueño previos, pero sin especificar la posible concomitancia con otras patologías respiratorias asociadas, como el asma alérgica. No obstante, sí que es interesante comentar algunos trabajos que evalúan los posibles trastornos del sueño en población pediátrica y adolescentes, aunque sean poblaciones sin asma.
Ya antes de la pandemia debida a la Enfermedad de COVID-19, habían sido varios los estudios publicados que alertaban que el sueño insuficiente, la mala calidad del sueño, el insomnio, la apnea del sueño y las alteraciones de los horarios de sueño-vigilia eran manifestaciones típicas de morbilidad física y emocional en las pandemias. De este modo, no es de extrañar que los primeros estudios sobre trastornos del sueño asociados a la pandemia por Enfermedad de COVID-19 se publicaran en China, epicentro de esta enfermedad. En los inicios de la pandemia Huang y Zhao7 recopilaron información de una encuesta de 7236 voluntarios e informaron que el 18% de los individuos encuestados presentaban una mala calidad del sueño. Posteriormente, los trastornos del sueño en pacientes con COVID-19 también pasaron a estudiarse en otros países, encontrando una prevalencia mayor de trastornos del sueño que antes de la pandemia en la población general en la mayoría de los estudios. En Italia, en una encuesta realizada a 2291 italianos, el 57,1% de los individuos informó de una mala calidad del sueño relacionada con la ansiedad que les ocasionaba la Enfermedad por COVID-19. Los síntomas más prevalentes fueron pesadillas, astenia y apneas del sueño. Parece que la somnolencia y el trastorno del sueño en la fase REM podrían estar más relacionados con la Enfermedad de COVID-19 en sí misma, mientras que el insomnio estaría más relacionado con el aislamiento social, la ansiedad y otros factores psicosociales.
Uno de los trabajos más relevantes publicados hasta ahora en población pediátrica y adolescente es el de Sharma M. y sus colaboradores8, cuyo objetivo fue realizar una revisión sistemática y un metanálisis para estudiar la prevalencia y el patrón de trastornos del sueño en población pediátrica y adolescente durante la pandemia por COVID-19. Para ello, los autores realizaron una exhaustiva búsqueda bibliográfica en MEDLINE, EMBASE y Web of Science en busca de estudios originales que describieran anomalías del sueño en pacientes de esta edad, con o sin trastornos neuroconductuales preexistentes, durante la pandemia por COVID-19. Los autores analizaron un total de 371 artículos pero finalmente, únicamente incluyeron 16 estudios. De estos, cinco se realizaron en niños/niñas de edad preescolar, dos en pacientes con trastornos neuroconductuales preexistentes y el resto (nueve) en población pediátrica y adolescentes sanos en edad escolar. En esta revisión los autores hallan que la prevalencia combinada de cualquier alteración del sueño en los niños durante la pandemia fue del 54% (IC del 95%: 50-57%). Estos datos, aún siendo elevados, ya que indican que más de la mitad de la población de estudio presentaba algún tipo de trastorno del sueño, serían inferiores a los encontrados en nuestra serie en la que el 70% (n=54) de los pacientes presentaba al menos un ítem positivo en evaluar el Cuestionario BEARS y el 67% (n=52) de los pacientes presentaban puntuaciones superiores a 39 puntos en la Escala de Bruni. Curiosamente, en esta revisión de Sharma, la prevalencia de estos trastornos en los niños de edad preescolar, cuyo grupo no fue evaluado en nuestra población de estudio, fue menor que en los tiempos prepandémicos (RR = 0,87; IC del 95%: 0,58-1,30), aunque estos resultados no fueron estadísticamente significativos. Este dato concuerda con el trabajo publicado por Liu Z. y su equipo9, donde los niños en edad preescolar se comportaron de manera diferente en el contexto del sueño durante la pandemia en comparación con los niños escolares y los adolescentes. Liu Z. y su equipo encuentran que, de manera totalmente inesperada, los niños en edad preescolar confinados parecían tener menos trastornos generales del sueño en comparación con la muestra del 2018 (prepandemia).
En otra revisión reciente publicada por Panda PK. y su equipo10, encontraron que el 34,5% de los pacientes pediátricos y adolescentes estudiados sufrían ansiedad, el 41,7% depresión, el 42,3% irritabilidad y el 30,8% falta de atención debido a la pandemia por la Enfermedad de COVID-19. Además, el 79,4% de los pacientes se vio afectado negativamente por la pandemia y el confinamiento. El 22,5% de la población estudiada tenía un miedo significativo a la Enfermedad de COVID-19, el 35,2% de los pacientes pediátricos y adolescentes tenían aburrimiento y el 21,3% trastornos del sueño. Además, el 52,3% de los cuidadores/padres/madres/representantes legales desarrollaron ansiedad y el 27,4% depresión mientras estaban aislados con sus hijos/hijas. En esta revisión vemos que la prevalencia de trastornos del sueño también fue algo menor que la encontrada en nuestra población de estudio pero, en cualquier caso fue significativa.
Otro dato interesante que cabe considerar es que antes de la pandemia, diferentes estudios publicaban una prevalencia de trastornos del sueño en población pediátrica y adolescente diferente a la actual. De este modo, los datos publicados según grupos de edad oscilaban entre un rango del 25% al 50% en pacientes preescolares, del 6% al 37% en escolares y de entorno el 40% en adolescentes11-14. No obstante, esta prevalencia durante la pandemia se ha visto claramente incrementada15-19 y los datos publicados hasta el momento concuerdan, en la mayoría de los trabajos, con los encontrados en nuestra población de estudio, aunque no sean del todo comparables con nuestra serie ya que la mayoría de trabajos no especifican la inclusión de pacientes con asma.
Sea como sea, lo cierto es que la pandemia por COVID-19 ha dejado las economías devastadas y la gente asustada por sí misma y por sus seres queridos. Con esta situación sin precedentes, es injustificable no dar la debida importancia al sueño, ya que un sueño saludable es sin duda el mejor rejuvenecimiento, y no en vano está asociado a numerosos beneficios, como el bienestar físico y el correcto funcionamiento de nuestro sistema inmunológico. Además, es el principal determinante de la salud mental y emocional, ya que es conocido que un sueño correcto alivia la ansiedad, el estrés y la depresión y puede tener consecuencias diversas en el desarrollo20. Por contra, los trastornos del sueño inducen neuroinflamación, que promueve la alteración de la barrera hematoencefálica y la entrada de antígenos y factores inflamatorios en el cerebro21-26. De este modo, los trastornos del sueño relacionados con la Enfermedad de COVID-19 podrían contribuir a la apertura de la barrera hematoncefálica, actuando así como una puerta para la entrada del virus SARS-CoV-2 en el cerebro y producirse entonces una mayor inflamación en el sistema nervioso central. La deprivación/restricción del sueño, su fragmentación o la apnea del sueño inducen una inflamación sistémica de bajo grado caracterizada por la liberación de varias moléculas, como las citocinas como la interleucina 6, quimiocinas y proteínas de fase aguda, y todos ellos pueden promover cambios en componentes celulares de la barrera hematoncefálica, particularmente en las células endoteliales del cerebro27-30.
En definitiva, se deberían realizar estudios futuros que incluyan el análisis de los patrones del sueño mediante la realización de electroencefalogramas, la evaluación de marcadores de inflamación así como de la función inmunitaria, en relación con los parámetros del sueño. Estos procedimientos podrían ser revolucionarios para un mejor conocimiento de la “coronasomnia”, es decir, para el control de los trastornos del sueño asociados a la pandemia debida a la Enfermedad de COVID-199
Se puede consultar el documento completo en el siguiente enlace: Aquí : Trabajo_Final_Máster_Teresa_Garriga_Baraut.pdf
Teresa Garriga Baraut. Facultativa Especialista Adjunta, Unidad de Alergia Pediátrica. Hospital Universitario Vall d’Hebron. Comité de Alergia Infantil SEAIC.
Referencias Bibliográficas:
- Bastida-Pozuelo MF, Sánchez-Ortuño MM. Preliminary analysis of the concurrent validity of the Spanish translation of the BEARS sleep screening tool for children. J Psychiatr Ment Health Nurs. 2016 Oct;23(8):513-520.
- Owens JA, Dalzell V. Use of the ‘BEARS’ sleep screening tool in a pediatric residents’ continuity clinic: a pilot study. Sleep Med. 2005 Jan;6(1):63-9.
- Pin-Arboledas G. Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria (SEPEAP). Anexo: cuestionarios y herramientas. Pediatría Integral. 2010; XIV (9):749-758.
- Ramírez-Vélez R, Huertas-Zamora L, Correa-Bautista JE, Cárdenas- Calderón EG. Confiabilidad y validez del cuestionario de trastornos de sueño BEARS en niños y adolescentes escolares de Bogotá, D.C., Colombia: Estudio FUPRECOL. Retos, número 34, 2018 (2o semestre).
- Bruni O, Ottaviano S, Guidetti V, Romoli M, Innocenzi M, Cortesi F et al. The Sleep Disturbance Scale for Children (SDSC). Construction and validation of an instrument to evaluate sleep disturbances in childhood and adolescence. J Sleep Res. 1996 Dec;5(4):251-61.
- Escala de Alteraciones del Sueño en la Infancia (avpap.org) [www.avpap.org/gtsueno/Bruni.pdf].
- Huang Y, Zhao N. Generalized anxiety disorder, depressive symptoms and sleep quality during COVID-19 outbreak in China: A web-based cross- sectional survey. Psychiatry Res. 2020; 288: 112954.
- Sharma M, Aggarwal S, Madaan P, Saini L, Bhutani M. Impact of COVID- 19 pandemic on sleep in children and adolescents: a systematic review and meta-analysis. Sleep Med. 2021;84:259-267.
- Liu Z, Tang H, Jin Q, Wang G, Yang Z, Chen H et al. J. Sleep of preschoolers during the coronavirus disease 2019 (COVID-19) outbreak. J. Sleep Res. 2021; 30(1):e13142.
- Panda PK, Gupta J, Chowdhury SR, Meena AK, Madaan P, Sharawat IK et al. Psychological and behavioral impact of lockdown and quarantine measures for COVID-19 pandemic on children, adolescents and caregivers: a systematic review and meta-analysis. J Trop Pediatr. 2021;67(1):fmaa122.
- Blader JC, Koplewicz HS, Abikoff H, Foley C. Sleep problems of elementary school children. A community survey. Arch Pediatr Adolesc Med. 1997;151(5): 473e80.
- Owens JA, Spirito A, McGuinn M, Nobile C. Sleep habits and sleep disturbance in elementary school-aged children. J Dev Behav Pediatr. 2000; 21(1): 27e36.
- Pagel JF, Forister N, Kwiatkowki C. Adolescent sleep disturbance and school performance: the confounding variable of socioeconomics. J Clin Sleep Med. 2007; 15;3(1):19e23.
- Vignau J, Bailly D, Duhamel A, Vervaecke P, Beuscart R, Collinet C. Epidemiologic study of sleep quality and troubles in French secondary school adolescents. J Adolesc Health. 1997; 21(5):343e50.
- Altena E, Baglioni C, Espie CA, Ellis J, Gavriloff D, Holzinger B et al. Dealing with sleep problems during home confinement due to the COVID- 19 outbreak: Practical recommendations from a task force of the European CBT-I Academy. J. Sleep Res. 2020;29:e13052.
- Wang J, Gong Y, Chen Z, Wu J, Feng J, Yan S et al. Sleep disturbances among Chinese residents during the Coronavirus Disease 2019 outbreak and associated factors. Sleep Med. 2020; 74:199-203.
- Gruber R, Gauthier-Gagne G, Voutou D, Somerville G, Saha S, Boursier J. Pre-pandemic sleep behavior and adolescents’ stress during Covid-19: a prospective longitudinal study. Child Adolesc Psychiatry Ment Health. 2021; 30:15(1):43.
- Zreik G, Asraf K, Haimov I, Tikotzky L. Maternal perceptions of sleep problems among children and mothers during the coronavirus disease 2019 (COVID-19) pandemic in Israel. J. Sleep Res. 2021; 30(1):e13201.
- Cerasuolo M, Malloggi S, Conte F, Albinni B, De Rosa O, Rescott ML et al. The Effects of the COVID19-Related Lockdown Are Modulated by Age: An Italian Study in Toddlers and Pre-Schoolers. Brain Sci. 2021; 9:11(8):1051.
- Spruyt K. A review of developmental consequences of poor sleepness in childhood. Sleep Med. 2019; Aug;60:3e12.
- Markuu P. Sleep research in 2020: COVID-19-related sleep disorders. Lancet Neurol. 2021; 20:15–1.
- Mazza, C.; Ricci, E.; Biondi, S.; Colasanti, M.; Ferracuti, S.; Napoli, C.; Roma, P. A nationwide survey of psychological distress among Italian people during the covid-19 pandemic: Immediate psychological responses and associated factors. Int. J. Environ. Res. Public Health. 2020; 17: 3165.
- Varatharaj A, Thomas N, Ellul MA, Davies NWS, Pollak TA, Tenorio EL et al. Neurological and neuropsychiatric complications of COVID-19 in 153 patients: A UK-wide surveillance study. Lancet Psychiatry 2020; 7:875– 882.
- Sharifian-Dorche M, Huot P, Osherov M, Wen D, Saveriano A, Giacomini P et al. Neurological complications of coronavirus infection; a comparative review and lessons learned during the COVID-19 pandemic. J. Neurol. Sci. 2020; 417:117085.
- Cellini N, Canale N, Mioni G, Costa S. Changes in sleep pattern, sense of time and digital media use during COVID-19 lockdown in Italy. J. Sleep Res. 2020; 29: e13074.
- Zhang C, Yang L, Liu S, Ma S, Wang Y, Cai Z et al. Survey of insomnia and related social psychological factors among medical staff involved in the 2019 novel Coronavirus disease outbreak. Front. Psychiatry. 2020; 11:306.
- Hurtado-Alvarado G, Becerril-Villanueva E, Contis-Montes OA, Domínguez-Salazar E, Salinas-Jazmín N, N, Pérez-Tapia SM et al. The yin/yang of inflammatory status: Blood-brain barrier regulation during sleep. Brain Behav. Immun. 2018; 69, 154–166.
- Cuddapah VA, Zhang SL, Sehgal A. Regulation of the blood-brain barrier by circadian rhythms and sleep. Trends Neurosci. 2019; 42: 500–510.
- Medina-Flores F, Hurtado-Alvarado G, Contis-Montes de Oca A, López- Cervantes SP, Konigsberg M, Deli MA et al. Sleep loss disrupts pericyte- brain endothelial cell interactions impairing blood-brain barrier function. Brain Behav. Immun. 2020; 89: 118–132.
- Benedict C, Cedernaes J, Giedraitis V, Nilsson EK, Hogenkamp PS, Vågesjö E et al. Acute sleep deprivation increases serum levels of neuron- specific enolase (NSE) and S100 calcium binding protein B (S-100B) inhealthy young men. Sleep. 2014; 37: 195–198.
Los inesperados riesgos del control del asma en niños.
El asma es una condición médica crónica muy común en niños y es especialmente susceptible a los cambios provocados por el COVID-19. Actualmente se dispone de poca información sobre el impacto que la pandemia COVID-19 puede tener en el control y manejo de los niños y jóvenes con asma bronquial.
El siguiente artículo “Oreskovic N, Bernard T, Aryee E, Kuhlthau K, Perrin J. The Unexpected Risks of COVID-19 on Asthma Control in Children. J Allergy Clin Immunol Pract.2020;8(8):2489-2491” revisa las influencias que han podido ser importantes o afectar en el control del asma en niños durante la pandemia de COVID-19 debido a los cambios sociales que estamos viviendo. Estos suponen cambios en el entorno, en la práctica clínica médica diaria y su gestión, y en el uso de medicación de esta enfermedad, cambios que tendrán repercusión a largo plazo en los resultados de control del asma. Además, desde nuestro Comité de Alergia Infantil se realizó una encuesta entre los especialistas para conocer cómo ha afectado la pandemia al manejo del asma pediátrico en España, que ha sido publicada en Sanchez-Garcia S, Ruiz-Hornillos J, Escudero C. Pediatric Asthma Management during the COVID-19 pandemic: Results of a national survey. Ped All Immunol Pulm. 2020 Dec; 33(4):199-203. https://doi.org/10.1089/ped.2020.1250
Los pacientes con asma tienen especial vulnerabilidad a los cambios provocados en el contexto de la pandemia COVID-19, con muchas vías y factores de riesgo compartidos, incluyendo la calidad del aire, el ambiente interior, la actividad física, el control del peso, la gestión de la medicación y la prestación de atención sanitaria.
El lugar donde los niños pasan mayor cantidad de tiempo, que ahora es en los interiores, los hábitos diarios (patrón de asistencia a clases), de viaje o transportes, y la actividad física que realizan, afectan al asma.
Además, ha habido cambios en la disponibilidad, la prestación y la utilización de la atención sanitaria que tienen importantes implicaciones para el asma y otras enfermedades crónicas que requieren atención médica continuada. Se han limitado las visitas a la consulta para el control del asma, tanto en atención primaria como especializada (Neumología y Alergología) y se han limitado las visitas a urgencias. Todo ello ha favorecido el formato de visita telefónica o videoconferencia. Estos cambios han ofreciendo nuevas oportunidades gracias a la denominada “telesalud”, que deberán ser valoradas y aprovechadas.
En cuanto a las visitas a Urgencias, se observó una importante disminución en la atención relacionada con el asma y el comienzo de la pandemia, que atiende seguramente el temor de las familias al contagio y/o las recomendaciones sanitarias del momento. Todo esto condujo además, a que la realización de las pruebas tempranas para un mejor control de la enfermedad, como las pruebas de función pulmonar, se viera afectada.
La COVID-19 también ha influido probablemente en la adherencia de los pacientes a los medicamentos controladores del asma. Los padres de los niños con asma pueden tener un mayor control y ser más vigilantes para que los niños tomen su medicación con regularidad y que una mayor adherencia a la medicación mejore el control del asma o, por el contrario, que otros dejen su medicación ante el temor de los posibles efectos de los corticoides, tanto orales como inhalados, en la infección por coronavirus.
Todos estos factores han podido influir de diferente manera en función del lugar en el que residiese el niño, de la situación socioeconómica de la familia, de las limitaciones para realizar actividad física al aire libre a causa de las restricciones particulares de cada zona, etc. En este sentido, los niños de familias de entornos urbanos con menores ingresos tienen un acceso más limitado a espacios seguros para la actividad física, tienen domicilios en los que la exposición a alérgenos/contaminantes de interior (hongos, roedores, cucarachas y el humo del tabaco, entre otros) es mayor, y pueden convivir además con adultos con menor posibilidad de teletrabajar y más expuestos a la infección por coronavirus.
Estos cambios en el entorno, en la práctica médica y en la gestión del tratamiento, tendrán probablemente un gran impacto en el asma infantil que tendremos que vigilar para evaluar su impacto final a medio y largo plazo.
Margarita Tomás Pérez. Médico Adjunto Alergología Hospital General Universitario La Paz. Madrid. Comité de Alergia Infantil SEAIC.
Seminarios web anteriores COVID-19
Tratamiento antiinflamatorio en la COVID-19. ¿Amigos o enemigos?
28 de mayo de 2020
Queremos agradecer la colaboración técnica de Astra Zeneca en la realización de esta sesión científica.
COVID-19, asma o rinitis. ¿Cómo diferenciarlos?
27 de mayo de 2020
Queremos agradecer la colaboración técnica de Menarini en la realización de esta sesión científica.
![]() Programa seminario web "COVID-19, asma o rinitis. ¿Cómo diferenciarlos?" (1586 descargas )
Programa seminario web "COVID-19, asma o rinitis. ¿Cómo diferenciarlos?" (1586 descargas )
Impacto del COVID-19 en alergia respiratoria y rinología
19 de mayo de 2020
Queremos agradecer la colaboración técnica de Uriach en la realización de esta sesión científica.
![]() Programa seminario web "Impacto del COVID-19 en alergia respiratoria y rinología" (1987 descargas )
Programa seminario web "Impacto del COVID-19 en alergia respiratoria y rinología" (1987 descargas )
COVID-19: Etiopatogenia, Clínica Nasal y Cutánea
14 de mayo de 2020
Queremos agradecer la colaboración técnica de Novartis en la realización de esta sesión científica.
![]() Programa seminario web "COVID-19: Etiopatogenia, Clínica Nasal y Cutánea" (2093 descargas )
Programa seminario web "COVID-19: Etiopatogenia, Clínica Nasal y Cutánea" (2093 descargas )
El día después en una consulta de alergología: opciones de desescalada
11 de mayo de 2020
Queremos agradecer la colaboración técnica de Diater Laboratorios en la realización de esta sesión científica.
![]() Programa Seminario Web "El Día Después en una Consulta de Alergología" (1936 descargas )
Programa Seminario Web "El Día Después en una Consulta de Alergología" (1936 descargas )
Alergia en Tiempos de Covid-19
30 de abril de 2020
Queremos agradecer la colaboración técnica de Laboratorios Leti en la realización de esta sesión científica.
![]() Programa Webinar «Alergia en Tiempos de Covid-19»
Programa Webinar «Alergia en Tiempos de Covid-19»
Alergia Respiratoria y COVID-19
16 de abril de 2020
Queremos agradecer la colaboración técnica de GSK en la realización de esta sesión científica.
![]() Programa Webinar SEAIC "Alergia Respiratoria y COVID-19" (3573 descargas )
Programa Webinar SEAIC "Alergia Respiratoria y COVID-19" (3573 descargas )
Acreditación de Unidades de Inmunoterapia
A continuación puede encontrar los documentos para guiarle a través del proceso de acreditación de una Unidad de Inmunoterapia:
Guía de Acreditación de Unidades de Inmunoterapia
![]() Guía de acreditación de Unidades de Inmunoterapia(2711 descargas)
Guía de acreditación de Unidades de Inmunoterapia(2711 descargas)
INTRODUCCIÓN
La inmunoterapia es el único tratamiento etiológico de las enfermedades alérgicas mediadas por IgE, mediante la modificación de la respuesta inmunológica. Actualmente, contamos con la administración de inmunoterapia por vía subcutánea, sublingual, intradérmica y en tabletas.
La inmunoterapia no es un tratamiento exento de riesgos inherentes a este, por lo que los pacientes deben ser controlados por personal sanitario adecuadamente formado y siguiendo directrices estrictas que garanticen la seguridad de los pacientes
La frecuencia y gravedad de las reacciones por inmunoterapia dependen de múltiples factores que deben ser evaluados por especialistas en Alergología con experiencia en el manejo de los extractos para inmunoterapia.
Las Unidades de Inmunoterapia (UIT) se encuentran situadas en centro sanitarios (hospitales, centros de especialidades, clínicas privadas…) donde se administra la inmunoterapia específica con alérgenos, sobre todo vía subcutánea, con seguridad y capacidad de evaluación del paciente.
Importancia de las Unidades de Inmunoterapia y metodología de acreditación:
Las UIT deben ser la vanguardia de la administración de los diferentes tipos de extractos, siendo coordinadas por especialistas en Alergología, de forma segura y controlada para los pacientes. Por ello, se hace necesario poner en marcha un procedimiento de acreditación de dichas UIT.
La evaluación de las UIT se basará en el cumplimiento de unos criterios que se clasifican en tres niveles: básicos o imprescindibles, avanzados y de excelencia. Según el grado de cumplimiento de estos criterios, las unidades se acreditarán como UIT avanzada o de excelencia. Para obtener las acreditaciones, debe cumplirse el 100% de los criterios básicos o imprescindibles, y, al menos, el 80% de los criterios avanzados para el nivel avanzado, y el mismo porcentaje de los criterios de excelencia para obtener el nivel de excelencia.
La evaluación de toda la documentación se realizará por miembros seleccionados del Comité de Inmunoterapia conforme al listado de comprobaciones publicado (Anexo 3)
El objetivo de la acreditación es mejorar la atención clínica a los pacientes en tratamiento con inmunoterapia específica con alérgenos, siguiendo criterios de buena práctica clínica. Se trata también de mejorar aún más la seguridad de la administración de este tratamiento y poder implementar el manejo de los datos y su aprovechamiento futuro. Sin duda, estamos convencidos desde el Comité de Inmunoterapia de que el presente sistema de acreditación servirá para unificar criterios, implementar mejoras en cada una de las UIT, así como mejorar la práctica clínica habitual e impulsar la investigación en inmunoterapia específica.
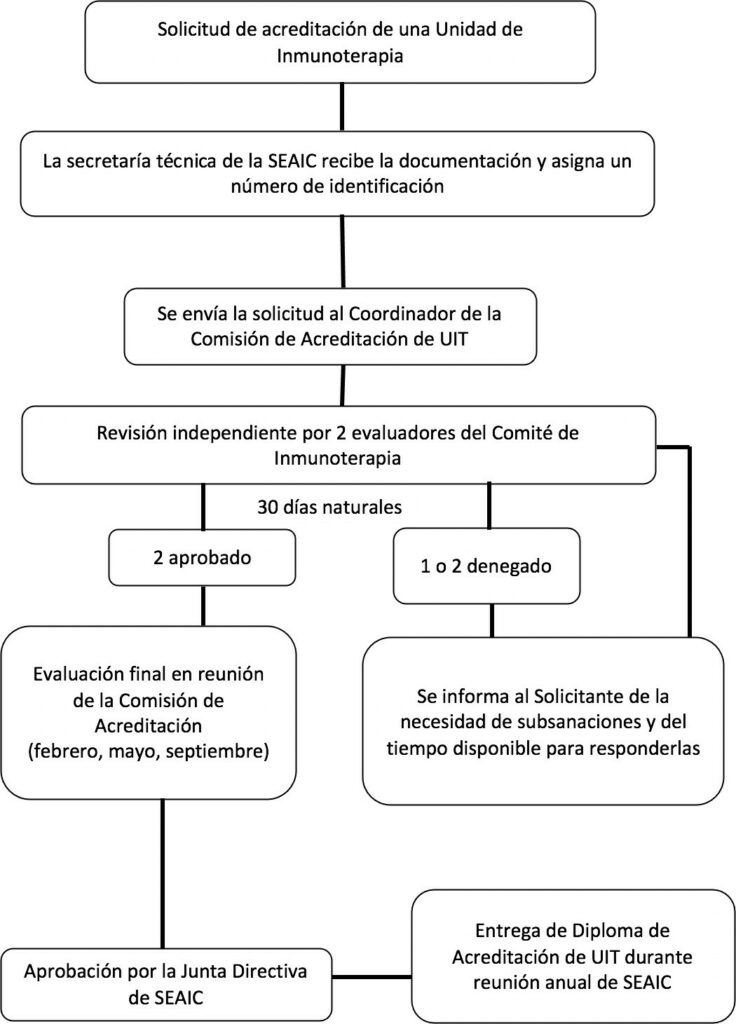
NORMAS Y PROCEMIENTO PARA LA SOLICITUD DE ACREDITACIÓN DE UNIDADES DE INMUNOTERAPIA
- El procedimiento se inicia con la solicitud firmada por el facultativo solicitante y la dirección médica del centro sanitario con los siguientes datos:
- Solicita acreditación: Avanzada o Excelencia
- Nombre del solicitante
- Cargo del solicitante
- Centro de trabajo
- Año de inicio de la Unidad de Inmunoterapia
- Número de pacientes atendidos en la Unidad de Inmunoterapia en el último año
Como normal general, prevalecerá el criterio de veracidad en los datos aportados por el coordinador de la UIT y/o Dirección Médica en los diferentes informes, sin menoscabo de verificaciones o comprobaciones ulteriores por parte de la Comisión de Acreditación de UIT.
- Las solicitudes de acreditación y los documentos adjuntos del centro solicitante serán recibidas por la Secretaría Técnica de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) que confirmará la recepción de la documentación al solicitante por correo electrónico.
- La Secretaría Técnica de la SEAIC comprobará que se ha recibido toda la documentación requerida y asignará un número de identificación único para cada solicitud. A través de un correo electrónico, confirmará al solicitante la recepción, el número de identificación asignado a la solicitud y se informará de que la solicitud pasa a trámite de evaluación.
- La Secretaría Técnica de la SEAIC enviará la solicitud al Coordinador de la Comisión de Acreditación de UIT, que procederá a la asignación de los evaluadores.
- Cada solicitud es valorada por dos evaluadores del Comité de Inmunoterapia que revisan los documentos e informes de forma Los evaluadores cuentan con un plazo de 30 días naturales para emitir el resultado de la evaluación al Coordinador de la Comisión de Acreditación de UIT.
- Se puede solicitar la acreditación de UIT de nivel AVANZADO y nivel EXCELENTE. Para obtener la acreditación todas las UIT deben cumplir un 100% de los criterios básicos o imprescindibles y:
- al menos el 80% de los criterios avanzados para la acreditación de UIT Avanzada.
- al menos un 80% de los criterios de excelencia para la acreditación de UIT de
- El resultado puede se “aprobada” en el caso de que se cumpla el porcentaje necesario de los requisitos para la acreditación solicitada; o “denegada” en el caso de no se cumpla.
- En caso de que uno o ambos evaluadores emitan una valoración negativa, se comunicarán al solicitante las subsanaciones que debe realizar mediante correo electrónico.
- Cuando se reciba la contestación a las subsanaciones, estas serán evaluadas de nuevo por los revisores, siguiendo el mismo proceso descrito anteriormente.
- Cuando el dictamen de ambos evaluadores sea favorable, la solicitud pasará a ser evaluada en la siguiente reunión de la Comisión de Acreditación para la aprobación final de la acreditación de la La Comisión de Acreditación celebra tres reuniones anuales (febrero, mayo y septiembre).
- Tras la aprobación de la acreditación de la UIT por la Comisión de Acreditación, la solicitud será presentada a la Junta Directiva de la SEAIC que otorgará la aprobación
- El solicitante recibirá notificación de la concesión de acreditación en los siguientes 15 días hábiles tras la aprobación definitiva por la Junta Directiva de la SEAIC.
- Las UIT acreditadas recibirán el Diploma de Acreditación durante la reunión nacional anual de la SEAIC.
- Las UIT acreditadas deberán re-acreditarse cada 5 años.
¿CÓMO TRAMITAR SU SOLICITUD?
1) PREPARE SU SOLICITUD
1.1) VERIFIQUE QUE SU UNIDAD DE IT CUMPLA CON LOS CRITERIOS BÁSICOS DE ACREDITACIÓN Y VALORE EL TIPO DE SOLICITUD QUE QUIERE PRESENTAR.
Descargue el listado de criterios para la acreditación (Anexo I)
1.2) RECOJA LA DOCUMENTACIÓN QUE TIENE QUE REMITIR JUNTO CON SU SOLICITUD. Rogamos
que nombre los archivos o anexos de manera clara para facilitar su clasificación. (por ejemplo: Doc1 Informe jefe, Doc2 CV etc. Es aconsejable que incluya una lista con la relación de documentos remitidos).
Descargue la lista de documentación requerida para la acreditación (Anexo II)
Descargue la lista de verificación (Anexo III checklist)
2) PRESENTE SU SOLICITUD DE MANERA TELEMÁTICA
2.1) SELECCIONE EL TIPO DE ACREDITACIÓN QUE QUIERE SOLICITAR y pinche en el enlace
correspondiente. COMPLETE EL FORMULARIO ONLINE.
ACCESO A SOLICITUD ONLINE de UIT AVANZADA
ACCESO A SOLICITUD ONLINE UIT DE EXCELENCIA
IMPORTANTE: el formulario de solicitud debe cumplimentarse todo de una vez. No permite que se pueda guardar en borrador. Sin embargo, sí permite volver a editarlo una vez que se ha enviado es decir que mediante un enlace podrá hacer alguna corrección si hubiera cometido algún error.
2.2) ENVÍE TODA LA DOCUMENTACIÓN NECESARIA PARA SU SOLICITUD.
Dirección de envío: uit@seaic.org
ANEXO I Listado de criterios para la acreditación de Unidades de Inmunoterapia
![]() Anexo 1: Listado de criterios para la acreditación de Unidades de Inmunoterapia(2653 descargas)
Anexo 1: Listado de criterios para la acreditación de Unidades de Inmunoterapia(2653 descargas)
CRITERIOS BÁSICOS (IMPRESCINDIBLES)
1. Un alergólogo o enfermera con acceso al alergólogo.
2. Un alergólogo o enfermera disponible (por cercanía y acceso) tras la administración del
tratamiento para responder cuestiones durante aproximadamente 10-20 minutos por paciente y dosis administrada.
3. Una enfermera accesible rápidamente (por cercanía y acceso) para responder preguntas incluso en caso de que el alergólogo no esté disponible.
4. Consulta médica específica, o un área de enfermería específica, como un área de consulta para exploración y evaluación de pacientes (estos espacios podrían compartirse con otras actividades).
5. Área que permita la observación del paciente después del tratamiento durante al menos 30 minutos.
6. Área de espera (sillas para los pacientes y niños, o dependientes).
7. Una camilla, escritorio para el médico, armarios para el almacenamiento de suministros y neveras si se almacenan extractos.
8. Medicación parenteral: adrenalina, antihistamínicos, corticosteroides, broncodilatadores, y dispositivos para su administración.
9. Medicación oral: antihistamínicos, corticosteroides.
10. Medicamentos inhalados: broncodilatadores de acción rápida.
11. Oxígeno y dispositivos para administrarlo.
12. Nebulizadores y cámaras de inhalación.
13. Jeringuillas de 1 ml con agujas subcutáneas, jeringas para inyección intramuscular, sistemas de perfusión, fluidos, algodón / gasa, antisépticos (clorhexidina o alcohol), torniquetes y temporizadores.
14. Instrumentos para monitorizar signos vitales (frecuencia cardíaca, presión arterial, pulsioximetría), pico flujo máximo, espirómetro, fonendoscopio.
15. El teléfono como canal de comunicación y de alerta a urgencias.
16. Protocolo de administración para inmunoterapia específica (ITE).
17. Protocolo de acción en caso de reacciones adversas.
18. Monitorización de la tolerancia.
19. Coordinación con Atención Primaria en caso de que se remita a Atención Primaria.
20. Registro de las administraciones e incidencias del paciente.
21. Canal de comunicación con Primaria (si es posible a través de informes) que permita la coordinación entre Atención Primaria y Atención Especializada si los pacientes son derivados a Atención Primaria.
22. Registro y notificación de reacciones adversas (por lo menos en el caso de reacciones graves) a las autoridades de farmacovigilancia.
CRITERIOS AVANZADOS
1. Un alergólogo con dedicación no exclusiva.
2. Una enfermera entrenada en la administración de extractos.
3. Área de enfermería para la preparación de la dosis de ITE, con zona de almacenamiento y neveras para la medicación.
4. Área para administración de ITE con la posibilidad de tratamiento simultáneo de varios pacientes.
5. Área de atención urgente con todo el material necesario para el tratamiento de las reacciones adversas y línea telefónica directa con UCI.
6. Base de datos clínica informatizada de pacientes a la que pueden acceder todos los miembros de la unidad.
7. Capacidad para administrar ITE subcutánea.
8. Capacidad para iniciar cualquier ITE sublingual.
9. Capacidad de explicar al paciente y educarlo en el uso posterior de la ITE sublingual (incluyendo la posibilidad de reacciones en el domicilio).
10. Capacidad para administrar la primera dosis de cualquier ITE que no sea experimental o que tenga ficha técnica.
11. Capacidad para administrar ITE para aeroalérgenos.
12. Capacidad para realizar ITE con veneno de himenópteros.13. Capacidad para administrar cualquier extracto comercial, ya probado, independientemente del riesgo asociado.
14. Capacidad para administrar extractos nativos y modificados.
15. Capacidad para administrar extractos acuosos.
16. Capacidad para administrar pautas de inicio convencionales o agrupadas y mantenimientos en pacientes con reacciones previas.
17. Proporcionar de forma sistemática, oral o escrita información de la ITE (indicaciones, contraindicaciones, coste, objetivos, riesgos y beneficios esperados) en todos los pacientes.
18. Disponibilidad de un documento con instrucciones individualizadas que contenga toda la información relacionada con la ITE, accesible cuando se administre cada dosis.
19. Completar el documento de instrucciones individualizado al menos el 80% de las veces.
20. Disponer de una lista de verificación de administración de ITE que incluya todas las variables que deben ser comprobadas antes de administrar cada dosis.
21. Utilizar la lista de verificación en al menos el 60% de los casos.
22. Monitorización de la seguridad y eficacia.
23. Suministrar información a los pacientes del almacenamiento de extractos, cuando sean ellos quienes los guarden.
24. Existencia de un Plan de Seguridad del paciente que especifique como responder ante reacciones tanto inmediatas como retardadas con personal entrenado y los recursos necesarios para dicha respuesta.
25. Existencia de un registro de reacciones sistémicas inmediatas y tardías donde se registren el 100% de las reacciones acontecidas.
26. Existencia de un Plan de Seguridad que incluya adrenalina y sueros.
27. Existencia de un registro de la administración de medicación para reacciones inmediatas.
28. Aplicación en la unidad de un protocolo preexistente de anafilaxia.
29. Adaptación de los procedimientos estándar a niños, en el caso de que se atiendan menores.
30. Disponibilidad de un documento escrito acordado con Atención Primaria para la administración de ITE.
31. Recogida y clasificación de todas las reacciones adversas conforme a las guías.
32. Disponibilidad de una línea de comunicación durante las horas de servicio o bien de forma continuada (según la capacidad) para resolver las incidencias.
33. Registro de las incidencias tras administración de ITE en la historia clínica en el 60-80% de los casos.
34. Realización de un curso de RCP básica cada 2 años y de RCP avanzada cada 5 años, por le personal médico de la unidad.
35. Realización de un curso de RCP básica por el personal de enfermería de la unidad cada 2 años.
36. Organización de sesiones con problemas clínicos en la unidad de ITE.
CRITERIOS PARA LA EXCELENCIA
1. Al menos 2 alergólogos con dedicación no exclusiva.
2. Área de observación en el área de administración de ITE o cerca de ella con capacidad dobservación al paciente durante más de 4 horas.
3. Área de atención urgente con todos los materiales necesarios para el tratamiento de reacciones adversas, que permita el inicio de maniobras de RCP con proximidad a la UCI, y una línea telefónica para llamar a la UCI.
4. Disponibilidad del siguiente material para el diagnóstico y tratamiento de reacciones adversas: 1-Carro de reanimación completo (con desfibrilador y todos los suministros y medicamentos necesarios para responder al paro cardiorrespiratorio).
2. Monitor de constantes vitales.
5. Posibilidad de utilizar datos del registro médico de pacientes a través de ordenador accesible para todos los miembros de la unidad.
6. Posibilidad de usar extractos experimentales (en investigación, no comercializados).
7. Posibilidad de administrar ITE en pacientes de alto riesgo (ej. mastocitosis, reacciones sistémicas previas).
8. Completar el documento de instrucciones individualizado al menos el 90% de las veces.
9. Disponibilidad de una lista de verificación para la administración de ITE de acuerdo con el nivel de pacientes que pueden ser tratados (alto riesgo) con variables específicas.
10. Completar la lista de comprobación en al menos el 90% de los casos.
11. Posibilidad de acceder a los datos de forma informática para recoger las dosis administradas.
12. Monitorizar la eficacia y seguridad usando unos parámetros objetivos
13. Aplicar medidas de control de almacenamiento del extracto (termómetro) y garantizara la conservación a la temperatura correcta.
14. Disponer de un plan de seguridad que incluya la monitorización.
15. Disponibilidad de un cuestionario de satisfacción del paciente.
16. Calendario específico para ITE que incluya huecos para consultas urgentes de los pacientes sin cita.
17. Disponibilidad de documento detallado o registro con todos los datos relacionados con la ITE, que incluya información sobre el extracto, la dosis, tolerabilidad, fecha de inicio, medidas del PEF.
18. Respuesta a incidencias relacionadas con ITE en 48-72 horas.
19. Registro de incidentes en más del 80% de los casos.
20. Acreditación de formación médica continuada en Inmunoterapia, del personal médico de la unidad de ITE.
21. Formar parte como miembro en una red específica de ITE o participación en algún proyecto de IT específica en los últimos 5 años.
22. Sistema de auditoría interna para evaluar la recogida de reacciones adversas.
23. Implementación del ciclo PDCA para la mejoría continuada.
24. Miembros pertenecientes a sociedades científicas.
BAREMOS PARA LA ADJUDICACIÓN:
IMPRESCINDIBLES (DEBEN CUMPLIRSE EL 100%. 22/22) AVANZADOS (DEBEN CUMPLIRSE 80%. 29/36) EXCELENCIA (DEBEN CUMPLIRSE 80%. 20/25)
ANEXO II Listado de documentos requeridos
A continuación, se detalla la documentación que se debe de presentar para optar por la acreditación de una Unidad de Inmunoterapia (UIT).
La evaluación de las UIT de basará en el cumplimiento de unos criterios que se clasifican en tres niveles: básicos o imprescindibles, avanzados y de excelencia. Según el grado de cumplimiento de estos criterios, las unidades se acreditarán como avanzada o de excelencia.
Se puede solicitar la acreditación de UIT de nivel AVANZADO y nivel EXCELENTE.
Para obtener la acreditación todas las UIT deben cumplir un 100% de los criterios básicos o imprescindibles y
- al menos el 80% de los criterios avanzados para la acreditación de UIT
- al menos un 80% de los criterios de excelencia para la acreditación de UIT de Excelencia.
Todos los criterios que se detallan a continuación deben aparecer reflejados en el informe que acompañe a la solicitud, en los casos señalados se deberán adjuntar además los documentos especificados que justifiquen su existencia.
| Criterio | Modo de Evaluación | Tipo de criterio Deben cumplirse 100% |
| Un alergólogo o enfermera con acceso al alergólogo | Informe del responsable de la Unidad de Inmunoterapia. Curriculum vitae. | IMPRESCINDIBLE |
| Un alergólogo o enfermera con acceso al alergólogo para responder preguntas tras la administración del tratamiento | Informe del responsable de la Unidad de Inmunoterapia y plano de situación |
IMPRESCINDIBLE |
| Enfermera accesible rápidamente (por cercanía y acceso) para responder preguntas incluso en caso de que el alergólogo no esté disponible | Informe del responsable de la Unidad de Inmunoterapia y plano |
IMPRESCINDIBLE |
| Consulta médica específica, o un área de enfermería específica, como un área de consulta para exploración y evaluación de pacientes (estos espacios podrían |
Fotos y/o plano |
IMPRESCINDIBLE |
| compartirse con otras actividades). | ||
| Área que permita la observación del paciente después del tratamiento durante al menos 30 minutos |
Fotos y/o plano |
IMPRESCINDIBLE |
| Área de espera (sillas para los pacientes y niños, o dependientes) | Fotos y/o plano | IMPRESCINDIBLE |
| Una camilla, escritorio para el médico, armarios para el almacenamiento de suministros y neveras si se almacenan extractos | Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Medicación parenteral: adrenalina, antihistamínicos, corticosteroides, broncodilatadores, y dispositivos para su administración. |
Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Medicación oral: antihistamínicos, corticosteroides | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Medicamentos inhalados: broncodilatadores de acción rápida | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Oxígeno y dispositivos para administrarlo | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Nebulizadores y cámaras de inhalación | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Jeringuillas de 1 ml con agujas subcutáneas, jeringas para inyección intramuscular, sistemas de perfusión, fluidos, algodón / gasa, antisépticos (clorhexidina o alcohol), torniquetes y temporizadores |
Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Instrumentos para monitorizar signos vitales (frecuencia cardíaca, presión arterial, pulsioximetría), pico flujo | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| máximo, espirómetro, fonendoscopio | ||
| El teléfono como canal de comunicación y de alerta a urgencias | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Protocolo de administración de inmunoterapia específica (ITE) | Informe y Documento con la descripción del procedimiento, pautas y medidas de seguridad | IMPRESCINDIBLE |
| Protocolo de acción en caso de reacciones adversas | Informe y Documento con la descripción del procedimiento de actuación ante reacciones adversas | IMPRESCINDIBLE |
| Monitorización de la tolerancia | Informe del responsable de la Unidad de Inmunoterapia | IMPRESCINDIBLE |
| Coordinación con Atención Primaria en caso de que se remita a Atención Primaria | Informe y Documento informativo para AP a modo de guía de administración de las dosis, técnica de administración de las diferentes IT y ajuste de dosis en caso de retraso de administración. |
IMPRESCINDIBLE |
| Registro de las administraciones e incidencias del paciente | Informe que detalle cómo se registran y almacenan esos datos. | IMPRESCINDIBLE |
| Canal de comunicación con Primaria (si es posible a través de informes) que permita la coordinación entre Atención Primaria y Atención Especializada si los pacientes son derivados a Atención Primaria |
Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Registro y notificación de reacciones adversas (por lo menos en el caso de reacciones graves) a las autoridades de farmacovigilancia |
Informe del responsable de la Unidad de Inmunoterapia |
IMPRESCINDIBLE |
| Criterio | Modo de Evaluación | Tipo de criterio Deben cumplirse 80% (29/36) |
| Un alergólogo con dedicación no exclusiva | Informe del responsable de la Unidad de Inmunoterapia. Curriculum vitae | AVANZADO |
| Enfermera entrenada en la administración de extractos | Informe del responsable de la Unidad de Inmunoterapia y Curriculum vitae | AVANZADO |
| Área de enfermería para la preparación de la dosis de ITE, con zona de almacenamiento y neveras para la medicación |
Fotos y/o plano |
AVANZADO |
| Área para administración de ITE con la posibilidad de tratamiento simultáneo de varios pacientes | Fotos y/o plano (el área de observación y espera puede ser la misma. No puede ser el despacho del facultativo) |
AVANZADO |
| Área de atención urgente con todo el material necesario para el tratamiento de las reacciones adversas y línea telefónica directa con UCI | Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Base de datos clínica informatizada de pacientes a la que pueden acceder todos los miembros de la unidad. | Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Capacidad para administrar ITE subcutánea | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para iniciar cualquier ITE sublingual. | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad de explicar al paciente y educarlo en el uso posterior de la ITE sublingual (incluyendo la posibilidad de reacciones en el domicilio). | Informe y Certificado de buenas prácticas clínicas |
AVANZADO |
| Capacidad para administrar la primera dosis de cualquier ITE que no sea experimental o que tenga ficha técnica | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar ITE para aeroalérgenos | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para realizar ITE con veneno de himenópteros | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar cualquier extracto comercial, ya probado, independientemente del riesgo asociado | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar extractos nativos y modificados | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar extractos acuosos | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Capacidad para administrar pautas de inicio convencionales o agrupadas y mantenimientos en pacientes con reacciones previas | Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Proporcionar de forma sistemática, oral o escrita información de la ITE (indicaciones, contraindicaciones, coste, objetivos, riesgos y beneficios esperados) en todos los pacientes. |
Informe del responsable de la Unidad de Inmunoterapia y Documento |
AVANZADO |
| Disponibilidad de un documento con instrucciones individualizadas que contenga toda la información relacionada con la ITE, accesible cuando se administre cada dosis |
Informe del responsable de la Unidad de Inmunoterapia y Documento |
AVANZADO |
| Completar el documento de instrucciones individualizado al menos el 80% de las veces. | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Disponer de una lista de verificación de administración de ITE que incluya todas las variables que deben ser comprobadas | Informe y Documento con la lista de verificación de variables a comprobar antes de cada administración | AVANZADO |
| antes de administrar cada dosis. | ||
| Utilizar la lista de verificación en al menos el 60% de los casos | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Monitorización de la seguridad y eficacia | Descripción | AVANZADO |
| Suministrar información a los pacientes del almacenamiento de extractos, cuando sean ellos quienes los guarden | Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Existencia de un Plan de Seguridad del paciente que especifique como responder ante reacciones tanto inmediatas como retardadas con personal entrenado y los recursos necesarios para dicha respuesta. |
Documento Cartilla de Inmunoterapia |
AVANZADO |
| Existencia de un registro de reacciones sistémicas inmediatas y tardías donde se registren el 100% de las reacciones acontecidas | Informe del responsable de la Unidad de Inmunoterapia y Documento | AVANZADO |
| Existencia de un Plan de Seguridad que incluya adrenalina y sueros | Informe y Documento con la descripción del procedimiento de actuación ante reacciones adversas | AVANZADO |
| Existencia de un registro de la administración de medicación para reacciones inmediatas | Informe (listado de la medicación disponible en la UIT) | AVANZADO |
| Aplicación en la unidad de un protocolo preexistente de anafilaxia | Informe y Protocolo de manejo de anafilaxia | AVANZADO |
| Adaptación de los procedimientos estándar a niños, en el caso de que se atiendan menores | Informe y Documento con descripción de las dosis ajustadas para población pediátrica | AVANZADO |
| Disponibilidad de un documento escrito acordado con Atención Primaria para la administración de ITE | Informe del responsable de la Unidad de Inmunoterapia y Documento |
AVANZADO |
| Recogida y clasificación de todas las reacciones adversas conforme a las guías | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Disponibilidad de una línea de comunicación durante las horas de servicio o bien de forma continuada (según la capacidad) para resolver las incidencias |
Informe del responsable de la Unidad de Inmunoterapia |
AVANZADO |
| Registro de las incidencias tras administración de ITE en la historia clínica en el 60-80% de los casos | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Realización de un curso de RCP básica cada 2 años y de RCP avanzada cada 5 años, por el personal médico de la unidad | Certificado o diploma de al menos un facultativo responsable de la UIT |
AVANZADO |
| Realización de un curso de RCP básica por el personal de enfermería de la unidad cada 2 años | Certificado o diploma de al menos un responsable de enfermería de la UIT | AVANZADO |
| Organización de sesiones con problemas clínicos en la unidad de ITE | Informe del responsable de la Unidad de Inmunoterapia | AVANZADO |
| Criterio | Modo de Evaluación | Tipo de criterio Deben cumplirse 80% (20/24) |
| Al menos 2 alergólogos con dedicación no exclusiva. | Informe del responsable de la Unidad de Inmunoterapia y de la Dirección Médica | EXCELENCIA |
| Área de observación en el área de administración de ITE o cerca de ella con capacidad de observación al paciente durante más de 4 horas. | Informe del responsable de la Unidad de Inmunoterapia y de la Dirección Médica |
EXCELENCIA |
| Área de atención urgente con todos los materiales necesarios para el tratamiento de reacciones adversas, que permita el inicio de maniobras de RCP con proximidad a la UCI, y una línea telefónica para llamar a la UCI. |
Informe del responsable de la Unidad de Inmunoterapia y de la Dirección Médica |
EXCELENCIA |
| Disponibilidad del siguiente material para el diagnóstico y tratamiento de reacciones adversas: 1. Carro de reanimación completo (con desfibrilador y todos los suministros y medicamentos necesarios para responder al paro cardiorrespiratorio). 2. Monitor de constantes vitales. |
Fotos |
EXCELENCIA |
| Posibilidad de utilizar datos del registro médico de pacientes a través de ordenador accesible para todos los miembros de la unidad. | Informe con la descripción informática de la explotación de la base de datos |
EXCELENCIA |
| Posibilidad de usar extractos experimentales (en investigación, no comercializados). | Informe del responsable de la Unidad de Inmunoterapia y de la Dirección Médica | EXCELENCIA |
| Posibilidad de administrar ITE en pacientes de alto riesgo (ej. mastocitosis, | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| reacciones sistémicas previas). | ||
| Completar el documento de instrucciones individualizado al menos en el 90% de las veces. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Disponibilidad de una lista de verificación para la administración de ITE de acuerdo con el nivel de pacientes que pueden ser tratados (alto riesgo) con variables específicas. | Informe del responsable de la Unidad de Inmunoterapia Incluir el documento con el listado de comprobación |
EXCELENCIA |
| Completar la lista de verificación en al menos el 90% de los casos | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Posibilidad de acceder a los datos de forma informática para recoger las dosis administradas. | Informe con la descripción de la metodología de explotación de estos datos | EXCELENCIA |
| Monitorizar la eficacia y seguridad usando unos parámetros objetivos. | Informe detallando la práctica habitual (valoración de la reacción local, registro PF, clasificación EACCI de las reacciones etc…) | EXCELENCIA |
| Aplicar medidas de control de almacenamiento del extracto (termómetro) y garantizara la conservación a la temperatura correcta. | Informe del responsable de la Unidad de Inmunoterapia |
EXCELENCIA |
| Disponer de un plan de seguridad que incluya la monitorización. | Informe y Documento interno para resolución de contingencias en seguridad y monitorización de estas situaciones |
EXCELENCIA |
| Disponibilidad de un cuestionario de satisfacción del paciente. | Informe del responsable de la Unidad de Inmunoterapia y Documento | EXCELENCIA |
| Calendario específico para ITE que incluya huecos para consultas urgentes de los pacientes sin cita. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Disponibilidad de documento detallado o registro con todos los datos relacionados con la ITE, que incluya información sobre el | Informe del responsable de la Unidad de Inmunoterapia y Documento |
EXCELENCIA |
| extracto, la dosis, tolerabilidad, fecha de inicio, medidas del pico flujo espiratorio. | ||
| Respuesta a incidencias relacionadas con ITE en 48- 72 horas. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Registro de incidentes en más del 80% de los casos. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Acreditación de formación médica continuada en Inmunoterapia, del personal médico de la unidad de IT. | Certificados DPC Cursos acreditados en IT | EXCELENCIA |
| Formar parte como miembro en una red específica de IT o participación en algún proyecto de IT específica en los últimos 5 años. | Documentos o publicaciones que acrediten la participación en estudios/ensayos clínicos con inmunoterapia |
EXCELENCIA |
| Sistema de auditoría interna para evaluar la recogida de reacciones adversas. | Informe del responsable de la Unidad de Inmunoterapia | EXCELENCIA |
| Implementación del ciclo PDCA para la mejoría continuada. | Documento con aspectos específicos a mejorar y cómo se van a implementar esos cambios | EXCELENCIA |
| Miembros pertenecientes a sociedades científicas. | Certificados | EXCELENCIA |
ANEXO III Checklist de criterios para la acreditación de Unidades de Inmunoterapia
![]() Anexo 3: Checklist de criterios de acreditacion de Unidades Inmunoterapia(1787 descargas)
Anexo 3: Checklist de criterios de acreditacion de Unidades Inmunoterapia(1787 descargas)
IMPRESCINDIBLES (IM) - AVANZADOS (AV) - EXCELENCIA (EX)
Documentación que se debe aportar para solicitar la acreditación. Se adjuntará junto con los informes o documentos que se detallan en el modo de evaluación.
| Criterios IMPRESCINDIBLES | Modo evaluación | Tipo | check |
| 1. Un alergólogo o enfermera con acceso al alergólogo. | Informe y CV | IM | ☐ |
| 2. Un alergólogo o enfermera con acceso al alergólogo para responder preguntas. | Informe y plano | IM | ☐ |
| 3. Enfermera accesible rápidamente (por cercanía y acceso) para responder preguntas incluso en caso de que el alergólogo no esté disponible. | Informe y plano | IM | ☐ |
| 4. Consulta médica específica, o un área de enfermería específica, como un área de consulta para exploración y evaluación de pacientes (estos espacios podrían compartirse con otras actividades). | Fotos y/o plano | IM | ☐ |
| 5. Área que permita la observación del paciente después del tratamiento durante al menos 30 minutos | Fotos y/o plano | IM | ☐ |
| 6. Área de espera (sillas para los pacientes y niños, o dependientes). | Fotos y/o plano | IM | ☐ |
| 7. Una camilla, escritorio para el médico, armarios para el almacenamiento de suministros y neveras si se almacenan extractos. | Informe | IM | ☐ |
| 8. Medicación parenteral: adrenalina, antihistamínicos, corticosteroides, broncodilatadores, y dispositivos para su administración. | Informe | IM | ☐ |
| 9. Medicación oral: antihistamínicos, corticosteroides. | Informe | IM | ☐ |
| 10. Medicamentos inhalados: broncodilatadores de acción rápida. | Informe | IM | ☐ |
| 11. Oxígeno y dispositivos para administrarlo. | Informe | IM | ☐ |
| 12. Nebulizadores y cámaras de inhalación. | Informe | IM | ☐ |
| 13. Jeringuillas de 1 ml con agujas subcutáneas, jeringas para inyección intramuscular, sistemas de perfusión, fluidos, algodón / gasa, antisépticos (clorhexidina o alcohol), torniquetes y temporizadores. | Informe | IM | ☐ |
| 14. Instrumentos para monitorizar signos vitales (FC, presión arterial, pulsioximetría), pico flujo máximo, espirómetro, fonendoscopio. | Informe | IM | ☐ |
| 15. El teléfono como canal de comunicación y de alerta a urgencias. | Informe | IM | ☐ |
| 16. Protocolo de administración para inmunoterapia específica (ITE). | Informe y documento | IM | ☐ |
| 17. Protocolo de acción en caso de reacciones adversas. | Informe y documento | IM | ☐ |
| 18. Monitorización de la tolerancia. | Informe | IM | ☐ |
| 19. Coordinación con Atención Primaria en caso de que se remita a Atención Primaria. | Informe y documento | IM | ☐ |
| 20. Registro de las administraciones e incidencias del paciente. | Informe | IM | ☐ |
| 21. Canal de comunicación con Primaria (si es posible a través de informes) que permita la coordinación entre Atención Primaria y Atención Especializada si los pacientes son derivados a Atención Primaria. | Informe | IM | ☐ |
| 22. Registro y notificación de reacciones adversas (por lo menos en el caso de reacciones graves) a las autoridades de farmacovigilancia. | Informe | IM | ☐ |
| Criterios AVANZADOS | Modo evaluación | Tipo | check |
| 1. Un alergólogo con dedicación no exclusiva. | Informe y CV | AV | ☐ |
| 2. Enfermera entrenada en la administración de extractos. | Informe y CV | AV | ☐ |
| 3. Área de enfermería para la preparación de la dosis de ITE, con zona de almacenamiento y neveras para la medicación. | Fotos y/o planos | AV | ☐ |
| 4. Área para administración de ITE con la posibilidad de tratamiento simultáneo de varios pacientes. | Fotos/planos | AV | ☐ |
| 5. Área de atención urgente con todo el material necesario para el tratamiento de las reacciones adversas y línea telefónica directa con UCI. | Informe | AV | ☐ |
| 6. Base de datos clínica informatizada de pacientes a la que pueden acceder todos los miembros de la unidad. | Informe | AV | ☐ |
| 7. Capacidad para administrar ITE subcutánea. | Informe | AV | ☐ |
| 8. Capacidad para iniciar cualquier ITE sublingual. | Informe | AV | ☐ |
| 9. Capacidad de explicar al paciente y educarlo en el uso posterior de la ITE sublingual (incluyendo la posibilidad de reacciones en el domicilio). | Informe. Certificado de BPC | AV | ☐ |
| 10. Capacidad para administrar la primera dosis de cualquier ITE que no sea experimental o que tenga ficha técnica | Informe | AV | ☐ |
| 11. Capacidad para administrar ITE para aeroalérgenos. | Informe | AV | ☐ |
| 12. Capacidad para realizar ITE con veneno de himenópteros. | Informe | AV | ☐ |
| 13. Capacidad para administrar cualquier extracto comercial, ya probado, independientemente del riesgo asociado. | Informe | AV | ☐ |
| 14. Capacidad para administrar extractos nativos y modificados. | Informe | AV | ☐ |
| 15. Capacidad para administrar extractos acuosos. | Informe | AV | ☐ |
| 16. Capacidad para administrar pautas de inicio convencionales o agrupadas y mantenimientos en pacientes con reacciones previas. | Informe | AV | ☐ |
| 17. Proporcionar de forma sistemática, oral o escrita información de la ITE (indicaciones, contraindicaciones, coste, objetivos, riesgos y beneficios esperados) en todos los pacientes. | Informe y Documento | AV | ☐ |
| 18. Disponibilidad de un documento con instrucciones individualizadas que contenga toda la información relacionada con la ITE, accesible cuando se administre cada dosis. | Informe y Documento | AV | ☐ |
| 19. Completar el documento de instrucciones individualizado al menos el 80% de las veces. | Informe | AV | ☐ |
| 20. Disponer de una lista de verificación de administración de ITE que incluya todas las variables que deben ser comprobadas antes de administrar cada dosis. | Informe y Documento | AV | ☐ |
| 21. Utilizar la lista de verificación en al menos el 60% de los casos. | Informe | AV | ☐ |
| 22. Monitorización de la seguridad y eficacia. | Descripción | AV | ☐ |
| 23. Suministrar información a los pacientes del almacenamiento de extractos, cuando sean ellos quienes los guarden. | Informe | AV | ☐ |
| 24. Existencia de un Plan de Seguridad del paciente que especifique como responder ante reacciones tanto inmediatas como retardadas con personal entrenado y los recursos necesarios para dicha respuesta. | Cartilla Inmunoterap ia | AV | ☐ |
| 25. Existencia de un registro de reacciones sistémicas inmediatas y tardías donde se registren el 100% de las reacciones acontecidas. | Informe y Documento | AV | ☐ |
| 26. Existencia de un Plan de Seguridad que incluya adrenalina y sueros | Informe y Documento | AV | ☐ |
| 27. Existencia de un registro de la administración de medicación para reacciones inmediatas. | Informe | AV | ☐ |
| 28. Aplicación en la unidad de un protocolo preexistente de anafilaxia. | Informe y Protocolo | AV | ☐ |
| 29. Adaptación de los procedimientos estándar a niños, en el caso de que se atiendan menores. | Informe y Documento | AV | ☐ |
| 30. Disponibilidad de un documento escrito acordado con Atención Primaria para la administración de ITE. | Informe y Documento | AV | ☐ |
| 31. Recogida y clasificación de todas las reacciones adversas conforme a las guías. | Informe | AV | ☐ |
| 32. Disponibilidad de una línea de comunicación durante las horas de servicio o bien de forma continuada (según la capacidad) para resolver las incidencias. | Informe | AV | ☐ |
| 33. Registro de las incidencias tras administración de ITE en la historia clínica en el 60-80% de los casos. | Informe | AV | ☐ |
| 34. Realización de un curso de RCP básica cada 2 años y de RCP avanzada cada 5 años, por el personal médico de la unidad. | Certificado o diploma | AV | ☐ |
| 35. Realización de un curso de RCP básica por el personal de enfermería de la unidad cada 2 años. | Certificado o diploma | AV | ☐ |
| 36. Organización de sesiones con problemas clínicos en la unidad de ITE. | Informe | AV | ☐ |
| Criterios EXCELENCIA | Modo evaluación | Tipo | check |
| 1. Al menos 2 alergólogos con dedicación no exclusiva. | Informe | EX | ☐ |
| 2. Área de observación en el área de administración de ITE o cerca de ella con capacidad de observación al paciente durante más de 4 horas. | Informe | EX | ☐ |
| 3. Área de atención urgente con todos los materiales necesarios para el tratamiento de reacciones adversas, que permita el inicio de maniobras de RCP con proximidad a la UCI, y una línea telefónica para llamar a la UCI. | Informe | EX | ☐ |
| 4. Disponibilidad del siguiente material para el diagnóstico y tratamiento de reacciones adversas: 1-Carro de reanimación completo (con desfibrilador y todos los suministros y medicamentos necesarios para responder al paro cardiorrespiratorio). 2. Monitor de constantes vitales. | Fotos | EX | ☐ |
| 5. Posibilidad de utilizar datos del registro médico de pacientes a través de ordenador accesible para todos los miembros de la unidad. | Informe | EX | ☐ |
| 6. Posibilidad de usar extractos experimentales (en investigación, no comercializados). | Informe | EX | ☐ |
| 7. Posibilidad de administrar ITE en pacientes de alto riesgo (ej. mastocitosis, reacciones sistémicas previas). | Informe | EX | ☐ |
| 8. Completar el documento de instrucciones individualizado al menos en el 90% de las veces. | Informe | EX | ☐ |
| 9. Disponibilidad de una lista de verificación para la administración de ITE de acuerdo con el nivel de pacientes que pueden ser tratados (alto riesgo) con variables específicas. | Informe y Documento | EX | ☐ |
| 10.Completar la lista de verificación en al menos el 90% de los casos | Informe | EX | ☐ |
| 11.Posibilidad de acceder a los datos de forma informática para recoger las dosis administradas. | Informe | EX | ☐ |
| 12.Monitorizar la eficacia y seguridad usando unos parámetros objetivos. | Informe | EX | ☐ |
| 13.Aplicar medidas de control de almacenamiento del extracto (termómetro) y garantizara la conservación a la temperatura correcta. | Informe | EX | ☐ |
| 14.Disponer de un plan de seguridad que incluya la monitorización. | Informe y Documento | EX | ☐ |
| 15.Disponibilidad de un cuestionario de satisfacción del paciente. | Informe y Documento | EX | ☐ |
| 16.Calendario específico para ITE que incluya huecos para consultas urgentes de los pacientes sin cita. | Informe | EX | ☐ |
| 17.Disponibilidad de documento detallado o registro con todos los datos relacionados con la ITE, que incluya información sobre el extracto, la dosis, tolerabilidad, fecha de inicio, medidas del PEF. | Informe y Documento | EX | ☐ |
| 18.Respuesta a incidencias relacionadas con ITE en 48-72 horas. | Informe | EX | ☐ |
| 19.Registro de incidentes en más del 80% de los casos. | Informe | EX | ☐ |
| 20.Acreditación de formación médica continuada en Inmunoterapia, del personal médico de la unidad de IT. | Certificados DPC Diplomas | EX | ☐ |
| 21.Formar parte como miembro en una red específica de IT o participación en algún proyecto de IT específica en los últimos 5 años. | Aval documental | EX | ☐ |
| 22.Sistema de auditoría interna para evaluar la recogida de reacciones adversas. | Informe | EX | ☐ |
| 23.Implementación del ciclo PDCA para la mejoría continuada. | Documento | EX | ☐ |
| 24.Miembros pertenecientes a sociedades científicas. | Certificados | EX | ☐ |
Una vez tenga preparada la documentación presente su solicitud en estos enlaces:
Si tiene cualquier duda o consulta, contacte a: uit@seaic.org.
Unidades de inmunoterapia acreditadas
Acreditaciones 2023: 5 Unidades de Inmunoterapia Avanzada Acreditadas
5 UNIDADES DE INMUNOTERAPIA DE AVANZADA ACREDITADAS
| CENTRO | CIUDAD | TITULAR |
|---|---|---|
| CONSORCI SANITARI ALT PENEDÈS-GARRAF | Barcelona | Dra. Catalina Gómez Galán |
| CONSORCI SANITARI DE TERRASSA | Terrassa, Barcelona | Dra. Marta Viñas Domingo |
| HOSPITAL UNIVERSITARI SANTA MARÍA | Lleida | Dr. Lluís Marquès Amat |
| HOSPITAL UNIVERSITARIO DONOSTIA, SECCIÓN ALERGIA INFANTIL | San Sebastián, Guipúzcoa | Dr. Alejandro Joral Badas |
| HOSPITAL HLA JEREZ PUERTA DEL SUR, UNIDAD DE ALERGOLOGÍA | Jerez de la Frontera, Cádiz | Dr. Antonio Letrán Camacho |
Acreditaciones 2023: 9 Unidades de Inmunoterapia de Excelencia Acreditadas
9 UNIDADES DE INMUNOTERAPIA DE EXCELENCIA ACREDITADAS
| CENTRO | CIUDAD | TITULAR |
|---|---|---|
| HOSPITAL GENERAL UNIVERSITARIO GREGORIO MARAÑÓN | Madrid | Dra. Blanca Noguerado Mellado |
| COMPLEXO HOSPITALARIO UNIVERSITARIO DE PONTEVEDRA | Pontevedra | Dra. Celsa Pérez Carral |
| HOSPITAL REINA SOFIA | Córdoba | Dra. Pilar Serrano Delgado |
| HOSPITAL UNIVERSITARIO DE CANARIAS | Santa Cruz de Tenerife | Dra. Mª Inmaculada Sánchez Machín |
| HOSPITAL UNIVERSITARIO DE FUENLABRADA | Fuenlabrada, Madrid | Dra. Eloína González Mancebo |
| HOSPITAL UNIVERSITARIO GERMANS TRIAS PUJOL | Badalona, Barcelona | Dr. Albert Roger Reig |
| HOSPITAL UNIVERSITARIO INFANTA LEONOR | Madrid | Dra. Paula López González |
| HOSPITAL UNIVERSITARIO INFANTA SOFIA | Madrid | Dra. Beatriz Núñez Acevedo |
| HOSPITAL UNIVERSITARIO LA PAZ | Madrid | Dra. Margarita Tomás Pérez |
Acreditaciones 2022: 5 Unidades de Inmunoterapia Avanzada Acreditadas
UNIDADES ADICIONALES
| CENTRO | CIUDAD | TITULAR |
|---|---|---|
| HOSPITAL UNIVERSITARIO DONOSTIA. Sección Alergia Adultos. | San Sebastián, Guipúzcoa | Dr. Alejandro Joral Badas |
| CLÍNICA DERMATOLOGIA Y ALERGIA | Badajoz | Dr. Irán Sánchez Ramos |
| HOSPITAL UNIVERSITARIO REINA SOFIA | Córdoba | Dr. Pilar Serrano Delgado |
| CEP EL ARROYO. HOSPITAL UNIVERSITARIO DE FUENLABRADA | Fuenlabrada | Dra. Eloina Gonzalez Mancebo |
| COMPLEJO ASISTENCIAL UNIVERSITARIO DE PALENCIA | Palencia | Dra. María Isabel Garcimartín Galicia |
Comisión de acreditación
| Coordinador: | Javier Sola Martínez |
| Vocales: | David El-Qutob López Eloína González Mancebo Beatriz Núñez Acevedo Albert Roger Reig Ana Tabar Purroy Marcela Valverde Monge |
Nota de Prensa Alergia y COVID-19
Los alergólogos explican cómo afecta el COVID-19 a los pacientes alérgicos e instan a seguir las recomendaciones del Ministerio de Sanidad
Más información en nuestra Nota de Prensa:
Notas de prensa 2014
| 12/12/2014 | Navidad y alergia a alimentos Siete de cada diez reacciones alérgicas graves ocurren cuando la gente come fuera de casa. A partir del 13 de diciembre será de obligado cumplimiento en España el reglamento de la Unión Europea sobre información alimentaria que aumentará la protección de las personas alérgicas. |
| 26/11/2014 | Campaña «Beware of allergy» La SEAIC se suma a la campaña “Beware of Allergy” de concienciación ciudadana sobre la relevancia de la alergia en la población europea, lanzada por la EAACI.
|
| 22/10/2014 | Congreso Nacional de la SEAIC 2014 Desde el 22 y hasta el próximo día 25 de octubre, Salamanca acogerá la XXIX edición del Congreso Nacional de la Sociedad Española de Alergología e Inmunología Clínica. La inmunoterapia, que actúa sobre la causa de la enfermedad alérgica y modifica su evolución, está indicada en la enfermedad respiratoria alérgica (polen, ácaros…), el veneno de himenópteros, alergia a alimentos y al látex. La inmunoterapia oral con alimentos consiste en administrar cantidades progresivamente crecientes del alérgeno (alimento o fracciones del mismo) con el fin de producir respuestas inmunitarias que crean tolerancia frente a dichos alimentos. El elevado número de nuevos fármacos biologicos en investigación supondrá una revolución en el tratamiento de las enfermedades alérgicas que no responden a las terapias convencionales. |
| 22/09/2014 | Contaminación y alergia La contaminación es un factor clave en el aumento actual de las enfermedades alérgicas. Produce un aumento en la respuesta de las vías aéreas a alérgenos inhalados en los sujetos susceptibles. |
| 24/07/2014 | Ausencia de alergólogos en la sanidad pública balear Ante la reciente noticia sobre la constitución de un «Comité de Alergias» en las Islas Baleares sin contar con un sólo alergólogo, la SEAIC exige que se solucione la ausencia de alergólogos en la Comunidad Balear, respuesta que ha tenido una importante difusión en los medios de comunicación:
|
| 21/07/2014 | Comunicado oficial de la SEAIC sobre la situación de la Alergología en Baleares Tras la publicación de la noticia sobre la creación de un Comité de Alergias en el Área de Salud de Ibiza y Formentera, la SEAIC desea manifestar que el Alergólogo es el único especialista con formación total en el diagnóstico y tratamiento de la patología alérgica. |
| 17/07/2014 | Alergia al veneno de avispas y abejas Las picaduras de avispas y abejas (himenópteros) se disparan durante los meses cálidos, cuando estos insectos están activos y se hace más vida al aire libre. Además, las altas temperaturas aumentan la agresividad de ambas especies. |
| 30/06/2014 | Rinitis alérgica La rinitis es la enfermedad alérgica más frecuente y el primer motivo de consulta en la especialidad de Alergología. Con frecuencia coexiste con el asma. Por este motivo, es necesario un abordaje integral de la enfermedad respiratoria alérgica. |
| 14/05/2014 | Día Mundial del Angioedema Hereditario El 16 de mayo se celebra el día mundial del angioedema hereditario, enfermedad infrecuente causada por una deficiencia del inhibidor del C1 que puede tardar hasta 13 años en ser diagnosticada. |
| 05/05/2014 | Día Mundial del Asma El día 6 de mayo se celebra el día mundial del asma, enfermedad de causa alérgica en el 80% de los casos, con una elevada prevalencia en la población, tanto infantil como adulta, y que además está condicionada por situaciones como el sobrepeso y la obesidad. |
| 09/04/2014 | Semana Mundial de la Alergia Del 7 al 13 de abril de 2014 se celebra la IV Semana Mundial de la Alergia, iniciativa promovida por la World Allergy Organization (WAO), que anualmente cuenta con la participación de la SEAIC y este año se desarrolla bajo el lema «Anafilaxia: cuando la alergia es letal».
|
| 12/03/2014 | Previsiones para la primavera de 2014 Según el modelo predictivo desarrollado por el Comité de Aerobiología de la SEAIC, para la primavera de 2014 se estima un elevado número de granos de polen ambiental. Destacamos además la importancia de las esporas de hongos como Alternaria y la elevada frecuencia de rinitis alérgica en la infancia.
|
| 26/02/2014 | Registro Español de Desensibilizaciones a Medicamentos Desde su puesta en marcha hace poco más de un año, el proyecto REDEME (Registro Español de Desensibilizaciones a Medicamentos), promovido por el Comité de Alergia a Medicamentos de la SEAIC, ha contabilizado 495 desensibilizaciones en hospitales de siete Comunidades Autónomas. |
| 27/01/2014 | Alergia del contacto al níquel En el ámbito de la alergia a los metales, la más frecuente es la alergia al níquel, que causa una dermatitis por el contacto de la piel con este material, que se encuentra en objetos cotidianos como utensilios de cocina, joyas, cremalleras, gafas, grifos, pilas y teléfonos móviles. |
—————————————–
Campaña web del CNPT
El Comité Nacional para la Prevención del Tabaquismo ha lanzado la campaña web para apoyar la modificación legislativa sobre el consumo de tabaco, respaldada por la SEAIC.
Descargar documento: ![]() ¿Por qué nosotros no? (3179 descargas )
¿Por qué nosotros no? (3179 descargas )
Prensa
Avispa asiática: por qué se producen fallecimientos y cómo prevenir nuevos casos
COMUNICADO DE PRENSA
Madrid, 4 de noviembre de 2025. Ante los recientes fallecimientos ocurridos en Galicia tras múltiples picaduras de la avispa asiática o avispa de patas amarillas (Vespa velutina nigrithorax), la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) desea expresar su preocupación y ofrecer información para comprender estos sucesos y, en la medida de lo posible, prevenir nuevos incidentes.
Imagen: D. Xesús Feás.
![]() Comunicado SEAIC Fallecimientos Avispa Asiática (161 descargas )
Comunicado SEAIC Fallecimientos Avispa Asiática (161 descargas )
Día Mundial de la Anafilaxia 2025
Con motivo del Día Mundial de la Anafilaxia la SEAIC alerta de que están aumentando los casos de anafilaxia, especialmente en niños.
- Se estima que la incidencia anual de la anafilaxia en España se sitúa entre 3,2 y 30 casos por cada 100.000 habitantes: esto indicaría que cada año se producen entre 1.600 y 14.000 casos.
- Desde la SEAIC se recomienda incluir la especialidad de Alergología en los planes de estudio y fomentar la rotación de residentes por los servicios de alergia para adquirir experiencia práctica en el manejo seguro de esta patología.
- El papel de la enfermería en las unidades de Alergología es clave tanto en la prevención como en el manejo de la anafilaxia, actuando en todas las fases del proceso asistencial.
SEAIC recuerda: precaución con las alergias en Halloween
Con motivo de la celebración de la festividad de Halloween, la SEAIC recuerda la importancia de extremar las precauciones para prevenir reacciones alérgicas graves en niños con alergia cutánea y a alimentos
- En España, aproximadamente el 25% de la población infantil padece alguna alergia: entre las más frecuentes se encuentran las alergias a alimentos y la alergia cutánea.
- Los frutos secos, la leche y el huevo suelen ser los alérgenos que provocan más reacciones alérgicas entre la población infantil.
- El autoinyector de adrenalina resulta un elemento clave y fundamental en el caso de que un niño sufra una anafilaxia (reacción alérgica grave): por eso es muy importante que tanto cuidadores como familiares sepan utilizarlo correctamente.
La telealergología y la IA impulsan el futuro de la alergología
En el 35º Congreso Nacional de la SEAIC, los expertos señalan que
La telealergología y la IA impulsan el futuro de la alergología.
- La telealergología y la inteligencia artificial marcan el inicio de una nueva era en el tratamiento de las enfermedades alérgicas, optimizando la atención médica y mejorando la eficiencia del sistema sanitario.
- El concepto ‘Human in the loop’ resalta cómo la intervención humana sigue siendo esencial en el tratamiento de la patología alérgica, con el apoyo de tecnologías innovadoras.
- El futuro de la telealergología es prometedor, aunque persisten retos por superar para lograr una atención completamente digitalizada y personalizada.
![]() LA TELEALERGIA Y LA IA IMPULSAN EL FUTURO DE LA ALERGOLOGIA (711 descargas )
LA TELEALERGIA Y LA IA IMPULSAN EL FUTURO DE LA ALERGOLOGIA (711 descargas )
El estudio del exposoma es clave para entender el impacto del cambio climático en las alergias
En el 35º Congreso Nacional de la SEAIC, los expertos señalan que
EL ESTUDIO DEL EXPOSOMA ES CLAVE PARA ENTENDER EL IMPACTO DEL CAMBIO CLIMÁTICO EN LAS ALERGIAS
- El cambio climático y la contaminación están agravando la patología alérgica, que se está configurando como un problema de salud pública cada vez más complejo.
- El estudio del exposoma permite identificar factores ambientales modificables y abre la puerta a estrategias de prevención más eficaces, ya desde la infancia.
- La alergología de precisión y el diagnóstico molecular revolucionan el abordaje de las enfermedades alérgicas, especialmente en los niños, con tratamientos y medidas preventivas a la medida de cada paciente.
La alergología de precisión y la inteligencia artificial están transformando el abordaje de las alergias
En el marco de la rueda de prensa del 35º Congreso Nacional de la SEAIC, los expertos señalan que
LA ALERGOLOGÍA DE PRECISIÓN Y LA INTELIGENCIA ARTIFICIAL ESTÁN TRANSFORMANDO EL ABORDAJE DE LAS ALERGIAS
- El XVII Congreso de Enfermería Alergológica, celebrado en el marco del congreso, subraya la creciente implicación de las enfermeras en el tratamiento de las alergias.
- La Unidad de Oncoalergia de Granada, ejemplo de colaboración multidisciplinaria, ha permitido que el 100 % de los pacientes con reacciones adversas continúe con su tratamiento.
- Chiesi España y la SEAIC impulsan una acción medioambiental plantando un árbol por cada asistente al congreso, contribuyendo a la reforestación de Galicia y al combate del cambio climático.
La innovación terapéutica abre la puerta a controlar la dermatitis atópica grave
Con motivo del Día Mundial de la Dermatitis Atópica, la SEAIC señala que
LA INNOVACIÓN TERAPÉUTICA ABRE LA PUERTA A CONTROLAR LA DERMATITIS ATÓPICA GRAVE
- Los nuevos fármacos biológicos y los inhibidores de JAK han marcado un antes y un después en el tratamiento de la dermatitis atópica moderada y grave.
- Más del 80% de los pacientes con dermatitis atópica tienen dificultades para dormir durante los brotes, con un fuerte impacto en su salud mental y calidad de vida.
- La SEAIC se suma al Día Mundial del Eccema Atópico 2025 bajo el lema #AtopicEczemaJourney para concienciar sobre la importancia del diagnóstico precoz y del acceso a la mejor atención.
![]() SEAIC Dia Mundial Dermatitis Atópica NP 20250828 (1497 descargas )
SEAIC Dia Mundial Dermatitis Atópica NP 20250828 (1497 descargas )
Semana de Concientización sobre las Alergias Alimentarias 2025
Las alergias alimentarias afectan a millones de personas en todo el mundo y su prevalencia no deja de crecer, especialmente entre la población infantil. Se estima que entre el 6 y el 8% de los niños y hasta el 4% de los adultos presentan alguna forma de alergia alimentaria. Esta tendencia plantea desafíos urgentes para los sistemas de salud, la industria alimentaria, restauración y la sociedad en su conjunto.
![]() Semana de concienciación sobre alergias alimentarias 2025 (1748 descargas )
Semana de concienciación sobre alergias alimentarias 2025 (1748 descargas )
Manual de procedimientos en asma
El diagnóstico personalizado del asma podría beneficiar a más del 60% de los pacientes.
- Los protocolos avanzados identifican el fenotipo asmático de cada paciente, permitiendo intervenciones personalizadas más allá del simple control de síntomas.
- La medicina de precisión impulsa tratamientos que modifican la evolución natural de la enfermedad, marcando un cambio decisivo en el abordaje clínico.
- La implementación y acreditación de Unidades de Asma Grave por la SEAIC, lideradas por alergólogos y personal de enfermería especializado, garantiza una atención sanitaria de excelencia.
- Ir al Manual de Procedimientos en Asma.
Previsiones de pólenes primavera 2025
Todas las previsiones para la primavera 2025:
![]() Todos los datos de un vistazo primavera 2025 (2765 descargas )
Todos los datos de un vistazo primavera 2025 (2765 descargas )
![]() Centro peninsular primavera 2025 (2440 descargas )
Centro peninsular primavera 2025 (2440 descargas )
![]() Cornisa cantábrica primavera 2025 (2303 descargas )
Cornisa cantábrica primavera 2025 (2303 descargas )
![]() Litoral mediterráneo primavera 2025 (2322 descargas )
Litoral mediterráneo primavera 2025 (2322 descargas )
![]() Andalucía y Extremadura primavera 2025 (2314 descargas )
Andalucía y Extremadura primavera 2025 (2314 descargas )
![]() Islas Canarias primavera 2025 (2546 descargas )
Islas Canarias primavera 2025 (2546 descargas )
Reunión CYNA 2025
La SEAIC y GSK reúnen a más de 400 expertos en alergología para abordar novedades en asma, exposoma y reacciones a alimentos y medicamentos
- La XXI edición de la reunión de Controversias y Novedades en Alergia (CYNA) ha analizado los avances en el manejo del asma, las reacciones alérgicas a fármacos y a alimentos, así como la influencia del exposoma.
- El encuentro, organizado por GSK con el aval de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), ha contado con la participación de 12 ponentes nacionales y 5 internacionales.
La urticaria por el frío afecta principalmente a adultos jóvenes
Con la llegada del frío, la SEAIC alerta sobre el empeoramiento de las alergias comunes en invierno y subraya que:
- La urticaria por frío se intensifica en invierno debido a las bajas temperaturas, provocando desde habones hasta reacciones graves como anafilaxia.
- La rinitis alérgica, el asma y la urticaria por frío son las reacciones alérgicas más afectadas por las bajas temperaturas.
- La contaminación del aire, el uso excesivo de calefacción y la escasa ventilación en los hogares agravan considerablemente las alergias respiratorias durante la temporada invernal.
![]() La urticaria por el frío afecta principalmente a adultos jóvenes (2693 descargas )
La urticaria por el frío afecta principalmente a adultos jóvenes (2693 descargas )
Aval SEAIC
Directorio de productos avalados por SEAIC (en orden alfabético).
Allerban
Tratamiento anti-ácaro y antibacteriano integrado en las fibras para relleno de almohadas y edredones Hollofill, Qualofill y Comforel.Allerbran es una protección anti-ácaros y antimicrobiana que impide el desarrollo de los ácaros del polvo en las fibras textiles.Su mecanismo de acción es a través de una sustancia biológica activa incorporada en la fibra textil de polipropileno o de poliéster que elimina el hongo Aspergillus repens, esencial para que el aparato digestivo de los ácaros pueda asimilar los nutrientes habituales. Se registró en la EPA en 1976 y ha sido utilizada de forma segura durante más de 20 años en otros campos (ej. Ropa interior, pañales, gasas estériles). Su eficacia contra los microorganismos es de una naturaleza mecánica pura, mediante un método mecánico de rotura de la pared celular del mismo que conlleva la destrucción de la célula.
Filvit Alergenos
Filvit Alérgenos reduce hasta 6 meses la concentración de alérgenos de ácaros domésticos. Laborotario Ern.
Plasma Quad/Plasma Quad Plus
Mitsubishi Electric, fabricante de equipos de Aire Acondicionado, dispone del exclusivo sistema de filtrado de aire Plasma Quad y, su evolución Plasma Quad Plus. Una tecnología incorporada en los splits de aire acondicionado MSZ-FH Kirigamine y MSZ-LN Kirigamine Style capaz de eliminar eficazmente las partículas contaminantes del aire.
Según los estudios realizados por la marca japonesa, los filtros Plasma Quad y Plasma Quad Plus reducen hasta el 97% la exposición a partículas alergénicas, virus y bacterias, lo que puede contribuir a controlar los síntomas de alergia.
Gracias a esta elevada efectividad en la eliminación de contaminantes del aire, los filtros Plasma Quad son la nueva opción en Aire Acondicionado de Mitsubishi para personas alérgicas y/o asmáticas interesadas en crear un ambiente saludable y libre de impurezas en su hogar.
![]() Plasma Quad/Plasma Quad Plus(5040 descargas)
Plasma Quad/Plasma Quad Plus(5040 descargas)
Nota de Prensa
En relación con el desafortunado suceso ocurrido en el colegio La Salle de Palma de Mallorca el pasado viernes, en el que falleció una menor, la Junta Directiva de la SEAIC quiere comunicar su más sentido pésame a los padres, familiares y demás allegados en estos difíciles momentos. También queremos recordar que no es lo mismo intolerancia a lactosa que alergia a las proteínas de la leche de vaca.
Nota de Prensa Navidad 2022-23
Las navidades son unas fechas muy señaladas, esperadas y entrañables, que solemos compartir con nuestros familiares más cercanos. También es una época donde, aparte de encuentros familiares, abundan las cenas con amigos y de empresa. Pero para las personas que sufren alergia a algún tipo de alimento, este tipo de planes especiales pueden convertirse en estresantes.
Más info: ![]() Nota-de-Prensa-Navidad-2022-23.pdf (3823 descargas )
Nota-de-Prensa-Navidad-2022-23.pdf (3823 descargas )
Nota de Prensa Verano 2022: MedusApp
Con motivo de las altas temperaturas y la aparición de medusas en las costas; por este motivo la SEAIC pide que no se infravaloren las picaduras de medusas e insiste en la importancia de reportar todos los contactos con esta especie.
Nota de Prensa Navidad 2021
Las Navidades son unas fechas muy entrañables que solemos compartir con nuestros familiares y amigos. No obstante, para las personas que sufren alergia a algún tipo de alimento, estos días especiales pueden convertirse en estresantes. Por este motivo desde SEAIC os dejamos las siguientes recomendaciones para disfrutar de unas fiestas seguras.
Nota de Prensa Alergia a Medicamentos
La mayoría de los pacientes considerados alérgicos a antibióticos probablemente no lo sean.
Por este motivo SEAIC pone en marcha la campaña «Cero pacientes catalogados de alérgicos a antibióticos beta-lactámicos sin serlo».
Día Mundial del Asma 2019
Mañana, 7 de Mayo se celebra el Día Mundial del Asma 2019. En España el asma es el segundo motivo de consulta en Alergología, y hasta 8 de cada 10 casos de asma son de origen alérgico. La SEAIC se une a esta iniciativa de GINA para mejorar el conocimiento y el cuidado del asma en todo el mundo.
Estadísticas del portal web de la SEAIC (2010-2011)
En los dos últimos años se han registrado 190.071 visitas en el portal web de la SEAIC. Hasta el momento, el sitio comprende 173 páginas, con 182 entradas de noticias y 412 documentos para la descarga.
XXIII Congreso Mundial de Asma
Estimados colegas:
Desde la Sociedad Española de Alergia e Inmunología Clínica SEAIC queremos recordaros que en menos de un mes, del 12 al 15 de marzo, se celebrará en Madrid el XXIII Congreso Mundial de Asma (WCA) organizado por la Asociación Global de Asma-INTERASMA con la colaboración científica de la SEAIC. Además informaros que a efectos de inscripción y participación se aplicarán a todos los miembros de la SEAIC los mismos beneficios que a los miembros de INTERASMA.
INTERASMA es una sociedad científica con más de 60 años de historia que, desde un concepto multidisciplinar, tiene como objetivo el estudio del asma. Entre una de sus actividades principales destaca la organización del Congreso Mundial de Asma que se realiza cada dos años en distintas ciudades del mundo. La alta calidad de sus programas científicos y educativos sobre el conocimiento del asma, colaborando con prestigiosos expertos y ponentes tanto locales como internacionales de todo el mundo, han hecho del WCA un congreso exitoso y de amplia participación.
Para mayor información, pueden visitar el sitio web del congreso: www.wca-2016.com. En nombre de SEAIC e INTERASMA es un placer invitarles a participar en el próximo Congreso Mundial de Asma que se celebrará en Madrid del 12 al 15 de marzo de 2016.
Saludos cordiales,
Prof. Joaquín Sastre Prof. G. Walter Canonica
Presidente SEAIC Presidente GAA – INTERASMA