resultados de la búsqueda: asma/wp-content/uploads/logos/Sitio web no disponible/profesionales/aviso-importante/inicio/prensa
Inicio
Portada Inicio
Asma
El Comité de Asma es uno de los más antiguos de la SEAIC dado que el propio D. Carlos Jiménez Díaz, ilustre médico y uno de los fundadores de la Sociedad, fue un claro defensor de la etiología alérgica en una gran proporción de pacientes asmáticos. A lo largo de su recorrido, el Comité de Asma ha sido siempre muy productivo en el desarrollo de proyectos de investigación y formación con el objetivo de desentrañar los mecanismos patogénicos del asma, mejorar su conocimiento y diagnóstico por parte de los profesionales sanitarios, y seguir avanzando en la mejora de los tratamientos disponibles para esta enfermedad y en la educación sanitaria. El Comité de Asma tiene importantes relaciones de trabajo con los Comités de Rinitis y de Alergia Infantil.
Actualizado el día 09/01/2025
Curso Triple Asma 2024
Os presentamos el proyecto TRIPLE ASMA, patrocinado por Chiesi y avalado por SEAIC.
- Descarga el díptico de difusión con el programa y las fechas de inicio de los distintos módulos.
- Inscripción Triple Asma
Inicio del Audit de Informes clínicos del REUSCI
El 31 de Marzo próximo finaliza el plazo para participar en el Audit de Informes Clínicos de los Servicios/unidades adscritas al REUSCI (Registro de Unidades con sistema de Calidad de Informes Clínicos según la normativa previa)
Las Unidades adscritas son 30 en total:
![]() Lista de Adscritos al REUSCI 170210 (5348 descargas )
Lista de Adscritos al REUSCI 170210 (5348 descargas )
Se analizará una muestra aleatoria de 20 Informes según su conformidad con los Estándares de Calidad de Asma, Rinitis y Alergia Medicamentosa.
La fórmula de análisis (según PML) es 20/3, es decir que en cada informe se acepta un máximo de 3 disconformidades.
El Audit se realizará según un modelo doble ciego y los resultados serán remitidos directa y exclusivamente a las unidades participantes. Se emitirá un documento acreditativo del mismo (diploma).
A lo largo del próximo Congreso de la SEAIC se realizará una exposición global y anónima de los resultados y su relevancia.
De forma extraordinaria, cualquier otro servicio o unidad pública o privada interesada en participar puede dirigirse al Comité de Calidad Asistencial (campos_ang@gva.es; angelcampos@comv.es) a lo largo de este mes de febrero.
Día Mundial del Asma
El 3 de mayo se celebra el Día Mundial del Asma, con el lema «Puedes controlar tu asma». El asma es una enfermedad de origen alérgico en más del 80% de los casos en niños y del 60% de los adultos.
Influencia de las bacterias ambientales en alergia.
Recientemente se ha publicado un artículo en el que se expone una revisión resumida de la evidencia actual de estudios epidemiológicos y experimentales en los que las bacterias ambientales y / o sus metabolitos podrían ser explotados para prevenir el asma y las alergias en el futuro.
Influences of environmental bacteria and their metabolites on allergies, asthma, and host microbiota, G. Jatzlauk and S. Bartel et cols. Allergy, Volume 72, Issue 12, December 2017 , Pages 1859–1867
En los últimos 50 años, la incidencia de enfermedades alérgicas y asma ha aumentado en los países ricos y también está llegando al segundo mundo. El asma constituye una gran carga para los sistemas sanitarios con un coste global en Europa de 19.300 millones de euros en 2010, para pacientes de entre 15 y 64 años. Existe una gran necesidad de desarrollar nuevas estrategias para el asma y la prevención de alergias. Como hay indicios iniciales de que el desarrollo del asma está influenciado, al menos en parte, por el medio ambiente, y especialmente por la exposición microbiana durante la infancia, podría valer la pena modular el microbioma o utilizar metabolitos bacterianos para la prevención del asma en candidatos de riesgo.
La hipótesis de la higiene propone que la creciente prevalencia de enfermedades alérgicas se relaciona causalmente con una menor exposición a microbios ambientales e infecciones inofensivas, con un aumento paralelo de la riqueza económica. Además, el momento de las exposiciones microbianas parece ser particularmente relevante
Se exponen 4 ejemplos que vienen a dar fuerza a estas teorías :
– El modo de parto, es decir, la sección vaginal o cesárea, se asocia con el riesgo de desarrollar enfermedades atópicas más adelante en la vida y con diferentes colonizaciones microbianas del recién nacido
– La lactancia materna, en comparación con la alimentación con fórmula, es beneficiosa para la salud infantil, ya que está relacionada con una morbilidad y mortalidad infecciosa más baja, mayor inteligencia y probablemente menor riesgo de sobrepeso y diabetes. Sin embargo, la influencia de la lactancia materna en las enfermedades alérgicas es poco concluyente y los resultados de numerosos estudios a menudo se ven obstaculizados por las limitaciones metodológicas
No solo la diversidad bacteriana per se es importante, sino que también la correcta composición de la microbiota intestinal y si estos se adaptan a las necesidades del huésped se rigen por las respectivas ventanas de tiempo de vida.
– Se ha descrito una relación inversa para el riesgo de enfermedades alérgicas y el contacto temprano con un mayor número de personas, como crecer en familias numerosas o asistir a escuelas de párvulos en los primeros 2 años de vida
– Una de las observaciones más importantes que respaldan la hipótesis de la higiene son los llamados estudios agrícolas, que demuestran que los niños que crecen en granjas tradicionales son menos propensos a enfermedades alérgicas que los niños que viven en el campo pero no en una granja
Es tentador especular que cuanto mayor es la diversidad microbiana a la que están expuestos los niños durante la vida temprana, menor es el riesgo de enfermedades alérgicas en la edad adulta y que esto se relaciona causalmente con la diversidad de la colonización temprana del microbioma
El contacto temprano con comunidades microbianas complejas es un factor principal para el desarrollo de un sistema inmunitario equilibrado
Una comprensión detallada de los mecanismos de cómo las comunidades microbianas influyen en las respuestas inmunes es clave para el desarrollo de nuevas estrategias preventivas o terapéuticas.
Y aunque la inducción de células T reguladoras parece ser un tema general por el cual las bacterias podrían inducir la protección contra el asma, otras células y vías parecen estar implicadas también y requieren una mayor elucidación. En particular, los estudios sobre los efectos potencialmente sinérgicos de las combinaciones de bacterias, que reflejan una mayor protección en un entorno microbiano más diverso, son claramente necesarios.
La aplicación general de las bacterias probióticas para influir positivamente en el desarrollo del microbioma temprano y, por lo tanto, supuestamente la aparición de enfermedades alérgicas, ya se ha investigado en una serie de estudios de intervención en humanos.
La interacción entre las cepas bacterianas administradas y el microbioma del huésped, así como el epitelio y el sistema inmune es muy compleja y puede diferir sustancialmente entre los individuos. Por lo tanto, una alternativa podría ser utilizar compuestos bacterianos definidos o metabolitos en lugar de bacterias vivas. Las posibles ventajas de estos compuestos son la supuesta mayor biodisponibilidad, una evaluación más fácil de las relaciones dosis-respuesta y, muy probablemente, una menor variabilidad de las respuestas clínicas. Además, las propiedades fisicoquímicas definibles de un compuesto aislado facilitarán considerablemente la investigación de su modo de acción
Sin embargo, la evidencia de compuestos bacterianos específicos que tienen características inmunomoduladoras es todavía limitada.
Recientemente, se ha identificado, el D-triptófano (D-Trp), derivado de las bacterias probióticas Lactobacillus rhamnosus GG y Lactococcus casei W58 como tal compuesto. La administración oral de D-Trp inhibió las respuestas inmunes asociadas a Th2 y mejoró el fenotipo de AAI en un modelo de ratón. Además, se ha propuesto que los metabolitos de triptófano derivados de bacterias también influyen en la respuesta inmune.
Las investigaciones con bacterias comensales también revelaron compuestos inmunomoduladores.
Tomados en conjunto, estos estudios demuestran que una amplia variedad de metabolitos químicamente no relacionados suprime la inflamación de las vías respiratorias y en parte la hiperreactividad de las vías respiratorias. Por lo tanto, parece probable que existan muchos metabolitos hasta ahora no identificados con propiedades antiinflamatorias.
En resúmen, hay datos incipientes de que los compuestos derivados de bacterias pueden ser inmunomoduladores en el huésped, pero el conocimiento de los mecanismos detallados sigue siendo escaso. El siguiente paso importante será aclarar si los compuestos actúan directamente sobre las células huésped, por ejemplo, las células inmunitarias, o indirectamente a través de la influencia del microbioma del huésped, o ambos en sinergia. También se necesitará más estudios para identificar las células diana, los receptores y las vías de señalización posteriores. Como estas son todas moléculas biológicas y no son productos farmacéuticos altamente efectivos, será necesario aclarar si una mezcla de compuestos identificados mejora los efectos beneficiosos mediante la sinergia. Como resultado hipotético, la presencia de ciertos componentes bacterianos podría influir positivamente en un desequilibrio microbiano entre los factores beneficiosos y de riesgo para las enfermedades alérgicas. Esto podría evitar o mejorar la sensibilización atópica por antígenos inocuos. Si es posible inhibir esta forma incipiente de enfermedad alérgica, sería posible detener la marcha atópica y, por lo tanto, el inicio de la alergia.
Sin embargo, hasta el día de hoy aún existen grandes lagunas de conocimiento que deben completarse antes de desarrollar estrategias preventivas. En esta línea, no está claro qué ruta de entrada para las bacterias ambientales es más importante / efectiva para la colonización, es decir, sistémicamente a través de los alimentos o tópicamente a través de aerosoles o lociones. Además, la exposición a cierto ambiente durante la infancia claramente tiene influencias beneficiosas, pero aún no se sabe cómo afecta esto a nuestro microbioma en detalle. Finalmente, aunque los estudios en animales han proporcionado ideas iniciales prometedoras, estos hallazgos preclínicos deben trasladarse a entornos clínicos en términos de dosis aplicadas, formulación del tratamiento y puntos de tiempo más efectivos para desarrollar terapias nuevas y eficientes.
Remedios Cárdenas Contreras.
“BLOG” DEL COMITÉ DE INMUNOLOGIA CLINICA COMO FORO DE INFORMACION Y DISCUSION DE TEMAS DE ACTUALIDAD. DICIEMBRE 2011
AVANCES EN LA INICIACION Y DESARROLLO DEL ASMA BRONQUIAL
A la hora de valorar las teorías sobre la patogénesis de la alergia, aparte de la desregulación de las células T (Tr y/o predominio Th2), hay que tener en cuenta otras que cada vez están tomando mas preponderancia y que se basan en la activación de las barreras epiteliales y del tejido conectivo subyacente. Además suele estar implicada la inmunidad natural (IN) y un reconocimiento poco específico, aunque muy eficaz, de los agentes agresores por parte de las células que intervienen en la IN. En los trabajos que se citan se demuestra que como iniciador de la respuesta alérgica , pueden co-existir junto con la teoría clásica del desbalance de los linfocitos T, otras como por ejemplo, las que se basan en una desregulación de la barrera epitelial que da lugar a un procesamiento de los alérgenos que activan la cascada inmunológica y las reacciones de hipersensibilidad (1).
![]() Hace aproximadamente una década Stephen T. Holgate describió la llamada Unidad Trófica Epitelio – Mesenquimatosa (UTEM) como responsable de la activación continuada y la inflamación y remodelamiento de las vías aéreas en el asma bronquial. La activación persistente del epitelio bronquial manda señales hacia las células mesenquimatosas subyacentes aumentando sus funciones efectoras y activando los mecanismos que intervienen en la perdida de la reversibilidad del proceso inflamatorio de las vías aéreas (2).
Hace aproximadamente una década Stephen T. Holgate describió la llamada Unidad Trófica Epitelio – Mesenquimatosa (UTEM) como responsable de la activación continuada y la inflamación y remodelamiento de las vías aéreas en el asma bronquial. La activación persistente del epitelio bronquial manda señales hacia las células mesenquimatosas subyacentes aumentando sus funciones efectoras y activando los mecanismos que intervienen en la perdida de la reversibilidad del proceso inflamatorio de las vías aéreas (2).
La atopia afecta de forma creciente a una gran parte de la población en los países desarrollados, sin embargo, en la gran mayoría de los atópicos, no hay una progresión del proceso alérgico hacia el asma. Por otra parte, aunque exista un componente elevado de sensibilización hacia uno u otro alérgeno común que favorece la aparición del asma, hay que reconocer que la propia inmunoterapia específica y otros tratamientos basados en el cambio de la predominancia de una población celular T sobre otra o en el bloqueo de citocinas, no siempre se acaba de resolver el problema de la curación total de la enfermedad asmática. Existen otros factores que modulan la enfermedad y que hacen que los tratamientos mas efectivos y seguros sean los sintomáticos, pues su complejidad patogénica supone una seria dificultad para poder tratar el asma desde sus bases y fundamentos originales.
Durante esta década han aparecido diversos trabajos reforzando la idea de que no solo son los alérgenos específicos los que mantienen la continuidad del proceso sino que los agentes externos ambientales polucionantes, virus respiratorios, tabaco, drogas etc., juegan un papel muy importante en esa persistencia de la enfermedad. Producen señales a través de la UTEM que propagan y amplifican la respuesta inflamatoria y el remodelamiento del proceso inflamatorio en la submucosa.
![]() Recientemente se ha publicado un trabajo del grupo finlandés de Risto Renkonen en el Hospital Central de la Universidad de Helsinki, que culmina una serie de ellos en los que han demostrado como es realmente la interacción del epitelio con esos agentes externos, utilizando avanzada tecnología como la microscopía electrónica de alta resolución con marcaje múltiple, la espectrometría de masas, proteomica y la transcriptómica. Es muy interesante el hecho de que la interacción de la barrera epitelial con los alérgenos u otras partículas es diferente en el caso de los enfermos alérgicos y de los sujetos sanos (3). No solo hay diferencias en las estructuras del epitelio que mantienen las uniones de las células epiteliales (Holgate describió alteraciones del cemento intercelular inducido por el humo del tabaco), sino que además el movimiento de las moléculas a través del epitelio hacia las células dendríticas que las rodean en la submucosa (células presentadoras), se realiza de forma selectiva (Renkonen) y de manera diferente entre sanos y alérgicos. Esto es fundamental para transportar el antígeno procesado hacia los ganglios linfáticos regionales correspondientes y para iniciar la respuesta inflamatoria frente a los agentes externos agresores.
Recientemente se ha publicado un trabajo del grupo finlandés de Risto Renkonen en el Hospital Central de la Universidad de Helsinki, que culmina una serie de ellos en los que han demostrado como es realmente la interacción del epitelio con esos agentes externos, utilizando avanzada tecnología como la microscopía electrónica de alta resolución con marcaje múltiple, la espectrometría de masas, proteomica y la transcriptómica. Es muy interesante el hecho de que la interacción de la barrera epitelial con los alérgenos u otras partículas es diferente en el caso de los enfermos alérgicos y de los sujetos sanos (3). No solo hay diferencias en las estructuras del epitelio que mantienen las uniones de las células epiteliales (Holgate describió alteraciones del cemento intercelular inducido por el humo del tabaco), sino que además el movimiento de las moléculas a través del epitelio hacia las células dendríticas que las rodean en la submucosa (células presentadoras), se realiza de forma selectiva (Renkonen) y de manera diferente entre sanos y alérgicos. Esto es fundamental para transportar el antígeno procesado hacia los ganglios linfáticos regionales correspondientes y para iniciar la respuesta inflamatoria frente a los agentes externos agresores.
El transporte de las moléculas del alérgeno se hace por medio de las caveolas que son las estructuras responsables del transporte transepitelial y de la endocitosis de los agentes externos en el aparato respiratorio y digestivo. Están consideradas como un tipo de “balsas lipídicas” integradas en la membrana de determinadas células endoteliales y epiteliales. Son pequeñas invaginaciones en la membrana ricas en lípidos (colesterol y esfingolipidos) y proteínas del tipo de la caveolina de 21kDa. Estas estructuras tienen sus inhibidores específicos por lo que se vislumbra una nueva era en el tratamiento de la enfermedad respiratoria con esas sustancias que impiden el transporte a través de la barrera y por tanto la activación posterior de la UTEM.
Por otra parte se han realizado diferentes estudios en el epitelio nasal de los transcriptos de RNA tisulares de los enfermos alérgicos y de los controles (RNA mensajero o mRNA), que cuando se transduce a proteína nos da una idea de cómo es la situación funcional en un tejido determinado y en un momento concreto y qué proteínas se han secretado en ese lugar y a que grupo funcional pertenecen. Pues bien, en estudios realizados en pacientes y controles durante la estación del polen y en invierno se ha visto que en el epitelio nasal de los sujetos normales había 605 transcriptos relacionados con lo que serán proteínas de regulación de la respuesta inmune citocinas, factores nucleares, mediadores etc., mientras en los alérgicos existía la mitad o sea 331 transcriptos, lo que quiere decir que existe la posibilidad de que en los alérgicos puede existir una inmunodeficiencia de la respuesta inmune local (barrera epitelial) que posibilita el paso a la submucosa de los agentes agresores que activan la UTEM y dan lugar a la enfermedad asmática.
El epitelio respiratorio no es el único ejemplo de la importancia de la integridad de la barrera epitelial en la respuesta inmune inflamatoria. En el caso de la dermatitis atópica la alteración de la función de la filagrina conlleva el desarrollo de la sensibilización a determinados alérgenos por alteración de la funcionalidad de la barrera cutánea o intestinal como en el caso de la alergia al cacahuete.
1*Holgate ST: Has the time come to rethink the pathogenesis of asthma? Curr Opin Allergy Clin Immunol 2010, 10:48-53.
2*Holgate ST, Davies DE, Lackie PM, et al. Epithelial-mesenchymal interactions in the pathogenesis of asthma. J Allergy Clin Immunol 2000; 105 (2 Pt 1):193 – 204.
3*Pirkko Mattila, Sakari Joenväärä, Jutta Renkonen, Sanna Toppila-Salmi and Risto Renkonen. Allergy as an epithelial barrier disease. Clinical and Translational Allergy 2011, 1:5 doi:10.1186/2045-7022-1-5 The electronic version of this article is the complete one and can be found online at: http://www.ctajournal.com/content/1/1/5
Encuentro de Unidades de Asma Grave de SEAIC primera edición
Primer encuentro de Unidades de Asma Grave (UAG) de SEAIC.
- Patrocinado por Menarini y con el aval científico de SEAIC.
- 7 y 8 de noviembre de 2025
- Hotel Canopy by Hilton en Madrid
- La actividad es para las UAG. Menarini invita a una persona de cada unidad acreditada y hay algunas plazas disponibles para personas que estén interesadas o en proceso de acreditación.
- Organizado desde el Grupo de Trabajo de las Acreditaciones de Asma Grave del Comité de Asma.
Concurso Historias de Asma
La Fundación de la SEAIC lanza un concurso enfocado a los pacientes que sufren asma grave.
El objetivo del concurso es premiar a los participantes que muestren de forma creativa su «día a día con asma”.
Se valorará especialmente la positividad y espíritu de superación frente a su enfermedad.
Los interesados pueden mandarnos su trabajo en formato vídeo, relato o gráfico (foto o dibujo) antes del 17 de junio de 2022.
Recomendaciones GINA para tratamiento inhalado en asma durante Estado de Alarma COVID-19
Os adjuntamos las recomendaciones dadas por GINA para el tratamiento inhalado en asma durante la Crisis Sanitaria por COVID-19, incidiendo en la necesidad de que las personas con asma deben continuar usando sus inhaladores durante la epidemia de COVID-19.
Simposio Internacional SEAIC 2019
Con motivo de la celebración del Simposio Internacional «Avances y Perspectivas en Alergia Cutánea e Inmunología», que la SEAIC celebra del 23 al 26 de octubre en Maspalomas, Gran Canaria, se publican las siguientes notas de prensa:
![]() Nota de prensa: SEAIC 2019 (Alergia Cutánea) (5994 descargas )
Nota de prensa: SEAIC 2019 (Alergia Cutánea) (5994 descargas )
![]() Nota de prensa: SEAIC 2019 (Dermatitis de contacto) (5166 descargas )
Nota de prensa: SEAIC 2019 (Dermatitis de contacto) (5166 descargas )
![]() Nota de prensa: SEAIC 2019 (Inmunología) (5757 descargas )
Nota de prensa: SEAIC 2019 (Inmunología) (5757 descargas )
![]() Nota de prensa: SEAIC 2019 (Islas Canarias) (5789 descargas )
Nota de prensa: SEAIC 2019 (Islas Canarias) (5789 descargas )
La dieta mediterránea: un patrimonio inmaterial que nos protege frente al asma y la alergia
La dieta mediterránea está considerada como uno de los patrones nutricionales más saludables para el mantenimiento del estado de salud. Además, el seguimiento de esta dieta es sumamente respetuoso con el medio ambiente y permite reducir el impacto medioambiental y la emisión de gases del efecto invernadero.
Lamentablemente, el estilo de vida mediterráneo se ha distanciado del patrón tradicional de alimentación debido a los fuertes cambios económicos y socioculturales de las últimas décadas. Como consecuencia de ello, se ha observado un incremento en el desarrollo de obesidad y en la incidencia de enfermedades crónicas. Este cambio no es ajeno a la patología alérgica. Recientemente, la revista Pediatric Allergy and Immunology ha publicado un estudio sobre la adherencia a la dieta mediterránea en la cohorte PARIS (Pollution and Asthma Risk: an Infant Study) y su asociación con el asma y la alergia en la edad escolar1.
¿En qué consiste la dieta mediterránea?
La dieta mediterránea es un patrón nutricional saludable basado en la ingestión de productos frescos y de temporada, principalmente de origen vegetal (frutas, verduras y hortalizas, legumbres y frutos secos) y cereales no procesados, en la que la principal fuente de proteínas de origen animal es el pescado (tradicionalmente procedente de la pesca local), moderado consumo de productos lácteos, y bajo consumo de carne y productos cárnicos.
Con esta proporción se cubren totalmente las necesidades energéticas, y estos alimentos contienen un alto porcentaje de elementos bioactivos como, por ejemplo, la fibra, las vitaminas y los polifenoles que tienen carácter antioxidante.
La adherencia a este patrón dietético se ha asociado con una menor incidencia de enfermedades cardiovasculares, ciertos tipos de cáncer, enfermedades neurodegenerativas como el Parkinson o Alzheimer y la diabetes tipo 2 2. Diversos análisis han sugerido que la dieta mediterránea podría ser un factor protector frente al asma en niños 3,4.
¿Qué es el estudio PARIS y cómo estudió el patrón alimentario de sus participantes?
El grupo francés que estudia la cohorte PARIS ha recogido datos de 3.840 niños sanos nacidos en la ciudad de París. Sus padres rellenaron cuestionarios sobre alimentación, en los que se preguntaba cada cuánto consumían los diferentes alimentos, tanto en casa como en el comedor escolar, restaurantes, etc.
Se usó el Mediterranean Diet Score (MDS) modificado para niños, incluyendo 7 alimentos beneficiosos: vegetales, legumbres, frutas y frutos secos, cereales, pescado, leche y otros derivados lácteos, y ácidos grasos insaturados. Se incluyó un alimento perjudicial: carne y procesados cárnicos, y se eliminó el alcohol.
También se utilizó el índice KIDMED, una herramienta validada para conocer la calidad y la adherencia de niños al patrón de dieta mediterránea.
A los 8 años se les realizó un control de salud, incluyendo pruebas de función respiratoria como FEV1 y FeNO.
Se analizaron los datos de 975 niños que completaron el MDS y/o el KIDMED. Dentro de las variables a analizar se incluyeron sexo, altura y peso, nivel socieconómico, edad de la madre, origen geográfico y ocupación de los padres, presencia de hermanos mayores, hábito tabáquico de la madre durante el embarazo, exposición a tabaco en el hogar, antecedentes familiares de alergia, duración de la lactancia materna, realización de actividad física, consumo de alimentos orgánicos y restricciones dietéticas, ya fueran por prescripción médica o no.
En los resultados del estudio se observó que más de la mitad de los niños tenían una adherencia moderada a la dieta mediterránea y un 10% incluso una adherencia óptima.Aproximadamente un tercio de los niños tenían una dieta de mala calidad, con baja adherencia al patrón mediterráneo.
¿Qué factores se asociaron a la adherencia a la dieta mediterránea?
El alto nivel socieconómico, la prolongación de la lactancia materna y el consumo de alimentos orgánicos se asociaron a una mayor adherencia a la dieta mediterránea. Por el contrario, la presencia de hermanos mayores se asoció a una menor adherencia.
En cuanto a la adherencia a la dieta mediterránea y su relación con asma y alergia a la edad de 8 años, los pacientes con mayor adherencia mostraron un FEV1 más alto (+52,3 ml) y un riesgo más bajo de presentar asma. También se asoció a menor incidencia de sensibilización a alérgenos. Sin embargo, no se hallaron diferencias significativas en cuanto al FeNO, la frecuencia de rinitis o la prevalencia de eccema.
¿Qué conclusiones podemos sacar para nuestros pacientes?
Desde el punto de vista biológico, los antioxidantes contenidos en vegetales y frutas (vitaminas C y E, betacarotenos, flavonoides, polifenoles, etc.) pueden tener un efecto beneficioso sobre la respuesta inmunitaria durante la infancia, e incluso jugar un papel en procesos inflamatorios crónicos como el asma.
Aunque este estudio se realizó en una población urbana y suburbana de París, dado que nuestros hábitos en España son similares las conclusiones podrían ser extensibles a nuestra población.Desde las consultas debemos promover una alimentación saludable y fomentar un patrimonio tan nuestro como es la dieta mediterránea.
Olaya Álvarez. Complejo Hospitalario Universitario de Ferrol. Comité de Alergia Infantil
Bibligrafía
- Amazouz H, Roda C, Beydon N, Lezmi G, Bourgoin-Heck M, Just J, et al. Mediterranean diet and lung function, sensitization, and asthma at school age: The PARIS cohort. Pediatr Allergy Immunol. 2021 Oct;32(7):1437-1444. doi: 10.1111/pai.13527. PMID: 33914969.
- Sofi F, Abbate R, Gensini GF, Casini A. Accruing evidence on benefits of adherence to the Mediterranean diet on health: an updated systematic review and meta-analysis. Am J Clin Nutr. 2010 Nov;92(5):1189-96. doi: 10.3945/ajcn.2010.29673. PMID: 20810976.
- Castro-Rodriguez JA, Garcia-Marcos L. What Are the Effects of a Mediterranean Diet on Allergies and Asthma in Children? Front Pediatr. 2017 Apr 21;5:72. doi: 10.3389/fped.2017.00072. PMID: 28484688
- Papamichael MM, Itsiopoulos C, Susanto NH, Erbas B. Does adherence to the Mediterranean dietary pattern reduce asthma symptoms in children? A systematic review of observational studies. Public Health Nutr. 2017 Oct;20(15):2722-2734. doi: 10.1017/S1368980017001823. Epub 2017 Aug 14. PMID: 28803594.
Seminario GEMA 5.0 y el manejo del asma en Alergología
Desde GEMA 5.0, con el patrocinio de ALK y Menarini, se ha convocado el encuentro en remoto “GEMA 5.0 y manejo del asma en Alergología”, que tendrá lugar el 15 de junio de 2020 de 18:30 a 19:30 horas.
Para más información y para preinscribirse en este webinar, por favor acceda a esta web.
Video del Foro de Debate SEAIC sobre la triple terapia en asma
En el reproductor superior, puede consultar la grabación del seminario web titulado “Foro de debate SEAIC: papel de la triple terapia combinada en un solo dispositivo en asma”, que se celebró el pasado 8 de abril de 2021.
Acta de reunión del Comité de Inmunoterapia el 29 de Enero 2010.
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
Día Mundial del Asma 2017
Hoy, martes 2 de Mayo, se celebra el Día Mundial del Asma, el cual es el segundo motivo de consulta de los pacientes que acuden a la Consulta de Alergología en España.
Por este motivo la SEAIC se une a la iniciativa de la GINA (Global Initiative for Asthma) para mejorar el conocimiento y el cuidado del asma en todo el mundo.
Asma laboral
El asma ocupacional es la enfermedad laboral más frecuente en los países industrializados. Se estima que en el 15% de los casos, el origen del asma en los adultos es laboral. La importancia de estas enfermedades será abordada durante la Clase Magistral sobre Alergia Laboral organizada en Madrid por EAACI y SEAIC.
Escuela de Asma-CAJMIR
Uno de los objetivos primordiales del Comité de Alergólogos Jóvenes y MIR fue el complementar la formación recibida durante la residencia en Alergología con cursos adicionales, siguiendo el modelo de otras sociedades científicas, como la EAACI.
El primero de estos cursos es el llamado Ecuela de Asma-CAJMIR, que tendrá lugar en la jornada previa al inicio del próximo congreso de la SEAIC 2016, en San Sebastián. Podremos contar con una treintena de asistentes, que acudirán becados, no sólo a dicha jornada, sino a todo el congreso, en base a la calidad de las comunicaciones enviadas.
Hemos perfilado un programa preliminar, que se detalla a continuación. Si estás interesado en acudir a la Escuela de Asma-CAJMIR, rellena la solicitud antes del 12 de julio aquí.
![]() Programa preliminar Escuela de Asma-CAJMIR (3747 descargas )
Programa preliminar Escuela de Asma-CAJMIR (3747 descargas )
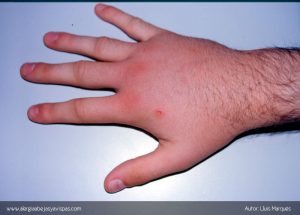
¿Qué tipos de reacciones producen las picaduras de abejas y avispas?
Las picaduras de abejas y avispas son relativamente frecuentes. Se estima que entre el 56 al 94% de los adultos han sido picados al menos una vez en su vida. A pesar de estos datos, las reacciones por picaduras que precisan de tratamiento médico son menos frecuentes. Es por este motivo que debemos de poder identificar de forma correcta aquellas reacciones graves o potencialmente graves de aquellos que no lo son y consultar con el Especialista en Alergología cuando la situación lo amerite.
¿Por qué se producen las reacciones por las picaduras de las abejas y las avispas?
El veneno de las abejas y avispas está compuesto por diferentes proteínas y enzimas que al ser inoculadas producen, en la mayoría de personas, una reacción tóxica local no alérgica (reacciones locales). Solo en aquellos individuos que previamente han sido picados y que han formado anticuerpos específicos para el veneno (sensibilizados), la picadura puede desencadenar reacciones posteriores graves (reacciones alérgicas).
¿Qué son las reacciones locales?
La mayoría de las reacciones locales (RL) se producen como respuesta a los diferentes componentes tóxicos del propio veneno (reacciones no alérgicas). Se caracterizan por picor, dolor e inflamación en el sitio de la picadura. El picor es molesto, el dolor no suele ser muy intenso y el diámetro de la inflamación no supera los 10 cm de diámetro. Son reacciones que desaparecen en menos de 48 horas.
Si el diámetro de la inflamación se extiende por más de 10 cm, abarca más de 2 articulaciones y persiste durante más de 48 horas se le considera una Reacción Local Extensa (RLE). Estas reacciones se deben a un mecanismo alérgico y se presentan en individuos previamente sensibilizados, aquellos que han desarrollado anticuerpos específicos por picaduras previas.
¿Qué son las reacciones sistémicas?
Las Reacciones Sistémicas se presentan solo en personas alérgicas. Se estima que apenas un 2,3 a 2,8% de las picaduras pueden desarrollar una reacción de este tipo. A pesar de ser un porcentaje bajo estas reacciones son potencialmente mortales por lo que merecen toda nuestra atención.
Las Reacciones Sistémicas (RS) se pueden presentar a los pocos minutos tras la picadura. Además de la reacción local en el sitio de la picadura, las Reacciones Sistémicas se caracterizan por la presencia de síntomas que pueden afectar cualquier a órgano desde prurito, urticaria generalizada, malestar general, hasta dificultad para respirar, náusea, vómitos, diarrea, relajación de esfínteres, debilidad, confusión, hipotensión, pérdida de consciencia (Shock Anafiláctico). Debido a la gravedad de esta reacción, la rápida actuación en estos casos puede salvarles la vida a los pacientes.
¿Cómo se tratan las reacciones por picaduras de abejas y avispas?
Es muy importante retirar, si lo hubiese, el aguijón. En el caso de las abejas, el saco del veneno unido al aguijón puede continuar inyectando veneno incluso sin la presencia del insecto.
Se recomienda, además, lavar la zona de la picadura, colocar frío local y si el picor es muy molesto se pueden tomar antihistamínicos orales. Si se trata de una reacción local extensa, además de las medidas anteriores es recomendable el uso corticoides. Para las reacciones sistémicas el uso de auto Inyectores de adrenalina es indispensable. Los pacientes alérgicos deben de portar siempre consigo un “kit de emergencia” con al menos 2 auto inyectores de Adrenalina así como el resto de medicación (antihistamínicos y corticoides).
En caso de presentar una reacción local extensa o una reacción sistémica, es imprescindible acudir al alergólogo para que estudie el caso y vea si es subsidiario de recibir vacuna frente al insecto responsable de la reacción. Este tratamiento es el único capaz de evitar reacciones posteriores.
Federico de la Roca Pinzón
Especialista en Alergología
Miembro Comité Himenópteros de SEAIC
¿Pueden los probióticos durante el embarazo ayudar a prevenir la alergia en nuestros bebés?
¿Pueden los probióticos durante el embarazo ayudar a Prevenir la alergia en nuestros bebés?
Desde el Comité de Alergia Infantil de la SEAIC, sabemos que muchos padres, sobre todo los que ya tienen otros hijos con alergia, se hacen esta pregunta cuando esperan un nuevo bebé. ¿Y si hubiera algo que pudiera hacerse durante el embarazo para reducir el riesgo de alergia en el futuro?
Entre las posibles estrategias preventivas, una que ha generado especial interés en los últimos años es el uso de probióticos. Se ha estudiado su impacto en el desarrollo de diabetes gestacional, en el desarrollo del síndrome metabólico y en otras patologías. Pero ¿y en la prevención de alergia? ¿Qué dice la ciencia al respecto? ¿Sirven realmente? Aquí te lo contamos de forma clara y sencilla.
¿Qué son los probióticos y por qué se habla tanto de ellos?
Los probióticos son microorganismos vivos, como algunas bacterias, que, cuando se consumen en cantidades adecuadas, pueden tener efectos beneficiosos para la salud. Se encuentran de forma natural en algunos alimentos (como yogures o productos fermentados) y también en forma de suplementos alimenticios.
Ya desde el embarazo, el sistema inmunitario de nuestro bebé se está desarrollando. Se sabe que la microbiota intestinal (los microorganismos que habitan en nuestro intestino) juega un papel importante en la maduración del sistema inmune del neonato. Por eso, los científicos se han planteado si los probióticos podrían ayudar a “entrenar” ese sistema inmunitario y reducir el riesgo de desarrollar alergias más adelante.
¿Qué dice la ciencia? Vamos a analizarlo en los diferentes tipos de alergia posible: la cutánea, alimentaria y la alergia respiratoria.
🧴 1. Dermatitis atópica: la evidencia más prometedora
Este es el campo donde los estudios han mostrado resultados más esperanzadores. Algunas investigaciones han encontrado que tomar probióticos en el embarazo, y a veces también durante la lactancia o dárselos al bebé tras el nacimiento, podría reducir el riesgo de que el niño desarrolle dermatitis atópica, sobre todo si tiene antecedentes familiares de alergia.
Determinadas cepas de microorganismos y determinadas combinaciones de varias cepas parecen funcionar mejor que usar una sola cepa de forma aislada.
Cepas como Lactobacillus rhamnosus y algunas bifidobacterias han sido las más estudiadas.
La Organización Mundial de Alergia (WAO) ha hecho una recomendación condicional para usarlos con este fin pero advierte que la calidad de la evidencia aún es baja.
Es decir: hay indicios positivos, pero no es una solución mágica ni garantizada.
🍳 2. Alergias alimentarias: ¿una posible ayuda?
Aquí la evidencia científica es más limitada. Algunos estudios sugieren que el uso de algunos probióticos podría ayudar a reducir el riesgo de desarrollar alergia alimentaria en el futuro (como a la alergia a la leche o al huevo), pero los resultados no son consistentes.
Las principales guías científicas, como las de la Academia Europea de Alergia e Inmunología Clínica (EAACI), aún no recomiendan su uso generalizado con este objetivo.
Se necesitan más estudios para poder considerar el empleo de probióticos como una herramienta preventiva de la alergia alimentaria.
🌬️ 3. Asma bronquial y sibilancias: sin pruebas sólidas de beneficio
En el caso del asma infantil o los episodios de sibilancias (pitos en el pecho), los estudios hasta ahora no han demostrado beneficios claros del uso de probióticos durante el embarazo para prevenir su aparición tras el nacimiento.
Incluso, algunos trabajos han observado un posible (aunque no confirmado) aumento de infecciones respiratorias en bebés que recibieron probióticos. Esto subraya la importancia de seguir investigando.
Cosas importantes que debes saber antes de lanzarte a comprar probióticos:
✅ No todos los probióticos son iguales: cada cepa tiene efectos distintos. Que uno funcione no significa que todos lo hagan.
🕒 El “cuándo” también importa: no está claro si es mejor empezar antes del parto, después, o si continuar durante la lactancia, tampoco cuánto tiempo deben tomarse.
👶 ¿Tu bebé es de “alto riesgo”? Muchos estudios se han hecho con bebés con antecedentes familiares de alergia. Para la población general, los beneficios podrían ser menores.
📊 La evidencia es aún limitada: aunque se han hecho muchos estudios, no todos tienen la misma calidad. Las conclusiones deben tomarse con cautela.
Entonces… ¿debería tomar probióticos en el embarazo para prevenir la aparición de enfermedades alérgicas en mi bebé?
La respuesta corta es: depende.
Para bebés con alto riesgo de eccema, algunas organizaciones internacionales consideran que podría ser útil… pero no es una recomendación firme.
Para prevenir otras alergias (como la alergia alimentaria o el asma bronquial), aún no hay suficiente evidencia.
Lo más importante: consulta siempre con tu médico o especialista antes de empezar cualquier suplemento probiótico durante el embarazo.
- En resumen:
El uso de probióticos durante el embarazo es una línea de investigación interesante, especialmente en relación con la dermatitis atópica. Pero aún no hay una receta única para prevenir las enfermedades alérgicas y son necesarios más estudios para saber qué cepas, dosis y duración son las más eficaces.
Desde el Grupo de Trabajo de Microbiota del Comité de Alergia Infantil de la SEAIC, seguiremos atentos a las novedades científicas para poder informar con la mayor claridad y rigor posible. Mientras tanto, la mejor estrategia sigue siendo el acompañamiento médico personalizado y la información basada en evidencia.
Isabel Fernández de Alba. Hospital HLA Inmaculada. Comité de Alergia Infantil de la SEAIC
Bibliografía:
Recomendaciones generales y dermatitis atópica:
- Yepes-Nuñez, J. J., Fiocchi, A., Pawankar, R., Cuello-Garcia, C. A., Zhang, Y., & Brożek, J. L. (2023). World Allergy Organization (WAO) guideline for the use of probiotics in the management of allergic diseases. World Allergy Organization Journal, 16(1), 100738. (Esta es una actualización que podría reemplazar o complementar la de 2015 si cubre la prevención).
- Fiocchi, A., Pawankar, R., Cuello-Garcia, C., Ahn, K., Al-Hammadi, S., Agarwal, A., … & Yepes-Nuñez, J. J. (2015). World Allergy Organization-McMaster University Guidelines for Allergic Disease Prevention (GLAD-P): Probiotics. World Allergy Organization Journal, 8(1), 4. (Aunque de 2015, fue una guía influyente. Es importante verificar si hay actualizaciones más recientes que la suplanten o la complementen directamente para la prevención, como la mencionada anteriormente o guías específicas de probióticos).
- Cuello-Garcia, C. A., Brożek, J. L., Fiocchi, A., Pawankar, R., Yepes-Nuñez, J. J., Terracciano, L., … & Schünemann, H. J. (2015). Probiotics for the prevention of allergy: A systematic review and meta-analysis of randomized controlled trials. The Journal of Allergy and Clinical Immunology, 136(4), 952-961.
Alergias alimentarias:
- Halken, S., Muraro, A., de Silva, D., Khaleva, E., Angier, E., Arasi, S., … & Roberts, G. (2021). EAACI guideline: Preventing the development of food allergy in infants and young children (2021 update). Pediatric Allergy and Immunology, 32(5), 843-858. (Esta guía de la EAACI aborda la prevención de la alergia alimentaria y discute el papel de los probióticos).
- Garcia-Larsen, V., Ierodiakonou, D., Jarrold, K., Cunha, S., Chivinge, J., Robinson, Z., … & Boyle, R. J. (2018). Diet during pregnancy and infancy and risk of allergic or autoimmune disease: A systematic review and meta-analysis. PLoS medicine, 15(2), e1002507. (Un meta-análisis amplio que incluye probióticos).
Asma bronquial y sibilancias:
- Azad, M. B., Coneys, J. G., Kozyrskyj, A. L., Field, C. J., Ramsey, C. D., Becker, A. B., … & Mandhane, P. J. (2018). Probiotic supplementation and asthma in childhood: a randomized controlled trial. Thorax, 73(6), 527-535. (Ejemplo de un ensayo controlado aleatorizado, aunque las revisiones sistemáticas serían más globales).
- Strachan, D. P. (1989). Hay fever, hygiene, and household size. BMJ, 299(6710), 1259-1260. (Aunque no es sobre probióticos directamente, es el artículo seminal sobre la hipótesis de la higiene, relevante para el contexto de la microbiota y la alergia). Es importante complementarlo con revisiones sistemáticas más recientes sobre probióticos y asma, como:
- Wei, X., Jiang, P., Liu, J., Sun, R., & Lu, W. (2020). Association between probiotic supplementation and asthma incidence in infants: a meta-analysis of randomized controlled trials. Journal of Asthma, 57(6), 647-657.
Revisiones sistemáticas y metaanálisis generales sobre probióticos en embarazo y prevención de alergia
- Pelucchi, C., Chatenoud, L., Turati, F., Galeone, C., Moja, L., Bach, J. F., & La Vecchia, C. (2012). Probiotics supplementation during pregnancy or infancy for the prevention of atopic dermatitis: a meta-analysis. Epidemiology (Cambridge, Mass.), 23(3), 402. (Aunque de 2012, es un meta-análisis citado con frecuencia; buscar también versiones más actualizadas).
- Zuccotti, G., Meneghin, F., Aceti, A., Barone, G., Callegari, M. L., Di Mauro, A., … & Corvaglia, L. (2015). Probiotics for prevention of atopic diseases in infants: systematic review and meta-analysis. Allergy, 70(11), 1356-1371.
- Tan-Lim, C. S. C., Esteban-Ipac, N. A. R., Recto, M. S. T., Castor, M. A. R., Casis-Hao, R. J., & Nano, A. L. M. (2021). Comparative effectiveness of probiotic strains for antiallergy outcomes: A systematic review and network meta-analysis. Pediatric Allergy and Immunology, 32(6), 1255-1270.