resultados de la búsqueda: asma/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/profesionales/wwwww/cme-jiaci/page/Sitio web no disponible
JIACI Vol 24 num 4
Ya está disponible el último examen de evaluación on-line del Journal of Investigational Allergology and Clinical Immunology.
JIACI vol 22 num 1
Disponible el último examen de evaluación on-line del programa de Formación Médica Continuada del Journal of Investigational Allergology and Clinical Immunology.
Evaluación online del JIACI
Por motivos técnicos, la página de evaluación online del Journal of Investigational Allergology and Clinical Immunology quedará inactivada temporalmente en algunas de sus funciones. Rogamos a los socios disculpen las molestias.
JIACI vol 23 num 4
Publicado el último examen de evaluación on-line del programa de Formación Médica Continuada del Journal of Investigational Allergology and Clinical Immunology.
Premios Fundación de la SEAIC
Premios Nacionales Fundación SEAIC:
Objetivo y modalidades de los premios
Los Premios Nacionales Fundación SEAIC nacen con el objetivo de incrementar la percepción de la Alergología como una importante disciplina científica. Esta iniciativa busca reconocer las aportaciones realizadas por los miembros de la SEAIC en el ámbito de la especialidad tanto en investigación como en docencia.
Estos premios tienen la siguiente denominación:
Premio Nacional Fundación SEAIC "Trayectoria Profesional en Investigación en Alergología"
- Convocatoria: Anual
- Dotación: 10.000 € y medalla/insignia que se entregarán durante el Congreso o Simposio de la Sociedad
Premio Nacional Fundación SEAIC "Trayectoria Profesional en Docencia en Alergología"
- Convocatoria: Bienal
- Dotación: 10.000 € y medalla/insignia que se entregarán durante el Congreso o Simposio de la Sociedad
Próximamente: convocatoria 2026
Premios Fundación SEAIC y DIATER:
Premio Mejor Trabajo Fin de Grado (TFG) en Alergología
Exclusivamente para estudiantes matriculados en universidades españolas.
Premios: 1.500 € (accésit de 300 €).
Próximamente: convocatoria 2026
Premio Mejor Tesis Doctoral en Alergología
Dirigido a médicos especialistas o residentes en alergología que sean socios de la SEAIC, con tesis defendidas en universidades nacionales e internacionales.
Premios: 5.000 € (accésit de 1.000 €).
Próximamente: convocatoria 2026
Premio Fundación SEAIC y API:
Mejor Expediente MIR
La Fundación de la SEAIC convoca el Premio al Mejor Expediente MIR, con el patrocinio de API (Asac Pharmaceutical Immunology), con el objetivo de reconocer la excelencia académica, profesional e investigadora de los médicos residentes en la especialidad de Alergología.
Premio: 5.000 €.
- Para participar deberás presentar un Informe de Méritos debidamente justificado y certificado por tu tutor y jefe de servicio.
Próximamente: convocatoria 2026
Premios Fundación SEAIC y GSK:
Premios de Innovación en Enfermería
La Fundación SEAIC lanza la Convocatoria Competitiva de Premios a la Innovación en Enfermería GSK, dirigida a fomentar proyectos innovadores liderados por profesionales de enfermería en Alergología e Inmunología Clínica.
Objetivo:
- Promover la formación y la innovación en cuidados de pacientes con asma grave y otras enfermedades alérgicas, aportando visibilidad a la labor de enfermería.
Dotación:
- Tres premios de 7.500 € cada uno que se materializarán como ayudas económicas destinadas a financiar el desarrollo de los proyectos ganadores.
Temáticas de los proyectos:
A: Innovación en el cuidado del asma grave desde la enfermería (2 premios).
B: Innovación en el cuidado de pacientes desde la enfermería especializada en alergia (1 premio).
Requisitos:
- Tener título en enfermería y estar colegiado en un Colegio Oficial del territorio nacional.
- Ser socio de la SEAIC, al corriente de pago y poder acreditarlo.
- Tener relación profesional directa con la especialidad, trabajando en Alergología u otros ámbitos relacionados (Neumología, Dermatología, Pediatría, ORL o Inmunología) en el sistema sanitario público o privado.
¿Qué debes tener preparado para solicitar la ayuda?
- Currículum actualizado del investigador principal y colaboradores (en PDF).
- Certificado del Comité de Ética del Hospital donde va a llevarse a cabo el proyecto.
- Memoria del proyecto (anónima – usando la plantilla normalizada) resumen (máx. 250 palabras): objetivos, diseño, ámbito, población, variables, recogida y análisis de datos.
Próximamente: convocatoria 2026
Ayudas de la Fundación
Proceso de evaluación de los proyectos de investigación
La Fundación de la SEAIC busca ofrecer los recursos humanos y materiales necesarios para fomentar la investigación y el desarrollo de la Alergología y la Inmunología Clínica.
Para adjudicar las ayudas, lo primero es comprobar si los proyectos se adecúan a las bases de la convocatoria. Posteriormente, son evaluados dos vocales del Comité de Becas y dos expertos del área a investigar, anónimos y externos al Comité. La propuesta de los evaluadores externos se realiza a través de los Comités de trabajo de la SEAIC siempre y cuando no exista incompatibilidad. Los aspectos evaluados son:
- Claridad de los objetivos de la investigación
- Corrección de la metodología
- Adecuación de los medios
- Beneficios científicos y socio-sanitarios
- Viabilidad del proyecto
De forma adicional, el Comité de Becas evalúa la originalidad, la suficiencia y el interés.
Tras la suma de las puntuaciones obtenidas, se asignan las dotaciones solicitadas a los proyectos con mejores resultados hasta completar el presupuesto total. Todos los evaluadores deben firmar un compromiso ético y de confidencialidad sonde se reconoce su competencia y la ausencia de conflicto de intereses.
Convocatoria de ayudas anuales Fundación SEAIC 2025:
Plazos
Del 15 de noviembre de 2025 al 15 de enero de 2026.
Destinatarios
Podrán solicitar estas ayudas los socios de la SEAIC (de honor, numerarios o adheridos), y socios pre-numerarios únicamente en el caso de estancias formativas (C1).
Categorías y dotación económica
• Categoría A: Proyectos de investigación. 5 ayudas de 15.000 € c/u
• Categoría B: Proyectos liderados por investigadores de excelencia — 2 ayudas de 30.000 € c/u
Importante:
- El primer firmante de la Ayuda debe ser un miembro contratado por el centro solicitante de la Ayuda.
- Un investigador principal (IP) podrá presentar una única solicitud en la Categoría A o en la Categoría B (no en ambas) y, si se diera el caso, también podría presentar una solicitud adicional en la Categoría C2 (estancias formativas para no residentes)
• Categoría C: Ayudas de movilidad y formación
C1: Estancias formativas para Residentes. 6 ayudas de hasta 2.000 € c/u
C2: Estancias formativas para No Residentes. 6 ayudas de hasta 4.000 € (< 2 meses) o 6.000 € (> 2 meses) c/u
Importante:
- No serán objeto de financiación las estancias que hayan finalizado antes del lanzamiento de la convocatoria, el 15 de noviembre de 2025. Sí podrán presentarse aquellas que se encuentren en curso al momento de la solicitud.
- Solo se admitirá una solicitud por socio.
Prepara tu solicitud
Ya puedes empezar a preparar la documentación siguiendo el modelo de las plantillas incluidas en las bases y tramitar con antelación los certificados necesarios, a fin de poder presentar la solicitud completa dentro del plazo establecido.
Recuerda que es obligatorio leer atentamente las bases, donde encontrarás toda la información sobre los requisitos de cada categoría.
Novedades 2025
En esta edición se implementará una nueva plataforma digital de gestión, que permitirá a los socios registrarse, subir la documentación y realizar el seguimiento del proceso de evaluación de forma más ágil y centralizada. Dado que la plataforma se encuentra todavía en desarrollo, la recepción de solicitudes está prevista para comienzos de diciembre. Una vez esté completamente operativa, se informará detalladamente sobre los pasos para la presentación de proyectos.
Te mantendremos informado mediante los canales habituales de la SEAIC: web, boletín y app de socios y ahora en la nueva web de becas
Descarga las bases de la convocatoria 2025
Actualizadas con más detalles: bases convocatoria 2025.
Nueva web de becas
Nueva plataforma digital de gestión: web de becas Fundación SEAIC
Programa de Asesoramiento Lingüístico:
Programa de asesoramiento lingüístico
La Fundación de la Sociedad Española de Alergología e Inmunología Clínica (FSEAIC) lanza el Programa de Asesoramiento Lingüístico, desarrollado por la Comisión de Fomento de la Investigación, con el objetivo de facilitar la publicación de manuscritos científicos en inglés en revistas de alto impacto (Q1/Q2).
El programa financia la revisión idiomática de los manuscritos a través de LL Medical English, empresa especializada en textos científicos y médicos.
¿Qué cubre el programa?
- Corrección gramatical, sintáctica y de coherencia del texto.
- Seguimiento de cambios para la aprobación del autor.
- No incluye: traducción del manuscrito ni formateo de tablas, figuras o referencias
¿Quién puede participar?
- El solicitante debe ser SOCIO NUMERARIO O ADHERIDO de la SEAIC
- Debe ocupar la posición de primer autor o autor de correspondencia.
- Debe haber al menos un socio numerario de la SEAIC entre los autores.
¿Cómo participar?
- La solicitud se envía mediante un formulario online que se puede descargar de las Bases y Condiciones del programa.
Dotación del programa
- 10.000 € anuales.
- La actividad se suspenderá una vez agotado el presupuesto.
Consideraciones
- El contenido del manuscrito es responsabilidad del autor.
- La participación en el programa no garantiza la aceptación del manuscrito en revistas.
- No podrán participar quienes ya hayan sido beneficiarios en el mismo año, sin importar su rol en la autoría del manuscrito.
Beca Micrófono Abierto en Investigación:
Open Mic - Micrófono abierto en Investigación
Se trata de un formato en el que invitamos a los socios a compartir sus proyectos de investigación de forma dinámica, atractiva y muy breve (¡5 minutos!).
El mejor proyecto dispondrá de 10.000 euros para su realización y será invitado a presentar los resultados finales en el siguiente Congreso que se celebre al año siguiente.
¿Quién puede participar?
- Socios numerarios o adheridos de la SEAIC.
- Con proyectos sin financiación previa y de duración máxima de 2 años.
- Con preferencia para alergólogos jóvenes y predoctorales ≤ 40 años.
Cuando se abra el plazo, deberás presentar:
- Una memoria breve de tu proyecto (máximo de 3 páginas).
- Tu CV resumido (formato libre o CVA-ISCIII).
¿Cómo presentar tu solicitud?
- El enlace al formulario se publicará en la web de la SEAIC y en los canales habituales de comunicación, en los días previos a la apertura de la convocatoria.
Próximamente: convocatoria 2026
Ayudas solidarias:
VI Convocatoria de Ayudas Solidarias (Convocatoria 2025)
VI CONVOCATORIA DE AYUDAS SOLIDARIAS DE LA COMISIÓN DE RESPONSABILIDAD SOCIAL CORPORATIVA- SOLIDARIA (CRSS) 2025
PLAZO: abierta desde el 1 de diciembre de 2025 hasta el 30 de enero de 2025.
La Fundación SEAIC lanza la Convocatoria 2025 de Ayudas Económicas a Proyectos de Cooperación Internacional de la Comisión de Responsabilidad Social y Solidaria (CRSS). Estas ayudas están destinadas a ONGs registradas y acogidas a la Ley 49/2002, para el desarrollo de proyectos solidarios en comunidades desfavorecidas.
La Comisión de Responsabilidad Social y Solidaria (CRSS) tiene como objetivos desarrollar y promover prácticas y proyectos encaminados a mejorar el bienestar social y sanitario de los grupos humanos sobre los que recae la actividad de la SEAIC, así como proteger el medio ambiente y beneficiar a la sociedad en general, colaborando en proyectos de cooperación internacional.
La solidaridad es el valor que nos mueve a ayudar a los demás, especialmente en momentos de necesidad.
¡Anímate a participar y a ser parte de esta iniciativa solidaria!
María José Pascual Miravalles
Presidenta de la Comisión de Responsabilidad Social Corporativa- Solidaria de la SEAIC
Ayudas disponibles 2025
5 ayudas de 3.000 €. Total: 15.000 €.
En caso de recibirse donaciones solidarias adicionales, la Fundación podrá ampliar el número de proyectos beneficiados, siguiendo estrictamente el orden de puntuación obtenido, sin necesidad de realizar una nueva convocatoria.
Cómo solicitar una ayuda
La solicitud deberá gestionarse exclusivamente desde la plataforma digital de becas.
Los proyectos solo podrán presentarse a través de un socio/a de la SEAIC, que actuará como padrino o madrina de la ONG.
Este socio deberá:
1) Crear su perfil de usuario en la plataforma de becas.
2) Subir la solicitud cumplimentada y firmada por la ONG (Anexo I- descárgalo de las bases)
3) Subir el certificado de AEAT de la ONG - la Ley 49/2002 (Anexo II- solicítalo a la ONG).
Seguimiento y notificación:
Los proyectos seleccionados serán anunciados por correo electrónico, en la web y en el boletín de noticias de la SEAIC. Posteriormente, las ONGs beneficiarias deberán presentar una memoria económica justificativa del uso de los fondos al cabo de un año.
Colabora con una donación
También puedes participar mediante una donación. En la página de la Comisión de Responsabilidad Social Corporativa (CRSC) te explicamos cómo y te facilitamos el certificado de donación para que te puedas desgravar en la AEAT.
Galicia
Galicia
Centros con actividad asistencial pública en Alergología
La Coruña / A Coruña
Complejo Hospitalario Universitario Juan Canalejo
Hospital A Coruña
- http://hospitalcoruna.sergas.es/
- As Xubias, 84. 15006 La Coruña
- 981178014
Hospital Teresa Herrera
- http://hospitalcoruna.sergas.es/
- As Xubias, s/n. 15006 La Coruña
Hospital Marítimo de Oza
- http://hospitalcoruna.sergas.es/
- Xubias de Arriba, 1. 15006 La Coruña
Hospital Abente y Lago
- http://hospitalcoruna.sergas.es/
- C/ Gral. Sir Jonh Moore, s/n. 15001 La Coruña
Complejo Hospitalario Universitario de Santiago de Compostela
- http://chusantiago.sergas.es
- dddddd
Hospital Clínico Universitario
- http://chusantiago.sergas.es
- Travesía de Choupana, s/n. 15706 Santiago de Compostela
- 981950000
Hospital Gil Casares
- http://chusantiago.sergas.es
- Travesía de Choupana, s/n. 15706 Santiago de Compostela
- tttttt
Hospital de Conxo
- http://chusantiago.sergas.es
- C/ Ramón Baltar, s/n. 15706 Santiago de Compostela
Hospital Arquitecto Marcide
- Estrada San Pedro de Leira, s/n. 15405 Ferrol
- 981334000
Lugo
Complejo Hospitalario Xeral-Calde
- C/ Dr. Severo Ochoa, s/n. 27004 Lugo
- 982296000
Orense / Ourense
Complejo Universitario Hospitalario de Ourense
- C/ Ramón Puga Noguerol, 54. 32005 Orense
- 988385500
Pontevedra
Complejo Hospitalario de Pontevedra
- C/ Dr. Loureiro Crespo, 2. 36002 Pontevedra
- 986800000
Complejo Hospitalario Universitario de Vigo
- https://xxivigo.sergas.gal
- Hospital Meixoeiro Camiño Meixoeiro s/n. 36214 Vigo
- 986811111
Asma
Seguimiento telemático del asma
Requisitos
- Diagnóstico anterior de asma mediante visita presencial con especialista.
- Preferencia el paciente por la TM.
- Confianza por parte del médico y del paciente en realizar la consulta por TM.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado por un progenitor o persona responsable.
- Aceptar unas condiciones legales y de privacidad de datos acorde a la normativa vigente.
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
Fase de preparación
Asegurar que el paciente ha entendido el funcionamiento de la aplicación mediante la cual se realiza la videoconsulta o llamada, incluyendo un sencillo tutorial de fácil acceso. Proporcionar una forma sencilla para el paciente para enviar test, informes previos o resultados de pruebas previo a la consulta. Envío previo de correo electrónico o mensaje de texto en aplicación segura con:
- Fecha y hora de la visita.
- Test de evaluación de control del asma (ACT o ACQ), con instrucciones de su cumplimentación el mismo día de la consulta.
- Instrucciones para disponer en el momento de la consulta de los dos tests anteriores ya cumplimentados, su inhalador/es, el medidor de PEF y el plan de acción del asma.
- Valoración de pruebas complementarias, si estas han sido solicitadas en la visita presencial anterior.
Esta fase puede estar dirigida a una visita de revisión ya programada o a una visita solicitada por el propio paciente para resolver dudas o abordar una reagudización de la enfermedad.
El departamento de alergia deberá disponer de un servicio de mensajería segura para que el paciente pueda solicitar una visita en cualquier momento.
Consulta telemática
Se dará preferencia en todo caso a sistemas que incluyan videoconferencia, y se deberá ofrecer la videoconferencia en todos los casos como primera opción, dejando la consulta sin video o asíncrona sólo para aquellos casos en que el paciente así lo prefiera y nunca como práctica habitual. Se realizará mediante una plataforma segura que incluyan videoconsultas o por teléfono. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Comenzar siempre la consulta telemática presentándonos. Durante el desarrollo de la consulta se abordarán los mismos aspectos que en la consulta presencial con alguna peculiaridad:
Control actual del asma: Se evalúan el ACT/ACQ, la presencia de síntomas diurnos y nocturnos, el número de reagudizaciones sufridas desde la última visita, las posibles visitas a urgencias y el consumo de SABA a demanda y de corticoesteroides orales. Preguntar siempre por tolerancia al ejercicio/esfuerzo y práctica actual de deporte/tipo.
Adhesión terapéutica: Se evalúan el TAI-10 y el registro electrónico de retirada de fármacos si está disponible.
Técnica de inhalación: Visualización de la técnica de inhalación del paciente (o la persona responsable) y corrección de errores detectados. Exige el uso de plataforma de videoconsulta. En casos de sospecha de mala técnica de inhalación ha de realizarse videoconferencia o alternativamente derivar a consulta presencial. Adicionalmente, se han de ofrecer videos al paciente donde se explique la técnica de una forma clara y sencilla.
Tratamiento con fármaco biológico en asma grave (si pertinente): Interrogar sobre posibles efectos adversos inmediatos y tardíos, cumplimiento de las dosis, deseo de administración hospitalaria o domiciliaria y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Tratamiento con inmunoterapia específica (si pertinente): Interrogar sobre posibles reacciones inmediatas y tardías (locales y sistémicas), cumplimiento de las dosis, administración en centro médico y registro de número de dosis administradas desde inicio o última revisión. La disposición de sistemas de recordatorios a los pacientes con las fechas recomendadas de administración puede mejorar la adhesión.
Factores agravantes potenciales: Interrogatorio sobre posibles signos y síntomas de infección (síntomas nasales, óticos o faríngeos, fiebre, malestar), estrés psicológico, introducción de nuevos fármacos o exposición a alérgenos relevantes (mascotas, humedad, calimas, épocas de floración de plantas alergénicas, trabajo, alimentos), frío/humedad, contaminantes, humo del tabaco (activo o pasivo) o vapeo. En el asma infantil, evaluación de carga emocional de los progenitores.
Comorbilidades: Identificar signos clínicos de rinosinusitis crónica con o sin pólipos, obesidad, reflujo gastroesofágico, síndrome de apnea-hipopnea, enfermedad psiquiátrica (ansiedad-depresión), alergia alimentaria, embarazo o pérdida de forma física.
Estado de vacunación: Preguntar sobre vacunas administradas en el último año y en el caso de los niños sobre el cumplimiento del calendario vacunal obligatorio. Evaluar posibles reacciones adversas.
Tratamiento: Adecuar el tratamiento en función de la situación actual de la enfermedad y el riesgo futuro de reagudización, lo que podría contemplar su mantenimiento, aumento o reducción. Reformular el plan de acción del asma si es necesario. Abordar de forma específica los factores agravantes actuales y las comorbilidades, y considerar la necesidad de una visita presencial temprana. Alentar siempre la realización de ejercicio cuando la gravedad del asma lo permita. Actualizar o cambiar tratamiento sintomático si lo precisa en receta electrónica.
Programación de la siguiente visita: Programar la próxima cita en función del resultado de la consulta actual y la gravedad del asma:
- En asma leve o moderada mal controlada programar nueva consulta telemática al cabo de 1 mes o antes.
- En asma leve o moderada bien controlada programar consulta telemática a los 6 meses o antes.
- En asma grave bien controlada programar consulta telemática a los 3 meses.
- En asma grave mal controlada programar consulta presencial antes de 1 semana.
Si las capacidades del servicio lo permiten, ante la persistencia de síntomas todo paciente mal controlado puede ser revisado tantas veces sea necesario antes de los plazos referidos con el objetivo de evitar empeoramiento y utilización de los servicios de urgencias. En este sentido, ha de plantearse potenciar el acceso a la telemedicina aquellos pacientes que presenten asma grave.
Dentro de esta programación pueden solicitarse pruebas complementarias si se considera necesario y que el paciente podrá aportar en una próxima consulta telemática o presencial. Asegurar al menos dos visitas presenciales anuales en asma grave y asma infantil aunque estén controladas. Tras un ingreso hospitalario o visita a urgencias por una crisis de asma es recomendable una consulta telemática a los 2-7 días dependiendo del contexto clínico y social.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Consultas asíncronas: Aunque se aconseja realizar consultas síncronas, la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente, aunque se desaconsejan en pacientes mal controlados. En caso de optar por esta modalidad debe disponerse siempre de un correo electrónico seguro con dirección de correo electrónico corporativa. A través de esta vía pueden enviarse al paciente:
- Cuestionarios de control del asma.
- Informes clínicos actualizados.
- Planes de tratamiento nuevos.
- Aplicaciones recomendadas.
- Copias de pruebas de imagen, función pulmonar o de laboratorio si lo solicita el paciente.
Triaje telemático del asma
Requisitos
- Preferencia el paciente por la TM.
- Confianza por parte del médico y del paciente en realizar la consulta por TM.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de <16 años debe estar acompañado por un progenitor o persona responsable.
- Aceptar unas condiciones de legales y de privacidad de datos acorde a la normativa vigente
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
Fase de preparación
Asegurar que el paciente ha entendido el funcionamiento de la aplicación mediante la cual se realiza la videoconsulta o llamada, incluyendo un sencillo tutorial de fácil acceso. Proporcionar una forma sencilla para el paciente para enviar test, informes previos o resultados de pruebas previo a la consulta.
Envío previo de correo electrónico o mensaje de texto en aplicación segura con:
- Fecha y hora de la visita.
- Solicitud de disponer de informe de su médico remitente con motivo de la consulta.
- Solicitud de disponer de informes clínicos, pruebas de imagen y análisis de sangre anteriores que puedan tener relación con el episodio que motiva la consulta actual.
El departamento de alergia deberá disponer de un servicio de mensajería segura para que otros médicos puedan solicitar una visita en cualquier momento.
Consulta telemática
Se dará preferencia en todo caso a sistemas que incluyan videoconferencia, y se deberá ofrecer la videoconferencia en todos los casos como primera opción, dejando la consulta sin video o asíncrona sólo para aquellos casos en que el paciente así lo prefiera y nunca como práctica habitual. Se realizará mediante una plataforma segura que incluyan videoconsultas o por teléfono. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Comenzar siempre la consulta telemática presentándonos. Durante el desarrollo de la consulta se abordarán los mismos aspectos que en la consulta presencial con alguna peculiaridad:
Síntomas actuales compatibles con asma: Se interroga sobre la presencia en los últimos 12 meses de disnea, sibilancias respiratorias, opresión torácica, despertares nocturnos por disnea/tos, períodos de tos prolongada y producción de esputo. Preguntar además sobre la relación de estos síntomas con el esfuerzo, las estaciones y sus transiciones, los cambios de las condiciones ambientales, las infecciones respiratorias y el trabajo.
Antecedentes médicos relevantes: Se evalúa la existencia de crisis de disnea sibilante en la infancia, diagnósticos previos de «asma», uso de inhaladores en el pasado y su posible eficacia, posibles diagnósticos anteriores de enfermedad alérgica, presencia de síntomas nasales crónicos o estacionales, diagnóstico de reflujo gastroesofágico, existencia de obesidad, enfermedades psiquiátricas y otras enfermedades sistémicas relevantes.
Datos epidemiológicos relevantes: Se interroga sobre el consumo actual y pasado de tabaco/vapeo, la ciudad de residencia, el tipo de vivienda, la presencia de mascotas, la existencia de humedad, alfombras y moqueta en el hogar, el tipo y lugar de trabajo y las aficiones.
Pruebas clínicas disponibles: Analizar informes médicos disponibles de médico/especialista/urgencias, análisis de sangre (examinar número de eosinófilos y valores de IgE total/específica) e informes radiológicos.
Tratamiento: Si se considera necesario, instaurar un tratamiento empírico para aliviar los síntomas del paciente o evaluar la respuesta de los síntomas/signos actuales al tratamiento hasta la siguiente consulta.
Solicitud de pruebas complementarias: Solicitar las pruebas complementarias que se consideraren pertinentes (espirometría, radiografía de senos paranasales/tórax, pruebas cutáneas intraepidérmicas, hemograma, valores de IgE total y específica, alfa1-antitripsina, estudio de inmunoglobulinas séricas y actividad del complemento, tests de metacolina y FENO).
Programación de la siguiente visita: Fijar una fecha de consulta presencial para explorar al paciente y evaluar todos los resultados. Esta visita presencial será imprescindible para realizar el diagnóstico o descartar definitivamente el diagnóstico de asma.
La consulta remota debe quedar siempre reflejada en la historia clínica del paciente.
Finalizar siempre la consulta preguntando si queda alguna pregunta por responder.
Aplicaciones y páginas web
de apoyo a la consulta telemática en asma
Todo informe en pacientes asmáticos ha de incluir recursos online útiles para el paciente, en especial aquellos referentes a los niveles de pólenes y uso de inhaladores. Esta información ha de estar en un idioma comprensible para el paciente.
Concentraciones ambientales de pólenes de SEAIC: https://www.polenes.com/home
Concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=screencode.pollenwarndienst&hl=es&gl=US
Alertas sobre concentraciones ambientales de pólenes (aplicación móvil). Descargable en https://play.google.com/store/apps/details?id=alerte.pollen&hl=es&gl=US
Herramienta para el control de los síntomas del asma a través de plataforma internética Control Asmthapp. Disponible en: https://controlasmapp.com/login
Información sobre el clima AEMET: https://www.aemet.es/es
Control de dosis de inhaladores administradas: https://propellerhealth.com
Control de dosis de inhaladores administradas HeroTracker: HeroTracker® Sense a Gold Winner in the InnoPack 2022 China Awards’ | Aptar Digital Health
Control de dosis: Adherium – Adherium
Espirómetro portátil: Respiratory | Aptar Digital Health
Hospital Universitario La Paz II Jornadas Científicas Nacionales de Angioedema
Los próximos días 8 y 9 de febrero de 2024 se celebran las II Jornadas Científicas Nacionales de Angioedema organizadas por el CSUR de angioedema del Hospital La Paz de Madrid.
Aquí os dejamos el programa y toda la info: PROGRAMA II JORNADAS CIENTÍFICAS ANGIOEDEMA HOSPITAL LA PAZ
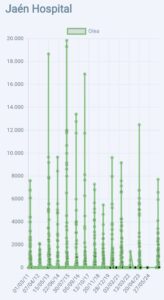
Captador de la semana: Jaén
Toca presentar al Dr. Juan Luis Anguita Carazo, responsable del captador de la red SEAIC localizado en el Hospital Universitario de Jaén, donde el Dr. Anguita junto con el resto de compañeros del servicio realizamos los contajes de pólenes desde el 2011.
Jaén, mar de olivos, alcanzó el record histórico de conteo de polen de olivo diario en mayo del 2015 con 19.840 granos por metro cúbico de aire.
El Dr. Anguita ha realizado para esta ocasión dos interesantes videos donde podréis conocer la historia de este captador así como a todos los compañeros que actualmente colaboran con los contajes.
BASES INMUNOLÓGICAS DE LOS FÁRMACOS BIOLÓGICOS EN ASMA GRAVE
- Asma, una patología inflamatoria
El asma es una de las patologías respiratorias más prevalentes en la actualidad. Se caracteriza por un aumento de la reactividad bronquial y, principalmente, por un componente inflamatorio a este mismo nivel. La prevalencia del asma es muy variable entre países, pero se podría considerar que entre el 5 y 10% de la población padece asma. Dentro de esta población existe un cierto número de pacientes que presentan un asma grave no controlada y que según varios estudios podrían suponer entorno al 4-5% de los mismos [1,2]. Para mejorar la respuesta terapéutica de los pacientes que no controlan bien su asma, han aparecido recientemente diferentes tratamientos biológicos que actúan frente a mecanismos fisiopatológicos específicos de la enfermedad.
En los últimos años se ha avanzado mucho en el estudio de la fisiopatología del asma, se ha mejorado de forma exponencial el conocimiento sobre la base inmunológica del asma. La utilización de diferentes técnicas, como las técnicas de imagen radiológicas de alta precisión, la citometría de flujo para estudiar la citología del esputo, o la transcriptómica que ayuda a identificar diferentes fenotipos moleculares, han supuesto un enorme progreso a la hora de plantear el diagnóstico, la clasificación y sobre todo el tratamiento del asma. Todo este conocimiento ha llevado a clasificar inicialmente al asma en fenotipo de inmunidad Th2 alta y de inmunidad Th2 baja (algo que posteriormente se ha modificado por el término T2, debido que las interleuquinas implicadas no son únicamente producidas por linfocitos Th2, sino que también actúan otras células inflamatorias).
El uso de biomarcadores es el siguiente paso, ayudando a clasificar los pacientes en uno u otro grupo. Para esta clasificación utilizamos principalmente los niveles de IgE sérica y el recuento de eosinófilos en sangre (aunque en ocasiones se puede utilizar también el recuento de eosinófilos en esputo). Según estos biomarcadores, pertenecerán al endotipo T2 alto aquellos pacientes con valores de IgE sérica ≥100 UI/L y recuento de eosinófilos en sangre ≥140 eosinófilos/mm3. Del mismo modo, aquellos pacientes que no cumplan alguno de estos 2 criterios se incluirán en el endotipo T2 bajo. Esta clasificación se puede ir ampliando con diferentes subgrupos en función de la edad de comienzo (temprana o tardía), de la patología asociada (atópica o de características intrínsecas), etc…
Finalmente, es importante hacer un repaso de las principales interleuquinas y moléculas inflamatorias relacionadas con la fisiopatología del asma, puesto que éstas son la mayoría de los casos la diana frente a la que actúan los fármacos biológicos. Las más importantes para el manejo del asma en la actualidad son (Tabla 1):
- IL-4: Favorece el cambio de isotipo de células B, favoreciendo el paso de linfocitos Th0 a Th2, lo que deviene en la producción de IL-4, IL-5, IL-9 e IL-13. Participa también en la síntesis de IgE, la regulación de los receptores de IgE, la migración de los eosinófilos hacía el tejido bronquial y alveolar, así como la producción de moco a través de la activación de mastocitos y basófilos. La IL-4 ejerce su efecto por interacción con un receptor de superficie específico presente en los linfocitos T [4].
- IL-5: Fundamental para el desarrollo, activación y migración de los eosinófilos. Se ha observado que ratones en los que existía una deficiencia del gen de la IL-5 hay una respuesta eosinofílica reducida frente a alérgenos [5]. La IL-5 ejerce su efecto por interacción con receptor formado por 2 subunidades: una cadena α exclusiva para la IL-5 y una cadena β común con los receptores de la IL-3 y del GM-CSF [6].
- IL-13: Comparte muchas características estructurales y formales con la IL-4 (con la que tiene una homología del 25%). Debido a ello la IL-4 puede interactuar tanto con su receptor específico como con el receptor de IL-13. Es segregada por linfocitos Th1 y Th2, así como por basófilos y mastocitos, por lo que no es una molécula Th2 específica. Sus acciones se solapan en gran parte con las de IL-4, como por ejemplo el reclutamiento y activación de eosinófilos. Puede relacionarse también con el proceso fibrótico asociado al asma. Finalmente actúa de forma importante en la producción de moco, gracias a la metaplasia de células mucosas caliciformes [7]. El receptor de la IL-13 consta de dos cadenas polipépticas, la IL-4α y la IL-13Rα1.
- IL-17: Promueve la activación de macrófagos y neutrófilos y favorece la liberación de otras citoquinas.
- TSLP: Se trata de una proteína perteneciente al grupo de las llamadas “alarminas” junto con IL-25 e IL-33. Su actividad incrementa la presencia de eosinófilos, los niveles de IgE y la hiperrespuesta bronquial. TSLP ejerce su función por interacción con un complejo de alta afinidad compuesto por el receptor de TSLP y el receptor IL-7 Rα [8].
- Prostaglandina D2: Ayuda al reclutamiento de células Th2 en la vía respiratoria.
| Tabla 1. Moléculas más relevantes implicadas en el proceso inflamatoriodel asma |
| Quimiocinas. Fundamentalmente expresadas por las células epiteliales, son importantes en el reclutamiento de las células inflamatorias en la vía aérea. |
| Cisteinil leucotrienos. Potentes broncoconstrictores liberados por mastocitos y eosinófilos. |
| Citocinas. Dirigen y modifican la respuesta inflamatoria en el asma y determinan su gravedad:
– IL-1 y TNFα: Amplifican la respuesta inflamatoria. – GM-GSF: Prolongan la supervivencia de los eosinófilos en la vía aérea. Citocinas derivadas del epitelio: – IL-33: Promueve las propiedades inflamatorias proalérgicas de las células CD4 y actúa como quimioatrayente de las células Th2. – IL-25: Implicada en la inflamación eosinofílica, en la remodelación y en la hiperreactividad bronquial (esta última más discutida). – TSLP: Induce eosinofilia, aumenta el nivel de IgE, la hiperrespuesta y el remodelado de la vía aérea. – IL-4: importante para la diferenciación de célulasTh2, el aumento de la secreción de moco y la síntesis deIgE. – IL-5: necesaria para la diferenciación y supervivencia de los eosinófilos. – IL-13: importante para la síntesis de la IgE y la metaplasia de las células mucosas. |
| Histamina. Liberada por los mastocitos, contribuye a la broncoconstricción y la respuesta inflamatoria. |
| Óxido nítrico. Potente vasodilatador producido predominantemente en las células epiteliales por la enzima óxido nítrico sintetasa inducible. |
| Prostaglandina D2. Broncoconstrictor derivado fundamentalmente de los mastocitos, está implicada en el reclutamiento de células Th2 en las vías respiratorias. |
| GM-GSF: factor estimulante de colonias de granulocitos y macrófagos, TNF: factor de necrosistumoral. |
Tabla 1: Modificado de GEMA 5.3 [3].
- Fármacos biológicos para el tratamiento del asma grave
En los últimos años han surgido una serie de fármacos que tratan de ayudar a controlar el asma en aquellos pacientes en los que no se consigue de la forma habitual. El tratamiento habitual del paciente asmático va encaminado a conseguir el control de la sintomatología, a prevenir las exacerbaciones y a prevenir la evolución a la obstrucción crónica del flujo aéreo. Este tratamiento se basa principalmente en la utilización de corticoesteroides inhalados (CSI), que puede ir asociada al uso de agonistas adrenérgicos β2 de corta (SABA) o larga duración (LABA). En aquellos pacientes en los que esta medicación no es suficiente (y que podían suponer hasta el 4-5% de los asmáticos, como ya hemos mencionado), solemos encontrar reagudizaciones e ingresos hospitalarios, así como el uso de corticoesteroides orales (CSO), por lo que nos referimos a ellos como pacientes con asma grave no controlada. Es en este grupo de pacientes en los que ha surgido la necesidad de utilizar estos nuevos fármacos biológicos, que van dirigidos frente a mecanismos fisiopatológicos específicos de la enfermedad.
A continuación, procedemos a realizar un breve resumen de los fármacos biológicos disponibles en la actualidad, que incluye sus principales características, tanto clínicas como farmacológicas. Se incluye al final de esta publicación el enlace a las fichas técnicas de todos los fármacos disponibles:
- Omalizumab: Fue el primer fármaco en ser comercializado para el tratamiento del asma grave, en este caso de origen alérgico. Se trata de un anticuerpo monoclonal recombinante (IgG1 kappa) que se une a la IgE libre, impidiendo que ésta se una a los receptores FcεRI de alta afinidad reduciendo así la cantidad de IgE libre e impidiendo que ésta realice su acción sobre las células diana. Su uso está autorizado para pacientes pediátricos con edades de 6 a 12 años, adolescentes y adultos, con valores de IgE en un rango entre 30 y 1500 UI/ml. Es un fármaco que se ha demostrado útil en la reducción de exacerbaciones asmáticas.
- Mepolizumab: Se trata de un fármaco antagonista de IL-5. Mepolizumab se une selectivamente y con elevada especificidad y afinidad a la IL5, impidiendo su unión a la cadena α del receptor de la interleucina 5 (IL-5Rα). De este modo, impide las acciones de la IL-5 sobre el ciclo biológico de los eosinófilos, lo que da lugar a una reducción en su producción y supervivencia. Se trata de un fármaco subcutáneo, cuyo uso está indicado para el tratamiento del asma eosinofílica severa (≥300 eosinófios por μL). Ha demostrado una clara mejoría del número de exacerbaciones y de los síntomas asociados del mismo, así como una leve mejoría del FEV1 y del uso de corticoesteroides.
- Reslizumab: Se trata de un fármaco antagonista de IL-5. Tiene un mecanismo de acción similar al Mepolizumab, difiriendo principalmente en su vía de administración, que en este caso es intavenosa.
- Benralizumab: A diferencia de mepolizumab y del reslizumab, benralizumab es un anticuerpo monoclonal humanizado IgG1 dirigido a la subunidad α del receptor de IL-5. Este receptor se expresa de forma específica en la superficie de eosinófilos y basófilos. Benralizumab es capaz de inhibir la activación de los eosinófilos, produciendo una depleción rápida y casi completa de los mismos por un mecanismo de citotoxicidad mediado por células NK.
- Dupilumab: En este caso, nos encontramos ante un anticuerpo monoclonal IgG4 que inhibe la vía inflamatoria mediante el bloqueo de forma específica de la subunidad α del receptor IL-4R. Como ya hemos mencionado previamente, IL-4R es un receptor sobre el que pueden actuar tanto IL4 como IL 13 y el bloqueo se produce en los receptores de tipo 1 y 2. El receptor tipo 1 se encuentra presente en linfocitos B y T, monocitos, eosinófilos y fibroblastos, mientras que el tipo 2 se encuentra presente en monocitos, fibroblastos, eosinófilos, células epiteliales y células de músculo liso. IL-4 se une a los receptores tipo 1 y 2, mientras que IL-13 se une a los receptores tipo 2. Dupilumab está indicado en el tratamiento del asma grave en niños a partir de 6 años, adolescentes y adultos de endotipo T2, especialmente en aquellos con fenotipo T2 alto. El uso de Dupilumab ha demostrado mejoría respecto al número de exacerbaciones, capacidad pulmonar así como, en menor grado, en el uso de corticoesteroides orales.
- Tezepelumab: El último fármaco que ha sido comercializado para el tratamiento del asma grave. El tezepelumab es un anticuerpo monoclonal (IgG2λ) dirigido contra la linfopoyetina estromal tímica (TSLP) impidiendo su interacción con el receptor heterodimérico de TSLP. El bloqueo de TSLP con tezepelumab reduce un amplio espectro de biomarcadores y citoquinas asociados con la inflamación de las vías respiratorias (p. ej. eosinófilos en sangre, eosinófilos de la submucosa de las vías respiratorias, IgE, FeNO, IL-5 e IL-13); sin embargo, el mecanismo de acción de tezepelumab en asma no se ha establecido definitivamente. Tezepelumab está indicado como tratamiento de mantenimiento adicional en adultos y adolescentes a partir de 12 años con asma grave. Ha demostrado la reducción de exacerbaciones, tanto si se definen como uso de corticoides orales como si precisan atención hospitalaria. También ha demostrado mejorar la función pulmonar y la percepción de la calidad de vida.
El desarrollo de nuevos fármacos biológicos se encuentra ahora en pleno proceso de expansión, por lo que es muy probable que en los próximos años podamos hablar de multitud de nuevos fármacos (algunos de ellos ya en pleno desarrollo). Del mismo modo, el conocimiento cada vez más profundo de la base inmunológica de la patología asmática, hace pensar que nuevas vías y nuevos enfoques de tratamiento se abrirán paso en el futuro. Estaremos atentos a todo ello y lo analizaremos cuando llegue ese momento.
BIBLIOGRAFÍA:
- Quirce S., Plaza V., Picado C., Vennera C., Casafont J. Prevalence of uncontrolled severe persistent asthma in pneumology and allergy hospital unitis in Spain. J Investig Allergol Clin Immunol. 2011;21(6):466–471.
- Domingo Ribas C., Sogo Sagardia A., Prina E., Sicras Mainar A., Sicras Navarro A., Engroba Teijeiro C. Late Breaking Abstract – Prevalence, characterization and costs of severe asthma in Spain (BRAVO 1) Eur Respir J. 2020;56(Suppl 64):4639.
- GEMA 5.3. Guía Española para el Manejo del Asma. 2023. Disponible en: https://www.gemasma.com/
- Izuhara K, Shirakawa T. Signal transduction via interleukin-4 receptor and its correlation with atopy. Int J Mol Med 1999; 3: 3-10.
- Greenfeder S, Umland SP, Cuss FM et al. The role of interleukin-5 in allergic eosinophilic disease. Respir Res 2001; 2: 71-79.
- Tavernier J, Devos R, Cornelis S, Tuypens T, van der Heyden J, Fiers W, Plaetinick G. A human high affinitiy interleukin-5 receptor (IL5R) is composed of an IL5 specific α chain and a β chain shared with the receptor for GM-CSF. Cell 1991; 66: 1175-1184.
- Tomkinson A, Duez C, Cieslewicz G et al. A murine Il-4 receptor antagonist that inhibits IL-4 and IL-13 induced responses prevents antigen induced airways eosinophilia and airway hiprresponsiveness. J Immunol 2001; 166: 5792-5800.
- Bagnasco D, De Ferrari L, Bondi B, Candeliere MG, Mincarini M, Riccio AM, Braido F. Thymic Stromal Lymphopoietin and Tezepelumab in Airway Diseases: From Physiological Role to Target Therapy. Int J Mol Sci. 2024 May 29;25(11):5972.
FICHAS TÉCNICAS:
- Omalizumab: https://cima.aemps.es/cima/dochtml/ft/05319008/FT_05319008.html
- Mepolizumab: https://cima.aemps.es/cima/dochtml/ft/1151043001/FT_1151043001.html
- Reslizumab: https://cima.aemps.es/cima/dochtml/ft/1161125001/FichaTecnica_1161125001.html
- Benralizumab: https://cima.aemps.es/cima/dochtml/ft/1171252001/FT_1171252001.html
- Dupilumab: https://cima.aemps.es/cima/dochtml/ft/1171229006/FT_1171229006.html
- Tezepelumab: https://cima.aemps.es/cima/dochtml/ft/1221677001/FT_1221677001.html
Contratos de Investigación Avanzada Fundación BBVA y Hospital Clínic Barcelona
Estimad@s soci@s:
Os hacemos partícipes de la convocatoria de los Contratos de Investigación Avanzada Joan Rodés-Josep Baselga que convocan la Fundación BBVA y el Hospital Clínic Barcelona, destinados a especialistas de las Ciencias de la Salud, con experiencia en investigación, que deseen profundizar su especialización científica mediante el desarrollo de un proyecto específico relacionado con las líneas estratégicas de investigación del Campus Clínic.
Podéis obtener información más detallada en el siguiente enlace de la web de la Fundación BBVA.
Anafilaxia a carne de cocodrilo: reactividad cruzada por parvalbuminas
La carne de cocodrilo se consume fundamentalmente en el sur de Estados Unidos y en Australia, en España se considera una carne exótica pero con frecuencia la podemos encontrar en restaurantes y mercados. La carne de cocodrilo tiene una buena proporción proteína/grasa, motivo por el que es una fuente muy saludable de alimento. La prevalencia de alergia a este alimento es desconocida, sin embargo en el último año se han publicado dos artículos de alergia a este reptil en dos niños que nunca lo habían consumido previamente.
Severe anaphylaxis due to crocodile-meat allergy exhibiting wide cross-reactivity with fish allergens. Haroun-Díaz E, Blanca-López N, et al. J Allergy Clin Immunol Pract. 2017 Sep 8. pii: S2213-2198(17)30540-8. doi: 10.1016/j.jaip.2017.07.015 Anaphylactic Reactions to Novel Foods: Case Report of a Child With Severe Crocodile Meat Allergy. Ballardini N, Nopp A ,et al. Pediatrics. 2017;139(4): e2016140.
En el primero de los artículos se trataba de un niño de 9 años, con antecedentes de dermatitis atópica y alergia a pescado blanco diagnosticado a los 19 meses de edad. A los pocos minutos de la ingesta de un trozo de hamburguesa de carne de cocodrilo comienza a presentar prurito oral intenso, eritema perioral, habones generalizados y disnea. Acudieron a urgencias donde se le trata con adrenalina, antihistamínico y corticoide con resolución completa del cuadro en 6 horas. En el segundo artículo se trataba de un niño de 13 años, con antecedentes personales de alergia a aves de corral (pollo y pavo) diagnosticado a los 5 años de edad. De manera inmediata a la ingesta de un trozo de carne de cocodrilo el niño presenta prurito oral y faríngeo, habones en cara, conjuntivitis, angioedema palpebral y dificultad respiratoria con opresión torácica. En el domicilio se le administra adrenalina intramuscular y b2-agonistas inhalados acudiendo a urgencias donde no se evidencia broncoespasmo pero si disnea intensa, con resolución del cuadro en 4 horas sin reaparición de la sintomatología. El estudio alergológico realizado confirmó en ambos casos la alergia a la carne de cocodrilo. En el primer caso, el niño es diagnosticado mediante prueba cutánea: prick positivo con extracto de carne cruda (10x7mm) y con extracto de carne cocinada (6x6mm). Se realizó prick-prick con alimento fresco con resultado positivo con carne cruda (12×12 mm) y con carne cocinada (6×6 mm) y una IgE específica a parvalbúmina de pescado positiva (rGad C1: 24.6 KU/L).
En el segundo caso, el niño es diagnosticado mediante determinación de IgE específica a carne de cocodrilo (6 KUA/L) y mediante test de activación de basófilos. En ámbos pacientes se descartó alergia a otros componentes de la carne de cocodrilo mediante administración controlada (mezcla de ajo, cebolla, arroz, patata y especias) en el primer caso, y mediante estudio de DNA y de proteínas de pollo o pavo en el segundo caso. Para tratar de demostrar la proteína causante de la reacción alérgica en el primer artículo se realiza un IgE Immunoblotting con el suero del paciente obteniéndose una banda de entre 10-14 KDa en el extracto realizado con carne cruda de cocodrilo. Mediante SDS-.PAGE se determina que se trata de una banda de 11 KDa que tras ser analizada mediante proteómica se detectan en esa banda péptidos que contienen la misma secuencia que otros péptidos de otras parvalbúminas (rana, aves, peces y caimán). Al realizar un IgE immunoblotting con el suero del paciente y extractos de merluza y bacalao se obtiene también una banda de entre 10-14 KDa. Este mismo perfil de inmunoglobulina se detecta en este extracto con antisuero de conejo frente a la parvalbúmina de sardina, revelando que es la parvalbúmina el origen de la banda descrita. Se realiza un SDS-PAGE inmunoblotting inhibición utilizando carne cruda de cocodrilo en la fase sólida, observándose una inhibición completa cuando se incuba con extracto de carne cruda de cocodrilo, con extracto de carne cocinada de cocodrilo, así como con extractos de merluza y bacalao.
En el segundo artículo se realiza un IgE immunoblotting con el suero del paciente y extracto de carne cruda de cocodrilo obteniéndose una banda de entre 18-50 KDa; un IgE immunoblotting con carne cocinada de cocodrilo obteniéndose una única banda de 14 KDa y un IgE immunoblotting con carne de pollo obteniéndose 3 bandas: 14 KDa, 19-22 KDa y de 30 KDa. La preincubación con el extracto de cocodrilo no inhibió completamente la unión de la IgE a los alérgenos del pollo, y si se inhibió completamente cuando se preincubó con extracto de pollo. Finalmente, dado que la carne de pollo se consume preferiblemente cocinada se realizó un immunoblotting con un extracto de carne de pollo cocinado observándose que la IgE del suero reconocía una única banda de 14 KDa. Se confirmó que la banda de 14 KDa era una parvalbúmina al emplear un anticuerpo antiparvalbúmina. La secuencia de aminoácidos reveló un 94% de homología entre la parvalbúmina de cocodrilo y la de pollo. En el primer artículo descrito se demuestra la reactividad cruzada entre parvalbúmina de pescados y de carne de cocodrilo, mientras que en el segundo artículo se demuestra la reactividad cruzada entre carne de pollo y la parvalbúmina de la carne de cocodrilo. El primer paciente tolera bien la ingesta de carne de aves y el segundo niño toleraba la ingesta de pescados. Las parvalbúminas son proteínas ácidas de bajo peso molecular ligadoras de calcio, presentes en animales vertebrados. Resisten tanto la digestión enzimática como la exposición al calor, por lo que producen reacciones incluso con el alimento cocinado.
Las parvalbúminas son las responsables de la reactividad cruzada entre especies de pescado, siendo mayor en las especies taxonómicamente más cercanas (como la merluza y el bacalao que pertenecen al orden Gadiformes o entre el lenguado, gallo, rodaballo del orden Pleuronectiformes). Se ha descrito reactividad cruzada entre parvalbúminas de pescado y de rana y entre pescado y carne de pollo.
Nunca antes se había descrito la reactividad cruzada con carne de cocodrilo. En el primer niño que había presentado reacciones alérgicas con varios pescados, la presencia de IgE específica a parvalbúmina y la inhibición completa sugiere que la parvalbumina de pescado es el alérgeno responsable de la sensibilización primaria. En el segundo caso los autores concluyen que no es posible determinar si la sensibilización primaria fue por la carne de pollo o por la de pavo, pero que debido a que la alfa-parvalbúmina es idéntica en ambas carnes deben ser especies muy cercanas filogenéticamente.
La importancia de estos hallazgos son de especial interés dado que en ámbos casos los niños presentaron una reacción anafiláctica la primera ocasión que probaban la carne de cocodrilo. El hecho de que ocurrió con pequeña cantidad de carne de cocodrilo pone de relevancia su alto potencial alergénico, no descrito previamente.
La accesibilidad a este tipo de carnes exóticas tanto en restaurantes como en mercados, asociado a la posibilidad de viajes al extranjero donde este tipo de carnes son con frecuencia consumidas, hace que debamos aconsejar a nuestros pacientes alérgicos a pescados y/o carne de aves de corral evitar la toma de carne de cocodrilo (y por ende de otros reptiles) hasta que se confirme su tolerancia en los Servicios de Alergia por un alergólogo.
Autor: Francisco Javier Ruano Perez. Medico Adjunto Servicio de Alergia Hospital Universitario Infanta Leonor
Andalucía
Andalucía
Centros con actividad asistencial pública en Alergología
Almería
Hospital Torrecárdenas
- http://www.juntadeandalucia.es/servicioandaluzdesalud/htorrecardenas
- Paraje Torrecárdenas, s/n. 04009 Almería
- 950016000
Cádiz
Hospital de Jerez
- http://www.hospitaldejerez.com
- Ronda de Circunvalación, s/n. 11407 Jerez de la Frontera
- 950032000
Hospital de La Línea de La Concepción
- Avda. Menéndez Pelayo, 102. 11300 La Línea de la Concepcíón
- 956026500
Hospital Punta de Europa
- Ctra. de Getares, s/n. 11207 Algeciras
- 956025000
Hospital Universitario Puerta del Mar
- http://www.juntadeandalucia.es/servicioandaluzdesalud/hpm/
- Avda. Ana de Viya, 21. 11009 Cádiz
- 956 002100
Córdoba
Hospital Universitario Reina Sofía
Granada
Hospital Universitario San Cecilio
- http://www.juntadeandalucia.es/servicioandaluzdesalud/hsc/
- Avda. del Dr. Oloriz, 16. 18012 Granada
- 958023000
Huelva
Hospital Juan Ramón Jiménez
- Ronda Exterior Norte, s/n. 21005 Huelva
- 959201000
Jaén
Complejo Hospitalario de Jaén
- http://www.juntadeandalucia.es/servicioandaluzdesalud/chj/
- Avda. del Ejército Español, 10. 23007 Jaén
- 953008000
Málaga
Hospital Regional Universitario Carlos Haya
- http://www.hospitalregionaldemalaga.es/
- Avda. Carlos Haya s/n. 29010 Málaga
- 951291154
Sevilla
Hospital El Tomillar
- Ctra. de Alcalá-Dos Hermanas, km 6. 41700 Dos Hermanas
- 955016000
Hospital Universitario Virgen del Rocío
- http://www.huvr.es
- Avda. Manuel Siurot, s/n. 41013 Sevilla
- 955012000
Hospital Universitario Virgen Macarena
- http://www.hospital-macarena.com/
- Avda. Doctor Fedriani, 3. 41009 Sevilla
- 955008000
Hospital Virgen de Valme
- Ctra. Cádiz, km 548,9. 41014 Sevilla
- 955015000
Seminario web Asma y Covid-19
El próximo 6 de mayo tendrá lugar el seminario web «Asma y COVID-19», convocado por la Cátedra INSPIRA-UAB, en colaboración con Fundación Catalana de Pneumología y GSK. Se podrá acceder a través de este enlace.
Premios Nacionales Fundación SEAIC
Estimados socios:
Uno de los objetivos de la candidatura que presido es incrementar la percepción de la Alergología como una importante disciplina científica. Con esta finalidad, tenemos planificadas diversas acciones, de las que os iremos dando cuenta de modo progresivo.
Una de estas acciones es la creación de unos premios que reconozcan las aportaciones realizadas por miembros de la SEAIC en el ámbito de la Alergología, tanto en su vertiente investigadora, clínica y básica, como docente.
En este sentido, la Junta Directiva ha realizado dos acciones. La primera ha sido la constitución de la Junta Consultiva, formada por los expresidentes de la Sociedad, y contemplada en los Estatutos de la SEAIC. La segunda ha sido instituir los Premios Nacionales Fundación SEAIC, cuyo reglamento ha sido elaborado por la Junta Consultiva y ratificado por la Junta Directiva de la Sociedad.
Estos premios tienen la siguiente denominación:
PREMIO NACIONAL FUNDACIÓN SEAIC “TRAYECTORIA PROFESIONAL EN DOCENCIA DE LA ALERGOLOGÍA”.
PREMIO NACIONAL FUNDACIÓN SEAIC “TRAYECTORIA PROFESIONAL EN INVESTIGACIÓN EN ALERGOLOGÍA”.
El primero de ellos será de carácter bienal y el segundo de carácter anual. Ambos están dotados con 10 000 €, una medalla y una insignia y se entregarán durante el Congreso o Simposio de la Sociedad.
Es para mí y para toda la Junta Directiva un placer poder enviaros la primera convocatoria de estos premios.
Recibid un afectuoso saludo.
Ignacio J Dávila González
Presidente de la SEAIC
PUBLICACIONES recomendadas por el Comité de Asma SEAIC
- COVID-19 Course in Allergic Asthma Patients: A Spanish Cohort Analysis. 2022. Revista JAA. https://bit.ly/3vf7IfO
- Statement of the Spanish Society of Allergology and Clinical Immunology on Provocation Tests With Aspirin/Nonsteroidal Anti-inflammatory Drugs. 2021. Revista JIACI. https://bit.ly/3t6k47j
- Severe Asthma Units Accredited by Spanish Society of Allergology and Clinical Immunology (SEAIC). Experience and Future. 2021. https://bit.ly/3LY3RJZ
- Recomendaciones de derivación del paciente adulto con crisis de asma desde el servicio de urgencias. 2020. Revista SEMUE. https://bit.ly/35lOLxd
- Características del asma alérgica estacional. 2020. Revista JIACI. https://bit.ly/3hdwJQv
- El manejo del asma como enfermedad inflamatoria crónica y problema sanitario global: documento de posicionamiento de las sociedades científicas. 2020. Revista MF SEMERGEN. https://bit.ly/3p9rqFV
- Upper and Lower Airways Functional Examination in Asthma and Respiratory Allergic Deseases. Considerations in the SARS-CoV-2 Post-Pandemic Situation. 2021. Revista JIACI. https://bit.ly/3IjKuJm
Factores de riesgo para el desarrollo de asma en la edad escolar
Durante los últimos años, el estudio de los factores de riesgo que pueden influir en el desarrollo del asma ha sido un tema candente en esta enfermedad. No obstante, si hacemos una revisión exhaustiva de la literatura, los trabajos publicados hasta el momento sobre este tema en población pediátrica de nuestra área geográfica, son escasos. Es por este motivo, que desde la Unidad de Alergología Pediátrica del Hospital Universitario Vall d’Hebron, decidimos diseñar un estudio caso-control para determinar aquellos factores que podían influir en el desarrollo y la gravedad del asma. El trabajo ha sido recientemente publicado en la revista “Pediatria Catalana” (revista de libre acceso). A continuación expondré brevemente el contenido del artículo:
Los avances médicos durante las últimas décadas han permitido mejorar la clasificación etiopatogénica y el manejo clínico del asma. Pero a pesar de esto, su incidencia ha seguido en aumento, sobre todo en los países industrializados y en vías de desarrollo, convirtiéndose en un desafío médico mundial. Es obvio que un incremento de prevalencia en poblaciones genéticamente estables ha de ser consecuencia de cambios medioambientales. Por todo ello es necesario conocer aquellos factores que puedan influir en la patogenia de la enfermedad y desarrollar estrategias preventivas. De este modo, el objetivo del estudio presentado fue valorar la influencia de factores de riesgo conocidos del asma y su gravedad en una población pediátrica del área mediterránea, mediante un estudio caso-control.
Se incluyeron 107 pacientes asmáticos de edad media 9 años y predominio masculino [62,6% (n=67)] y 32 controles sanos de edad media 10 años y predominio también masculino [59,3% (n=19)]. El rango de edad fue entre 4 y 14 años en ambos grupos. Respecto a los resultados, destacar que no se encontraron asociaciones estadísticamente significativas entre el género, la edad o la gravedad del asma; pero sí que se objetivó que las edades de entre cinco y seis años fueron las que mostraron un mayor porcentaje de asma persistente.
La comparación de los factores de riesgo de desarrollo de asma con el grupo control mostró como única diferencia estadísticamente significativa el antecedente de sibilantes recurrentes los primeros 3 años de vida (p<0,001). También se objetivó una asociación estadísticamente significativa entre el asma persistente moderada o grave y los antecedentes de sibilantes recurrentes los primeros 3 años de vida (p<0,001), antecedentes de bronquiolitis por Virus Respiratorio Sincitial (VRS) (p<0,05) y antecedentes de criterios del Índice Predictivo de Asma (API) positivos (p<0,001). Estos resultados están en conjunción con otros trabajos publicados recientemente en los que relacionan las bronquiolitis y los sibilantes recurrentes el primer año de vida con estilos de vida modificables, como tener hermanos en edad escolar e ir a la guardería, del mismo modo que la guía Global Initiative for Asthma (GINA) sugiere que un niño con episodios de sibilantes recurrentes, de mayor duración e inducidos por el ejercicio, tienen una mayor probabilidad de tener asma. No obstante, estos datos contrastarían con algunos estudios publicados previamente que habían identificado las infecciones de repetición no específicas en la primera infancia como factor protector del asma.
Otro dato importante a considerar en este estudio es el peor control de la enfermedad en población asmática de 5-7 años, hecho que podría estar relacionado con una mayor repercusión de las infecciones víricas a esta edad. Del mismo modo, la sensibilización a ácaros del polvo y a epitelios se asoció también a un mal control de la enfermedad y la sensibilización a esporas de hongos se asoció a una forma más grave de asma (p<0,05). En conclusión, se debe prestar una especial atención a los niños con asma en edad escolar y antecedentes de bronquiolitis por VRS, sibilantes de repetición los tres primeros años de vida y a aquellos con sensibilización a esporas de hongos, ya que pueden presentar una forma más grave de asma que precise un seguimiento más estrecho y tratamiento más intenso.
Encontrarán el resumen del artículo en tres idiomas (catalán, español e inglés). El artículo original está íntegramente escrito en lengua catalana. Por este motivo y dada la relevancia de los datos que contiene para todos los profesionales especialistas que se dedican al campo de la alergia y el asma pediátricas y, como autora de correspondencia del mismo, he creído oportuno, hacer una traducción del artículo a lengua española para que pueda llegar a un mayor número de profesionales de la salud. Deseo pues que puedan sacar el máximo partido posible a la lectura de este artículo, desarrollado en población escolar del área del mediterránea, y, por tanto, extrapolable a buena parte de nuestro territorio.
Dra. Teresa Garriga Baraut, MD, PhD
Miembro del Comité de Alergia Infantil (CAI) de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC). Facultativa Especialista Adjunta | Servicio de Pediatría/Sección de Alergia Pediátrica, Pneumología Pediátrica y Fibrosis quística/ Unidad de Alergología Pediátrica. Hospital Universitari Vall d’Hebron. Investigadora del grupo de investigación «Crecimiento y Desarrollo» VHIR Vall d’Hebron.
Historia de la SEAIC
La creación de la Sociedad Española de Alergia y la SEAIC
El 16 de noviembre de 1948, por acuerdo unánime de los Doctores Jiménez Díaz, Lahoz Marqués y Farrerons Co, se constituye la «Sociedad Española de Alergia» (SEA), siendo por tanto una de las sociedades médicas más antiguas de las que existen en España.
En 1974, bajo la presencia del Doctor Ortíz Masiloréns, la Sociedad Española de Alergia modifica su denominación por la de «Sociedad Española de Alergia e Inmunología Clínica». En 1975 se cera la Secretaría Técnica de la SEAIC, bajo el patrocinio de Laboratorios Leti, con sede en Barcelona. A partir de 1982 se adopta la denominación actual: «Sociedad Española de ALergología e Inmunología Clínica» (SEAIC).
La incorporación de los términos «Alergología» e «Inmunología Clínica» a la denominación actual de la SEAIC no fue una decisión baladí. Cambiar la denominación de Alergia por Alergología supuso darle el carácter científico a la especialidad que el vocablo logos («estudio, conocimiento») implica. De tal forma que Alergología incluye no solamente el aspecto meramente asistencial por el que se interpreta «Alergia», sino también todos los aspectos científicos, tanto de formación como de investigación básica y clínica. Y dado que nuestra especialidad, la Alergología, está íntimamente imbricada con el sistema inmunitario y muchas de las enfermedades alérgicas que aborda están claramente asociadas con otros desórdenes de dicho sistema, cobraba sentido incorporar la Inmunología Clínica a nuestra denominación. De esta forma, la SEAIC pasó a ser la «casa» de todo un conjunto de profesionales sanitarios, tanto médicos alergólogos, como especialistas de otras áreas relacionadas, enfermeros, investigadores clínicos y básicos con un interés por el estudio de las enfermedades alérgicas y su curación o, cuanto menos, de la mejoría de la calidad de vida de las personas que las padecen.
Congresos, simposios y talleres
En 1949, un año después de su fundación, la Sociedad celebró el primer congreso Nacional de Alergia en el Hospital Provincial de Madrid (actual Centro de Arte Reina Sofía). A partir de entonces se han celebrado congresos nacionales cada tres o cuatro años. A partir de 1978 la periodicidad pasa a ser bienal.
Actualmente de forma anual se celebran Congresos y Simposios (de forma consecutiva) para que todos los alergólogos puedan actualizarse en esta especialidad.
Organización de la Sociedad
Desde los comienzos de su actividad científica, en el seno de la SEAIC se han constituido diversos grupos de trabajo con el objetivo inicial de establecer unos criterios científicos sobre los aspectos de la especialidad que así lo requerían.
Las primeras comisiones fueron: Alergia laboral y Terminología (1959); Alergia Infantil (1970); Docencia, Estandarización de alérgenos, Ética, Mapa polínico, Medicamentos y Aditivos, Ponencias y Bibliografía (1978). En la actualidad existen diferentes comités, especializados en diferentes enfermedades alérgicas.
Primera publicación de la SEAIC: Journal of Investigational Allergology and Clinical Immunology
La primera publicación periódica oficial de la Sociedad Española de Alergia fue la revista “Allergologia et Immunopathologia”. Desde el año 1986 hasta finales de 2005 el órgano de expresión de la SEAIC fue la «Revista Española de Alergología e Inmunología Clínica».
A partir de enero de 2006 la revista oficial de la SEAIC recibe el nombre de Journal of Investigational Allergology and Clinical Immunology, indexada en Medline/Medlars, Current Contents y Excerpta Medica.
Hito de la SEAIC: Tratado de Alergología e Inmunología Clínica
La SEAIC ha promovido también la publicación de tratados médicos. Entre 1986 y 1995 se publicaron los siete tomos del «Tratado de Alergología e Inmunología Clínica», un exhaustivo trabajo en el que participaron numerosos especialistas de reconocido prestigio.
En 2007 se publicó un nuevo tratado de dos tomos, editado por los Profesores Peláez Hernández y Dávila González, con importantes actualizaciones sobre los conocimientos hasta el momento disponibles.
Última edición: 29/04/2011
—————————————–
Seminario web derivación de pacientes con Asma
El próximo 30 de septiembre a las 18:30 horas, tendrá lugar el seminario web «Recomendaciones de derivación del paciente adulto con crisis de asma desde el servicio de Urgencias», organizado por SEAIC, SEPAR y SEMES. Se podrá acceder a través de https://www.semes.org/