resultados de la búsqueda: asma/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/cme-jiaci
CÓMO ENFRENTARSE A UNA EPIDEMIA DE BRONQUIOLITIS Y EL ASMA INFANTIL.
Hemos superado una pandemia en los últimos años de un virus respiratorio que nos ha traído de cabeza y cuando estábamos “descuidados” nos encontramos con que nuestros niños ahora están “en peligro”. ¿Es así?, ¿nos debemos preocupar los padres/madres? ¿Y si nuestros hijos tienen asma?, ¿hay algo que podamos hacer?
Tenemos las UCI pediátricas y los servicios de urgencia saturados con casos de esta enfermedad respiratoria. Se ha estimado que hasta un 40% más que en años anteriores a la pandemia. Entonces: ¿Qué debemos saber?, ¿podemos prevenir esta infección? ¿Si nuestro hijo/a tiene asma, debemos tener especial precaución?
Esto era algo que podíamos prever, pues hemos pasado 2 años en los que los niños han estado con medidas de aislamiento estrictas que han ido desapareciendo, tales como mascarillas y la distancia social, han estado menos expuestos a virus y ahora, se enfrentan de nuevo a los virus típicos de estas fechas: la bronquiolitis, que aunque es una enfermedad epidémica y por tanto, todos los años hay muchos casos, este año parece que se están detectando con mayor frecuencia; la gripe, que se trata de otra enfermedad epidémica y se puede solapar con la anterior y además la Covid-19. Y los 3, pueden solaparse y darse en la misma época.
La bronquiolitis es una enfermedad de la vía respiratoria inferior que suele darse en menores de 2 años y que es causada fundamentalmente por el virus respiratorio sincitial (VRS) aunque también pueden influir otros virus respiratorios. Las pequeñas vías respiratorias bajas llamadas bronquios y bronquiolos se inflaman debido a esta infección, se llenan de moco y esto causa dificultad respiratoria. Suele ocurrir en los meses de invierno pero también puede tener un pico en los meses de primavera. Llamamos “bronquiolitis” al primer episodio y el resto ya serían episodios de “bronquitis”.
Lo primero que debemos saber es que no debemos alarmarnos a priori. Nos preocuparían sobre todo los niño/as más pequeñitos, fundamentalmente entre 2 y 6 meses o aquellos con algún factor de riesgo (inmunodeprimidos, prematuros, enfermedades cardiológicas, asma no controlada…) pero debemos ser conscientes, que aunque no existe un tratamiento específico, podemos tomar ciertas medidas para “prevenir” o tratar de la forma más adecuada. Generalmente en niños mayores y adultos, el cuadro suele pasarse como un simple cuadro catarral leve con mucosidad.
Ya que no existe un tratamiento específico, pues sobre todo en lactantes muy pequeños, los broncodilatadores no son eficaces, y no se trata con antibióticos, puede ser que estos niños precisen de oxigenoterapia y tengan que acudir a urgencias y que ingresar en el hospital. De ahí el “colapso” de urgencias y la atención hospitalaria. La buena noticia es que recientemente la Comisión Europea acaba de aprobar un anticuerpo monoclonal, llamado nirsevimab, que ha demostrado eficacia y seguridad en la prevención de enfermedad e ingreso por VRS para toda la población de recién nacidos y lactantes sanos o con enfermedades previas, aunque todavía no es de uso generalizado y habrá que esperar, por el momento, en la mayoría de casos.
Debemos estar atentos a las señales de alarma: decaimiento, falta de apetito, adormecimiento, fiebre de varios días que no cede (aunque no siempre tiene que haber fiebre) que puede significar una sobreinfección bacteriana, respiración superficial con taquipnea y tiraje subcostal (respiración rápida, podemos ver como las costillas suben y el abdomen sube y baja) y ante éstas, acudir a nuestro pediatra o médico especialista, y establecer las medidas de confort más adecuadas (tenerlos nutridos e hidratados, antitérmicos en caso de fiebre, etc).
Para prevenir estas infecciones podemos realizar lavado frecuente de manos, evitar el contacto con personas que presenten síntomas de catarro (no visitar o coger a niños de riesgo o bebés muy pequeños si tenemos un leve catarro aunque sea con síntomas leves) o evitar espacios con humo de tabaco, entre otras.
El 50% de los niños que tienen un episodio de bronquiolitis tiene más probabilidades de sufrir nuevos episodios de bronquitis y tener bronquitis de repetición, aunque normalmente conforme van creciendo y sobre todo a partir de los 3 años estos cuadros se reducen y dejan de ocurrir. Esto no quiere decir que todos vayan a ser asmáticos con el tiempo, pero evidentemente, habrá que vigilar y seguir su curso para ver evolución, pues un pequeño porcentaje de estos niños podrán desarrollar un asma infantil en el futuro.
En el caso de niños con episodios de broncoespasmos de repetición y/o asma debemos tener la precaución de mantener su tratamiento de base en el caso de que lo tengan, bien con inhaladores u otros fármacos, seguir las instrucciones en cuanto al tratamiento del pediatra o especialista (alergólogo, neumólogo) que les trate y establecer las medidas anteriormente descritas.
En definitiva, mucho ánimo a esos padres y madres que se enfrentan a esta época de virus; recomendando información veraz y actualizada y trabajo en equipo, padres/madres y personal sanitario.
Margarita Tomás Pérez. Médico adjunto de Alergología. Hospital Universitario La Paz. Comité de Alergia Infantil. SEAIC
1-. Susana Rodríguez M. Bronchiolitis in the year of COVID-19. Arch Argent Pediatr.2020;118(3):222-223.
2-. Gómez C, Alarcón G, Cifuentes L. Beta-2 agonists for the treatment of bronchiolitis. Beta-2 agonistas para el tratamiento de bronquiolitis. Medwave. 2020;20(8):e7945. Published 2020 Sep 3. doi:10.5867/medwave.2020.08.7947.
3-. Hammitt LL, Dagan R, Yuan Y, Baca Cots M, Bosheva M, Madhi SA, et al;MELODY Study Group. Nirsevimab for Prevention of RSV in Healthy Late-Preterm and Term Infants. N Engl J Med. 2022;386(9):837-846.
4-. Garcia-Garcia ML, Calvo Rey C, Rabes T. Pediatric Asthma and viral infection. Arch Bronconeumol. 2016; 52(5): 269–273.
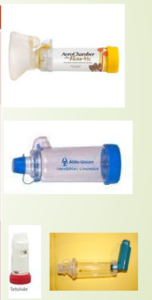
CÁMARAS DE INHALACIÓN
No son dispositivos de inhalación propiamente dichos, pero su utilización está ampliamente recomendada para evitar problemas relacionados con la técnica de los inhaladores de cartucho presurizado. Es un espaciador que separa la boquilla del cartucho presurizado de la boca del paciente. Por este motivo antiguamente se denominaban a estos aparatos “espaciadores” y hoy en día se utilizan ambos nombres de manera indistinta (cámaras de inhalación o cámaras espaciadoras)
Poseen una válvula en su boquilla habitualmente unidireccional que permite la inspiración del aire de la cámara, pero no la espiración dentro de ella.
Su uso enlentece la velocidad de salida del aerosol y evapora el propelente. Las partículas de aerosol pequeñas se mantienen unos segundos en suspensión en espera de ser inhaladas, y las grandes chocan con las paredes de la cámara y quedan retenidas. De esta forma se produce un menor depósito orofaríngeo y se aumenta el depósito pulmonar. El uso de la cámara inhalatoria permite utilizar menor cantidad de fármaco, reduciendo los efectos secundarios, tanto sistémicos como locales y, por eso, se aconseja en caso de disfonía debida al uso de los inhaladores. Además, eliminan la dificultad de coordinar la inspiración con la pulsación del dispositivo.
Se utilizan en el tratamiento de las exacerbaciones de asma (excepto las de riesgo vital), ya que el efecto broncodilatador administrado con cámara de inhalación es equivalente al de un nebulizador y es una alternativa en pacientes con bajo flujo inspiratorio.
Al igual que con los diferentes inhaladores es importante adiestrar al paciente en el uso de la cámara inhalatoria y revisar la técnica periódicamente.
Tipos de cámaras
Existen cámaras de diferentes tamaños desde 140-800 ml. Son universales, permitiendo su conexión a los diferentes modelos de inhaladores de cartucho presurizado, son portátiles y se pueden utilizar con mascarillas faciales. 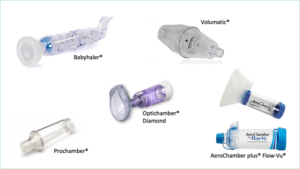
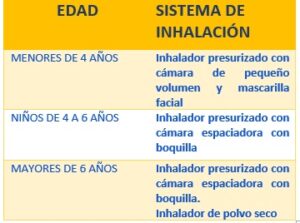
Recomendaciones de uso de dispositivos de inhalación según edad
Elaboración propia (Modificado de GEMA- Inhaladores,2018)
Limpieza y mantenimiento de las cámaras
- Son de uso personal
- Limpiar semanalmente, si se usa a diario, con agua templada y detergente suave o neutro, separando las piezas y por inmersión.
- Dejar secar las piezas al aire, sin frotar para no aumentar la carga electrostática que contribuye a que las partículas del aerosol se peguen en las paredes de la cámara.
- Hay que reemplazarlas cuando tengan fisuras.
Ventajas e inconvenientes
Errores en el uso de la cámara inhalatoria
-No agitar el inhalador de cartucho presurizado
-No adaptar bien el inhalador a la cámara.
-No adaptar bien la cámara al rostro o no usar la cámara adecuada a la edad del paciente.
-No realizar un adecuado mantenimiento y limpieza cámara
-No enjuagar la boca
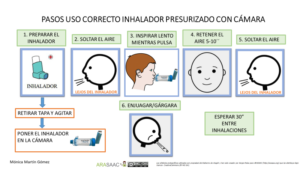
Técnica de uso de la cámara inhalatoria
1- Destapar el inhalador y agitarlo
2- Mantener el inhalador en vertical con la boquilla en la parte inferior.
3-Vaciar los pulmones lentamente, hasta donde sea cómodo
4- Colocar la boquilla, entre los labios y los dientes, evitando que la lengua obstruya la salida de la boquilla. Comenzar a inhalar lentamente, a través de la boca y al mismo tiempo presionar el dispositivo para activar una dosis. (también se puede presionar primero y a continuación inhalar lenta y profundamente)
5-Mantener una inhalación lenta y profunda, a través de la boca, hasta que los pulmones estén llenos de aire.
6-Aguantar la respiración entre 5 y 10 segundos y soplar lentamente (En caso de agudización se puede inhalar y exhalar en cinco ocasiones sin retirar la cámara de la boca y también en menores de 5 años)
7-Cerrar el dispositivo de inhalación
8- Hacer gárgaras y enjuagar la boca al terminar
Imagen 1.- Técnica de uso de cámara de inhalación con presurizado (adultos y niños > 5 años)
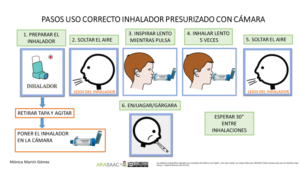
Imagen 2.- Técnica de uso de cámara de inhalación con presurizados niños < 5años
Imagen 3.- Técnica de uso de cámara de inhalación con presurizado en lactantes
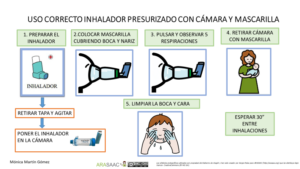
En el caso de los lactantes y menores de 5 años que no sepan realizar apnea, se usa una cámara de inhalación con mascarilla del tamaño adecuado para que se adapte a la cara del niño/a.
1.-Se prepara el inhalador previamente: se agita, se retira la tapa y se conecta a la cámara.
2.-Se pulsa solo 1 vez mientras se mantiene la mascarilla en la cara del niño/a cubriendo boca y nariz.
3.-Debe respirar al menos 5 veces (observaremos la válvula de la cámara).
4.-Esperar 30 segundos para nueva inhalación si precisa.
5.- Limpiar la cara y boca del niño/a.
BIBLIOGRAFÍA
- Romero de Ávila G, Gonzálvez Rey J, Mascarós Balaguer E. AGAMFEC. Las 4 reglas de la terapia inhalada [Internet]. Disponible en: https://www.agamfec.com/wp/wp-content/uploads/2015/05/Las4reglasdelaterapiainhalada.pdf
- Plaza V Giner J, Bustamente V, Viejo A, Flor X, Maiz M, et al. GEMA inhaladores. Terapia inhalada: fundamentos, dispositivos y aplicaciones prácticas [internet]. Luzan 5, editor. Madrid; 2018.Disponible en: www.gemasma.com
- Giner J, Plaza V, López-Viña A, Rodrigo G, Neffen H, Casan, P. Consenso SEPAR-ALAT sobre terapia inhalada [internet]. Arch Bronconeumol. 49. 2-14; 2013. Disponible en: http://www.archbronconeumol.org/ el 09/07/2013.
- Gema 5.4. Guía española para el manejo del asma [Internet]. Madrid: Ed. Luzán5; 2024. Disponible en: http://.www.gemasma.com.
- Gema educadores. Manual del educador en asma [Internet]. Madrid: Ed. Luzán5; 2010. Disponible en: http://.www.gemasma.com.
Convocatoria Premio Nacional Fundación SEAIC 2024
Se convoca a la segunda edición del PREMIO NACIONAL FUNDACIÓN SEAIC TRAYECTORIA PROFESIONAL EN ALERGOLOGÍA, este año en la modalidad de INVESTIGACIÓN.
Este premio, de carácter anual, está dotado con 10.000 € y una insignia que se entregarán durante el Simposio Internacional de la SEAIC 2024, que se celebrará del 6 al 9 de noviembre en Bilbao.
![]() 2024-BASES-PREMIOS-NACIONALES-CONVOCATORIA-2024.pdf (3215 descargas )
2024-BASES-PREMIOS-NACIONALES-CONVOCATORIA-2024.pdf (3215 descargas )
FAES-FARMA se incorpora al Patronato de la Fundación SEAIC

Tras el acuerdo firmado el pasado 17 de junio, FAES FARMA será patrono de la SEAIC.
En la imagen: Tomás Chivato (Presidente de la SEAIC), Juan Basterra Cossio (Subdirector General de FAES-FARMA) y José María Olaguibel (Presidente Electo de la SEAIC).
Más información sobre el Patronato Social en la página de la Fundación SEAIC.
Premios Fundación Pfizer 2016
Estimados socios
La Fundación Pfizer convoca los premios de compromiso social con cierre de convocatoria el 20 de Mayo. Podéis consultar las bases en el siguiente link.
Esperamos sea de vuestro interés.
Dr. Darío Antolín
Secretario de la Junta Directiva de la SEAIC
Ayudas de la Fundación SEAIC 2019
Se han convocado las Ayudas de la Fundación SEAIC 2019. Pueden consultar toda la información a través de la sección correspondiente, en este enlace.
Convocatoria Becas Leonardo a Investigadores y Creadores Culturales Fundación BBVA
ABIERTA HASTA EL 20 DE MARZO DE 2024, a las 18:00 h (hora peninsular española).
Las Becas Leonardo a Investigadores y Creadores Culturales Fundación BBVA están destinadas a apoyar el desarrollo de proyectos personales de investigadores y creadores culturales en estadios intermedios de su carrera, residentes en España, de entre 30 y 45 años y con una producción científica, tecnológica o cultural altamente innovadora.
Los proyectos tendrán una duración mínima de 12 meses y máxima de 18 meses.
Se concederán al menos 55 becas para el conjunto de la convocatoria, dotada cada una de ellas con un importe bruto máximo de 40.000 euros.
Convocatoria de ayudas 2012 Fundación de la SEAIC
La Fundación de la SEAIC convoca ayudas para trabajos de investigación con aplicación clínica, así como para formación continua con estudios en el extranjero.
Convocatoria Premio de Divulgación Medicina y Salud Fundación Lilly
La Fundación Lilly y The Conversation convocan el Premio de Divulgación sobre Medicina y Salud 2024 para doctorandos y personal docente o investigador, menores de 30 años, vinculados a universidades – públicas y privadas – o centros de investigación – públicos o con participación pública-, concursando con artículos divulgativos relacionados con su área de especialización.
Abierta hasta el 30 de abril de 2024.
Más información: 4ª convocatoria del Premio de Divulgación sobre Medicina y Salud
Bases del concurso: Bases-Premio-Divulgacion-Medicina-y-Salud-FL-TC-24.pdf (930 descargas )
Premios de Investigación de la Fundación Lilly
Se han convocado los premios de investigación biomédica preclínica y clínica para aquellos investigadores que desarrollen su actividad en centros sanitarios y/o centros de investigación, públicos o privados, en España.
Premios Fundación Pfizer 2013
La Fundación Pfizer convoca los premios anuales de investigación en su XIIV edición, que reconocen y apoyan la excelencia de los trabajos de investigación.
Ayudas de la Fundación Mutua Madrileña
Apreciados socios:
Os adjuntamos esta página con la información relativa a la convocatoria de ayudas a la investigación de la Fundación Mutua Madrileña.
http://www.fundacionmutua.es/Detalle-Noticia.html&cid=1181561786289
Un cordial saludo.
Dr. Pedro Ojeda
Secretario de la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica
Convocatoria Ayudas Fundación SEAIC 2020
Ya está abierta la convocatoria de Ayudas para el Fomento de la Investigación de la Fundación de la SEAIC 2020.
Todos los interesados en solicitar una ayuda, deberán darse de alta en nuestra plataforma de becas y presentar allí su solicitud. El plazo para presentar la solicitud es el 13 de Enero de 2021 a las 23:59 h.
Premios Nacionales Fundación SEAIC y Diater 2025
Convocatoria 2025, Granada. Segunda convocatoria de los Premios Nacionales Fundación SEAIC y Diater Laboratorios.
Premios a la Mejor Tesis Doctoral y al Mejor Trabajo de Fin de Grado (TFG) en Alergología.
- Plazo de presentación: del 5 de mayo al 5 de julio de 2025.
- Los trabajos y toda la documentación se presentarán exclusivamente online. El enlace específico estará disponible en la página web oficial de la SEAIC en cuanto se abra la convocatoria (a partir del 5 de mayo de 2025).
- La entrega de premios tendrá lugar el viernes 3 de octubre de 2025, en el 35º Congreso Nacional de la SEAIC en Granada.
- Resumen con toda la información de los premios 2025
Premio mejor Trabajo de Fin de Grado (TFG) en Alergología
Exclusivamente para estudiantes matriculados en universidades españolas.
Premios: 1.500 € (accésit de 300 €).
Premio mejor Tesis Doctoral en Alergología
Dirigido a médicos especialistas o residentes en alergología que sean socios de la SEAIC, con tesis defendidas en universidades nacionales e internacionales.
Premios: 5.000 € (accésit de 1.000 €).
Premios Fundación Salud 2000
El pasado 13 de marzo tuvo lugar el fallo del Jurado de los Premios de la Fundación Salud 2000, correspondientes a las Ayudas Merck Serono de Investigación 2012, dentro del área de investigación clínica en Alergología.
Premios Fundación BBVA Fronteras del Conocimiento 2025
El plazo de nominaciones finaliza el 30 de junio de 2025 a las 16 horas GMT.
OBJETO:
Los Premios Fundación BBVA Fronteras del Conocimiento reconocen e incentivan la investigación y creación cultural de excelencia, en especial contribuciones de singular impacto por su originalidad y significado.
CATEGORÍAS:
- Ciencias Básicas (Física, Química, Matemáticas)
- Biología y Biomedicina
- Tecnologías de la Información y la Comunicación
- Cambio Climático y Ciencias del Medio Ambiente
- Economía, Finanzas y Gestión de Empresas
- Humanidades
- Ciencias Sociales
- Música y Ópera
CANDIDATOS:
Una o más personas y/u organizaciones que hayan realizado aportaciones independientes o convergentes a un determinado avance en los ámbitos del conocimiento científico o la creación cultural.
NOMINACIÓN:
Todas las nominaciones serán indirectas, a través de cualquier persona experta en las categorías de concurrencia, así como a través de organizaciones o instituciones científicas o culturales.
DOTACIÓN:
400.000 €, un diploma y un símbolo artístico.
-
Toda la información en la web fronterasdelconocimiento.es
Campamentos de Verano para niños con Asma y Alergia en tiempos de Pandemia COVID-19
Desde hace unos 20 años, diferentes Sociedades Regionales de Alergología implantadas en el territorio nacional, han venido organizando de forma ininterrumpida en los meses de verano campamentos para niños con asma y alergia en colaboración con la Sociedad Española de Alergología e Inmunología Clínica.
La situación actual de pandemia por COVID 19, declarada por la OMS el día 11 de marzo de 2020 (1) supuso un cambio radical en la atención sanitaria a nivel mundial. Desde el inicio se han alcanzado más de 170 millones de casos notificados en todo el mundo y casi 4 millones en España. En esta situación, el pasado verano y por razones obvias, la totalidad de campamentos de verano para niños alérgicos y/o asmáticos fueron suspendidos.
Si bien los niños son capaces de contraer el virus que causa COVID-19, no se enferman con tanta frecuencia como los adultos. La mayoría presentan síntomas leves o no presentan síntomas. No obstante, algunos con afecciones subyacentes como obesidad, diabetes y asma, pueden tener un mayor riesgo de padecer formas graves de la enfermedad. Los niños que tienen enfermedades cardíacas congénitas, afecciones genéticas o afecciones que afectan el sistema nervioso o el metabolismo también pueden tener un mayor riesgo de padecer enfermedades graves con COVID-19.
Recientemente Castro-Rodríguez y Forno (2), tras realizar una revisión sistemática sobre Asma y COVID-19 en niños, sólo encontraron un estudio que relacionaba el asma como factor de riesgo potencial para la gravedad del COVID-19, pero no para su mortalidad. La mayoría de los trabajos se basan en la descripción de número de casos de COVID-19 por grupos de edad, por lo que aún no queda claro si el asma infantil u otras enfermedades respiratorias pediátricas están asociadas con el riesgo o la gravedad de COVID-19.
En España se han administrado hasta la fecha más de 30 millones de dosis de vacuna frente al coronavirus SARS-CoV-2, por lo que se augura alcanzar la ansiada inmunidad de grupo en los próximos meses. En esta situación, se plantea ya la posibilidad de retomar en este o próximos veranos aquellas actividades de educación sanitaria dirigidas a niños alérgicos y asmáticos que los alergólogos veníamos realizando, en forma de campamentos u otras actividades que, respetando escrupulosamente las recomendaciones sanitarias, nos permitan alcanzar el control clínico actual y evitar las consecuencias a futuro de la enfermedad.
Los Centros para el Control y la Prevención de Enfermedades (CDC) han redactado y actualizado la Guía para la apertura de campamentos juveniles y de verano durante la pandemia del COVID-19 (3).
Resumen de los cambios recientes:
- Se añadieron:
- una sección sobre promover la vacunación.
- una sección sobre planificar y preparar el campamento.
- información sobre optar por actividades más seguras.
- un enlace a información para personal y campistas con mayor riesgo de enfermarse gravemente a causa del COVID-19.
- una guía para los campamentos en los que todos están completamente vacunados.
- información sobre el uso comunitario de mascarillas de tela para controlar la propagación del SARS-CoV-2.
- Se actualizaron:
- las guías para los campamentos en los que no todos están completamente vacunados.
- la guía sobre uso de mascarillas al aire libre.
- la información sobre excursiones fuera del campamento.
Puntos clave de la guía:
En esta guía se describen las estrategias que los programas de campamentos deben utilizar para mantener el funcionamiento y los entornos saludables, reducir el riesgo de propagación del COVID-19 en sus programas, prepararse para cuando alguien se enferme a causa del COVID-19 y brindar apoyo para sobrellevar la situación y desarrollar resiliencia.
El uso sistemático y estratificado de varias estrategias de prevención puede servir para que los campamentos abran de forma segura para la realización de actividades presenciales, proteger a los niños, las familias y al personal y desacelerar la propagación del virus que causa el COVID-19.
Fernando Florido López. Servicio de Alergología. Hospital Universitario Clínico San Cecilio. Granada. Comité de Alergia Infantil SEAIC
Biobligrafía:
- Organization, W.H. WHO Director-General’s opening remarks at the media briefing onCOVID-19: 11 March 2020. 2020 05/01/2020]; Available from:https://www.who.int/dg/speeches/detail/who-director-general-s-opening-remarks-at-themedia-briefing-on-covid-19—11-march-2020
- Castro-Rodriguez JA, Forno E. Asthma and COVID-19 in children: A systematic review and call for data. Pediatr Pulmonol 2020. PMCID 7323291.
- https://espanol.cdc.gov/coronavirus/2019-ncov/community/schools-childcare/summer-camps.html
¿Son efectivos los programas de manejo de asma en la escuela en niños y adolescentes ?
Según ha demostrado una investigación de la University College London ( Reino Unido), los niños con asma en edad escolar que reciben educación sobre cómo controlar la enfermedad tienen menos ataques, visitas a urgencias y hospitalizaciones que aquellos que no reciben esta formación.
Kneale D, Harris K, McDonald VM, Thomas J, Grigg J. Effectiveness of school-based self-management interventions for asthma among children and adolescents: findings from a Cochrane systematic review and meta-analysis. Thorax. 2019 Jan 27. pii: thoraxjnl-2018-211909. doi: 10.1136/thoraxjnl-2018-211909.
En este artículo, se analizan los datos de 33 estudios que evaluaron la eficacia de los programas de manejo del asma en la escuela, para evitar síntomas graves que pueden afectar al rendimiento escolar y a la salud. Todos estos estudios incluyeron niños con asma de 5 a 18 años que participaron en su propio entorno escolar, y asignaron al azar a un grupo de niños para que recibiera educación sobre el asma, mientras que otro grupo no la recibió.
Los programas escolares de educación fueron efectivos en reducir la frecuencia de visitas a urgencias y moderadamente efectivos en la reducción de las hospitalizaciones .
Un meta-análisis de tres de los estudios incluidos sugiere que las intervenciones de autocontrol podrían reducir el número de días de actividad restringida.
Sin embargo, el estudio no encontró conexión entre los programas de educación de asma en la escuela y el absentismo escolar.
El autor principal, Dylan Kneale asegura que “para los niños que no pueden acceder fácilmente a un médico, las escuelas pueden ser una ruta particularmente efectiva para impartir la educación en autogestionar la enfermedad”.
Los autores del artículo concluyen que “las intervenciones de autocontrol para los niños con asma administradas en las escuelas reducen el número de episodios agudos y las visitas a urgencias. El entorno escolar es un espacio importante para realizar intervenciones que mejoren la salud de los niños”.
Patricia Prieto Montaño. Servicio de Alergología. Complejo Hospitalario Universitario Albacete. Comité de Alergia Infantil SEAIC
Murcia
Comunidad Murciana
Centros con actividad asistencial pública en Alergología
Hospital Clínico Universitario Virgen de la Arrixaca
- http://www.murciasalud.es/seccion.php?idsec=347
- Ctra. Madrid-Cartagena, s/n (El Palmar). 30120 Murcia
- 968369500
Hospital de la Vega Lorenzo Guirao
- http://www.murciasalud.es/fhc
- Ctra. de Albarán s/n. 30530 Cieza
- 968775550
Hospital General Básico de la Defensa (Hospital Naval)
- Ctra. de Tentegorra s/n. 30205 Cartagena
- 968327400
Hospital General Universitario Santa María del Rosell
- http://www.murciasalud.es/hsmr
- Paseo Alfonso XIII, 61. 30203 Cartagena
- 968325000
Hospital General Universitario Morales Meseguer
- http://www.murciasalud.es/hmm
- Avda. Marqués de los Vélez,s/n. 30008 Murcia
- 968360900
Hospital General Universitario Reina Sofía
- http://www.murciasalud.es/hgu
- Avda. Intendente Jorge Palacios, 1. 30003 Murcia
- 968359000
Hospital Rafael Méndez
- http://www.murciasalud.es/hrm
- Ctra. Nacional 340, Km. 589. 30800 Lorca
- 968445500
Hospital Virgen del Castillo
- http://www.murciasalud.es/hvc
- Avda. de la Feria, s/n. 30510 Yecla
- 968719800
GEMA 5.4 Guía Española para el Manejo del Asma
Os presentamos la actualización del año 2024 de la Guía Española para el Manejo del Asma: GEMA 5.4
GEMA 5.4 es una guía de práctica clínica independiente basada en la evidencia, elaborada por un grupo multidisciplinar de expertos que representan a 18 sociedades científicas nacionales e internacionales. Es la guía de referencia en asma en todo el mundo de habla hispana. No se trata de una extensa monografía que aglutina todo el conocimiento científico sobre la enfermedad, sino de un documento conciso, que recoge lo esencial para que el profesional sanitario no experto en dicha patología pueda ofrecer una asistencia clínica de calidad a sus pacientes. Es por ello por lo que es breve, concreto y claro; elementos indispensables para que pueda ser aplicado con éxito.
- Está disponible, en diferentes formatos, en www.gemasma.com. En España incluso existe una aplicación de inteligencia artificial (iaGEMA) basada exclusivamente en la guía, que ha demostrado una gran agilidad para la ayuda de la toma de decisiones por el clínico en tiempo real.
 Disponible aquí el documento solo para socios de SEAIC:
Disponible aquí el documento solo para socios de SEAIC:
Los principales cambios de esta edición se pueden resumir en los siguientes:
- Identificación de nuevos factores de riesgo para la aparición de asma (sobrepeso u obesidad de la embarazada) o de desencadenantes de crisis o exacerbaciones (cambios climáticos extremos).
- Constatación ante la reciente y robusta evidencia del impacto que supone para el riesgo futuro de asma las crisis y exacerbaciones recurrentes, ocasionando una pérdida acelerada de función pulmonar y, en consecuencia, una potencial peor respuesta al tratamiento futuro.
- Incorporación de las principales conclusiones del reciente consenso REMisión en Asma (REMAS) efectuado por 120 expertos provenientes de la propia GEMA y del Foro de Asma de SEPAR, en donde se estableció en 3 años el periodo de tiempo para determinar la remisión completa y en donde se definió las características de un nuevo concepto de remisión, el de “remisión en asma y RSCcPN (vía respiratoria única)”.
- Descripción de los conceptos de transferencia y elementos para la transición entre los diferentes niveles asistenciales, de la atención médica infantil a la del adulto, en el paso del niño-adolescente a la del adulto asmático.
- Identificación (por el grupo de trabajo GEMA-POLINA) de ocho posibles escenarios de tratamiento combinado en pacientes con asma grave (controlada o no, con o sin anticuerpos monoclonales) y RSCcPN (operada o no previamente).
- Descripción de las posibles causas de respuesta subóptima al tratamiento biológico del asma grave no controlada (AGNC) y propuesta de actuación racional con cinco acciones secuenciales antes del cambio de anticuerpo monoclonal.
- Asunción de los nuevos criterios de tratamiento continuo con glucocorticoides orales (corticodependencia) en asma propuestos en el reciente consenso español sobre dicho tema.
- Actualización de los criterios diagnósticos y terapéuticos de la granulomatosis eosinofílica con poliangeítis (GEPA).
- Y como siempre, la incorporación de algunas citas bibliográficas relevantes concretas.