resultados de la búsqueda: asma/wp-content/uploads/logos/Hospital Universitario Fundación Jiménez Díaz/profesionales/cme-jiaci
Ventajas del diagnóstico molecular frente a Ses i 1 y test de activación de basófilos en el diagnóstico de alergia a sésamo.
La prevalencia de alergia a sésamo (Sesamum indicum) se está incrementado a nivel mundial, en buena parte debido al uso cada vez mayor de esta semilla como parte de la dieta Mediterránea.
Se estima que la incidencia de alergia a sésamo en EEUU es del 0,2% (1). En 2021 se hizo pública una actualización legislativa referente a la declaración del sésamo como alérgeno y a la obligatoriedad de etiquetarlo en los productos que se exporten a EE.UU.
Además de las semillas de sésamo, en alimentación se emplea su aceite como saborizante y decorativo de las comidas preparadas. Puede encontrarse sésamo en margarinas, productos de panadería y bollería, chips, galletas y otros productos de aperitivo, comidas preparadas, etc. Además, la exposición a sésamo puede pasar inadvertida en la medida en que se utiliza también para la elaboración de perfumes, cosméticos, lubricantes, insecticidas o fungicidas.
El aceite de sésamo se ha empleado incluso como disolvente para inyecciones intramusculares, fomentos, emulsiones, suspensiones farmacológicas y preparaciones oftálmicas (3).
En 2005 se aprobó en nuestro país el Real Decreto 2220/2004 en el que se obligaba a que en el etiquetado de los alimentos se informase de la presencia de 12 alérgenos, ampliado a 14 en 2006. El actual reglamento Europeo, en vigor desde el 13 de diciembre de 2014, obliga a que no solo los productos envasados informen de la presencia de alérgenos, sino también los distribuidos en bares, hospitales, restaurantes, colegios y los vendidos a granel y a distancia.
La legislación actual debería contribuir a reducir el potencial riesgo de reacciones anafilácticas tras exposiciones inadvertidas a sésamo y al mismo tiempo incrementar las pruebas de detección de trazas del mismo en los alimentos.
Por tanto, el incremento en el consumo de productos derivados de sésamo y la frecuencia de reactividad cruzada de esta semilla con frutos secos, hace que sea fundamental diferenciar entre individuos sensibilizados, pero tolerantes, de los verdaderamente alérgicos.
Goldberg y cols. (2) evaluaron las ventajas del uso combinado del diagnóstico molecular (IgE frente a Ses i 1, albumina 2S, alérgeno mayoritario del sésamo) y del test de activación de basófilos (TAB) en una cohorte de 42 pacientes con sospecha de alergia a sésamo, con el fin de minimizar el número de pruebas de exposición oral .
Estas pruebas diagnósticas fueron validadas mediante prueba de exposición oral en todos los pacientes excepto en 1 que había presentado una reacción anafiláctica que requirió ingreso hospitalario en los 9 meses previos al estudio alergológico.
Se realizaron pruebas cutáneas con un extracto de sésamo de alta concentración proteica (100 mg/mL), determinaciones de IgE sérica específica frente a extracto completo de sésamo y frente a Ses i 1 (ImmunoCAP, Thermo Fisher Scientific) (niveles por debajo de 0,1 KU/L se consideraban negativos). Para el TAB se utilizaron CPA anti CD63 para detectar activación de basófilos (pacientes con menos del 10% de basófilos expresando CD63 en su superficie eran considerados no respondedores).
El 64% (27/42) de los pacientes fueran considerados alérgicos a sésamo, bien por una prueba de exposición oral controlada positiva (26), o por el antecedente de una reacción grave documentada tras su ingestión (1). La dosis umbral para la prueba de exposición fue de 120 mg de media de proteína de sésamo. Los síntomas mayoritariamente referidos fueron gastrointestinales (56%), respiratorios (41%) y cutáneos (37%). El tratamiento con adrenalina fue necesario en el 15% (4/26) de los pacientes. Respecto a la gravedad de la reacción, el 41% experimentaron una reacción grado 1, el 7% grado 2 y el 52% grado 3, sin que se hubiese ninguna reacción grado 4.
Se evaluó la precisión de las 4 pruebas (IgE frente a Ses i 1, IgE frente al extracto completo de sésamo, TAB y prick test con un extracto altamente concentrado de sésamo), para el diagnóstico de alergia a sésamo. La media de IgE frente a Ses i 1 de los pacientes alérgicos fue de 6,8 kUA/L (1,8-39) vs 0,85 kUA/L (0-1,2) en los no alérgicos (p=0,0001). El TAB-CD63 fue del 56% vs 1,6% (p=0,0001) y el prick test fue de 11 mm (10-15 mm) vs 6 (4,5-11) (p=0,0008) para los alérgicos comparado con los no alérgicos respectivamente.
El análisis de la curva ROC de cada una de estas pruebas proporcionó unos niveles de precisión diagnóstica (AUC) de 0,87+/- 0,07 para el TAB, 0,88+/-0,05 para la IgE frente a Ses i 1; 0,84+/-0,06 para la IgE frente al extracto completo de sésamo y 0,82+/-0,07 para el prick test.
El uso INDIVIDUAL de la IgE frente a Ses i 1 utilizando el punto de corte de 2,01 KU/L (valor predictivo positivo (VPP) del 95%) condujo al diagnóstico en 21 de los 42 pacientes, con 1 falso positivo. Un abordaje dual clasificando al paciente como alérgico (punto de corte > 2,01 KU/L, con un VPP del 95%) y no alérgico (punto de corte < 0,27 KU/L correspondiente a una sensibilidad del 100%), permitía clasificar correctamente a 20 pacientes en alérgicos (verdadero positivo) y 6 no alérgicos (verdadero negativo). Quince pacientes no pudieron ser clasificados en base a este abordaje.
Entre los pacientes alérgicos, la determinación de IgE frente a Ses i 1 se correlacionaba con los resultados del TAB pero no con los del prick. Por tanto, los autores estudiaron un abordaje conjunto de ambas pruebas utilizando el punto de corte del 95% de sensibilidad para cada una de ellas y clasificando a los pacientes como alérgicos si tenían las 2 pruebas positivas y no alérgicos si tenían las 2 negativas. En caso de disparidad entre ambas, los pacientes eran sometido a una prueba de exposición.
Utilizando ambas pruebas, se obtuvo una clasificación correcta para 25 de los 27 pacientes alérgicos con un VPP del 93%.
A pesar de las limitaciones del estudio, el uso conjunto de la determinación serológica de Ses i 1 y el TAB podría ser útil para el diagnóstico de alergia a sésamo, obviando la prueba de exposición y los riesgos que ésta conlleva en un alto porcentaje de pacientes. No obstante, antes de su incorporación en la práctica clínica, deberían realizarse estudios prospectivos con un mayor número de pacientes para validar estos hallazgos en diferentes poblaciones.
Sandra Blanco Bermejo. Hospital Universitario Infanta Elena (Valdemoro). Comité de Alergia Infantil
Bibliografía:
- JB Ziegler et al. Sesame: an increasingly popular Word and common food allergen. J Allergy Clin Immunol Pract 2020;8(5):1689-1691.
- MR Golberg et al. Combinatorial advantage of Ses i 1-specific IgE and basophil activation for diagnosis of sesame food allergy. Pediatr Allergy Immunol 2021:32:1482-1489.
- Steinman H. Legumes, Nuts and Seeds. Allergy, which allergens? ImmunoCAP Phadia 2008.
Reacciones adversas a vacunas en la era COVID-19
Las vacunas son elementos fundamentales en las estrategias de salud pública, pues ayudan a reducir la expansión, morbilidad y mortalidad asociadas a las enfermedades infecciosas. La vacunación es importante no sólo a nivel individual, sino también a nivel poblacional. Los programas de vacunación COVID-19 son un ejemplo del gran valor de esta estrategia de salud pública a todos los niveles.
Se administran millones de dosis de vacunas al año en todo el mundo, siendo el riesgo de reacciones adversas bajo y, en el caso de reacciones alérgicas graves como la anafilaxia, el riesgo es aún menor. Esta baja incidencia de reacciones adversas observadas, incluso en las nuevas vacunas COVID-19, es otra de las razones para no retrasar o cancelar la administración de posteriores dosis.
Las reacciones a vacunas pueden ser de tipo alérgico o no alérgico, y ser debidas tanto al agente infeccioso que contienen como a alguno de los componentes utilizados en el proceso de fabricación de esa vacuna.
El estudio alergológico sólo es necesario en aquellas personas con historia de alergia a uno de los componentes de la vacuna que se desea administrar o que hayan presentado reacción alérgica con una vacuna en el pasado. El análisis detallado de la composición y el estudio alergológico adecuado, pueden ayudar a identificar el alérgeno responsable y el riesgo individual de sufrir una reacción posterior.
Recientemente hemos publicado una revisión donde se recogen los tipos y riesgos de reacciones adversas asociados con las vacunas anti-infecciosas, incluidas las nuevas vacunas COVID-19. Nuestro estudio también proporciona pautas para el diagnóstico preciso de estas reacciones e indicaciones para la administración controlada de nuevas dosis.
El objetivo final es mejorar la seguridad individual, asegurar la vacunación del mayor número posible de personas y que las personas con alergia puedan ser vacunadas en la misma medida que el resto de la población, ofreciéndoles alternativas si es necesario.
Todos estos enfoques podrían ayudar a eliminar barreras a la vacunación en personas con reacciones adversas a vacunas y a planificar su administración de manera segura.
Acceso al artículo completo en el siguiente enlace: https://link.springer.com/article/10.1007/s40521-022-00311-8
Dra. Patricia Prieto Montaño. Facultativo Especialista Alergología. Hospital General Universitario Albacete. Comité de Alergia Infantil SEAIC
Autores de la Web
-. Arantza Vega Castro [ Alergóloga]
Hospital Universitario, Guadalajara
-. Comité de Alergia a Himenópteros de la Sociedad Española
de Alergología e Inmunología Clínica
La Prof. Torres, primera presidenta española de la EAACI
La Academia Europea de Alergia e Inmunología Clínica (EAACI) ha elegido como presidenta a la Prof.ª María José Torres, jefa de Servicio de Alergología del Hospital Regional Universitario de Málaga. Su nombramiento abre las puertas a la SEAIC a participar en nuevas iniciativas europeas.
Inmunoterapia sublingual para alergia a cacahuete a largo plazo: evidencia de desensibilización clínica e inmunológica
Se estima que la alergia a alimentos afecta a un 6-8% de los niños y hay evidencia de un incremento global en la prevalencia. Los alimentos que con mayor frecuencia causan reacciones anafilácticas en los niños mayores son los frutos secos. Hasta hace pocos años, el tratamiento se basaba en la evitación del alimento y el tratamiento de las reacciones alérgicas. La inmunoterapia con alimentos supone una alternativa de tratamiento en pacientes con alergia persistente, aunque no está aprobado como tratamiento en la práctica clínica habitual.
La inmunoterapia sublingual podría representar, a diferencia de la inmunoterapia oral o epicutánea, una alternativa viable por su vía de administración sencilla y el buen perfil de seguridad y eficacia observado en pequeños ensayos clínicos.
En esta publicación (Long-term sublingual immunotherapy for peanut allergy in children: Clinical and immunologic evidence of desensitization. J Allergy Clin Immunol 2019;144:1320-6.) se evalúa la eficacia y seguridad de la inmunoterapia sublingual con cacahuete a largo plazo en niños de 1 a 11 años que recibieron una dosis de mantenimiento de 2 mg/d de proteína de cacahuete durante 5 años. Los criterios de inclusión eran los siguientes: niños de 1 a 11 años, con anamnesis de reacción tras ingesta de cacahuete e IgE específica de 7 KU/L o mayor.
Treinta y siete de los cuarenta y ocho pacientes (77,1%) completaron el estudio y once (22,9%) abandonaron antes de finalizar.
Hubo reacción en 4,78% de las dosis. La mayoría de los síntomas se resolvieron espontáneamente y solo un 0,21% requirió tratamiento con antihistamínicos, no requiriendo el uso de adrenalina en ninguno de los casos. El prurito orolingual fue el síntoma más frecuente (3,6% de las dosis), y fue disminuyendo con las siguientes dosis. El edema labial se reportó en un 0,15% de las dosis y los síntomas gastrointestinales en 0,3% de las dosis.
El 67% de los sujetos toleraron al menos 750 mg de proteína de cacahuete, un 48% toleraron al menos 1750 mg y un 35% toleraron 2750 mg o más. Doce de los cuarenta y ocho sujetos (25%) tuvieron una prueba de provocación controlada negativa con 5000 mg de cacahuete. Tras un período de evitación de 2-4 semanas, diez de los doce sujetos tuvieron una prueba de provocación negativa, demostrando tolerancia permanente.
La media de la reactividad cutánea para los diez pacientes que demostraron tolerancia permanente fue de 11,5 mm al inicio del estudio, al finalizar el tratamiento dicha reactividad cutánea se redujo a 5,8 mm.
El nivel basal de IgE específica a cacahuete para los diez pacientes con una prueba de provocación oral negativa fue de media 28 KU/L y al finalizar el tratamiento la media de IgE específica fue de 7,8 KU/L.
Para los diez pacientes que alcanzan tolerancia permanente los niveles basales de IgG4 fueron de 0,4 mg/L y al finalizar el estudio se incrementan a 10,9 mg/L.
También se redujo de forma significativa el test de activación de basófilos al finalizar el estudio, comparativamente con el basal.
Entre los posibles sesgos del estudio destacar la falta de un grupo placebo control y la no realización de una prueba de exposición controlada al inicio del estudio.
En este estudio el tratamiento con inmunoterapia sublingual durante 5 años alcanzó desensibilización clínicamente significativa en la mayoría de los pacientes alérgicos a cacahuete compensado con una fácil administración y un favorable perfil de seguridad.
Dra. Sandra Blanco Bermejo
Hospital Universitario Infanta Elena
Comité de Alergia Infantil SEAIC
Alergólogos celebran el primer servicio de alergología en Baleares
Tras más de una década de peticiones por parte de las diferentes juntas directivas de la Sociedad Española de Alergología e Inmunología Clínica (SEAIC), los alergólogos se congratulan de la creación del primer servicio de alergología de las Islas Baleares.
- Se ha contratado a tres Alergólogos en la Sanidad Pública balear, concretamente en el Hospital Universitario Son Espases.
- Ante la falta de este Servicio, los pacientes alérgicos en Baleares sufrían una inequidad asistencial en relación con los ciudadanos que residían en el resto de las autonomías.
- Los doctores José María Olaguibel, Joaquín Sastre, Antonio Valero, Ignacio Dávila, César Alías, Ana Elices y Alberto Oehling han sido clave en la consecución de este gran hito.
![]() Alergólogos celebran el primer servicio de alergología en Baleares (1967 descargas )
Alergólogos celebran el primer servicio de alergología en Baleares (1967 descargas )
Importancia de la correcta identificación del niño con anafilaxia en Urgencias pediátricas
La mayoría de las guías nacionales e internacionales de anafilaxia recomiendan a nuestros pacientes acudir a urgencias después de un episodio de anafilaxia, independientemente de que se hayan tratado o no.
La puerta de entrada de todos ellos en Urgencias es el triaje. Allí, el personal, habitualmente de enfermería, decidirá en pocos minutos, cuándo, quién y donde serán atendidos. En esto consiste la priorización o triaje.
Todos sabemos que la anafilaxia es una reacción de hipersensibilidad potencialmente mortal y que por ello requiere el máximo nivel de prioridad. Sin embargo, los pocos datos disponibles muestran que estos pacientes no se identifican correctamente, reciben una prioridad menor que la merecen y reciben tratamiento tarde, con riesgo de empeorar su pronóstico.
Hasta la fecha, los datos disponibles acerca de la priorización del paciente con anafilaxia se han limitado a hospitales seleccionados y a sistemas de triaje específicos.
Desde el Comité de Alergia Infantil de Seaic, nuestro objetivo ha sido conocer y describir la priorización que reciben los niños con anafilaxia en España. Este es el primer estudio que revisa la priorización de la anafilaxia pediátrica más allá de un solo centro, superando las barreras de los múltiples sistemas de triaje existentes en España. Los participantes en el estudio trabajan en 36 hospitales de 12 comunidades autónomas distintas. Su conocimiento acerca de que anafilaxia es una emergencia que merece atención médica inmediata es correcto. Sin embargo, su aplicación práctica no lo es al analizar la prioridad que recibirían casos reales. Asi, los niños con anafilaxia probablemente son identificados de forma incorrecta en los servicios de urgencias pediátricas en España, lo que puede empeorar su pronóstico.
La anafilaxia debería identificarse en triaje para garantizar un tratamiento precoz y adecuado.
Los alergólogos podemos ayudar a mejorar el triaje del niño con anafilaxia por nuestro conocimiento acerca de sus peculiaridades, variedades en la presentación clínica, ausencia de datos patognomónicos, y porque aportamos un punto de vista que complementa la visión del especialista en Urgencias.
“Anaphylaxis must be suspected in triage. Triage advice regarding anaphylaxis identification should be included in anaphylaxis guidelines”
J Investig Allergol Clin Immunol 2025; Vol. 35(4)(enlace a la versión del artículo) doi10.18176_jiaci.1064.pdf
Esozia Arroabarren Aleman. Servicio de Alergología del Hospital Universitario de Navarra. Comité de Alergia Infantil de la Sociedad Española de Alergia e Inmunología Clínica
¿Cómo influyen las infecciones por virus en las reacciones a antibióticos en niños?
Aunque las infecciones más conocidas en la infancia y potencialmente graves son el sarampión, las paperas, la varicela y la rubeola, gracias a las vacunaciones periódicas mediante el calendario vacunal, están prácticamente erradicadas en los países que de forma regular siguen estas recomendaciones. Habitualmente, las infecciones más comunes por virus suelen ser leves y se resuelven satisfactoriamente en la mayoría de los casos.
El sistema inmunológico de los niños está en desarrollo durante la infancia y, debido a la alta exposición en guarderías y colegios, frecuentemente desarrollan infecciones que pueden durar más de los periodos típicos que suelen ser otoño e invierno, e incluso pueden aparecer varias veces al año.
Entre estas está la gripe, también conocida como influenza estacional, el resfriado común, la gastroenteritis, la enfermedad boca-mano-pie, conjuntivitis, faringoamigdalitis, y en algunos casos, particularmente en niños menores de dos años, la bronquiolitis. Los síntomas típicos que pueden aparecer en estos cuadros infecciosos son tos, dolor de garganta, congestión nasal, malestar general, fiebre que puede llegar a ser alta, y menos frecuentemente manifestaciones gastrointestinales.
Generalmente el tratamiento es paracetamol y/o ibuprofeno que alivian el dolor y el malestar general y controlan la fiebre. Para la mayoría de los casos no hay tratamientos antivirales específicos, aunque a veces se prescriben o auto consumen antibióticos, a pesar de que estos solo están indicados en infecciones bacterianas.
En el curso del tratamiento con antibióticos durante una infección viral pueden aparecer manifestaciones cutáneas como eritema o enrojecimiento generalizado, exantema o urticaria (ronchas), que puede estar acompañadas de edema (hinchazón), y más raramente manifestaciones en las mucosas. Generalmente estos síntomas aparecen tras varios días de haber iniciado el tratamiento antibiótico, aunque a veces pueden suceder tras un periodo más corto de tiempo, incluso en menos de 24 horas. En la mayoría de estos casos se interrumpe el tratamiento con antibióticos y las manifestaciones cutáneas desaparecen en poco tiempo. En la mayoría de los casos, una vez que se ha resuelto la infección viral, los niños que toman de nuevo el antibiótico por alguna otra indicación lo toleran sin problema.
En cualquier caso, toda manifestación cutánea o de otro tipo que aparezca cuando se toman antibióticos en el curso de una infección viral, una vez resuelta, debería ser evaluada por un alergólogo para verificar que realmente el niño afectado no es alérgico. En muchos casos, de no realizarse esta valoración, se considera erróneamente el caso como alérgico con los consiguientes perjuicios que esto puede tener.
Natalia Blanca
Servicio de Alergia
Hospital Universitario Infanta Leonor, Madrid
Jornada de Clausura AVAIC 2014
El día 31 de mayo se celebra la Jornada de Clausura de la Asociación Valenciana de Alergología e Inmunología Clínica, que este año tendrá lugar en el Hospital Universitario de La Ribera en Alzira (Valencia). Para realizar la inscripción visite el sitio www.avaic.org.
EL IMPACTO DE UNA ETIQUETA DE ALERGIA A ANTIBIÓTICOS BETALACTÁMICOS. LA IMPORTANCIA DE UN DIAGNÓSTICO CORRECTO.
El impacto de una etiqueta de alergia a antibióticos betalactámicos es significativo y puede tener consecuencias negativas tanto para la salud del paciente como para el manejo de su tratamiento médico. Los betalactámicos (penicilinas, cefalosporinas, carbapenemas) son los antibióticos más utilizados para tratar diversas infecciones bacterianas. Las penicilinas son también los antibióticos que producen con mayor frecuencia reacciones alérgicas. Sin embargo, la mayoría de los pacientes etiquetados como alérgicos a penicilinas realmente no lo son. En un porcentaje importante de casos, la colocación de una etiqueta de alergia se realiza a partir de cualquier reacción adversa coincidente con la administración del antibiótico, sin haber realizado un estudio alergológico. Si un paciente es etiquetado incorrectamente como alérgico a este tipo de antibióticos, puede conllevar varios problemas asociados:
1. Limitación de opciones terapéuticas: Los antibióticos betalactámicos son una de las opciones más efectivas para tratar infecciones bacterianas. Si un paciente es etiquetado erróneamente como alérgico, los médicos pueden verse limitados en las opciones de tratamiento disponibles, lo que podría resultar en el uso de antibióticos menos efectivos o más costosos.
2. Mayor riesgo de infecciones: El uso de antibióticos alternativos podría no ser tan efectivo en el tratamiento de ciertas infecciones. Esto podría resultar en una mayor duración de la enfermedad, recurrencias de infecciones y un mayor riesgo de complicaciones.
3. Mayor resistencia a antibióticos: El uso inapropiado y excesivo de antibióticos alternativos debido a una etiqueta de alergia falsa podría contribuir al problema global de la resistencia a los antibióticos. Esto sucede cuando las bacterias desarrollan la capacidad de resistir los efectos de los medicamentos, lo que dificulta el tratamiento de infecciones futuras.
4. Costos económicos: El uso de antibióticos alternativos o más avanzados puede ser más caro que el uso de antibióticos betalactámicos estándar. Esto podría aumentar los costes de la atención médica tanto para el paciente como para el sistema de salud a nivel global.
En definitiva, un diagnóstico preciso es esencial para garantizar que los pacientes reciban el tratamiento adecuado y evitar las consecuencias negativas asociadas con una etiqueta de alergia incorrecta. Por ello es fundamental realizar un estudio de alergia tanto para descartar como para confirmar el diagnóstico de alergia a betalactámicos, y en este último caso, ofrecer una alternativa de tratamiento.
Alicia Gallardo Higueras
Hospital Universitario de Salamanca
Obituario Dr. Muñoz Lejarazu
Estimados socios:
Desde la SEAIC queremos expresar nuestro más sincero pésame a los familiares, amigos, compañeros y conocidos del Dr. Daniel Muñoz Lejarazu, Jefe de Servicio del Hospital Universitario de Álava (Vitoria), que falleció ayer. Dadas sus cualidades humanas y científicas siempre ocupará un puesto relevante en la historia de la Alergología Española. Descanse en paz.
Un cordial saludo,
Darío Antolín
Secretario de la Junta Directiva de la SEAIC
XXV Reunión Anual AEDAF
El próximo 22 de abril de 2023 tendrá lugar la XXV edición de la Reunión Anual de pacientes con Angioedema Hereditario AEDAF en el Hospital Universitario La Paz, en Madrid. Aquellas personas interesadas en asistir, pueden comunicarlo al e-mail dir@angioedema-aedaf.org.
Estudio de alergia a betalactámicos en niños
La sospecha de alergia a betalactámicos es un motivo frecuente de consulta en niños, descartándose en la mayoría de los casos tras el estudio alergológico. Seguir el mismo algoritmo diagnóstico que en el adulto consume tiempo y pruebas que son molestas para el niño. En los últimos años diferentes grupos han investigado el valor de las pruebas cutáneas y serológicas, recomendándose en algunos casos la prueba de exposición oral directa.
El grupo de trabajo de la EAACI ha publicado una revisión valorando el diagnóstico de alergia a betalactámicos en niños. Diferencia las formas clínicas en función del mecanismo inmunológico y la cronología de la reacción:
- Reacciones cutáneas benignas de aparición inmediata mediadas por IgE.
Las más frecuentes son leves con urticaria y/o angioedema, causadas en muchos casos por la infección subyacente. Diferenciarlas es difícil a pesar de la historia clínica, siendo necesario el estudio alergológico mediante pruebas cutáneas, seguidas de una prueba de exposición. Algunos autores proponen realizar la exposición oral sin pruebas cutáneas previas en las reacciones leves. A pesar de los estudios publicados, la evidencia para realizar prueba de exposición directa en niños con reacción inmediata es limitada.
- Reacciones sistémicas de aparición inmediata mediadas por IgE.
Los fármacos son una posible causa de anafilaxia en niños, pero el riesgo de reacción mortal es extremadamente bajo. El diagnóstico precisa un estudio alergológico completo, que incluya pruebas in vitro (IgE específica, prueba de activación de basófilos) y pruebas cutáneas. Cuando estas pruebas son positivas, el riesgo de reacción con la prueba de exposición es alto. En los casos graves esta prueba solo se realizará si no hay alternativa terapéutica segura, comenzando por dosis muy bajas, estando contraindicada si durante la reacción índice se produjo un shock anafiláctico.
- Reacciones no inmediatas leves, urticaria no inmediata/exantema maculopapular.
Las pruebas cutáneas en estos casos tienen muy baja sensibilidad y no están bien estandarizadas, pero el valor predictivo positivo es alto. Por otro lado, para las pruebas in vitro (prueba de transformación de linfocitos) se dispone de una evidencia limitada. Dada su baja sensibilidad, algunos autores realizan una prueba exposición oral directa, confirmando la seguridad del procedimiento. No hay acuerdo en el protocolo a seguir, administrándose generalmente la dosis fraccionada seguida de uno o varios días de administración domiciliaria. Haciendo referencia a un estudio que sugiere que los niños con reacción no inmediata leve podrían superar su alergia, podría indicarse la realización de una prueba de exposición tras al menos un año de la prueba de exposición positiva.
- Enfermedad del suero-like.
Se observa generalmente en niños menores de 5 años, especialmente con cefaclor. El diagnóstico es fundamentalmente clínico. En estos pacientes se debe evaluar la tolerancia a otros betalactámicos que, generalmente, son bien tolerados.
- Reacciones graves no inmediatas.
Incluyen el síndrome de Stevens-Johnson, necrólisis epidérmica tóxica, reacción a fármaco con eosinofilia y síntomas sistémicos, y la pustulosis exantemática aguda generalizada. El diagnóstico es fundamentalmente clínico, junto a pruebas histológicas y analíticas. Se pueden realizar pruebas epicutáneas tras 6 meses de la reacción a pesar de tener una sensibilidad baja. Si estas son negativas, se pueden realizar pruebas intradérmicas, estando contraindicadas si durante la reacción índice hubo riesgo vital. En general, la prueba de exposición se realiza para excluir el diagnóstico de alergia en los casos de baja sospecha.
El grupo de trabajo concluye que hay una amplia variabilidad clínica en las reacciones a betalactámicos en niños, siendo la más común la reacción cutánea leve no inmediata con exantema maculopapular o urticaria tardía. En estos casos se recomienda el diagnóstico mediante la prueba de exposición, existiendo suficiente evidencia para realizarla sin pruebas cutáneas previas. Para poder definir una reacción como leve o de bajo riesgo hay que tener en cuenta la fiabilidad de los datos obtenidos de la historia clínica, la edad del niño, el tiempo transcurrido hasta realizar el estudio y las comorbilidades que pueda presentar el paciente. No hay un protocolo óptimo para la realización de la prueba de exposición ni consenso en su duración, por lo que es imperativo establecer un protocolo unificado.
Con respecto a las reacciones inmediatas leves, es necesario realizar más estudios para poder confirmar la seguridad de realizar la exposición sin pruebas cutáneas previas.
Finalmente, en relación con la posibilidad de que los niños con reacción no inmediata leve puedan superar su alergia, el consenso se recomienda la realización de estudios multicéntricos que incluyan un gran número de niños para investigar la historia natural de la alergia a betalactámicos.
Dos trabajos realizados en nuestro país repiten el estudio con prueba de exposición en niños tras el diagnóstico de alergia a betalactámico con reacción no inmediata leve. En ellos, el 50% y el 80% de los pacientes toleran el betalactámico en la segunda prueba de exposición controlada, realizada al menos 6-12 meses tras una primera prueba de exposición positiva. Todos los pacientes incluidos son menores de 8 años, predominando preescolares en los que en muchos casos un cuadro viral subyacente podría ser la causa de la reacción. Ante estos resultados y dado que los betalactámicos son de primera elección en la mayoría de los procesos infecciosos de origen bacteriano en el niño, se podría proponer repetir la prueba de exposición controlada tras un año de evitación, al menos en los niños de menor edad, siempre que la reacción inicial al betalactámico sea no inmediata y leve.
Candelaria Muñoz Román. Alergología Pediátrica, UGC Pediatría, H. Materno Infantil, Hospital Regional Universitario de Málaga. Comité de Alergia Infantil SEAIC.
Bibliografía
- Blanca-López N, Atanaskovic-Markovid M, Gomes ER, Kidon M, Kuyucu S, Mori F, et al. An EAACI Task Force report on allergy to beta-lactams in children: Clinical entitisand diagnostico procedures. Pediatr Allergy Immunol. 2021; 32: 1426-1436.
- Tonson la Tour A, Michelet M, Eigenmann P, Caubet JC. Natural history of benign nonimmeediate allergy to beta-lactams in children: a prospective study in retreated patiens after a positive and a negative provocation test. J Allergy Clin Immunol Pract. 2018; 6: 1321-1326.
- Berroa F, Callero A, Fuentes-Aparicio V, Infante S, Alonso-Lebrero E, Zapatero L. Rechallenge in Pediatric Patients Diagnosed with delayed hypersensitivity to penicillins. J Investig Allergol Clin Immunol. 2013; 23: 369-370.
- Sánchez de Toro MA, Muñoz Román C, Corzo Higueras JL. Negativización de estudio alérgológico en pacientes en edad pediátrica diagnosticados de reacción alérgica no inmediata frente a amoxicilina. Allergol et Immunopathol Proceedings. 2017; 166. ISSN 2014-9859. 41º Congreso SEICAP.
- Ibáñez MD, Rodríguez del Río P, Lasa EM, Joral A, Ruiz-Hornillos J, Muñoz, C, et al. Prospective assessment of diagnostic tests for pediatric penicillin allergy: From clinical history to challenge tests. Ann Allergy Asthma Immunol. 2018;121(2):235-244.
Día Mundial de la Esofagitis Eosinofílica
Mañana, 22 de mayo, se celebra el primer Día Mundial de la Esofagitis Eosinofílica.
Además de diversas acciones para dar visibilidad social a esta enfermedad de prevalencia creciente, la Asociación de Pacientes con Esofagitis Eosinofílica (ADESEO) ha organizado un interesante seminario web con ponentes de talla internacional:
Día 22 de mayo:
14:00 – 15:30 horas | Webinar «Día Mundial de la EoE!». Centrado en el ámbito médico, habrá tres ponencias especializadas a cargo de reconocidos expertos internacionales que compartirán los últimos avances en el diagnóstico y tratamiento de la enfermedad:
- Dr. Alfredo Lucendo (EUREOS)
- Dra. Carolina Gutiérrez (Hospital Universitario Puerta de Hierro)
- Dr. Javier Chahuan (Pontificia Universidad Católica de Chile)
Te puedes inscribir aquí
Más información sobre el Día Mundial en la página web de ADESEO
La evolución de la hipersensibilidad a AINEs en el tiempo, ¿podrán algunos pacientes tolerar estos fármacos en el futuro?
Los antiinflamatorios no esteroideos (AINEs) son los fármacos más frecuentemente implicados en las reacciones de hipersensibilidad. Estas reacciones son muy complejas, ya que pueden estar producidas por mecanismos diferentes: por un lado, pueden ser reacciones de intolerancia cruzada (IC), en las que el paciente reacciona a varios AINEs pertenecientes a grupos químicos diferentes en ausencia de un mecanismo inmunológico específico; y por otro, reacciones selectivas, que están inducidas por uno o más AINEs del mismo grupo químico por un mecanismo inmunológico específico (IgE o células T). Las reacciones de IC son las más frecuentes y con un mayor impacto en la calidad de vida de los pacientes ya que, al estar implicados diferentes grupos químicos, se reducen de manera significativa las alternativas terapéuticas. Estas reacciones pueden clasificarse en diferentes categorías en función de los síntomas clínicos manifestados y la presencia o ausencia de enfermedades subyacentes: (i) Enfermedad respiratoria exacerbada por AINEs (EREA); (ii) Enfermedad cutánea exacerbada por AINEs (ECEA); (iii) Urticaria/angioedema inducido por AINE (UAIA).
La hipersensibilidad a los AINEs puede aparecer en cualquier momento de la vida, y aunque se han realizado pocos estudios para analizar la historia natural de esta afección, los datos disponibles son diferentes dependiendo de la entidad clínica.
En las reacciones mediadas por IgE, al igual que ocurre con otros medicamentos como las penicilinas, se ha descrito una pérdida de sensibilidad con el paso del tiempo cuando los pacientes no están expuestos al fármaco. Esta pérdida de sensibilidad se ha visto que ocurre en más de la mitad de los pacientes con reacciones por metamizol tras 6 meses de seguimiento. Sin embargo, hoy en día se desconoce si estos pacientes tolerarían el fármaco y si una nueva exposición daría lugar a que las pruebas resultasen otra vez positivas.
Por otro lado, en las reacciones de IC, hay estudios publicados donde se ha comprobado que a lo largo del tiempo algunos pacientes pueden adquirir de nuevo tolerancia a estos fármacos.
En la ECEA, en la que los pacientes presentan urticaria crónica de base que se exacerba tras la toma del AINE, se ha observado que la intensidad de la reacción a estos medicamentos puede fluctuar dependiendo de la actividad de la urticaria crónica subyacente, y que incluso en hasta un tercio de los pacientes, la hipersensibilidad a los AINEs puede resolverse durante los periodos de remisión de la urticaria crónica.
En la UAIA, se ha descrito que más del 60% de los pacientes pueden tolerar los AINEs en los 6 años siguientes a su última reacción.
Estos resultados ponen de manifiesto la importancia del seguimiento de los pacientes con IC a AINEs y la necesidad de ser reevaluados periódicamente por un alergólogo tras el diagnóstico inicial, ya que un gran número de pacientes podrían estar evitando los AINEs a pesar de no ser ya hipersensibles. Esta cuestión es importante porque los AINEs son uno de los fármacos más consumidos en todo el mundo y en algunos casos son la única opción terapéutica disponible. Sin embargo, a día de hoy no se sabe cuánto tiempo mantendrán los pacientes la tolerancia a los antiinflamatorios y si el contacto repetido con los mismos podría volver a inducir hipersensibilidad a estos fármacos.
Inmaculada Doña
Hospital Regional Universitario de Málaga
Bibliografía:
- Doña I, Barrionuevo E, Salas M, et al. Natural evolution in patients with nonsteroidal anti‐inflammatory drug‐induced urticaria/angioedema. Allergy 2017;72(9):1346‐1355.
- Doña I, Pérez-Sánchez N, Eguiluz-Gracia I,et al. Progress in understanding hypersensitivity reactions to nonsteroidal anti-inflammatory drugs.Allergy 2020;75(3):561-575.
- Gomez E, Blanca‐Lopez N, Torres MJ, et al. Immunoglobulin E‐mediated immediate allergic reactions to dipyrone: value of basophil activation test in the identification of patients. Clin Exp Allergy 2009;39(8):1217‐1224.
- Setkowicz M, Mastalerz L, Podolec‐Rubis M,et al. Clinical course and urinary eicosanoids in patients with aspirin induced urticaria followed up for 4 years. J Allergy Clin Immunol 2009;123(1):174‐178.
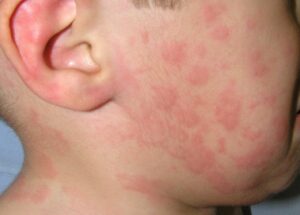
Mi niño tiene urticaria. ¿La urticaria es igual a alergia?
La urticaria es una enfermedad de la piel muy común. Consiste en la aparición de ronchas/habones y/o hinchazón/angioedema, que habitualmente se acompañan de picor. Si dura menos de 6 semanas se clasifica como urticaria aguda y si dura más de 6 semanas como urticaria crónica. Las ronchas aparecen y desaparecen con rapidez, cambian de localización y duran menos de 24 horas y puedes reaparecer en los días siguientes. La hinchazón puede afectar a la cara, las manos, los pies, los genitales y suele ser pruriginoso.
La mayoría de las urticarias en la edad infantil son agudas y no tienen relación con la alergia. La infección parece ser la causa predisponente más frecuente (más del 40%) de urticaria en lactantes y niños en comparación con los adultos. Suelen ser infecciones víricas leves y el niño mantiene buen estado general a pesar de que la urticaria afecte a gran parte de la superficie corporal. Los síntomas de la infección viral pueden estar presentes o no.
¿La urticaria es igual a alergia? En pocas ocasiones la urticaria que dura varios días o semanas es producida por una alergia alimentaria; medicamentosa o por una picadura de insecto. En estos casos, es habitual que la urticaria aparezca antes de que pasen dos horas tras la ingesta del alimento/medicamento o haya antecedente de picadura de insecto en los minutos previos (muy inusual en niños). En ocasiones, pueden asociarse síntomas respiratorios, digestivos, mareos, el niño podría estar mucho más nervioso y afectado. En estos casos, podría tratarse de una reacción alérgica generalizada (anafilaxia) y se debe instaurar tratamiento con adrenalina y solicitar asistencia sanitaria de inmediato.
La urticaria crónica es mucho menos frecuente en niños y en la práctica, la mayoría de los pacientes no tienen una causa identificable. Se clasifica como urticaria crónica espontánea. En un pequeño porcentaje la urticaria crónica en niños se asocia a presencia de anticuerpos autoinmunes. Los medicamentos antiinflamatorios no esteroideos (ibuprofeno, metamizol, paracetamol, etc.) se han identificado como principales factores agravantes de la urticaria crónica espontánea en niños.
En conclusión, la urticaria aguda (<6 semanas de duración) es más frecuente en niños que la urticaria crónica (>6 semanas de duración) y suele ser un proceso benigno, transitorio, y que no se asocia a patología grave subyacente en la la gran mayoría de los casos.
Autora:
Krasimira Baynova, MD. Comité de Alergia Infantil SEAIC. CSUR Angioedema. UGC Alergología. Hospital Universitario Virgen del Rocío. Sevilla.
Bibliografía
1) Meeyong Shin et al. Prevalence and Causes of Childhood Urticaria Allergy Asthma Immunol Res. 2017 May; 9(3): 189–190.
2) Zuberbier T, Aberer W, Asero R, Abdul Latiff AH, Baker D, Ballmer-Weber B, et all. The EAACI/GA²LEN/EDF/WAO guideline for the definition, classification, diagnosis and management of urticaria. Allergy. 2018 Jul;73(7):1393-1414. doi: 10.1111/all.13397. PMID: 29336054.
3) Brüske I, Standl M, Weidinger S, et al. Epidemiology of urticaria in infants and young children in Germany–results from German LISAplus and GINIplus Birth Cohort Studies. Pediatr Allergy Immunol 2014;25:36 –42.
4) Cornillier, H., Giraudeau, B., Munck, S., Hacard, F., Jonville-Bera, A.-P., d’ Acremont, G., … Maruani, A. (2018). Chronic spontaneous urticaria in children – a systematic review on interventions and comorbidities. Pediatric Allergy and Immunology, 29(3), 303–310.
Enlace de interés práctico:
https://enfamilia.aeped.es/temas-salud/decalogo-urticaria-infantil
Dr. Fernández Crespo, director ISCIII
Estimados socios,
El Consejo de Ministros, a propuesta del Ministerio de Sanidad, Servicios Sociales e Igualdad y con la conformidad del Ministerio de Economía y Competitividad, ha acordado el día 6 de Marzo del presente el nombramiento de Jesús Fernández Crespo, especialista en Alergología, como director del Instituto de Salud Carlos III (ISCIII) en sustitución de Antonio L. Andreu Périz. El Dr. Fernández Crespo ha desempeñado los cargos de subdirección médica de Investigación y Docencia del Hospital Universitario 12 de Octubre de Madrid y desde Septiembre de 2014 era subdirector general de Evaluación y Fomento de la Investigación. Desde SEAIC queremos expresar nuestra más sincera enhorabuena por el nombramiento.
Podéis consultar la noticia en este link.
Un cordial saludo,
Darío Antolín
Secretario de la Junta Directiva de la SEAIC
Nuevo presidente de SEAIC
El Profesor Ignacio Dávila fue ratificado como nuevo presidente de SEAIC en el Simposio Internacional en Palma de Mallorca. Es jefe de Sección de Alergología del Hospital Universitario y catedrático de la Facultad de Medicina de Salamanca y ocupará el cargo durante los próximos cuatro años.
¿Si he tenido una reacción con Amoxicilina, qué antibióticos podría utilizar hasta ser valorado por alergología?
La amoxicilina es uno de los antibióticos más utilizados para el tratamiento de infecciones respiratorias, urinarias, dentales, de la piel, etc. También se utilizan para prevenir infecciones, o antes de algunos procedimientos diagnósticos o intervenciones quirúrgicas.
Pertenece a la familia de los antibióticos betalactámicos, y a este grupo pertenece también la penicilina, que es el antibiótico más antiguo conocido, así como otros muchos antibióticos pertenecientes a diferentes subfamilias como cefalosporinas, carbapenems o monobactams.
Cualquier antibiótico puede producir diferentes tipos de reacciones adversas, algunas conocidas y relacionadas con la dosis del antibiótico, por ejemplo, dolor abdominal, deposiciones diarreicas o infecciones por hongos en mucosa oral o genital. Tras este tipo de reacciones, y según la intensidad de la sintomatología, puede ser necesario suspender el tratamiento. Hay otro tipo de reacciones no predecibles, como son las reacciones alérgicas o de hipersensibilidad, que pueden aparecer incluso a dosis mínimas, y pueden ser desde muy leves a graves.
Cuando un paciente en tratamiento con amoxicilina presenta síntomas no relacionados con la infección que está tratando, debe consultar en un centro sanitario. Si los síntomas que presenta son efectos secundarios conocidos, será su médico el que valore la continuación de ese antibiótico, o el cambio a uno de la misma familia o de otra familia, según la infección que esté tratando. En estos casos se podría seguir tomando antibióticos de la familia de los betalactámicos.
Cuando su médico considere que presenta síntomas sugestivos de una reacción alérgica a la amoxicilina siempre debe ser valorado y estudiado en una Unidad de Alergología, y hasta entonces no debe tomar ningún antibiótico de la familia de los antibióticos betalactámicos. Hoy en día existen múltiples alternativas como antibióticos del grupo quinolonas, macrólidos, lincosamidas, aminoglucósidos, tetraciclinas y sulfamidas entre otros.
Es muy importante que este tipo de reacciones sean estudiadas ya que la sospecha de ser alérgico a antibióticos betalactámicos implica la evitación de un gran número de fármacos que son muy utilizados en la actualidad, y tras el estudio nos podrán dar alternativas dentro de este mismo grupo terapéutico.
María Salas Cassinello
Hospital Regional Universitario de Málaga
Durante el verano: ¿Cómo diferenciar una reacción alérgica a un medicamento de una reacción por fototoxicidad?
Con el buen tiempo y las vacaciones de verano, todos pasamos mucho más tiempo al aire libre y aumenta la exposición de nuestra piel al sol, pudiéndose producir algunas reacciones cutáneas no deseadas que conviene diferenciar:
Las erupciones solares o polimorfas ocurren sin relación con la toma de medicamentos, en aquellas zonas de piel que no han recibido sol durante el año. Tienen un aspecto variable, como manchas, granitos, etc… y producen picor, apareciendo a las pocas horas de la exposición en ambas partes del cuerpo (simétricas). Es típico en los primeros días de sol, y algunos pacientes las pueden presentar cada año. Estas reacciones pueden ser evitables utilizando las medidas de fotoprotección adecuadas.
Las reacciones fototóxicas son reacciones de la piel con aspecto de quemadura solar sobre la zona que ha recibido la exposición. Respetan la piel cubierta por ropa, y zonas típicas como el mentón, detrás de las orejas o debajo de la nariz. Se provoca por el uso de algunos productos sobre la piel o medicamentos, como algunos antiinflamatorios, antihipertensivos o antibióticos. Empiezan a los pocos minutos/horas de la exposición solar y se resuelven habitualmente en unos días, dejando en ocasiones marcas durante meses. Aunque no son reacciones alérgicas, son frecuentes, y pueden aparecer en cualquier persona que los utilice, incluso la primera vez que se usa un producto o medicamento a dosis altas.
Las reacciones alérgicas por exposición solar o fotoalergia son reacciones mucho menos frecuentes. Son causadas sobre todo por medicamentos pero también por perfumes, algunos cosméticos e incluso por los protectores solares. Tienen un aspecto de eccema o ampolla, con picor, que afecta a las zonas que han recibido el sol, aunque también puede extenderse a otras zonas con menos intensidad. Aparecen más tarde que las anteriores, a partir de 24-48 horas tras la exposición solar, y mejoran a partir de 5-6 días, sin dejar lesiones residuales. Este tipo de reacciones ocurren en personas con predisposición, que ya han utilizado estos productos previamente sin reacción anterior, y pueden condicionar reacciones cruzadas con otros medicamentos o productos similares.
Si presenta una reacción cutánea, conviene hacer fotografías, y recuerde acudir a su médico de atención primaria para recibir tratamiento, además de contar con el asesoramiento de un Alergólogo para realizar los estudios necesarios.
Bibliografía:
1. Dávila I, Jáuregui, I, Olaguibel, J.M., et al. Tratado de Alergología. 2a Edición. Ergon, 2016.
2. Gruber-Wackernagel A, Byrne SN, Wolf P. Polymorphous light eruption: clinic aspects and pathogenesis. Dermatol Clin. 2014 Jul;32(3):315-34.
3. Montgomery S, Worswick S. Photosensitizing drug reactions. Clin Dermatol. 2022 Jan-Feb;40(1):57-63.
María del Valle Campanón Toro
Hospital Universitario de Burgos