resultados de la búsqueda: profesionales/aviso-importante/wp-content/uploads/logos/Sitio web no disponible/wwwww/inicio/cme-jiaci
¿Qué es la anafilaxia?
En esta primera entrada del blog del Comité de Anafilaxia parece lógico que hablemos acerca de lo que es la anafilaxia.
La anafilaxia es una respuesta inmunológica extrema del sistema inmunitario ante una sustancia alergénica a la que el paciente ha desarrollado alergia.
En esta reacción se libera una gran cantidad de histamina y otras sustancias químicas en el cuerpo, lo que causa una serie de síntomas graves, de instauración rápida y potencialmente mortales, especialmente si no se reconocen los síntomas a tiempo y no se actúa rápidamente.
En este caso la reacción alérgica afecta a todo el organismo, y puede manifestarse con síntomas variados y simultáneos en diversos sistemas; por tanto, sus síntomas pueden variar ampliamente, pero comúnmente incluyen síntomas sugestivos de alergia que afectan a la vez la piel, el aparato respiratorio, el tracto digestivo o sistema cardiovascular.
La afectación de la piel, con urticaria, enrojecimiento, picor o hinchazón, es la manifestación más frecuente en la anafilaxia; está presente en el 80 % de los casos.
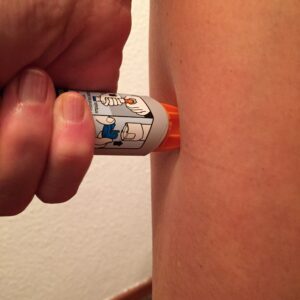
La anafilaxia es una emergencia médica que requiere atención inmediata. El tratamiento principal es la inyección precoz de adrenalina intramuscular en el muslo.
Es crucial, una vez tratado el cuadro, identificar y evitar los desencadenantes conocidos de la reacción para prevenir futuros episodios de anafilaxia. El especialista adecuado para ello es alergólogo, a quien debe ser remitido todo paciente que haya presentado una anafilaxia.
Es importante que las personas alérgicas que hayan presentado una anafilaxia y sus familiares estén preparados para actuar en caso de una nueva reacción anafiláctica. Esto implica llevar siempre consigo una inyección de adrenalina y saber cómo administrarla correctamente
Alergia a Prunáceas
En Verano aumenta el consumo de futas de la familia de las prunáceas, que son aquellas que tienen un hueso que contiene en su interior una especie de almendra, como el melocotón, albaricoque, cereza, ciruela, paraguayo o nectarina. Se consideran responsables del 70 % de todas las reacciones alérgicas a las frutas.
Algunos tips importantes a tener en cuenta son:
- En el área mediterránea predomina la alergia a vegetales por sensibilización a LTP (proteínas transportadoras de lípidos), muy presentes en las prunáceas, especialmente en la piel, donde su concentración es mucho mayor.
- La LTP es un alérgeno muy estable que condiciona que su alergia se produzca con la ingesta de la fruta fresca al igual que procesada (zumos, mermeladas, compotas…)
- Conocer el alérgeno vegetal responsable de la alergia permite predecir la gravedad de las manifestaciones clínicas que puede desencadenar y la posible reactividad cruzada con otros alimentos. La alergia a LTP se puede asociar con alergia a otros alimentos como frutos secos y otras frutas rosáceas (manzana, fresa…)
- Especialmente en el caso de alergia a LTP, algunos factores como el ejercicio físico, el alcohol o los antiinflamatorios (AINE) pueden actuar como cofactores, y desencadenar o amplificar una reacción.
- La alergia a prunáceas en nuestro país, aunque con menor frecuencia, también se puede producir relacionada con la alergia al polen y en este caso, en muchos pacientes, es posible consumir la fruta cocinada. Es aconsejable por tanto, seguir las indicaciones de su alergólogo sobre la evitación o los permisos en las formas de consumo.
La reacción alérgica a las prunáceas como el melocotón se suele producir después de su ingesta y, con menor frecuencia, tras su inhalación o tras el contacto cutáneo. Cuando provoca síntomas, suelen aparecer en la primera hora, habitualmente a los pocos minutos. Los síntomas que puede desencadenar incluyen:
- Síndrome de alergia oral (SAO). Síntomas locales leves, que consisten en picor oral, orofaríngeo y/o ótico. Son los más frecuentes
- Síntomas cutáneos. Síntomas locales en la zona de contacto con el alimento, o generalizados en forma de urticaria y angioedema (hinchazón) de labios, párpados, lengua u otras zonas.
- Síntomas digestivos. Náuseas, vómitos, dolor abdominal, distensión abdominal, diarrea
- Anafilaxia. Reacción alérgica grave de instauración rápida y de riesgo para la vida. Puede iniciarse con picor oral, faríngeo, en manos, pies o cuero cabelludo y después progresar con generalización del picor y aparición de urticaria y/o angioedema, así como síntomas generales respiratorios, digestivos y cardiovasculares (conjuntivitis, obstrucción nasal, estornudos, mucosidad, dificultad para tragar o respirar, tos, silbidos, náuseas, vómitos, dolor abdominal, diarrea, y caída de la tensión arterial con mareo, pérdida de conocimiento, y si la situación se prolonga sin tratamiento, parada cardiorrespiratoria). Se requiere, pues, tratamiento médico urgente en el momento del episodio. En cuanto el paciente advierte la generalización de la reacción, debe administrarse la adrenalina autoinyectable y ser llevado a un centro médico.
Es importante un buen diagnóstico para evitar los alimentos con los que el paciente presente síntomas. Así mismo, siempre llevar consigo la medicación de rescate como antihistamínicos, corticoides y por supuesto la adrenalina autoinyectable.
«Participa en mejorar el conocimiento sobre Inmunoterapia con Alimentos!»
La inmunoterapia es el tratamiento estrella de la especialidad de alergología, claramente diferenciado del resto de tratamientos por su enfoque etiológico. La inmunoterapia con alimentos ha experimentado un auge en las últimas dos décadas que se ha disparado a partir del momento en que la industria farmacéutica ha tomado una posición predominante liderando proyectos de investigación con poblaciones mucho más grandes que las que se reunían mediante iniciativas meramente académicas.
Este desarrollo a nivel de investigación se ha visto respaldado con la nueva publicación de la guía de inmunoterapia europea, en la que por primera vez, se abre una puerta oficial al empleo de inmunoterapia con alérgenos para la alergia alimentaria fuera del contexto de la investigación en centros con un nivel de experiencia y recursos elevado. Hasta la fecha de esta importante publicación, la posición oficial de las organizaciones científicas era la de no recomendar este tipo de tratamiento fuera del contexto de la investigación, a pesar de que su uso se estaba produciendo en determinados centros de muchos países europeos.
En los próximos años, es probable que nos encontremos con productos farmacológicos aprobados para el uso en inmunoterapia oral con alimento, que a su vez, aumenten la demanda de los pacientes para recibir este tipo de tratamiento. Sin embargo, puede darse la situación de que la demanda supere la capacidad de los servicios de alergia para atender dichas peticiones por la complejidad del tratamiento y las dificultades en instaurarlo como parte de la cartera de servicios en departamentos donde no sea un tratamiento en el que no se tenga experiencia.
Con la meta de realizar un mapa a nivel europeo de los centros donde se administra este tratamiento y conocer la forma en que se está realizando, surge el proyecto FIND, del acrónimo en inglés Food Immunotherapy Practice: Nation Differences Across Europe (Práctica de inmunoterapia con alimentos: diferencias entre las naciones en Europa). Este proyecto inicia su camino en Noviembre de 2017, cuando consigue financiación por parte de la EAACI para su puesta en marcha. El grupo de trabajo está constituido por 12 miembros de distintos países europeos y un comité asesor con expertos en alergia a nivel mundial. Tras elaborar un cuestionario, el estudio inicia su fase de recopilación de datos el 20 de Junio de 2018 con el envío de una invitación masiva a todos los miembros de la EAACI para comunicar su experiencia con el tratamiento.
En caso de no haber recibido dicha invitación, y querer participar, puedes hacerlo a través de este link: (https://www.surveymonkey.com/r/FINDproject_Level2) o bien, ponerte en comunicación con el coordinador en nuestro país (find.spain2018@gmail.com) para recibir la información que quieras solicitar y decidir tu participación.
Desde el Comité Infantil de Alergia, os invitamos a participar para que conozcamos cual es la realidad sobre este tratamiento tan relevante.
Pablo Rodriguez Del Rio. Comité de Alergia Infantil SEAIC.
USO Y DESUSO DE LA ADRENALINA
En las últimas décadas el término alergia se ha convertido en un concepto popular y casi familiar, facilitado sobre todo por la incidencia progresivamente creciente de las distintas patologías alergológicas y el impacto socio-sanitario que estas representan.
Por supuesto, entre las varias formas de presentación clínica, la anafilaxia es la que más nos preocupa como médicos, no solo como alergólogos, ya que por definición representa una “reacción alérgica grave de instauración rápida y potencialmente mortal”. En los últimos años se ha multiplicado el esfuerzo de la comunidad científica para sensibilizar a la sociedad sobre esta patología y tratarla como se merece, con el intento de minimizar las consecuencias que de ella puedan surgir.
En el algoritmo de actuación de la anafilaxia, la adrenalina intramuscular representa el tratamiento de primera línea independientemente de la edad del paciente y del entorno en que ocurra. El retraso en la administración de este medicamento se ha asociado a desenlaces fatales o reacciones bifásicas. La administración de adrenalina siempre tiene que estar seguida de una valoración médica por el Servicio de Urgencias más cercano. Una vez resuelto el cuadro clínico, al paciente se le prescribirá un auto inyector de adrenalina con un informe médico en el que deben de estar representados un plan escrito de recomendaciones (alérgeno a evitar) así como una explicación detallada del correcto uso de la adrenalina.
Recientemente se ha publicado un trabajo interesante que investiga las razones por las cuales hay un menor uso de adrenalina en la atención del paciente pediátrico (“Factors associated with the underuse of adrenaline in children with anaphylaxis”). Se trata de un estudio multicéntrico que incluyó 149 pacientes (edad menor de 15 años) atendidos por anafilaxia en 18 Servicios de Urgencias del norte de Francia, en un periodo comprendido entre los años 2015 y 2017. La edad media de los niños incluidos en el estudio era de 7,4 años; 35 niños (23%) estaban diagnosticados previamente de alergia alimentaria y 17 niños (11%) habían ya experimentado una anafilaxia. El Servicio de Emergencia Extrahospitalario de la zona fue contactado en 63 ocasiones (43%), en 55 de ellas (37%) los niños recibieron tratamiento in situ, por sus familias o por el mismo Servicio de Emergencias. Antes de la llegada de ayuda médica, 15 de los 31 niños (48%) con un dispositivo de auto inyector de adrenalina recibieron el tratamiento, mientras que el Servicio de Emergencias solo la administró en 4 de los 55 casos. De los 149 niños diagnosticados de anafilaxia solo 52 de ellos (35% del total) recibieron tratamiento con adrenalina en un entorno hospitalario. En definitiva, solo 71 de los 149 (48%) recibieron tratamiento con adrenalina, y el auto inyector de adrenalina fue prescrito o renovado en 103 (69%) casos antes del alta hospitalaria.
Si analizamos los datos obtenidos en este estudio podemos concluir que se ha observado que la adrenalina fue administrada con más frecuencia en niños más pequeños (edad media de 6,5 años), no identificando otro factor que pueda ser asociado con un uso mas frecuente de adrenalina.
Podemos concluir también que las dos principales razones por las que la adrenalina no se administró en ninguno de los escenarios (intra o extra hospitalario) de asistencia médica fueron:
- subestimación y falta de reconocimiento de la potencial gravedad de la reacción presentada.
- espontánea y rápida mejoría de la clínica desde los primeros síntomas/signos presentados.
El miedo a los posibles efectos adversos de una administración de adrenalina no se reconoció como una causa frecuente para su menor utilización.
Los autores concluyen que la distancia entre el porcentaje de un diagnóstico correcto y los casos que fueron tratados con adrenalina como primera línea de tratamiento sea principalmente debido a no considerar la reacción anafiláctica lo suficientemente grave si ésta no asocia una afectación respiratoria y circulatoria.
En definitiva y como conclusión importante que debemos de sacar de todo este texto es que la administración de adrenalina i.m. es el tratamiento de primera línea para una anafilaxia siendo ésta capaz de reducir las consecuencias potencialmente fatales, antes de que eventualmente se presente una afectación cardiorrespiratoria.
Dr. Nicola Giangrande, del hospital Hospital Público da Mariña , Burela (Lugo). Comité de Alergia Infantil SEAIC.
Articulo aconsejado:
¿En qué consisten las pruebas cutáneas a medicamentos?
Las pruebas cutáneas son útiles para el diagnóstico de la alergia a medicamentos. Existen tres tipos de pruebas cutáneas para el diagnóstico alergológico: prick-test (pruebas intraepidérmicas), pruebas intradérmicas y las pruebas epicutáneas (parches). En el prick test se aplica una gota del medicamento a estudiar en la cara anterior del antebrazo y se hace una ligera punción con una lanceta a través de la gota de dicho medicamento y la capa más externa de la piel conocida como epidermis. De esta forma, se permite que el medicamento penetre y contacte directamente con las células responsables de las reacciones alérgicas, los mastocitos.
Si el paciente presenta un resultado positivo, los mastocitos reaccionan, liberando unas sustancias que producen inflamación, lo que se traduce en la aparición de una roncha o habón, rodeada de un eritema (piel roja). Esta respuesta se inicia en pocos minutos y es máxima a los 15 o 20 minutos y va cediendo a lo largo de las horas.
Si el resultado es negativo, es decir, no se produce la aparición de la roncha, se procede a la prueba cutánea intradérmica. Estas pruebas son más sensibles que las anteriores y consisten en la inyección directa del medicamento en la segunda capa de la piel del paciente (dermis), con una aguja muy fina y se procede a la lectura de forma similar al prick. Está técnica tiene la ventaja de poder investigar la alergia de tipo tardío, que consiste en hacer una lectura a las 24, 48 e incluso 96 horas.
Las pruebas epicutáneas, llamadas también pruebas de parche, consisten en la aplicación sobre la piel, sin punzar, del medicamento sospechoso. Se utilizan generalmente para el diagnóstico de dermatitis de contacto y reacciones tardías, aquellas que aparecen más de 6 horas entre la administración del fármaco y la aparición de la reacción. Se mantiene el alérgeno en la piel, tapado con una tira adhesiva, que se retirará a las 48 horas. La lectura inicial de estas pruebas se realiza a las 48 horas y la respuesta se observa aproximadamente 2 días después de la retirada del parche.
Para realizar las pruebas cutáneas, no se debe de dejar de tomar la medicación habitual. Es importante evitar el tratamiento con antihistamínicos (cetirizina, ebastina, loratadina…) 5-7 días antes de las pruebas y los corticoides orales entre 7 a 21 días antes de las pruebas.
Dra. Giovanna Araujo Sánchez, M.D. PhD.
Servicio de Alergología (ICR).
Hospital Clínic Barcelona. IRCE-IDIBAPS.
Alergología en España y la Unión Europea
La Alergología es una especialidad médica oficialmente reconocida en España por los Ministerios de Sanidad, Política Social e Igualdad y de Educación.
Se entiende por Alergología la especialidad médica que comprende el conocimiento, diagnóstico y tratamiento de la patología producida por mecanismos inmunológicos, con las técnicas que le son propias. El Programa Oficial de la especialidad vigente se publicó en el BOE número 241, de lunes 9 de octubre de 2006.
Para acceder a la formación especializada en Alergología son requisitos previos imprescindibles ser licenciado en Medicina y obtener plaza en la convocatoria del examen MIR.
El alergólogo es un médico especializado en Alergología y por tanto preparado para prevenir, diagnosticar y tratar las enfermedades alérgicas y educar a pacientes y familiares sobre las mismas. Es importante resaltar que el alergólogo recibe formación y acumula experiencia en enfermedades alérgicas tanto en pacientes pediátricos como en adultos.
El alergólogo está capacitado para evaluar los diferentes aspectos de las enfermedades alérgicas que pueden afectar a distintos sistemas del organismo (piel, aparato digestivo, aparato respiratorio, sistema cardiovascular, etc). Es frecuente que un mismo paciente presente rinitis, conjuntivitis, asma, dermatitis y alergia alimentaria. El alergólogo es competente para realizar un diagnóstico y tratamiento integral.
En el momento actual la especialidad médica de Alergología existe como especialidad completa en 14 países de la Unión Europea (Chequia, Chipre, Eslovaquia, España, Grecia, Holanda, Italia, Lituania, Luxemburgo, Portugal, Reino Unido, Rumania, Suecia y Suiza). Además se reconoce como subespecialidad en otros 7 países (Alemania, Estonia, Finlandia, Francia, Hungría, Polonia y Turquía).
En relación con el proyecto de troncalidad, la Alergología se incluirá en el denominado tronco médico y se mantendrán las competencias de la especialidad.
Fuente: Comisión Nacional de la Especialidad de Alergología
» Título de Alergólogo Europeo
![]() Orden 3081/2006: Programa Oficial de la Especialidad de Alergología (6948 descargas )
Orden 3081/2006: Programa Oficial de la Especialidad de Alergología (6948 descargas )
Atención del niño alérgico en Urgencias: El Papel del Triaje
Cuando diagnosticamos a un paciente de anafilaxia, le indicamos una serie de medidas de actuación en caso de que presente un nuevo episodio que incluyen la autoadministración de adrenalina y la necesidad de acudir a un centro médico para ser evaluado y tratado. Es más, asumimos que ese paciente será atendido correcta y rápidamente en Urgencias.
Somos poco conscientes del papel que han cobrado los sistemas de Triaje en la mayoría de los servicios de urgencias para hacer frente a la creciente presión asistencial. En los últimos 25 años se han implantado progresivamente múltiples sistemas de triaje hospitalario1, en base a los que se decide cuándo (tiempo de espera), quién (según la organización propia del centro) y dónde (Consulta o Sala de Exploración, Sala de Reanimación…) se atiende a los pacientes. La sala de triaje es donde debe identificarse al paciente con anafilaxia.
Nuestro hospital utiliza el Canadian Paediatric E.D. TRIAGE and Acuity Scale (PaedCTAS)2, con 5 posibles niveles de prioridad (I: Reanimación, de atención inmediata; II: Emergencia, con un tiempo de espera de atención inferior a 15 minutos; III: Urgencia, con un tiempo de espera de unos 30 minutos; IV: Semi urgencia, con tiempo de espera de 1 hora y finalmente, la No Urgencia, con una espera de hasta 2 horas). Estos tiempos recomendados para atender a los pacientes se cumplen en mejor o en peor medida según la afluencia. Según este sistema de triaje una anafilaxia es una patología de prioridad I.
Nos planteamos evaluar la calidad del triaje del niño alérgico a raíz del comentario de un paciente en la Consulta. Nuestro paciente, con anafilaxia previa por alergia a alimentos, siguió todos los pasos indicados en consulta y en su informe clínico, incluidos el uso de su autoinyector y traslado a Urgencias de nuestro hospital. Una vez allí, y tras el triaje, se le envió a la Sala de Espera y fue dado de alta en menos de 2 horas.
Al evaluar triaje en urgencias de pediatría de otros niños atendidos por alergia encontramos que más de la mitad de los niños con diagnóstico de anafilaxia habían recibido una prioridad III (categoría: urgente; prioridad intermedia; tiempo de espera estimado: 30 minutos). En la práctica, una prioridad intermedia supone esperar en la Sala de Espera el mismo tiempo que niños con enfermedades tan frecuentes como la fiebre, gastroenteritis y bronquiolitis. En periodos epidémicos esto se traduce en retrasos de horas por el gran aumento de la demanda asistencial. Además, este retraso podría condicionar peor respuesta a la adrenalina (por su administración más tardía), y aumentar el riesgo de mortalidad. En nuestro centro Sólo un caso de cada 3 fue identificado correctamente como prioridad I-II3.
El siguiente paso fue proponer medidas de mejora de 2 tipos:
- Formación del personal de enfermería que realiza labores de Triaje: Se destacaron la importancia del tiempo de evolución y la duración de síntomas, la importancia de la anamnesis obtenida de los padres sobre la apariencia del paciente al llegar a Urgencias….
- Modificaciones en el propio Sistema de Triaje (no fue posible la implementación de modificaciones en el Soporte informático, por lo que se introdujo material de apoyo (chuleta) al personal encargado del triaje): Se destacó la importancia de la afectación multisistémica, la prescripción y/o el uso de dispositivos de adrenalina autoinyectable y la duración de síntomas.
Al reevaluar el funcionamiento de nuestra urgencia 12 meses después de estas medidas, encontramos que el número de niños correctamente triados había pasado del 36.2 % al 72.2 % y lo que es más importante, que el tiempo de espera medio se había reducido de 8 min a 1 min. También se observaron modificaciones en la ubicación de los pacientes, que, en lugar de ser enviados a la sala de espera, quedaron en observación4.
Nuestros resultados no son extrapolables a otros hospitales dado que en nuestro país se utilizan varios sistemas de triaje distintos, incluyendo, entre otros, el Sistema Canadiense de Triaje Pediátrico, Sistema Estructurado de Triaje-Modelo Andorrano de Triaje, Sistema Manchester de Triaje5. Cada uno de estos sistemas consta de procesos propios en su aplicación e idiosincrasia a la hora de gestionar la prioridad de los pacientes y de las patologías. Además, precisan de formación específica para su aplicación.
Como alergólogos:
- Debemos ser conscientes de que el triaje del servicio de urgencias es clave para que el paciente diagnosticado de anafilaxia reciba el tratamiento adecuado en el momento preciso.
- Deberíamos conocer el sistema de triaje que se utiliza en nuestros hospitales y saber si tiene (o no) problemas en la identificación de los pacientes con anafilaxia.
- Debemos colaborar con el personal de urgencias para, desde nuestro conocimiento de las peculiaridades de la anafilaxia, proponer medidas de mejora que faciliten la identificación precoz y por tanto, la atención correcta de los pacientes.
Dra. Esozia Arroabarren Alemán, Servicio de Alergia, Complejo Hospitalario de Navarra, Pamplona. Comité de Alergia Infantil SEAIC
Bibliografía
- Mínguez Navarro MC, Guerrero Márquez G, Ignacio Cerro MC, editores. Manual de Clasificación y Triage del paciente Pediátrico en Urgencias. Primera Edición. Majadahonda (Madrid): Ergon; 2015.
- Warren DW, Jarvis A, LeBlanc L, Gravel J; CTAS National Working Group; Canadian Association of Emergency Physicians; National Emergency Nurses Affiliation; Association des Médecins d’Urgence du Québec; Canadian Paediatric Society; Society of Rural Physicians of Canada. Revisions to the Canadian Triage and Acuity Scale paediatric guidelines (PaedCTAS). CJEM. 2008; 10(3):224-43.
- Arroabarren E, Alvarez-Garcia J, Anda M, de Prada M, Ponce MC, Palacios M. Quality of the Triage of Children With anaphylaxis at the Emergency Department. Pediatr Emerg Care. 2018 May 15. doi: 10.1097/PEC.0000000000001442
- Arroabarren E, Alvarez-García J, Anda M, de Prada M, Ponce C, Alvarez-Puebla MJ. Impact of specific training in anaphylaxis of the Triage nursing staff in a Tertiary Hospital’s Paediatric Emergency Department. J Investig Allergol Clin Immunol. 2018 May 2:0. doi: 10.18176/jiaci.0271.
- https://www.aetsa.org/download/publicaciones/antiguas/AETSA_2011-4_Triage_def.pdf (ultimo acceso: junio 2019)
Premios Best in Class
Apreciados socios:
Se adjunta carta de nuestro Presidente con información importante con respecto a la convocatoria de los premios Best in Class sobre la calidad de los servicios de Alergología del sistema sanitario público.
Un cordial saludo.
Dr. Pedro Ojeda
Secretario General Sociedad Española de Alergología e Inmunología Clínica
—————————————–
Documento para la descarga:
¿Sabías que la alergia al polen y la alergia a los alimentos están relacionadas?

1. ¿Qué es la alergia alimentaria derivada de la alergia al polen?
El síndrome de alergia polen-alimentos (pollen-food allergy syndrome-PFAS) es una alergia alimentaria tipo I en pacientes con alergia al polen. Se produce por reactividad cruzada de proteínas (alérgenos) homólogas (similares) presentes en polen y alimentos vegetales. Aunque los síntomas suelen ser leves y limitados a la orofaringe, en casos raros pueden ocurrir reacciones sistémicas graves.
2. ¿Cuáles son los alérgenos y pólenes implicados?
La sensibilización a los alérgenos de pólenes depende de la región geográfica. En España y en el área mediterránea es frecuente la sensibilización a profilinas de pólenes de gramíneas y malezas (ej. artemisia). Otros alergenos implicados son LTP (proteínas de transferencia de lípidos) de pólenes de árboles como el plátano de sombra y giberelinas de pólenes de cipreses. En el norte y centro de Europa, los alérgenos más relevantes son las PR-10 (proteínas homólogas de Bet v 1, alérgeno mayor del polen de abedul).
3. ¿Qué alimentos dan problemas?
Los más frecuentes son frutas, verduras y frutos secos crudos, ya que las proteínas mayormente implicadas son las profilinas y PR-10, que son sensibles al calor y a los jugos gástricos. Por eso muchos pacientes toleran la versión cocida, enlatada de la fruta/verdura. En el caso de implicación de proteínas como LTP o las giberelinas, que son resistentes al calor y digestión pueden causar reacciones más graves.
| Polen sensibilizante/alérgeno | Alimentos vegetales crudos frecuentemente implicados |
| Abedul/PR-10 | Manzana, melocotón, zanahoria, apio, cereza, ciruela, pera, kiwi, cacahuete, soja, avellana. |
| Gramíneas/profilina | Melón, sandía, melocotón, tomate, kiwi, berenjena, pimiento, cacahuete, trigo, centeno. |
| Artemisa/profilina, LTP | Sandía, melón, banana, calabacín, pepino, apio, zanahoria, pimiento, brócoli, semilla de girasol. |
| Plátano sombra, olivo, melocotonero/ LTP | Melocotón, nuez, avellana, cacahuete. |
| Cipreses/giberelinas | Naranja, melocotón, cereza, granada. |
4. ¿Cuáles son los síntomas y su gravedad?
- Leves (la mayoría): picor o hinchazón en labios, lengua, paladar y garganta a los pocos minutos de comer el alimento crudo. Normalmente remiten sin tratamiento específico en menos de una hora.
- Moderados: además de los síntomas en boca, pueden aparecer estornudos, lagrimeo, urticaria, dolor abdominal o náuseas.
- Graves (muy poco frecuentes): Dificultad para respirar, vómitos, caída de la tensión y anafilaxia. Estos síntomas pueden presentarse si el alimento está concentrado (como en batidos o zumos), si existen cofactores como el ayuno, ejercicio, ciertos fármacos (antiinflamatorios no esteroideos (AINEs), inhibidores de la bomba de protones (IBP)), asma mal controlada o tras una cirugía bariátrica.
5. ¿Cómo se diagnostica?
- Historia clínica detallada: relación clara entre la ingestión de alimentos vegetales crudos y síntomas inmediatos, en una persona con alergia al polen.
- Pruebas cutáneas: prick test con pólenes y prick-prick con la fruta/verdura/fruto seco: positivo en crudo y negativo en cocido/tostado sugiere PFAS.
- Diagnóstico molecular: identificación en suero de IgE específica del alérgeno responsable de la reactividad cruzada.
6. Prevención y tratamiento:
- Educación del paciente: Informar sobre el PFAS, su naturaleza generalmente benigna y el bajo riesgo de reacciones graves; educar sobre cofactores y agravantes anteriormente mencionados.
- Evitar el alimento crudo responsable de los síntomas. No es necesario eliminar otros vegetales.
- Estrategias prácticas:
-Profilina/PR-10: Cocer la fruta/verdura. Preferir conservas, enlatados, compotas, frutos secos tostados. No triturar en batido aquello que tolera entero (el licuado concentra alérgenos).
-LTP: Pelar y lavar la fruta/verdura. Revisar etiquetas de zumos, smoothies, preparados veganos, barritas con frutos secos. - Medicación:
-Antihistamínico oral, si aparecen síntomas.
-Autoinyector de adrenalina: indicado en caso de reacciones graves/sistémicas o pacientes de riesgo (asma mal controlada, implicación de cofactores). - Inmunoterapia: La vacunación con extractos de pólenes mejora la rinitis/asma. No se recomienda la inmunoterapia específica para polen (subcutánea o sublingual) como tratamiento para PFAS, ya que no hay suficiente evidencia de su eficacia.
7. Impacto emocional y calidad de vida:
Aunque las manifestaciones suelen ser leves, el miedo a que aparezcan con comidas nuevas puede generar ansiedad, dificultad en las salidas sociales y complicaciones con dietas vegetarianas. El acompañamiento por un alergólogo es vital y ayudará a limitar exclusiones innecesarias y a mantener una alimentación equilibrada.
8. Conclusiones:
Conocer los alimentos implicados, identificar los síntomas y aplicar medidas sencillas como cocinar, evitar batidos, grandes ingestas y en algunos casos pelar frutas; permite, a la mayoría de los pacientes, llevar una vida normal.
Es importante enfatizar el carácter generalmente benigno y autolimitado de las reacciones. Consulte siempre con su alergólogo antes de eliminar grupos de alimentos o iniciar tratamientos.
Esta información es de carácter divulgativo y no sustituye la valoración alergológica individualizada.
Ante cualquier síntoma grave, acuda a su servicio de urgencias.
Autores:
Dra. María de los Angeles Gónzalez Labrador. Residente 4º año
Dra. María Dolores Alonso Díaz de Durana.
UNIDAD DE ALERGIA, HOSPITAL UNIVERSITARIO FUNDACIÓN ALCORCÓN
COMITÉ DE ALERGIA A ALIMENTOS
Bibliografía:
1. Dramburg S, Hilger C, Santos AF, de Las Vecillas L, Aalberse RC, Acevedo N, et al. EAACI Molecular Allergology User's Guide 2.0. Pediatr Allergy Immunol. 2023 Mar; 34 Suppl 28:e13854. doi: 10.1111/pai.13854. PMID: 37186333.
2. Al-Shaikhly T, Cox A, Nowak-Wegrzyn A, Cianferoni A, Katelaris C, Ebo DG, et al. An International Delphi Consensus on the Management of Pollen-Food Allergy Syndrome: A Work Group Report of the AAAAI Adverse Reactions to Foods Committee. J Allergy Clin Immunol Pract. 2024 Dec; 12(12):3242-3249.e1. doi: 10.1016/j.jaip.2024.09.037. Epub 2024 Nov 2. PMID: 39488768; PMCID: PMC11625607.
3. Kato Y, Morikawa T, Fujieda S. Comprehensive review of pollen-food allergy syndrome: Pathogenesis, epidemiology, and treatment approaches. Allergol Int. 2025 Jan; 74(1):42-50. doi: 10.1016/j.alit.2024.08.007. Epub 2024 Sep 14. PMID: 39278756.
4. Werfel T, Asero R, Ballmer-Weber BK, Beyer K, Enrique E, Knulst AC, et al. Position paper of the EAACI: food allergy due to immunological cross-reactions with common inhalant allergens. Allergy. 2015 Sep; 70(9):1079-90. doi: 10.1111/all.12666. Epub 2015 Jul 7. PMID: 26095197.
5. Skypala IJ, Hunter H, Krishna MT, Rey-Garcia H, Till SJ, du Toit G et al. BSACI guideline for the diagnosis and management of pollen food syndrome in the UK. Clin Exp Allergy. 2022 Sep; 52(9):1018-1034. doi: 10.1111/cea.14208. Epub 2022 Aug 17. PMID: 35975576.
¿Son efectivos los programas de manejo de asma en la escuela en niños y adolescentes ?
Según ha demostrado una investigación de la University College London ( Reino Unido), los niños con asma en edad escolar que reciben educación sobre cómo controlar la enfermedad tienen menos ataques, visitas a urgencias y hospitalizaciones que aquellos que no reciben esta formación.
Kneale D, Harris K, McDonald VM, Thomas J, Grigg J. Effectiveness of school-based self-management interventions for asthma among children and adolescents: findings from a Cochrane systematic review and meta-analysis. Thorax. 2019 Jan 27. pii: thoraxjnl-2018-211909. doi: 10.1136/thoraxjnl-2018-211909.
En este artículo, se analizan los datos de 33 estudios que evaluaron la eficacia de los programas de manejo del asma en la escuela, para evitar síntomas graves que pueden afectar al rendimiento escolar y a la salud. Todos estos estudios incluyeron niños con asma de 5 a 18 años que participaron en su propio entorno escolar, y asignaron al azar a un grupo de niños para que recibiera educación sobre el asma, mientras que otro grupo no la recibió.
Los programas escolares de educación fueron efectivos en reducir la frecuencia de visitas a urgencias y moderadamente efectivos en la reducción de las hospitalizaciones .
Un meta-análisis de tres de los estudios incluidos sugiere que las intervenciones de autocontrol podrían reducir el número de días de actividad restringida.
Sin embargo, el estudio no encontró conexión entre los programas de educación de asma en la escuela y el absentismo escolar.
El autor principal, Dylan Kneale asegura que “para los niños que no pueden acceder fácilmente a un médico, las escuelas pueden ser una ruta particularmente efectiva para impartir la educación en autogestionar la enfermedad”.
Los autores del artículo concluyen que “las intervenciones de autocontrol para los niños con asma administradas en las escuelas reducen el número de episodios agudos y las visitas a urgencias. El entorno escolar es un espacio importante para realizar intervenciones que mejoren la salud de los niños”.
Patricia Prieto Montaño. Servicio de Alergología. Complejo Hospitalario Universitario Albacete. Comité de Alergia Infantil SEAIC
Programas para alergólogos jóvenes
La SEAIC anuncia el lanzamiento conjunto de 3 programas para Jóvenes alergólogos, con el objeto de ofertar una formación integral y focalizados en distintos aspectos:
- Inmunoterapia – Programa ExperAIT. Límite para presentar solicitudes: 11 de mayo.
- Alergia cutánea grave – Programa REacciona. Límite para presentar solicitudes: 12 de mayo.
- Alergia a los alimentos – Programa ALiAdos. Límite para presentar solicitudes: 15 de mayo.
IMPORTANTE: Los programas son mutuamente excluyentes. En caso de participar en uno, no se podrá participar en otro, para dar oportunidades a más personas.
![]() Convocatoria programa ExperAIT (2427 descargas )
Convocatoria programa ExperAIT (2427 descargas )
![]() Agenda programa ExperAIT (2438 descargas )
Agenda programa ExperAIT (2438 descargas )
![]() Convocatoria programa REacciona (2571 descargas )
Convocatoria programa REacciona (2571 descargas )
![]() Convocatoria programa ALiAdos (3008 descargas )
Convocatoria programa ALiAdos (3008 descargas )
Escombroidosis
Lo que puede parecer una alergia a pescado pero no serlo
En los últimos meses hemos visto publicaciones de varios casos de intoxicaciones alimentarias con pescados en algunos comedores escolares, desde el Comité de Alergia a Alimentos de la SEAIC consideramos conveniente aclarar algunos conceptos que han sido empleados como “sinónimos” en algunos medios de comunicación sin serlo realmente.
Los peces pertenecientes a la familia de los escómbridos, entre los que se encuentran el atún blanco, el atún rojo, el bonito o la caballa, tienen un elevado contenido en histidina. Si estos peces o pescados ya cocinados no se mantienen en condiciones adecuadas de conservación y refrigeración, la musculatura de los mismos sufre una descomposición bacteriana que transforma la histidina que contienen en histamina. La histamina es la sustancia o mediador que se libera en la reacciones de alergia mediante un mecanismo inmunológico. De este modo su presencia en el pescado que se va a ingerir puede dar cuadros que parezcan una reacción alérgica sin realmente serlo.
Característicamente pueden producir enrojecimiento o flushing, cefalea, diarrea, palpitaciones e incluso hipotensión. Por todo ello el origen de los síntomas (intoxicación versus alergia) puede ser confuso en ocasiones. Sin embargo hay algunos detalles que pueden ayudar a diferenciarlos:
1-. En el caso de la escombroidosis la histamina se encuentra en el pescado, lo que hace que cualquiera que lo consuma pueda presentar los síntomas que acabamos de mencionar. Por ello, es frecuente que aparezcan varios casos simultáneos o cercanos en el tiempo. En lo que a alergia se refiere, el origen de la liberación de histamina es el propio individuo, de manera que la aparición de clínica “colectiva” es rara.
2.- En personas susceptibles la alergia a pescado puede aparecer frente a cualquier especie, mientras que la escombroidosis sólo sucede con el consumo de las especies que contienen elevadas cantidades de histidina.
3-. En la escombroidosis los síntomas raramente ponen en peligro la vida. En contraposición, la alergia puede producir desde síntomas leves a otros de mayor severidad, que precisen tratamiento urgente.
4-. Ante un caso de alergia a pescado es preciso realizar una eliminación adecuada de la especie o especies origen de la clínica. Sin embargo, tras un episodio de escombroidosis se podría volver a consumir el mismo pescado siempre y cuando éste haya pasado antes por unas adecuadas condiciones de conservación y refrigeración, tal y como exige la Normativa sobre manipulación de alimentos.
Con todo esto sólo queremos recordar que en lo que a la alergia al pescado se refiere, ser y parecer no es lo mismo, y que llamar a cada cosa por su nombre es importante porque el tratamiento y las medidas de evitación difieren.
Plan Estratégico
Plan estratégico de la SEAIC 2011-18
Justificación del proyecto
Desde su creación la Sociedad se constituyó en una asociación de carácter científico y profesional y se ha regido, como es habitual en el mundo de sociedades científicas, por unos estatutos que señalan sus fines y competencias, y que textualmente son:
- Fomentar y dar a conocer los estudios sobre Alergología e Inmunología Clínica.
- Promover y facilitar el contacto de sus miembros entre sí y con otros profesionales o entidades afines.
- Contribuir a la formación y perfeccionamiento profesional en Alergología e Inmunología Clínica.
- Propiciar cualquier tipo de intercambio e iniciativa (no exclusivamente científico profesional) entre los socios, que contribuya a la buena marcha de la Sociedad.
- Intervenir como tal Sociedad en los problemas que puedan afectar a sus miembros, al ejercicio profesional, a la Especialidad, a la Sanidad y a la Salud Pública.
- Promover programas educativos para el público en general, encaminados a dar a conocer las enfermedades inmunoalérgicas, su prevención, tratamiento y cualquier actividad relacionada con este fin.
Es competencia de la Sociedad:
- Organizar o patrocinar en las condiciones que puedan determinarse, reuniones de Alergología e Inmunología Clínica en cualquiera de sus formas y celebrar congresos y simposios nacionales o internacionales.
- Potenciar la formación científica y profesional de sus miembros estimulando toda clase de actividades científicas. Ayudar a sus miembros en la tarea y en la proyección de sus actividades en toda clase de manifestaciones científicas. El copyright de los trabajos de investigación patrocinados por la SEAIC u organismos dependientes de la misma pertenecerán a ésta.
- Mantener un servicio de información referido a la Especialidad entre sus miembros.
- Colaborar con otras entidades científicas, nacionales y extranjeras especialmente con las de Alergología e Inmunología Clínica.
- Cualesquiera otros medios adecuados para el cumplimiento de los fines señalados.
La interpretación de las formas más idóneas para la consecución de estos fines ha quedado al libre albedrío de las sucesivas juntas directivas, lo cual ha generado problemas importantes entre los que se encuentran:
- Toma de decisiones trascendentes por una (presidente) o pocas personas, con falta de participación de otros actores relevantes.
- Falta de previsión para afrontar los cambios del futuro.
- Inexistencia de un plan de viabilidad económica, con toma de decisiones económicas exclusivamente fundamentadas en el corto plazo.
En estas circunstancias parece claro que es urgente la necesidad de desarrollar un verdadero plan estratégico que defina las carencias de la situación actual y analice el posible escenario futuro de forma que se establezcan en líneas generales las líneas estratégicas y las necesidades de cambio en la estructura de la organización, siendo a la vez respetuoso con los fines primarios de la Sociedad y en la medida posible con los estatutos de la misma.
Documentos para la descarga:
![]() Plan Estratégico SEAIC 2011-2018 (9972 descargas )
Plan Estratégico SEAIC 2011-2018 (9972 descargas )
![]() Plan Estratégico de Desarrollo Corporativo de la SEAIC 2013-2018 (3551 descargas )
Plan Estratégico de Desarrollo Corporativo de la SEAIC 2013-2018 (3551 descargas )
![]() Plan Estratégico de la SEAIC para Asociaciones de Pacientes (3671 descargas )
Plan Estratégico de la SEAIC para Asociaciones de Pacientes (3671 descargas )
![]() Plan Estratégico de Comunicación Integral de la SEAIC 2014-2018 (4100 descargas )
Plan Estratégico de Comunicación Integral de la SEAIC 2014-2018 (4100 descargas )
![]() Plan Estratégico de Calidad y Seguridad de la SEAIC 2015-2018 (3902 descargas )
Plan Estratégico de Calidad y Seguridad de la SEAIC 2015-2018 (3902 descargas )
![]() Plan Estratégico de Fomento de la Investigación de la SEAIC 2016-2020 (3573 descargas )
Plan Estratégico de Fomento de la Investigación de la SEAIC 2016-2020 (3573 descargas )
![]() Plan Estratégico de Investigación en Alergología 2017-2021 (3608 descargas )
Plan Estratégico de Investigación en Alergología 2017-2021 (3608 descargas )
Publicado el día 14/11/2016
Formación Continuada Avalada
El Comité de Formación Continuada ofrece a través de esta página las actividades de formación presenciales que cuentan con el aval de la SEAIC (más información moviendo el cursor sobre la tabla para acceder a los enlaces):
PROXIMAMENTE INCORPORAREMOS NUEVOS CURSOS AVALADOS…
Actualizado el día 14/08/2017
Capítulo I
Denominación, Fines, Domicilio y Ámbito
Artículo 1º
Con el nombre de Sociedad Española de Alergología e Inmunología Clínica se constituye una Sociedad Profesional y Científica, sin ánimo de lucro, que se regirá por la Ley Orgánica 1/2002, de 22 de Marzo, reguladora del derecho de Asociación y demás normas que la desarrollan, y por los presentes Estatutos.
Artículo 2º
Los fines de la Sociedad son:
- Fomentar y dar a conocer los estudios sobre Alergología e Inmunología Clínica.
- Promover y facilitar el contacto de sus miembros entre sí y con otros profesionales o entidades afines.
- Contribuir a la formación y perfeccionamiento profesional en Alergología e Inmunología Clínica.
- Propiciar cualquier tipo de intercambio e iniciativa (no exclusivamente científico profesional) entre los socios, que contribuya a la buena marcha de la Sociedad.
- Intervenir como tal Sociedad en los problemas que puedan afectar a sus miembros, al ejercicio profesional, a la Especialidad, a la Sanidad y a la Salud Pública.
- Promover programas educativos para el público en general, encaminados a dar a conocer las enfermedades inmunoalérgicas, su prevención, tratamiento y cualquier actividad relacionada con este fin.
Artículo 3º
La Sociedad tiene personalidad jurídica propia, con plena capacidad para adquirir y poseer toda clase de bienes, enajenarlos y venderlos, así como para celebrar cualquier tipo de contratos relacionados con sus fines, pudiendo comparecer ante Tribunales y Organismos, tanto públicos como privados.
Artículo 4º
Es competencia de la Sociedad:
- Organizar o patrocinar en las condiciones que puedan determinarse, reuniones de Alergología e Inmunología Clínica en cualquiera de sus formas y celebrar Congresos y Simposios Nacionales o Internacionales.
- Potenciar la formación científica y profesional de sus miembros estimulando toda clase de actividades científicas. Ayudar a sus miembros en la tarea y en la proyección de sus actividades en toda clase de manifestaciones científicas. El Copyright de los trabajos de investigación patrocinados por la SEAIC u organismos dependientes de la misma pertenecerán a ésta.
- Mantener un servicio de información referido a la Especialidad entre sus miembros.
- Colaborar con otras entidades científicas, nacionales y extranjeras especialmente con las de Alergología e Inmunología Clínica.
- Cualesquiera otros medios adecuados para el cumplimiento de los fines señalados.
Artículo 5º
La Sociedad Española de Alergología e Inmunología Clínica se integra en la Asociación Internacional de Alergia e Inmunología Clínica. Para su futura integración o separación de cualquier organismo nacional o extranjero será preceptiva la apertura del oportuno expediente por la Junta Directiva, cuya resolución final deberá ser aprobada por la Asamblea General.
Artículo 6º
De común acuerdo, las Sociedades o Asociaciones de la Especialidad actualmente existentes en el Estado Español y otras que en lo sucesivo lleguen a constituirse, podrán establecer relación con la Sociedad Española de Alergología e Inmunología Clínica, a través de un consejo de representantes de las distintas Sociedades o Asociaciones, sin menoscabo de las competencias de todas las sociedades. Este consejo tendrá carácter consultor y se regirá por una normativa de régimen interno.
Igualmente, en el seno de la propia Sociedad podrán establecerse distintas secciones de Alergología e Inmunología Clínica.
Artículo 7º
A propuesta de la Junta Directiva o de la Asamblea General Ordinaria, podrán crearse comités, grupos de trabajo o comisiones en el seno de la Sociedad con objetivos y fines determinados. El período máximo de actuación de cada Comité será hasta la renovación efectiva del cargo de Presidente de la Sociedad, y se regirán por las normas de funcionamiento que se determinen.
Artículo 8º
El domicilio de la Sociedad está en la calle del Comandante Zorita nº 13 (101-102), Madrid.
Artículo 9º
El ámbito de acción para las actividades de la Sociedad es el territorio español.
——————————————
Capítulo III
De los Socios
Artículo 26º
La Sociedad Española de Alergología e Inmunología Clínica estará constituida por personas naturales con capacidad de obrar y mayores de edad. En las condiciones que se determinan podrán pertenecer a la Sociedad, entidades de otra clase.
Artículo 27º
Los socios podrán ser: de Mérito, de Honor, Eméritos, Numerarios, Pre-Numerarios, Adheridos y Cooperadores.
a) Podrán ser Socios de Mérito aquellas personas nacionales o extranjeras que destaquen por sus merecimientos científicos en el campo de la Alergología y de la Inmunología Clínica o que hayan prestado relevantes servicios a la Sociedad. También podrán ostentar esta categoría aquellas personas que sin merecimientos específicos de la Especialidad lo tengan en otros campos de la ciencia. Para la concesión del Certificado de socio de Mérito, será preceptivo que la Junta Directiva abra el oportuno expediente y que eleve la correspondiente propuesta a la Asamblea General, sin cuya aprobación no será posible el nombramiento. Estarán exentos de pago de cuota y recibirán el oportuno diploma acreditativo de su categoría.
b) Podrán ser Socios de Honor los Presidentes de la Sociedad al acabar su mandato. Su designación será hecha por la Asamblea General a propuesta de la Junta Directiva. Tendrán los mismos derechos de los socios numerarios, estarán exentos del pago de cuota y recibirán el oportuno Diploma acreditativo de su categoría.
c) Podrán ser Socios Eméritos aquellos miembros Numerarios de la Sociedad, con antigüedad superior a 15 años, que hayan cumplido los sesenta y cinco años de edad o hayan cesado en su ejercicio profesional activo o sufran invalidez para el desarrollo de la profesión, acreditando documentalmente dichas circunstancias. Tendrán los mismos derechos de los socios numerarios, estarán exentos del pago de cuota y recibirán el oportuno Diploma acreditativo de su categoría. La admisión deber ser aprobada por la Junta Directiva.
Si a criterio de la Junta Directiva o por propuesta de la Asamblea General se considerara que algún miembro de la Sociedad no incluido en las condiciones anteriores merece esta categoría, se procederá a la apertura del correspondiente expediente por la Junta Directiva y en caso afirmativo la nominación precisará la aprobación de la Asamblea General.
d) Podrán ser Socios Numerarios aquellas personas que estén en posesión del título de licenciado o doctor en Medicina o grado académico correspondiente y del título oficial de especialista en Alergología. El candidato aportará una solicitud de admisión presentada por dos socios de Honor, Eméritos o Numerarios de la Sociedad y la correspondiente certificación del título de Especialista en Alergología. La admisión debe ser aprobada provisionalmente por la Junta Directiva, que enviará a los socios la lista de los candidatos y de sus valedores, por si existiera alguna objeción. Si transcurrido el plazo de 30 días, no hubiese objeción alguna, se considerarán definitivamente admitidos. En caso contrario, la admisión se decidirá en la Asamblea General. La Junta Directiva podrá admitir como socios Numerarios a los Especialistas en Inmunología o en otra rama de las Ciencias, que por su labor científica y profesional considere acreedores de ello; serán presentados por dos socios de Honor o Numerarios y aportarán un «curriculum vitae». Tendrán los derechos y deberes inherentes a su condición y recibirán el correspondiente diploma acreditativo.
e) Podrán ser Socios Pre-numerarios aquellas personas que estén cursando su formación para la obtención del título de especialista en Alergología. El candidato aportará una solicitud de admisión presentada por dos socios de Honor, Eméritos o Numerarios de la Sociedad y la correspondiente justificación de su período de formación. La admisión debe ser aprobada por la Junta Directiva. Tendrán los derechos y deberes inherentes a su condición y recibirán el correspondiente diploma acreditativo. Al adquirir el título de especialista en Alergología y comunicarlo documentalmente a la Junta Directiva, podrán pasar a ser socios Numerarios, con todos los derechos y obligaciones inherentes a su condición.
f) Podrán ser Socios Adheridos aquellas personas que no reuniendo las condiciones exigidas para ser socios Numerarios o Pre-Numerarios, demuestren sus reconocidos méritos científicos y profesionales en relación con la Alergología e Inmunología Clínica. Las propuestas de socios Adheridos deberán ser presentadas por dos socios de Honor, Eméritos o Numerarios y se acompañarán del «curriculum vitae» del solicitante. La admisión debe ser aprobada provisionalmente por la Junta Directiva, que enviará a los socios la lista de los candidatos y de sus valedores, por si existiera alguna objeción. Si transcurrido el plazo de 30 días, no hubiese objeción alguna, se considerarán definitivamente admitidos. En caso contrario, la admisión se decidirá en la Asamblea General.
g) Podrán tener la categoría de Socios Cooperadores aquellas personas, entidades, corporaciones, sociedades, agrupaciones, asociaciones o similares que por su cooperación y ayuda a los fines de la Sociedad, se hagan acreedores de ello. Para la concesión es preceptiva la apertura del correspondiente expediente por la Junta Directiva y su nombramiento debe ser aprobado por la Asamblea General. Recibirán el oportuno diploma acreditativo de su condición.
Artículo 28º
Serán derechos y deberes de los socios los siguientes:
a) Beneficiarse de los fines de la Sociedad y que estos Estatutos contemplan.
b) Todos los socios de Mérito, de Honor, Eméritos, Numerarios, Pre-Numerarios y Cooperadores tendrán un documento expedido por la Sociedad que acredite su condición.
c) Ser informados de todas las actividades de la Sociedad.
d) Los socios de Mérito tendrán voz y voto en la Asamblea General, pero no podrán ser elegidos para ocupar cargos directivos en la Sociedad.
e) Los socios de Honor, los socios Eméritos y los socios Numerarios tendrán desde el momento de su admisión voz y voto en la Asamblea General y podrán ser elegidos en las condiciones previstas por los Estatutos para desempeñar cargos directivos de la Sociedad.
f) Los socios Pre-Numerarios y los Adheridos tendrán voz en la Asamblea General pero no tendrán derecho a voto ni a ser elegidos para cargos directivos de la Sociedad.
Artículo 29º
Los socios podrán perder su condición de tales de la forma siguiente:
a) Por fallecimiento.
b) Por renuncia voluntaria.
c) Por falta injustificada de pago de cuotas durante dos años consecutivos. La baja por impago de cuotas irá precedida de advertencia por parte del Vicesecretario-Tesorero y el abono de todas las cuotas pendientes rehabilitará al interesado en todos sus derechos.
d) Por acuerdo de la Asamblea General a propuesta de la Junta Directiva, previa incoación del oportuno expediente y consecutivo a la certeza de que haya realizado alguna acción contraria a los fines e intereses de la Sociedad. Para ello se nombrará previamente un Instructor y un Secretario, ambos miembros de la Junta Directiva.
e) Por abandonar su periodo de formación.
——————————————
Comisiones
Comisiones de SEAIC
En el plan estratégico de la SEAIC, el objetivo básico de las Comisiones estriba en proporcionar estructura a nuestra sociedad en aspectos de muy diversa índole, para complementar el conocimiento y desarrollo científico que se genera a través de los Comités.
Formadas en su mayor parte por socios que han colaborado en la gestión de nuestra sociedad, así como de otros profesionales de reconocida experiencia, la composición actual de las Comisiones de la SEAIC, junto con sus objetivos, se recogen en el menú de la izquierda.
Coordinador: Dr. José Antonio Navarro Echeverría
Actualizado el día 27/11/2024
Asma
El Comité de Asma es uno de los más antiguos de la SEAIC dado que el propio D. Carlos Jiménez Díaz, ilustre médico y uno de los fundadores de la Sociedad, fue un claro defensor de la etiología alérgica en una gran proporción de pacientes asmáticos. A lo largo de su recorrido, el Comité de Asma ha sido siempre muy productivo en el desarrollo de proyectos de investigación y formación con el objetivo de desentrañar los mecanismos patogénicos del asma, mejorar su conocimiento y diagnóstico por parte de los profesionales sanitarios, y seguir avanzando en la mejora de los tratamientos disponibles para esta enfermedad y en la educación sanitaria. El Comité de Asma tiene importantes relaciones de trabajo con los Comités de Rinitis y de Alergia Infantil.
Actualizado el día 09/01/2025
Estancias formativas
| El Comité de Formación Continuada ofrece a través de esta página las estancias formativas avaladas por la SEAIC (más información moviendo el cursor sobre la tabla para acceder a los enlaces). | ||||||
| Título | Contacto | Patrocinio | Centro | Fechas | Duración | Acreditación |
Notas de prensa 2016
| 29/11/2016 | Guía GALAXIA 2016 La anafilaxia es la reacción alérgica más grave que puede ocurrir, pudiendo incluso llegar a comprometer la vida del paciente. GALAXIA 2016 es la actualización de la guía consensuada española sobre actuación en anafilaxia. Nueve sociedades científicas y profesionales con una amplia experiencia en el diagnóstico y tratamiento de la anafilaxia han actualizado el manual elaborado en 2009.
|
| 18/11/2016 | Comité de Humanidades El Comité de Humanidades de la SEAIC celebra su Simposio inaugural el 18 de noviembre de 2016 en el Colegio de Médicos de Madrid. Especialistas en Alergología y en otras especialidades médicas afines mostrarán estudios históricos y artísticos que pondrán de manifiesto la unión íntima entre las Humanidades y la Medicina. |
| 25/10/2016 | Nuevo presidente electo El Dr. Antonio Valero, que desde 2012 ostentaba las responsabilidades de Tesorero, ha sido nombrado Presidente Electo de la Sociedad Española de Alergología e Inmunología Clínica. Hasta 2012, el Presidente seguirá siendo el Dr. Joaquín Sastre.
|
| 21/10/2016 | Alergia a medicamentos en la infancia Los antibióticos betalactámicos son los fármacos que más reacciones adversas causan en los pequeños, seguidos de los antiinflamatorios. Sin embargo, más de la mitad de los niños que acuden al alergólogo por sospecha de alergia a medicamentos en realidad no la padecen. |
| 20/10/2016 | Alergia alimentaria en la infancia La mayoría de alergia a los alimentos se desarrolla en la infancia y su prevalencia ha aumentado en las últimas décadas. La inmunoterapia oral permite conseguir la tolerancia a estos alimentos, aunque es un procedimiento no exento de riesgos. |
| 19/10/2016 | XXX Congreso SEAIC Uno de cada cinco niños tiene alergia. El buen control de las enfermedades alérgicas, que en niños se dan de forma simultánea con frecuencia, pasa por acudir a la consulta del alergólogo ante los primeros síntomas, sea cual sea la edad del afectado.
|
| 31/08/2016 | Nota de Prensa: Vuelta a la Rutina Una vez llegado Septiembre es un buen momento para ponerse al día con las alergias. En Verano se relajan los hábitos de salud en muchas ocasiones porque patologías como la Dermatitis Atópica, la Rinitis o el Asma mejoran; por este motivo desde la Sociedad Española de Alergología e Inmunología Clínica os dejamos las siguientes recomendaciones para afrontar la Vuelta a la Rutina. |
| 18/07/2016 | Alergia a himenópteros Una tercera parte de los pacientes que sufren una reacción alérgica grave por veneno de avispas o abejas no acude a la consulta del alergólogo, sin embargo es la patología alérgica en la que se consiguen tasas de curación más altas.
|
| 22/06/2016 | Nota de Prensa Alergia y Verano 2016 La época estival es tiempo de ocio, viajes, días de playa y comidas fuera de casa. Por este motivo, la Sociedad Española de Alergología e Inmunología Clínica (SEAIC) recomienda mantener la alerta para evitar problemas para los pacientes alérgicos. Los expertos recuerdan que quienes padecen algún tipo de alergia deberán viajar con la medicación recomendada por sus alergólogos. Os dejamos nuestra Nota de Prensa con el resto de recomendaciones. |
| 13/05/2016 | Día del Angioedema Hereditario El 16 de mayo se celebra el Día Mundial del Angioedema Hereditario, una enfermedad rara de origen genético. Los pacientes con esta enfermedad pueden tardar hasta 13 años en ser diagnosticados y más de la mitad tienen un ataque al menos una vez al mes. |
| 02/05/2016 | Día Mundial del Asma El 3 de mayo se celebra el Día Mundial del Asma, con el lema «Puedes controlar tu asma». El asma es una enfermedad de origen alérgico en más del 80% de los casos en niños y del 60% de los adultos. |
| 02/05/2016 | Videos de uso de dispositivos La SEAIC ha iniciado la publicación de una serie de videos demostrativos que educarán en el uso de dispositivos de uso común en Alergia y Asma Bronquial (inhaladores, autoinyectores de adrenalina, vacunas sublinguales, etc). |
| 16/03/2016 | Primavera 2016 Las enfermedades alérgicas afectan a un 30% de la población española. En España, las plantas que más problemas alérgicos producen son gramíneas, olivo, ciprés, salsola, plátano de sombra y parietaria. Según el modelo predictivo desarrollado por el Comité de Aerobiología de la SEAIC, la intensidad de la polinización en las diferentes zonas peninsulares será variable.
|
| 16/03/2016 | Déficit de alergólogos Las desigualdades en la distribución de alergólogos dificultan la atención sanitaria en algunas comunidades autónomas. Según las recomendaciones de la OMS, españa necesitaría un mínimo de 920 alergólogos para garantizar una atención adecuada, mientras que actualmente cuenta con 800 especialistas. Las regiones con menor número de alergólogos en la sanidad pública son Baleares, Cantabria, Asturias y Navarra.
|
| 11/03/2016 | Curso de Alergología y Dermatología Alrededor de 300 alergólogos y dermatólogos se reunieron en Zaragoza en el V Curso de Formación Continuada en Dermatología y Alergia, con el aval de SEAIC y AEDV, y patrocinado por Menarini. El lema fue «El prurito, un síntoma clave común».
|
| 01/03/2016 | Comunicado oficial: Baleares SEAIC desea manifestar que, a pesar del compromiso adquirido por la Consejería de Sanidad para la creación de un Servicio de Alergología en Ib-Salut, a día de hoy Baleares sigue siendo la única comunidad autónoma que no cuenta con especialistas de Alergología en la Sanidad Pública, una patología que afecta a casi el 30% de la población. |
| 29/01/2016 | Reunión CYNA 2016 Más de 400 alergólogos nacionales e internacionales se reúnen en Madrid para abordar los temas candentes en Alergología e Inmunología Clínica. Las nuevas patologías alérgicas requieren de una combinación compleja de herramientas diagnósticas que ayuden a identificarlas. |
—————————————–