resultados de la búsqueda: profesionales/aviso-importante/wp-content/uploads/logos/Sitio web no disponible/wwwww/inicio/cme-jiaci
La EAACI que desconoces: oportunidades y avances
Os dejamos el vídeo y la presentación de este Webinar impartido por el Prof. D. Tomás Chivato, ex-Presidente de SEAIC el pasado 14 de noviembre de 2024.
En este seminario web, el Dr. Tomás Chivato, ex-presidente de la la SEAIC y representante de nuestra Sociedad en la Academia Europea de Alergología e Inmunología Clínica (EAACI) nos desvela la misión, visión y valores de la EAACI, su organización con sus grupos de trabajo científicos, así como los numerosos recursos educativos para pacientes y profesiones sanitarios.
Congreso WAC 2024
WAC 2024 World Allergy Congress
Del 27 al 29 de septiembre de 2024, Lisboa, Portugal.
La fecha límite para enviar comunicaciones es el 30 de junio.
¡Recuerda que siendo socio de SEAIC también eres socio de WAO!
XLVII Congreso Regional de la SCLAIC
Próximamente se celebrará el XLVII Congreso de la Sociedad Castellano Leonesa de Alergología e Inmunología Clínica (SCLAIC). Será el 12 y 13 de abril de 2024 en el Seminario San Atilano de Zamora.
Se publicará más información en la web de la SCLAIC: sclaic.com
Comunicado sobre Solu-Moderin 40 mg
![]() Contenido disponible sólo para socios. Si no lo ha hecho, identifíquese aquí.
Contenido disponible sólo para socios. Si no lo ha hecho, identifíquese aquí.
La evolución de la hipersensibilidad a AINEs en el tiempo, ¿podrán algunos pacientes tolerar estos fármacos en el futuro?
Los antiinflamatorios no esteroideos (AINEs) son los fármacos más frecuentemente implicados en las reacciones de hipersensibilidad. Estas reacciones son muy complejas, ya que pueden estar producidas por mecanismos diferentes: por un lado, pueden ser reacciones de intolerancia cruzada (IC), en las que el paciente reacciona a varios AINEs pertenecientes a grupos químicos diferentes en ausencia de un mecanismo inmunológico específico; y por otro, reacciones selectivas, que están inducidas por uno o más AINEs del mismo grupo químico por un mecanismo inmunológico específico (IgE o células T). Las reacciones de IC son las más frecuentes y con un mayor impacto en la calidad de vida de los pacientes ya que, al estar implicados diferentes grupos químicos, se reducen de manera significativa las alternativas terapéuticas. Estas reacciones pueden clasificarse en diferentes categorías en función de los síntomas clínicos manifestados y la presencia o ausencia de enfermedades subyacentes: (i) Enfermedad respiratoria exacerbada por AINEs (EREA); (ii) Enfermedad cutánea exacerbada por AINEs (ECEA); (iii) Urticaria/angioedema inducido por AINE (UAIA).
La hipersensibilidad a los AINEs puede aparecer en cualquier momento de la vida, y aunque se han realizado pocos estudios para analizar la historia natural de esta afección, los datos disponibles son diferentes dependiendo de la entidad clínica.
En las reacciones mediadas por IgE, al igual que ocurre con otros medicamentos como las penicilinas, se ha descrito una pérdida de sensibilidad con el paso del tiempo cuando los pacientes no están expuestos al fármaco. Esta pérdida de sensibilidad se ha visto que ocurre en más de la mitad de los pacientes con reacciones por metamizol tras 6 meses de seguimiento. Sin embargo, hoy en día se desconoce si estos pacientes tolerarían el fármaco y si una nueva exposición daría lugar a que las pruebas resultasen otra vez positivas.
Por otro lado, en las reacciones de IC, hay estudios publicados donde se ha comprobado que a lo largo del tiempo algunos pacientes pueden adquirir de nuevo tolerancia a estos fármacos.
En la ECEA, en la que los pacientes presentan urticaria crónica de base que se exacerba tras la toma del AINE, se ha observado que la intensidad de la reacción a estos medicamentos puede fluctuar dependiendo de la actividad de la urticaria crónica subyacente, y que incluso en hasta un tercio de los pacientes, la hipersensibilidad a los AINEs puede resolverse durante los periodos de remisión de la urticaria crónica.
En la UAIA, se ha descrito que más del 60% de los pacientes pueden tolerar los AINEs en los 6 años siguientes a su última reacción.
Estos resultados ponen de manifiesto la importancia del seguimiento de los pacientes con IC a AINEs y la necesidad de ser reevaluados periódicamente por un alergólogo tras el diagnóstico inicial, ya que un gran número de pacientes podrían estar evitando los AINEs a pesar de no ser ya hipersensibles. Esta cuestión es importante porque los AINEs son uno de los fármacos más consumidos en todo el mundo y en algunos casos son la única opción terapéutica disponible. Sin embargo, a día de hoy no se sabe cuánto tiempo mantendrán los pacientes la tolerancia a los antiinflamatorios y si el contacto repetido con los mismos podría volver a inducir hipersensibilidad a estos fármacos.
Inmaculada Doña
Hospital Regional Universitario de Málaga
Bibliografía:
- Doña I, Barrionuevo E, Salas M, et al. Natural evolution in patients with nonsteroidal anti‐inflammatory drug‐induced urticaria/angioedema. Allergy 2017;72(9):1346‐1355.
- Doña I, Pérez-Sánchez N, Eguiluz-Gracia I,et al. Progress in understanding hypersensitivity reactions to nonsteroidal anti-inflammatory drugs.Allergy 2020;75(3):561-575.
- Gomez E, Blanca‐Lopez N, Torres MJ, et al. Immunoglobulin E‐mediated immediate allergic reactions to dipyrone: value of basophil activation test in the identification of patients. Clin Exp Allergy 2009;39(8):1217‐1224.
- Setkowicz M, Mastalerz L, Podolec‐Rubis M,et al. Clinical course and urinary eicosanoids in patients with aspirin induced urticaria followed up for 4 years. J Allergy Clin Immunol 2009;123(1):174‐178.
Acta – Reunión Webex Comité Alergia Cutánea SEAIC
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
Becas Murcia 2017
La Fundación de la SEAIC envía los boletines de solicitud de becas de asistencia al Simposio de Murcia de la Fundación de la SEAIC (inscripción+alojamiento+transporte), con el patrocinio de GSK, para Seniors y para Juniors. Las becas Junior llevan unida la asistencia a la II Escuela de Asma, que se celebrará el Jueves 26 de Octubre, previo al inicio del Simposio.
Congreso SEAIC 2010 en Facebook
El XXVII Congreso Nacional de la SEAIC dispone de un área de participación en Facebook. Acceda a la página desde aquí o desde el enlace de la página de inicio.
Curso Triple Asma 2024
Os presentamos el proyecto TRIPLE ASMA, patrocinado por Chiesi y avalado por SEAIC.
- Descarga el díptico de difusión con el programa y las fechas de inicio de los distintos módulos.
- Inscripción Triple Asma
¿Qué podemos esperar de la vacuna para la alergia al cacahuete?
La alergia al cacahuete es una alergia grave y a menudo persistente que, en la mayoría de los casos, se mantiene hasta la vida adulta. Los contactos accidentales con cacahuete o alimentos que lo contienen pueden dar lugar a reacciones alérgicas graves e incluso anafilácticas, que pongan en riesgo la vida del paciente. De hecho, la primera causa de muerte por anafilaxia en pacientes adolescentes a nivel mundial, es la alergia a cacahuete.
Hasta ahora, el único tratamiento disponible era la dieta de evitación, eliminando tanto el cacahuete como sus trazas, así como los alimentos que lo contienen de la dieta del paciente. Cantidades tan pequeñas como 0,05 gramos de cacahuete pueden desencadenar reacciones alérgicas en algunos pacientes con alergia a este alimento.
Por tanto, el seguimiento de una dieta de exclusión es un proceso complicado que disminuye la calidad de vida de los pacientes con alergia a cacahuete, puesto que la industria alimentaria actual, lo utiliza en numerosos productos envasados, especialmente dentro del campo de la repostería, salsas y alimentos pre-cocinados.
Por todo ello, en los últimos años, diferentes grupos de investigación han desarrollado diversos ensayos clínicos para conseguir una vacuna frente a la alergia al cacahuete que permita modificar el curso clínico de esta enfermedad. La inmunoterapia o vacuna para la alergia al cacahuete, consiste en la administración por vía oral, sublingual o epicutánea, de cantidades crecientes del alimento hasta conseguir que el paciente no reaccione a la ingestión del mismo.
El principal inconveniente que detectan los autores de los diversos trabajos de la inmunoterapia con alimentos², es que, al finalizarlos, no conseguimos una tolerancia real del alimento, sino una desensibilización al mismo. Es decir, los pacientes mientras realizan el tratamiento, pueden tolerar dosis mayores de cacahuete que antes de la inmunoterapia. Con esta vacuna el organismo desarrolla anticuerpos bloqueantes de la respuesta alérgica, pero en el momento en que se suspende, el paciente vuelve a la situación basal, pudiendo volver a sufrir reacciones alérgicas tras la ingestión de cacahuete.
Esta observación es compatible con las conclusiones de un grupo de investigadores del Reino Unido, para quienes esta inmunoterapia realmente no cura la alergia al cacahuete, sino que proporciona un grado de protección frente a la misma. Es decir, mientras el paciente lleva a cabo la inmunoterapia con cacahuete, si tiene un contacto accidental con el alimento, será necesaria una dosis mayor del alimento para inducir la misma respuesta alérgica³.
Por todo ello, la inmunoterapia con cacahuete no busca sólo desensibilizar al paciente, sino modificar la respuesta de su sistema inmune, para conseguir desviar el fenotipo alérgico del paciente hacia una verdadera tolerancia inmunológica. En este sentido, en nuestro país, el primer ensayo autorizado por la Agencia Española del Medicamento fue el desarrollado por la Clínica Universidad de Navarra y el Complejo Hospitalario de Navarra (CHN). La vacuna, desarrollada por la compañía biotecnológica InnoUp Farma y dirigido por las Drs. Tabar y Ferrer, pretende modificar el sistema inmunológico para superar la alergia a cacahuete en un tiempo determinado. La nueva vacuna INP20 es un preparado de nanopartículas de extracto de cacahuete capaces de actuar a nivel celular. Al ser nanopartículas, tras ser ingeridas, su pequeño tamaño evita provocar una respuesta alérgica, consiguiendo llegar hasta las células T, un tipo de células inmunitarias, y regular su activación hacia un fenotipo T regulador, no alérgico. De este modo, el sistema inmune no reconoce como extrañas a las proteínas del cacahuete y éstas se convierten en toleradas por el organismo4.
Se requieren, por tanto, más estudios con un número mayor de pacientes, para una mejor comprensión de los mecanismos inmunológicos subyacentes en la alergia grave al cacahuete, y conseguir así, una vacuna lo más eficaz posible que nos ayude a mejorar el pronóstico y manejo de esta enfermedad alérgica.
Dra. Marta Reche Frutos. Hospital Universitario Infanta Sofía de Madrid. Comité de Alergia Infantil.
Bibiliografía
- Infosalus (30/10/2019).Vacuna para la alergia al cacahuete, ¿qué podemos esperar? Disponible en: https://www.infosalus.com/nutricion/noticia-vacuna-alergia-cacahuete-podemos-esperar-20191030082941.html
- Gray C. L. Current Controversies and Future Prospects for Peanut Allergy Prevention, Diagnosis and Therapies. J. Asthma Allergy 2020; 13: 51–66
- Francis O. et al. Effect on age on clinical and immunologic efficacy of peanut sublingual Immunotherapy. JACI 2021, Vol 147, Issue 2, suplement AB 164, February 01,2021. DOI:https://doi.org/10.1016/j.jaci.2020.12.585.
- De Souza Reboucas J. Nanoparticulate Adjuvants and Delivery Systems for Allergen Immunotherapy. J Biomed Biotechnol. 2012;2012:474605. doi: 10.1155/2012/474605.
Acta reunión CAJMIR noviembre 2010
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
Acta Reunión CAJMIR 19/02/11
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
GEMA 5.4 Guía Española para el Manejo del Asma
Os presentamos la actualización del año 2024 de la Guía Española para el Manejo del Asma: GEMA 5.4
GEMA 5.4 es una guía de práctica clínica independiente basada en la evidencia, elaborada por un grupo multidisciplinar de expertos que representan a 18 sociedades científicas nacionales e internacionales. Es la guía de referencia en asma en todo el mundo de habla hispana. No se trata de una extensa monografía que aglutina todo el conocimiento científico sobre la enfermedad, sino de un documento conciso, que recoge lo esencial para que el profesional sanitario no experto en dicha patología pueda ofrecer una asistencia clínica de calidad a sus pacientes. Es por ello por lo que es breve, concreto y claro; elementos indispensables para que pueda ser aplicado con éxito.
- Está disponible, en diferentes formatos, en www.gemasma.com. En España incluso existe una aplicación de inteligencia artificial (iaGEMA) basada exclusivamente en la guía, que ha demostrado una gran agilidad para la ayuda de la toma de decisiones por el clínico en tiempo real.
 Disponible aquí el documento solo para socios de SEAIC:
Disponible aquí el documento solo para socios de SEAIC:
Los principales cambios de esta edición se pueden resumir en los siguientes:
- Identificación de nuevos factores de riesgo para la aparición de asma (sobrepeso u obesidad de la embarazada) o de desencadenantes de crisis o exacerbaciones (cambios climáticos extremos).
- Constatación ante la reciente y robusta evidencia del impacto que supone para el riesgo futuro de asma las crisis y exacerbaciones recurrentes, ocasionando una pérdida acelerada de función pulmonar y, en consecuencia, una potencial peor respuesta al tratamiento futuro.
- Incorporación de las principales conclusiones del reciente consenso REMisión en Asma (REMAS) efectuado por 120 expertos provenientes de la propia GEMA y del Foro de Asma de SEPAR, en donde se estableció en 3 años el periodo de tiempo para determinar la remisión completa y en donde se definió las características de un nuevo concepto de remisión, el de “remisión en asma y RSCcPN (vía respiratoria única)”.
- Descripción de los conceptos de transferencia y elementos para la transición entre los diferentes niveles asistenciales, de la atención médica infantil a la del adulto, en el paso del niño-adolescente a la del adulto asmático.
- Identificación (por el grupo de trabajo GEMA-POLINA) de ocho posibles escenarios de tratamiento combinado en pacientes con asma grave (controlada o no, con o sin anticuerpos monoclonales) y RSCcPN (operada o no previamente).
- Descripción de las posibles causas de respuesta subóptima al tratamiento biológico del asma grave no controlada (AGNC) y propuesta de actuación racional con cinco acciones secuenciales antes del cambio de anticuerpo monoclonal.
- Asunción de los nuevos criterios de tratamiento continuo con glucocorticoides orales (corticodependencia) en asma propuestos en el reciente consenso español sobre dicho tema.
- Actualización de los criterios diagnósticos y terapéuticos de la granulomatosis eosinofílica con poliangeítis (GEPA).
- Y como siempre, la incorporación de algunas citas bibliográficas relevantes concretas.
Vacuna COVID-19 y población de riesgo
Cuando una enfermedad infectocontagiosa presenta una amplia capacidad de diseminarse, el aumento de la morbi-mortalidad puede llegar a ser considerable. Los efectos adversos relacionados con la administración de una vacuna en desarrollo durante dicho período pueden ser aceptados por un balance riesgo-beneficio (efecto secundario vs efecto protector) para alcanzar el control de la enfermedad y su diseminación. Una vez que el uso de la vacuna lleva al descenso dramático de la enfermedad, los efectos adversos parecen presentarse de forma más frecuente, disminuyendo la aceptación de la misma por parte de la población.
Pandemia y enfermedad
El coronavirus es un patógeno importante que afecta tanto a los humanos como a los animales. A finales del año 2019 se identificó una nueva cepa de coronavirus como causa de brotes de Neumonía en Wuhan (China), con una rápida diseminación, resultando en una epidemia a lo largo de todo el país. En febrero de 2020 la Organización Mundial de la Salud (OMS) asignó a la enfermedad el término de infección por la COVID-19, caracterizado por el desarrollo de un síndrome respiratorio agudo grave por coronavirus 2 (SARS-CoV-2) con alta tasa de morbimortalidad. Como ha ocurrido con otras pandemias en la historia de la humanidad se comenzó a desarrollar una vacuna para erradicar dicha enfermedad.
Las vacunas utilizadas durante la fase de emergencia (la pandemia COVID-19) fueron sometidas de manera rigurosa a los mismos pasos preclínicos y clínicos estandarizados que requiere todo ensayo clínico.
El punto clave en la creación de la vacuna contra el SARS-CoV-2 fue la proteína de superficie denominada Spike, dicho antígeno mayoritario se encuentra en la superficie del virus y es la que se une al receptor de la enzima de angiotensina tipo 2 (ECA-2) localizado en la superficie celular del huésped, favoreciendo la infección y replicación del mismo. Los anticuerpos generados durante las fases de la respuesta inmune, van dirigidos contra dicha proteína evitando así la unión de la proteína spike a la célula huésped (ECA-2) y la fusión de las partículas víricas a la membrana celular, favoreciendo de esta manera la neutralización del virus.
En la actualidad se dispone de dos tipos de vacunas: 2 vacunas de ARNm (Ácido Ribonucleico mensajero), la vacuna de COVID-19 Moderna y PFizer-BioNTech y por otro lado, la vacuna de proteína recombinante monovalente ( Novavax COVID-19).
Según las recomendaciones de la CDC (Centro de Control y Prevención de Enfermedades) y la OMS (Noviembre 2023), establecen vacunar a todos los individuos a partir de los seis meses de edad con las vacunas disponibles del período actual 2023-2024 (nuevas variantes del virus). En particular, individuos mayores de 65 años, inmunocomprometidos y con diferentes comorbilidades asociadas, debido a que dicha población presenta mayor riesgo de desarrollar enfermedad grave al contraer la COVID-19.
El uso de las vacunas actuales se ha asociado a una reducción sustancial de desarrollar enfermedad grave, hospitalizaciones y muerte por dicha causa, incluso en el contexto de otras variantes que evaden parcialmente la respuesta inmune del huésped. Sin embargo, no todos los individuos presentan el mismo riesgo de presentar la enfermedad de forma grave.
Las personas con inmunodepresión moderada o grave tienen un mayor riesgo de padecer la COVID-19 (grave), independientemente de la edad, aunque el riesgo aumenta aún más con la edad. En la categoría de las personas con inmunodepresión moderada o grave se incluye a las personas con patología oncológica activa o trasplante de órgano, así como las personas con inmunodeficiencias que reciben tratamiento inmunosupresor. También se incluye a las personas con infección por el VIH con un recuento de linfocitos CD4+ inferior a 200 células/µl, con indicios de infección oportunista y que no reciben tratamiento contra el VIH o con una carga viral detectable.
Entre el grupo de riesgo alto, también cabe mencionar, pacientes con tratamiento inmunosupresor en curso para tumores sólidos o neoplasias hematológicas (leucemia, linfoma o mieloma), o que lo hayan recibido en los 12 meses siguientes a la finalización de dicho tratamiento. También individuos receptores de trasplantes, es decir, personas que hayan recibido un trasplante de víscera u órgano sólido y que estén tomando un tratamiento inmunosupresor; personas que hayan recibido un trasplante de células madre (si no han pasado dos años desde el trasplante o si están tomando fármacos inmunosupresores). Inmunodeficiencias como por ejemplo, inmunodeficiencia primaria grave y diálisis crónica también se incluye en este grupo de riesgo.
La hoja de ruta de la OMS sobre el uso de las vacunas contra el SARS-CoV-2 en el contexto de la variante ómicron y de la elevada inmunidad de la población incluida en la lista OMS de uso en emergencias, apuntan a que la eficacia real y la inmunogenicidad de las vacunas son menores en las personas inmunodeprimidas que en las inmunocompetentes, sin embargo, los nuevos datos probatorios indican que administrar una dosis adicional como parte de una pauta de primovacunación ampliada, refuerza la respuesta inmunitaria de algunas personas inmunodeprimidas. Las pruebas científicas publicadas, indican que en el caso de las personas inmunodeprimidas es necesario ampliar la pauta de primovacunación, por ejemplo, administrándoles más dosis que a las personas inmunocompetentes. El momento más adecuado para administrar la dosis adicional varía en función del entorno epidemiológico y del alcance y el momento del tratamiento inmunosupresor, y debe analizarse con el médico tratante.
Las adultas y adolescentes embarazadas conforman un grupo de prioridad alta, debido a los posibles efectos adversos de la COVID-19 para la madre, el feto y el bebé. Aunque el riesgo de enfermedad grave en la época de la variante ómicron es menor que en la época anterior, las mujeres embarazadas que han contraído la COVID-19 siguen teniendo un mayor riesgo de morbilidad materna grave o de desenlace adverso del embarazo, como el parto prematuro. También pueden presentar un mayor riesgo de mortalidad materna.
La cobertura de vacunación en los trabajadores de la salud ha aumentado considerablemente en todo el mundo. Se debe dar prioridad a los trabajadores de la salud, en particular a los que se encuentran en primera línea, que tienen contacto directo con los pacientes y a los empleados de los centros de atención de salud.
Al igual que en la población general, la tasa de letalidad por la COVID-19 entre los trabajadores de la salud aumenta con la edad. Todos los trabajadores de la salud que son adultos mayores o tienen comorbilidades o enfermedades que ocasionan inmunodepresión de moderada a grave deben permanecer en la categoría de prioridad alta para vacunarse.
Como ocurre con todos los productos farmacológicos, medicamentos, tratamientos de inmunoterapia, fármacos biológicos y vacunas, existe el riesgo de presentar reacciones adversas o reacciones de hipersensibilidad. En relación con la vacuna contra el SARS-CoV-2, una contraindicación absoluta de administrar la misma, sería haber presentado una reacción alérgica grave (anafilaxia) o presentar alergia con algún componente de la misma de forma previa.
Dado que las vacunas disponibles actualmente confieren una reducción escasa y de corta duración de los síntomas de la enfermedad y tienen poco efecto en disminuir la transmisión en dicha población, se deben adoptar otras medidas de control de infecciones para disminuir la transmisión y proteger a los pacientes vulnerables, como el uso de la mascarilla y el lavado de manos, entre otras medidas de protección. Así como asegurar que los familiares y contactos estrechos de dichos pacientes, estén vacunados para la enfermedad.
Beneficios de la vacunación
Protección contra el desarrollo de la enfermedad grave y muerte:
Se ha demostrado de forma amplia en los estudios observacionales basado en poblaciones, una reducción de las tasas de hospitalización y muerte en paciente vacunados en comparación con los no vacunados, así como una reducción del desarrollo de enfermedad grave (COVID-19). Además, una dosis de refuerzo genera el llamado efecto “booster”, protegiendo aún más el individuo y manteniendo la respuesta inmune a lo largo del tiempo.
En el estudio de Link-Gelles R. (Updates on COVID-19 Vaccine Effectiveness during Omicron), se observó un riesgo de muerte mayor a causa de la COVID-19, de 7.3 a 16.3 veces más en pacientes no vacunados en comparación con los sujetos vacunados, con variaciones dependiendo de la cepa de SARS CoV-2 involucrada. En un estudio en Estados Unidos (Lin DY, Gu Y, Xu Y, et al. Association of Primary and Booster Vaccination and Prior Infection With SARS-CoV-2. Infection and Severe COVID-19 Outcomes, JAMA 2022), el riesgo de enfermedad grave en pacientes vacunados y muerte por la COVID-19 fue de 1.5 y 0.3 respectivamente. De igual forma se ha visto baja prevalencia de eventos cardiovasculares (infarto agudo de miocardio, ictus, etc) en pacientes vacunados con infección aguda por la COVID-19.
En conclusión, las vacunas contra el SARS CoV-2 son esenciales en la prevención y transmisión de la enfermedad, sobre todo en la población de riesgo anteriormente nombrada. Mantener la respuesta inmune a lo largo del tiempo mediante los planes de vacunación, favorece una mejor evolución clínica de la enfermedad, haciéndola más corta, menos sintomática y con menos posibilidad de diseminar el virus.
BIBLIOGRAFÍA
- World Health Organization. Draft landscape of COVID-19 candidate vaccines. https://www.who.int/publications/m/item/draft-landscape-of-covid-19-candidate-vaccines (Noviembre 2023).
- Link-Gelles R. Updates on COVID-19 Vaccine Effectiveness during Omicron. ACIP meeting,September-2022.https://www.cdc.gov/vaccines/acip/meetings/downloads/slides-2022-09-01/04-COVID-Link-Gelles-508.pdf (Accessed on September 02, 2022).
- Lin DY, Gu Y, Xu Y, et al. Association of Primary and Booster Vaccination and Prior Infection With SARS-CoV-2 Infection and Severe COVID-19 Outcomes. JAMA 2022; 328:1415.
- Zhou P, Yang XL, Wang XG, et al. A pneumonia outbreak associated with a new coronavirus of probable bat origin. Nature 2020; 579:270.
- Krammer F. SARS-CoV-2 vaccines in development. Nature 2020; 586:516.
- Edwards KM, Dupont WD, Westrich MK, et al. A randomized controlled trial of cold-adapted and inactivated vaccines for the prevention of influenza A disease. J Infect Dis 1994; 169:68.
- Ohmit SE, Victor JC, Rotthoff JR, et al. Prevention of antigenically drifted influenza by inactivated and live attenuated vaccines. N Engl J Med 2006; 355:2513.
- Graepel KW, Kochhar S, Clayton EW, Edwards KE. Balancing Expediency and Scientific Rigor in Severe Acute Respiratory Syndrome Coronavirus 2 Vaccine Development. J Infect Dis 2020; 222:180.
- Graham BS. Rapid COVID-19 vaccine development. Science 2020; 368:945.
- Halstead SB, Katzelnick L. COVID-19 Vaccines: Should We Fear ADE? J Infect Dis 2020; 222:1946.
- Brighton Collaboration. Accelerated Assessment of the Risk of Disease Enhancement with COVID-19 Vaccines, March 2020. https://brightoncollaboration.us/brighton-collaboration-cepi-covid-19-web-conference/ (Accessed on October 20, 2020).
- SPIKEVAX (COVID-19 Vaccine, mRNA) Suspension for injection, for intramuscular use; 2023-2024 Formula. US Food and Drug Administration (FDA) approved product information. Revised September 11, 2023. https://www.fda.gov/media/155675/download?attachment (Accessed on September 11, 2023).
- FACT SHEET FOR HEALTHCARE PROVIDERS ADMINISTERING VACCINE: EMERGENCY USE AUTHORIZATION OF MODERNA COVID-19 VACCINE (2023-2024 FORMULA), FOR INDIVIDUALS 6 MONTHS THROUGH 11 YEARS OF AGE https://www.fda.gov/media/167208/download?attachment (Accessed on September 11, 2023).
- COMIRNATY (COVID-19 Vaccine, mRNA) suspension for injection, for intramuscular use; 2023-2024 Formula. US Food and Drug Administration (FDA) approved product information. Revised September 11, 2023. https://www.fda.gov/media/151707/download?attachment (Accessed on September 11, 2023).
- FACT SHEET FOR HEALTHCARE PROVIDERS ADMINISTERING VACCINE: EMERGENCY USE AUTHORIZATION OF PFIZER-BIONTECH COVID-19 VACCINE (2023-2024 FORMULA), FOR 6 MONTHS THROUGH 11 YEARS OF AGE https://www.fda.gov/media/167211/download?attachment (Accessed on September 11, 2023).
- Recommendation for the 2023-2024 Formula of COVID-19 vaccines in the US. https://www.fda.gov/media/169591/download?attachment (Accessed on September 11, 2023).
- Emergency Use Authorization (EUA) of the Novavax COVID-19 vaccine, adjuvanted (2023-2024 Formula), for individuals 12 years of age and older https://www.fda.gov/media/159897/download?attachment (Accessed on October 04, 2023).
- US Food and Drug Administration. Emergency use authorization (EUA) of the Janssen COVID-19 vaccine to prevent coronavirus disease 2019 (COVID-19). https://www.fda.gov/media/146304/download (Accessed on March 27, 2023).
- Middleton’s ALLERGY Principles and Practice. Volume 2. Eighth edition. Chapter 85. page 1384-1385.
Votaciones EAACI
Apreciados socios:
Hoy viernes 1 de abril a las 17:00 h acaba el plazo para votar a los candidatos que se presentan a los grupos de interés de la EAACI. Tenemos varios miembros españoles que se presentan a estos grupos y sería importante contar con tu apoyo a las candidaturas españolas. Si eres socio de la EAACI, entra con tus datos de acceso en su página web y vota, si estás de acuerdo, a los alergólogos españoles que os indicamos a continuación: Javier Fernández, Miguel Blanca, Marta Ferrer, Montserrat Fernández-Rivas, Carmen Rondón, Ángel Mazón.
Muchas gracias por tu apoyo.
Un cordial saludo,
Dr. P. Ojeda
Secretario de la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica
Actividades formativas
Cursos de formación
ENERO 2026
Medicina ambiental I - Curso Online de la UCM (12/01/2026 - 27/03/2026)
FEBRERO 2026
Cursos Procuida II: formación online en asma para enfermería.¡CERRADO EL PLAZO DE INSCRIPCIÓN! Periodo lectivo: del 16 de febrero al 29 de junio de 2025.
ABRIL 2026
Uso de Himenópteros en Alergia | USHIAL 2026. 16 y 17 de abril de 2025 en Córdoba, Hospital Universitario Reina Sofía. Presencial.
OTRAS FECHAS
ASMA CHALLENGE. Comienza el 12 de mayo. Vive una experiencia interactiva y divertida resolviendo casos clínicos sobre asma y otras patologías alérgicas.
Programa de Formación en Competencias Digitales, impulsado por Unión Profesional y dirigido a profesionales colegiados. De octubre de 2025 a junio de 2026.
Asma grave. Etiopatogenia, diagnóstico y tratamiento del asma grave.
Asmalízate. Programa de revisión bibliográfica en asma.
MenaRINI. Curso sobre aspectos clínicos, diagnóstico diferencial y control terapéutico de la rinitis.
AngioSchool 2ª edición. Curso de formación continua en Angioedema hereditario.
No todas las reacciones por quimioterápicos son debidas a alergia
¿Qué es la quimioterapia?
La quimioterapia es un tipo de tratamiento farmacológico contra el cáncer y funciona destruyendo las células cancerosas o frenando su proliferación. Se trata de un tratamiento sistémico, ya que, una vez administrada, circula a través del torrente sanguíneo pudiendo alcanzar casi cualquier parte del cuerpo. Existen más de 100 quimioterápicos diferentes, como las antraciclinas (doxorubicina, epirubicina), las sales de platino (oxaliplatino, carboplatino, cisplatino) o los taxanos (paclitaxel, docetaxel), entre otras. En función del tipo de cáncer, del grado de extensión y del estado de salud general en el que se encuentre, su oncólogo prescribirá una quimioterapia u otra, sola o en combinación con otros tratamientos.
¿Por qué la quimioterapia causa efectos secundarios?
La quimioterapia no solamente ataca a células cancerosas, sino que también actúa sobre células de tejidos sanos, especialmente aquellos que estén continuamente produciendo células nuevas, por ejemplo, la médula ósea, las mucosas del tracto digestivo o respiratorio, la piel, el cabello, o las uñas. Esto puede conllevar a la aparición de efectos secundarios, como la disminución del nivel de glóbulos rojos y blancos o de las plaquetas en la sangre, vómitos, diarreas, erupciones en la piel, pérdida del cabello, cansancio, mareo, o debilidad. Cada quimioterapia tiene un perfil de efectos secundarios propio, y la mayoría de estos estarán relacionados con su mecanismo de acción y la dosis prescrita. La mayoría de estos efectos secundarios aparecen durante los días posteriores a la administración del ciclo, son temporales y mejoran con el reajuste de la dosis o añadiendo medicación para aliviar los síntomas.
¿Qué es la alergia a la quimioterapia?
La alergia a la quimioterapia es una reacción adversa poco frecuente y está causada por una respuesta inusual del sistema inmunitario frente al fármaco. La mayoría de las reacciones alérgicas a la quimioterapia aparecen inmediatamente o durante la administración al fármaco, y normalmente, aunque no siempre, se acompañan de síntomas en la piel como picor, enrojecimiento o erupciones. En ocasiones, pueden producirse reacciones alérgicas graves, como la anafilaxia, esto es, una reacción de inicio brusco y con síntomas generalizados como la dificultad respiratoria o la hipotensión, pudiendo evolucionar rápidamente a cuadros más graves.
¿Todas las reacciones adversas a la quimioterapia son por alergia?
No, como cualquier medicamento, la quimioterapia puede producir reacciones adversas con síntomas similares a los de una alergia, pero no todas se producen por una respuesta del sistema inmunitario y se deben a otro motivo, por ejemplo, un efecto secundario al propio mecanismo del fármaco.
¿Qué ocurre si tengo alergia a la quimioterapia?
La re-exposición a la quimioterapia en un paciente que se ha vuelto alérgico puede ser potencialmente grave. Por este motivo es importante que los pacientes que han presentado una reacción a su quimioterapia sean estudiados por un especialista en alergología antes de continuar con el tratamiento, para poder confirmar o descartar el origen alérgico de la reacción. En caso de que se confirme la alergia, la desensibilización es un procedimiento que permite que un paciente alérgico a la quimioterapia continúe recibiéndola de forma segura a pesar de su alergia. Este procedimiento no está exento de riesgos y debe realizarse siempre en manos de personal experto, con recursos apropiados y en un entorno preparado.
En resumen, la quimioterapia puede desencadenar distintos efectos secundarios, siendo la alergia a la quimioterapia una reacción poco común pero potencialmente grave. Sin embargo, no todas las reacciones adversas a la quimioterapia son causadas por alergia, ya que pueden deberse a otros factores, como los efectos secundarios propios del fármaco. La identificación precoz de las reacciones alérgicas y el diagnóstico preciso son esenciales para poder elegir la mejor estrategia de tratamiento y garantizar la seguridad de los pacientes.
Paula Vázquez Revuelta
Facultativa Especialista – Servei d’Al·lergologia | Hospital Universitari Bellvitge
Hongos
Los hongos son seres vivos ampliamente distribuidos en la naturaleza. Las esporas que desprenden numerosas especies para su reproducción se encuentran en la atmósfera alcanzando niveles que varían según las condiciones ambientales. Estas esporas suelen ser los agentes responsables de las reacciones que sufren los enfermos alérgicos a hongos.
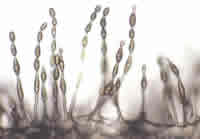
En general, los hongos requieren una humedad ambiental elevada para su crecimiento y proliferación, por lo que los niveles de esporas se multiplican en lugares húmedos como pueden ser las zonas pantanosas o ribereñas.
En los recintos cerrados suelen concentrarse en áreas donde más se acumula la humedad (sótanos, trasteros, bodegas, etc.). Las piscinas cubiertas son una importante fuente de exposición a esporas de hongos.
Cómo evitarlos
En el domicilio del paciente es recomendable mantener una humedad relativa por debajo del 60%, evitando el uso de humidificadores ambientales. Si tiene aire acondicionado, límpielo con frecuencia y cambie regularmente los filtros de agua.
Es aconsejable evitar la estancia prolongada en ambientes húmedos y lugares que hayan estado cerrados durante largo tiempo, así como el exceso de plantas de interior o vegetación densa en terrazas y ventanas, montoneras de leña y hojas secas.
———————————————–
¿Qué es la alergia?
Conceptos básicos:
Alergia, atopia e hipersensibilidad
———————————————————————————————————————————–

El término alergia fue acuñado en 1906 por el Dr. Clemens Von Pirquet para definir un tipo especial de respuesta inmunológica o defensiva frente a sustancias que normalmente no inducen reacciones en la mayoría de las personas. El origen de una reacción alérgica no está por tanto en el agente que la produce, sino en el propio individuo.
Por ello se considera que la condición de ser alérgico tiene un importante componente constitucional, es decir, depende de una predisposición individual que frecuentemente es hereditaria. Para definir esta predisposición se emplea el término atopia (que literalmente significa “fuera de lugar”), propuesto por el Dr. Arthur Fernández-Coca en 1922. La atopia se define como un estado de hipersensibilidad en personas con enfermedades tales como asma, rinitis, conjuntivitis y algunas dermatitis, motivo por el cual los términos alergia y atopia se utilizan indistintamente para designar globalmente estas enfermedades.

Los conceptos de alergia y atopia están muy ligados al de hipersensibilidad, hasta el punto de que en ocasiones se consideran sinónimos. De hecho, al hablar de hipersensibilidad nos referimos a al mecanismo de respuesta inmunológica que conduce a la reacción alérgica, por lo que ambos conceptos están muy relacionados, aunque no son lo mismo.
Este mecanismo de hipersensibilidad no es único, ya que dentro de la complejidad de nuestro sistema inmunológico existen diversas formas de respuesta con distintas manifestaciones. En todos los casos debemos saber que cualquier respuesta alérgica implica un proceso inflamatorio en el que participan distintos tipos de células y una enorme diversidad de sustancias producidas por estas células.
.
Hipersensibilidad inmediata:
Alergia mediada por IgE
———————————————————————————————————————————–
Para comprender los mecanismos por los que se desarrolla una respuesta alérgica, describimos brevemente una de las formas más frecuentes de hipersensibilidad: la respuesta mediada por IgE o hipersensibilidad inmediata.
La inmunoglobulina E (IgE) es un tipo de anticuerpo presente en todas las personas. Al igual que otras inmunoglobulinas, interviene en la respuesta inmune específica al reconocer un agente extraño potencialmente peligroso sobre el que actúan nuestras defensas. Este agente se denomina antígeno.
En las personas atópicas, la IgE reacciona contra un agente generalmente inofensivo que al unirse a la IgE induce una serie de mecanismos que desencadenan la liberación de mediadores inflamatorios que producen la reacción alérgica. Este agente, que funciona como un antígeno, se denomina alérgeno.
Pero esta reacción no sucede repentinamente sin una fase previa denominada sensibilización. Como en toda respuesta inmune específica, los anticuerpos tienen que producirse tras una o varias exposiciones previas al alérgeno, durante las cuales se tolera su contacto. En esta fase se generan anticuerpos IgE que reconocen al alérgeno, de forma que en posteriores contactos se desencadena la reacción.
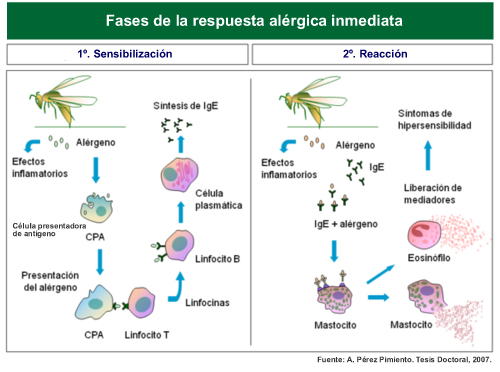
La reacción alérgica se produce por la liberación de sustancias procedentes de células inflamatorias. En el caso de las reacciones mediadas por IgE, la célula implicada se denomina mastocito. Esta célula se descarga bruscamente al ser activada por la IgE, con la consecuente liberación de los mediadores responsables de todas las manifestaciones de la reacción.
Última edición: 01/07/2019
———————————————–
Látex
El látex es la materia prima de la que se obtiene el caucho o la goma natural. Numerosos productos de uso habitual y del entorno sanitario están fabricados con látex, por lo que los alérgicos al látex deben conocer las posibles fuentes de exposición y mantener unas estrictas medidas de evitación, advirtiendo al personal sanitario antes de cualquier intervención
Originariamente, el látex es un fluido lechoso que se recoge a partir del sangrado de la corteza del árbol del caucho (Hevea brasiliensis). Para lograr su coagulación y facilitar su almacenamiento, el látex se mezcla con ácido acético. Para proporcionar resistencia y elasticidad se realiza un proceso de vulcanización, que consiste en el calentamiento en presencia de azufre. En el proceso de elaboración del producto final se añaden diversos aditivos: aceleradores de la vulcanización, antioxidantes, pigmentos, materiales de relleno y plastificantes.
Las reacciones alérgicas al látex ocurren por sensibilización previa a las proteínas que contiene. Se manifiestan con síntomas inmediatos, habitualmente por contacto directo con productos de uso común como los guantes, en forma de urticaria y angioedema. Las partículas que se respiran pueden causar conjuntivitis, rinitis y asma. En casos de exposición intensa al látex pueden ocurrir reacciones graves como la anafilaxia.
Es importante diferenciar estas reacciones inmediatas de otros cuadros que ocurren por sensibilización a los aditivos del caucho, generalmente aceleradores de la vulcanización (grupos “tiuram”, “mercapto”, “carbamatos”). Se manifiestan por eccema o dermatitis (picor y erupción exclusivamente en la zona de contacto). Estas reacciones, relativamente frecuentes y de mecanismo retardado, no conllevan riesgo de reacción inmediata. Por ello no contraindican un contacto esporádico con productos de látex.
———————————————–