resultados de la búsqueda: profesionales/aviso-importante/wp-content/uploads/logos/Sitio web no disponible/wwwww/cme-jiaci/inicio/prensa
Votaciones EAACI
Apreciados socios:
Hoy viernes 1 de abril a las 17:00 h acaba el plazo para votar a los candidatos que se presentan a los grupos de interés de la EAACI. Tenemos varios miembros españoles que se presentan a estos grupos y sería importante contar con tu apoyo a las candidaturas españolas. Si eres socio de la EAACI, entra con tus datos de acceso en su página web y vota, si estás de acuerdo, a los alergólogos españoles que os indicamos a continuación: Javier Fernández, Miguel Blanca, Marta Ferrer, Montserrat Fernández-Rivas, Carmen Rondón, Ángel Mazón.
Muchas gracias por tu apoyo.
Un cordial saludo,
Dr. P. Ojeda
Secretario de la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica
Alergia al sol
Las reacciones por alergia al sol pueden desarrollarse en cualquier persona, ya que no son hereditarias y tampoco son más frecuentes en individuos con predisposición a sufrir otras afecciones alérgicas. Si se observa algún tipo de reacción tras la exposición solar valorándose que puede tener causa alérgica es muy importante acudir al alergólogo para su estudio.
Carta del CNPT
Apreciados socios:
Adjunto reenviamos y publicamos el correo recibido de la Comisión Nacional para la Prevención del Tabaquismo, de la que nuestra Sociedad es miembro y está representada por el Dr. Abengózar.
Un cordial saludo
Dr. Pedro Ojeda
Secretario de la Junta Directiva de la Sociedad Española de Alergología e Inmunología Clínica
————————
Estimado Presidente y amigo:
Unas breves líneas para felicitarte este nuevo año y agradecerte nuevamente tu participación y la de tu Sociedad en nuestro Comité.
Como habrás podido ver en los medios de comunicación, nuestra presencia en los últimos días de 2011 y los primeros de 2012 ha sido bastante importante. Las fechas de principio de año suelen coincidir con un aumento en la población fumadora de los intentos de dejarlo y además, en esta ocasión, nos ha tocado hacer balance del año que llevamos ya con la nueva ley del tabaco. La verdad es que no podía haber sido más positivo y así lo reflejamos en la nota de prensa que aprovecho para adjuntarte.
Por otro lado hemos recibido la noticia grata, aunque lógica y esperada, de que el nuevo Gobierno no piensa retroceder en ningún punto de dicha ley, a pesar de algunas noticias que apuntaban en otro sentido.
Aunque estamos en una buena situación, creemos que todavía nos quedan aspectos que mejorar, como la fiscalidad y los precios, la información clara a la población de los riesgos del tabaco, la atención y tratamiento de los fumadores y la participación activa de nuestro país en la reforma de la directiva de productos del tabaco que se está llevando a cabo en la Unión Europea.
Esperamos seguir contando con tu apoyo y colaboración en este nuevo año, pues la fuerza que tenemos os la debemos a todos nuestros miembros.
Recibe un fuerte abrazo
Francisco Rodríguez Lozano
Presidente
Ausencia de alergólogos en la sanidad pública balear
Ante la reciente noticia sobre la constitución de un «Comité de Alergias» en las Islas Baleares sin contar con un sólo alergólogo, la SEAIC responde exigiendo que se solucione la ausencia de alergólogos en la Comunidad Balear, respuesta que ha tenido una importante difusión en los medios de comunicación.
Actividades formativas
Cursos de formación
ENERO 2026
Medicina ambiental I - Curso Online de la UCM (12/01/2026 - 27/03/2026)
FEBRERO 2026
Cursos Procuida II: formación online en asma para enfermería.¡CERRADO EL PLAZO DE INSCRIPCIÓN! Periodo lectivo: del 16 de febrero al 29 de junio de 2025.
ABRIL 2026
Uso de Himenópteros en Alergia | USHIAL 2026. 16 y 17 de abril de 2025 en Córdoba, Hospital Universitario Reina Sofía. Presencial.
OTRAS FECHAS
ASMA CHALLENGE. Comienza el 12 de mayo. Vive una experiencia interactiva y divertida resolviendo casos clínicos sobre asma y otras patologías alérgicas.
Programa de Formación en Competencias Digitales, impulsado por Unión Profesional y dirigido a profesionales colegiados. De octubre de 2025 a junio de 2026.
Asma grave. Etiopatogenia, diagnóstico y tratamiento del asma grave.
Asmalízate. Programa de revisión bibliográfica en asma.
MenaRINI. Curso sobre aspectos clínicos, diagnóstico diferencial y control terapéutico de la rinitis.
AngioSchool 2ª edición. Curso de formación continua en Angioedema hereditario.
No todas las reacciones por quimioterápicos son debidas a alergia
¿Qué es la quimioterapia?
La quimioterapia es un tipo de tratamiento farmacológico contra el cáncer y funciona destruyendo las células cancerosas o frenando su proliferación. Se trata de un tratamiento sistémico, ya que, una vez administrada, circula a través del torrente sanguíneo pudiendo alcanzar casi cualquier parte del cuerpo. Existen más de 100 quimioterápicos diferentes, como las antraciclinas (doxorubicina, epirubicina), las sales de platino (oxaliplatino, carboplatino, cisplatino) o los taxanos (paclitaxel, docetaxel), entre otras. En función del tipo de cáncer, del grado de extensión y del estado de salud general en el que se encuentre, su oncólogo prescribirá una quimioterapia u otra, sola o en combinación con otros tratamientos.
¿Por qué la quimioterapia causa efectos secundarios?
La quimioterapia no solamente ataca a células cancerosas, sino que también actúa sobre células de tejidos sanos, especialmente aquellos que estén continuamente produciendo células nuevas, por ejemplo, la médula ósea, las mucosas del tracto digestivo o respiratorio, la piel, el cabello, o las uñas. Esto puede conllevar a la aparición de efectos secundarios, como la disminución del nivel de glóbulos rojos y blancos o de las plaquetas en la sangre, vómitos, diarreas, erupciones en la piel, pérdida del cabello, cansancio, mareo, o debilidad. Cada quimioterapia tiene un perfil de efectos secundarios propio, y la mayoría de estos estarán relacionados con su mecanismo de acción y la dosis prescrita. La mayoría de estos efectos secundarios aparecen durante los días posteriores a la administración del ciclo, son temporales y mejoran con el reajuste de la dosis o añadiendo medicación para aliviar los síntomas.
¿Qué es la alergia a la quimioterapia?
La alergia a la quimioterapia es una reacción adversa poco frecuente y está causada por una respuesta inusual del sistema inmunitario frente al fármaco. La mayoría de las reacciones alérgicas a la quimioterapia aparecen inmediatamente o durante la administración al fármaco, y normalmente, aunque no siempre, se acompañan de síntomas en la piel como picor, enrojecimiento o erupciones. En ocasiones, pueden producirse reacciones alérgicas graves, como la anafilaxia, esto es, una reacción de inicio brusco y con síntomas generalizados como la dificultad respiratoria o la hipotensión, pudiendo evolucionar rápidamente a cuadros más graves.
¿Todas las reacciones adversas a la quimioterapia son por alergia?
No, como cualquier medicamento, la quimioterapia puede producir reacciones adversas con síntomas similares a los de una alergia, pero no todas se producen por una respuesta del sistema inmunitario y se deben a otro motivo, por ejemplo, un efecto secundario al propio mecanismo del fármaco.
¿Qué ocurre si tengo alergia a la quimioterapia?
La re-exposición a la quimioterapia en un paciente que se ha vuelto alérgico puede ser potencialmente grave. Por este motivo es importante que los pacientes que han presentado una reacción a su quimioterapia sean estudiados por un especialista en alergología antes de continuar con el tratamiento, para poder confirmar o descartar el origen alérgico de la reacción. En caso de que se confirme la alergia, la desensibilización es un procedimiento que permite que un paciente alérgico a la quimioterapia continúe recibiéndola de forma segura a pesar de su alergia. Este procedimiento no está exento de riesgos y debe realizarse siempre en manos de personal experto, con recursos apropiados y en un entorno preparado.
En resumen, la quimioterapia puede desencadenar distintos efectos secundarios, siendo la alergia a la quimioterapia una reacción poco común pero potencialmente grave. Sin embargo, no todas las reacciones adversas a la quimioterapia son causadas por alergia, ya que pueden deberse a otros factores, como los efectos secundarios propios del fármaco. La identificación precoz de las reacciones alérgicas y el diagnóstico preciso son esenciales para poder elegir la mejor estrategia de tratamiento y garantizar la seguridad de los pacientes.
Paula Vázquez Revuelta
Facultativa Especialista – Servei d’Al·lergologia | Hospital Universitari Bellvitge
Hongos
Los hongos son seres vivos ampliamente distribuidos en la naturaleza. Las esporas que desprenden numerosas especies para su reproducción se encuentran en la atmósfera alcanzando niveles que varían según las condiciones ambientales. Estas esporas suelen ser los agentes responsables de las reacciones que sufren los enfermos alérgicos a hongos.
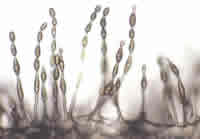
En general, los hongos requieren una humedad ambiental elevada para su crecimiento y proliferación, por lo que los niveles de esporas se multiplican en lugares húmedos como pueden ser las zonas pantanosas o ribereñas.
En los recintos cerrados suelen concentrarse en áreas donde más se acumula la humedad (sótanos, trasteros, bodegas, etc.). Las piscinas cubiertas son una importante fuente de exposición a esporas de hongos.
Cómo evitarlos
En el domicilio del paciente es recomendable mantener una humedad relativa por debajo del 60%, evitando el uso de humidificadores ambientales. Si tiene aire acondicionado, límpielo con frecuencia y cambie regularmente los filtros de agua.
Es aconsejable evitar la estancia prolongada en ambientes húmedos y lugares que hayan estado cerrados durante largo tiempo, así como el exceso de plantas de interior o vegetación densa en terrazas y ventanas, montoneras de leña y hojas secas.
———————————————–
¿Qué es la alergia?
Conceptos básicos:
Alergia, atopia e hipersensibilidad
———————————————————————————————————————————–

El término alergia fue acuñado en 1906 por el Dr. Clemens Von Pirquet para definir un tipo especial de respuesta inmunológica o defensiva frente a sustancias que normalmente no inducen reacciones en la mayoría de las personas. El origen de una reacción alérgica no está por tanto en el agente que la produce, sino en el propio individuo.
Por ello se considera que la condición de ser alérgico tiene un importante componente constitucional, es decir, depende de una predisposición individual que frecuentemente es hereditaria. Para definir esta predisposición se emplea el término atopia (que literalmente significa “fuera de lugar”), propuesto por el Dr. Arthur Fernández-Coca en 1922. La atopia se define como un estado de hipersensibilidad en personas con enfermedades tales como asma, rinitis, conjuntivitis y algunas dermatitis, motivo por el cual los términos alergia y atopia se utilizan indistintamente para designar globalmente estas enfermedades.

Los conceptos de alergia y atopia están muy ligados al de hipersensibilidad, hasta el punto de que en ocasiones se consideran sinónimos. De hecho, al hablar de hipersensibilidad nos referimos a al mecanismo de respuesta inmunológica que conduce a la reacción alérgica, por lo que ambos conceptos están muy relacionados, aunque no son lo mismo.
Este mecanismo de hipersensibilidad no es único, ya que dentro de la complejidad de nuestro sistema inmunológico existen diversas formas de respuesta con distintas manifestaciones. En todos los casos debemos saber que cualquier respuesta alérgica implica un proceso inflamatorio en el que participan distintos tipos de células y una enorme diversidad de sustancias producidas por estas células.
.
Hipersensibilidad inmediata:
Alergia mediada por IgE
———————————————————————————————————————————–
Para comprender los mecanismos por los que se desarrolla una respuesta alérgica, describimos brevemente una de las formas más frecuentes de hipersensibilidad: la respuesta mediada por IgE o hipersensibilidad inmediata.
La inmunoglobulina E (IgE) es un tipo de anticuerpo presente en todas las personas. Al igual que otras inmunoglobulinas, interviene en la respuesta inmune específica al reconocer un agente extraño potencialmente peligroso sobre el que actúan nuestras defensas. Este agente se denomina antígeno.
En las personas atópicas, la IgE reacciona contra un agente generalmente inofensivo que al unirse a la IgE induce una serie de mecanismos que desencadenan la liberación de mediadores inflamatorios que producen la reacción alérgica. Este agente, que funciona como un antígeno, se denomina alérgeno.
Pero esta reacción no sucede repentinamente sin una fase previa denominada sensibilización. Como en toda respuesta inmune específica, los anticuerpos tienen que producirse tras una o varias exposiciones previas al alérgeno, durante las cuales se tolera su contacto. En esta fase se generan anticuerpos IgE que reconocen al alérgeno, de forma que en posteriores contactos se desencadena la reacción.
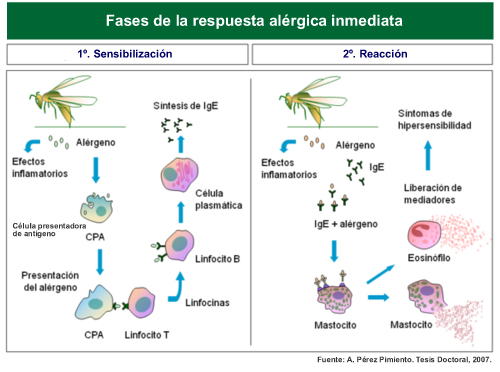
La reacción alérgica se produce por la liberación de sustancias procedentes de células inflamatorias. En el caso de las reacciones mediadas por IgE, la célula implicada se denomina mastocito. Esta célula se descarga bruscamente al ser activada por la IgE, con la consecuente liberación de los mediadores responsables de todas las manifestaciones de la reacción.
Última edición: 01/07/2019
———————————————–
Látex
El látex es la materia prima de la que se obtiene el caucho o la goma natural. Numerosos productos de uso habitual y del entorno sanitario están fabricados con látex, por lo que los alérgicos al látex deben conocer las posibles fuentes de exposición y mantener unas estrictas medidas de evitación, advirtiendo al personal sanitario antes de cualquier intervención
Originariamente, el látex es un fluido lechoso que se recoge a partir del sangrado de la corteza del árbol del caucho (Hevea brasiliensis). Para lograr su coagulación y facilitar su almacenamiento, el látex se mezcla con ácido acético. Para proporcionar resistencia y elasticidad se realiza un proceso de vulcanización, que consiste en el calentamiento en presencia de azufre. En el proceso de elaboración del producto final se añaden diversos aditivos: aceleradores de la vulcanización, antioxidantes, pigmentos, materiales de relleno y plastificantes.
Las reacciones alérgicas al látex ocurren por sensibilización previa a las proteínas que contiene. Se manifiestan con síntomas inmediatos, habitualmente por contacto directo con productos de uso común como los guantes, en forma de urticaria y angioedema. Las partículas que se respiran pueden causar conjuntivitis, rinitis y asma. En casos de exposición intensa al látex pueden ocurrir reacciones graves como la anafilaxia.
Es importante diferenciar estas reacciones inmediatas de otros cuadros que ocurren por sensibilización a los aditivos del caucho, generalmente aceleradores de la vulcanización (grupos “tiuram”, “mercapto”, “carbamatos”). Se manifiestan por eccema o dermatitis (picor y erupción exclusivamente en la zona de contacto). Estas reacciones, relativamente frecuentes y de mecanismo retardado, no conllevan riesgo de reacción inmediata. Por ello no contraindican un contacto esporádico con productos de látex.
———————————————–
Dermatitis atópica en niños: lo último en tratamientos y futuro del manejo en 2025
La dermatitis atópica (DA) es la enfermedad inflamatoria cutánea más frecuente en la infancia y representa un verdadero desafío clínico por su curso crónico-recidivante y el importante impacto que genera en la calidad de vida de los niños y sus familias. En los últimos cinco años, las opciones terapéuticas se han ampliado de manera notable gracias al desarrollo de nuevos fármacos biológicos e inhibidores de JAK. La guía EuroGuiDerm 2025 (segunda actualización de la guía europea) incorpora en su última versión las novedades más relevantes para el manejo de la DA en población pediátrica.
La principal novedad del documento europeo radica en las terapias sistémicas avanzadas para la DA grave. En este escenario, cuando la enfermedad no se controla con un tratamiento tópico optimizado, la EuroGuiDerm 2025 recomienda como primera opción los biológicos. Actualmente existen tres aprobados en población pediátrica: dupilumab, autorizado desde los 6 meses de edad; y lebrikizumab y tralokinumab, indicados a partir de los 12 años. Dupilumab sigue siendo el fármaco de referencia por su amplio rango de edad y su perfil de seguridad favorable. Los anti-IL-13 selectivos ofrecen una eficacia comparable y, en el caso de lebrikizumab, la ventaja de una administración mensual en fase de mantenimiento, lo que mejora la adherencia.
Junto a ellos, los inhibidores orales de JAK se consolidan como una alternativa eficaz. La guía incluye baricitinib, aprobado desde los 2 años, así como abrocitinib y upadacitinib, autorizados a partir de los 12 años. Estos fármacos destacan por su inicio de acción rápido y su alta eficacia en la reducción del prurito y las lesiones. Sin embargo, requieren un seguimiento analítico estrecho debido a potenciales efectos adversos (hematológicos, metabólicos, cardiovasculares e infecciosos), por lo que se reservan a pacientes seleccionados, especialmente cuando no hay acceso o respuesta a biológicos.
Cuando los biológicos y los inhibidores de JAK no están disponibles, la ciclosporina A se mantiene como una opción válida en ciclos cortos bajo supervisión especializada, siendo el único inmunosupresor aprobado en pediatría. Otros inmunosupresores, como metotrexato, azatioprina o micofenolato mofetilo, se utilizan de forma off-label, aunque con evidencia limitada.
A pesar de estos avances, los pilares básicos del tratamiento permanecen inalterables. La restauración de la barrera cutánea mediante el uso sistemático de emolientes continúa siendo el fundamento de toda estrategia terapéutica. Se recomienda su aplicación al menos dos veces al día en toda la superficie corporal, incluso en áreas sin lesiones visibles. La llamada “regla del minuto”, que consiste en aplicar el emoliente en el primer minuto tras el baño, mejora la hidratación y previene la pérdida transepidérmica de agua. Los baños, lejos de estar contraindicados, forman parte del tratamiento si se realizan de forma breve, con agua tibia y limpiadores syndet, seguidos de un secado suave sin fricción.
De forma paralela, el control de factores ambientales —evitar fibras irritantes, reducir la exposición a alérgenos en pacientes sensibilizados, mantener una humedad ambiental estable y limitar irritantes como detergentes o humo de tabaco— contribuye a disminuir los brotes y la severidad. Los programas educativos para pacientes y familias son también un componente esencial, ya que mejoran la adherencia, el manejo diario de la enfermedad y el bienestar psicológico de los afectados.
En el abordaje de los brotes agudos, la primera línea continua siendo el tratamiento tópico. Los corticoides tópicos se recomiendan de manera individualizada según la edad, la localización y la intensidad de las lesiones, en pautas de 1–2 aplicaciones diarias durante un máximo de dos semanas. En zonas sensibles o en casos que requieren mantenimiento prolongado, los inhibidores de la calcineurina (tacrolimus 0,03% y pimecrolimus) son una alternativa no esteroidea clave, indicados desde los 2 años y, en algunos países, desde los 3 meses en el caso de pimecrolimus. Su uso intermitente, dos veces por semana en fases de mantenimiento (“estrategia proactiva”), reduce de forma significativa las recaídas. La guía también contempla el empleo de vendajes húmedos con corticoides de baja o media potencia en brotes extensos y refractarios, así como la fototerapia en adolescentes cuando el tratamiento tópico resulta insuficiente, aunque con un grado de recomendación menor. El uso de corticoides orales no se aconseja de manera rutinaria y debe reservarse únicamente como terapia puente en brotes graves, en ciclos cortos y siempre con monitorización estrecha.
Finalmente, las estrategias de modulación del microbioma se han consolidado como un campo clave en la investigación de la dermatitis atópica. Los probióticos —sobre todo combinaciones de Lactobacillus y Bifidobacterium— han mostrado cierto beneficio en formas moderadas-graves, mientras que los prebióticos (como FOS y GOS) favorecen el crecimiento de bacterias protectoras y refuerzan la barrera cutánea. Su combinación en simbióticos parece especialmente útil en niños a partir del primer año de vida. Además, se están desarrollando terapias innovadoras como los probióticos tópicos con cepas como Roseomonas mucosa o Staphylococcus hominis, capaces de reducir la inflamación y limitar la colonización por S. aureus. Aunque aún faltan estudios que definan qué cepas, dosis y duración son más eficaces, todo apunta a que el microbioma jugará un papel decisivo en el futuro de la dermatitis atópica pediátrica.
En conclusión, la EuroGuiDerm 2025 refleja el cambio de paradigma en la dermatitis atópica pediátrica. Los biológicos y los inhibidores de JAK se consolidan como pilares en los casos graves, sin perder de vista que la base del tratamiento sigue siendo la restauración de la barrera cutánea, el control ambiental y la educación familiar. El f uturo apunta hacia una medicina cada vez más personalizada, en la que la elección del tratamiento dependerá del fenotipo y endotipo clínico, la edad y las comorbilidades de cada paciente con el objetivo último de mejorar la calidad de vida de los niños y los adolescentes afectados.
Autora: Dra. Ana Láinez Nuez. Servicio de alergología, Hospital Vithas Turia, Valencia, Comité de Alergia Infantil SEAIC
- Wollenberg A, Kinberger M, Arents B, Aszodi N, Barbarot S, Bieber T, et al. European Guideline (EuroGuiDerm) on atopic eczema: Living update. J Eur Acad Dermatol Venereol. 2025;39(7):1537–66. doi:10.1111/jdv.20639.
Dermatitis Alérgica de Contacto en niños: Una realidad cada vez más frecuente
Situación actual y epidemiología
Durante mucho tiempo se pensó que la dermatitis alérgica de contacto (DAC) era una enfermedad exclusiva del adulto. Sin embargo, estudios recientes revelan una prevalencia similar a la de adultos, con casos descritos incluso en lactantes (1). Se estima que hasta un 16–20% de la población pediátrica está sensibilizada a algún alérgeno, aunque muchos casos no se diagnostican porque los síntomas se confunden con otras afecciones más comunes, como la dermatitis atópica (DA) (1,2). De hecho, menos del 10% de las pruebas epicutáneas se realizan en niños, lo que contribuye a este infradiagnóstico (1).
Dermatitis atópica y dermatitis alérgica: ¿cómo se relacionan?
La DAC y la DA pueden coexistir y a menudo se solapan, ya que ambas provocan inflamación y picor. Más de un tercio de los niños con DAC tienen también DA (1), y en muchos casos, los productos utilizados para tratar la piel atópica contienen ingredientes sensibilizantes que agravan los síntomas (1). Esta superposición puede dificultar el diagnóstico y retrasar el tratamiento adecuado.
En niños con DA, debe sospecharse una DAC cuando la dermatitis es recalcitrante al tratamiento convencional, presenta una distribución atípica (como afectación localizada de párpados, labios, manos, pies o zona del pañal), o empeora con el uso de productos destinados al cuidado de la piel atópica, los cuales pueden contener alérgenos como fragancias, lanolina o conservantes. También debe considerarse la DAC si las lesiones se localizan en áreas en contacto con cosméticos, cremas, ropa, joyas, materiales escolares o deportivos. En estos casos, la realización de pruebas epicutáneas permite identificar alérgenos relevantes y guiar el tratamiento (1,3).
¿Cómo se diagnostica?
El diagnóstico de la DAC en niños se basa en la historia clínica detallada y en la realización de pruebas epicutáneas, que son el método de referencia para identificar alérgenos causantes. Estas pruebas consisten en aplicar parches con alérgenos sobre la espalda del niño, retirarlos a las 48 horas, y realizar segunda lectura a las 72-96 horas. También se puede complementar con pruebas como el ROAT (Repeat Open Application Test), una prueba sencilla, no invasiva, que se utiliza para evaluar si un producto concreto (como una crema, cosmético o medicamento tópico) está causando una DAC. Es especialmente útil en niños o cuando no es posible realizar pruebas epicutáneas estándar (3,4).
En 2015, la EAACI (European Academy of Allergy and Clinical Immunology) propuso una batería reducida de alérgenos como herramienta práctica y segura para facilitar el diagnóstico en población pediátrica (5). Con el tiempo, la experiencia clínica y nuevas evidencias han puesto de manifiesto la necesidad de considerar también alérgenos emergentes, cada vez más presentes en productos infantiles como la metilisotiazolinona aislada, hidroperóxidos de limoneno y linalol, benzofenonas, 3-dimetilaminopropilamina (DMAPA), isobornil acrilato y clorhexidina. Además, se recomienda adaptar las pruebas a la exposición individual de cada paciente y complementarlas con productos propios y alérgenos actuales, con el objetivo de optimizar la precisión diagnóstica en niños (6-8).
¿Cuáles son los alérgenos más frecuentes?
En los niños, los alérgenos más comunes que pueden causar DAC incluyen (8-13):
- Metales: como el níquel, cloruro de cobalto y dicromato potásico, presentes en objetos de uso cotidiano como bisutería, gafas, relojes, calzado, ropa, juguetes, videoconsolas, teléfonos móviles, tablets, aparatos de ortodoncia, botas, sandalias o material deportivo.
- Conservantes: destacan la metilisotiazolinona (MI) y la metilcloroisotiazolinona (MCI), que se encuentran en productos como el slime, pinturas, productos de limpieza y equipamiento deportivo. Otro conservante importante es el formaldehído, que puede estar presente en algunas toallitas infantiles.
- Fragancias: como las mezclas de fragancias I y II, el bálsamo del Perú, y los hidroperóxidos de linalol y limoneno, que se utilizan en cosméticos, medicamentos tópicos y productos de limpieza.
- Emolientes: como la lanolina y el propilenglicol, habituales en cosméticos, bálsamos labiales y medicamentos de aplicación tópica.
- Tensoactivos: derivados del aceite de coco como la cocamidopropil betaína (CAPB) y su principal fracción alergénica, la 3-dimetilaminopropilamina (DMAPA), presentes en champús, acondicionadores y detergentes.
- Parafenilendiamina (PPDA): sustancia empleada en tatuajes de henna y tintes capilares.
- Colofonia: una resina procedente de la savia del pino, utilizada en adhesivos, apósitos, tintas, cosméticos, productos farmacéuticos y material escolar.
- Antibióticos tópicos: como la neomicina y la bacitracina, ampliamente utilizados en cremas y pomadas.
Además de los alérgenos clásicos, en los últimos años se han identificado alérgenos emergentes en la población pediátrica. Entre ellos destacan la benzisotiazolinona, presente en ropa, calzado y detergentes (5); la acetofenona azina, un derivado de la goma EVA presente en espinilleras y calzado infantil (6); el isobornil acrilato (IBOA), utilizado en dispositivos médicos como las bombas de insulina (4); la benzofenona-4, presente en algunos protectores solares; y la clorhexidina, cuyo uso cada vez más frecuente en antisépticos se ha relacionado con un aumento de casos de sensibilización (8–13).
Estrategias de prevención
Una de las estrategias más prometedoras es el enfoque PEAS (Pre-Emptive Avoidance Strategy), que propone evitar desde el inicio los alérgenos más comunes en productos infantiles. Esta medida preventiva puede aplicarse incluso sin diagnóstico previo, especialmente en niños con piel sensible o antecedentes de dermatitis, para prevenir sensibilizaciones en la población pediátrica (14).
Manejo y tratamiento
El tratamiento principal es la evitación del alérgeno, una vez identificado mediante pruebas epicutáneas. Para controlar los brotes, se utilizan corticoides tópicos suaves, inmunomoduladores y emolientes para restaurar la barrera cutánea. En casos más graves, puede ser necesaria la fototerapia o tratamiento sistémico (3,4). El seguimiento debe incluir educación continua a las familias, revisión de productos y apoyo emocional, ya que un manejo adecuado mejora significativamente la calidad de vida del niño y su entorno (1,14).
Autora: Dra. Ana Láinez Nuez. Servicio de alergología, Hospital IMED Valencia. Comité de Alergia Infantil SEAIC
Bibliografía
- Neale H, Garza-Mayers AC, Tam I, Yu J. Pediatric allergic contact dermatitis. Part I. Clinical features and common contact allergens in children. J Am Acad Dermatol. 2020. doi:10.1016/j.jaad.2020.11.002
- Ortiz Salvador JM, et al. Dermatitis alérgica de contacto pediátrica. Actas Dermosifiliogr. 2017. doi:10.1016/j.ad.2016.12.018
- Neale H, et al. Pediatric allergic contact dermatitis. Part II. J Am Acad Dermatol. 2020. doi:10.1016/j.jaad.2020.11.001
- Young K, et al. Pediatric allergic contact dermatitis registry patch testing results from 2016–2022. J Am Acad Dermatol. 2023. doi:10.1016/j.jaad.2023.01.016
- de Waard-van der Spek FB, Darsow U, Mortz CG, et al. EAACI position paper for practical patch testing in allergic contact dermatitis in children. Pediatr Allergy Immunol. 2015;26(7):598–606. doi:10.1111/pai.12463
- Ortiz Salvador JM, Esteve Martínez A, Subiabre Ferrer D, et al. Dermatitis alérgica de contacto pediátrica. Actas Dermosifiliogr. 2017;108(6):571–578. doi:10.1016/j.ad.2016.12.018
- Felmingham C, Davenport R, Bala H. Allergic contact dermatitis in children and proposal for an Australian Paediatric Baseline Series. Australas J Dermatol. 2019;60(4):308–313. doi:10.1111/ajd.13169
- Yu J, Atwater AR, Brod B, et al. Pediatric Baseline Patch Test Series: Initial Findings of the Pediatric Contact Dermatitis Workgroup. Dermatitis. 2018;29(4):206–212. doi:10.1097/DER.0000000000000353
- Lidén C, White I. Increasing non-cosmetic exposure and sensitization to isothiazolinones. Contact Dermatitis. 2024. doi:10.1111/cod.14433
- Manière I, et al. Sensitization properties of acetophenone azine: a new skin sensitizer identified in textiles. Contact Dermatitis. 2023. doi:10.1111/cod.14284
- Magdaleno-Tapial J, et al. Allergic contact dermatitis to chlorhexidine in pediatric patients. Pediatr Dermatol. 2019. doi:10.1111/pde.13808
- Heurung AR, Raju SI, Warshaw EM. Dermatitis. 2014;25(1):3–10. doi:10.1097/DER.0000000000000025
- Moral L, et al. Allergic contact dermatitis to chlorhexidine in children. Allergol Immunopathol (Madr). 2024;52(6):33–39. doi:10.15586/aei.v52i6.1171
- Hill H, et al. Pre-emptive avoidance strategy (PEAS). Expert Rev Clin Immunol. 2016. doi:10.1586/1744666X.2016.1142373
Alergia a los Himenópteros
El Comité de Alergia a los Himenópteros estudia las enfermedades alérgicas producidas por el veneno de los himenópteros (abejas, avispas, avispones, abejorros) así como los alérgenos comprendidos en dichos venenos. Realiza una importante labor de identificar los himenópteros existentes en nuestro país (mapa de himenópteros). Por su contenido de trabajo, esté comité tiene estrechas relaciones con el Comité de Inmunoterapia y con el Comité de Anafilaxia, así como con la Comisión de Relación con Asociaciones de Pacientes.
Actualizado el día 09/01/2025
Inmunología
La Alergología y las enfermedades alérgicas se generan por mecanismos de hipersensibilidad del sistema inmunitario. De la misma manera, la inmunoterapia, modalidad de tratamiento que define al alergólogo, así como los nuevos fármacos biológicos actúan modulando la respuesta del sistema inmunitario. Además, muchas de las técnicas diagnósticas del laboratorio están basadas en ensayos inmunológicos complejos. Por otro lado, algunos trastornos por inmunodeficiencia pueden asociarse con enfermedades alérgicas. De ahí la importancia de que los alergólogos dispongan de una base sólida de conocimientos en inmunología que está garantizada gracias a la importante labor de formación que realiza el Comité de Inmunología de la SEAIC. Tiene importantes vínculos científicos con el resto de los comités de la SEAIC.
| Presidenta: | María Elena Seoane Reula (Madrid) |
| Vicepresidenta: | Gabriela Andrea Zambrano Ibarra (Madrid) |
| Secretaria: | Víctor Matheu Delgado (Santa Cruz De Tenerife) |
| Miembros estables: | José Alessandro Bastidas Parlanti (Ávila) María Vanessa Chica Guzmán (Cuenca) María Marta Escribese (Madrid) Valentina Gutierrez Val De Cabrés (Valencia) Elena Izquierdo Álvarez (Madrid) Rodrigo Jiménez Saiz (Madrid) Aurora Jurado Roger (Córdoba) Moisés Labrador Horrillo (Barcelona) Luis Manso Alonso (Madrid) Almudena Matito Bernechea (Toledo) Cristobalina Mayorga (Málaga) Mariona Pascal Capdevila (Barcelona) Marina Pérez Gordo (Madrid) Marina Sabaté Brescó (Navarra) Miguel Zamorano Serrano (Madrid) Araceli Díaz Perales (Madrid) María Núñez Beltrán (Castellón) Laura Palomino Lozano (Madrid) Inmaculada Piorno González (Madrid) |
| Grupo de especial interés en hipereosinofilia: |
Dra. María Elena Seoane Reula
Dra. Gabriela Zambrano Ibarra Dra. Almudena Matito Bernechea Dr. Víctor Matheu Delgado Dr. Jose Alessandro Bastidas Parlanti Dr. Moisés Labrador Horrillo |
Actualizado el día 21/02/2024
Anafilaxia en niños y adolescentes
La anafilaxia, como extremo más grave del espectro de las reacciones alérgicas, de afectación sistémica, aguda y potencialmente mortal, representa una patología de especial interés en pediatría.
En Europa, la anafilaxia es un problema común que afecta aproximadamente a 1 de cada 300 habitantes en algún momento de su vida. Según datos de la red europea de reacciones alérgicas graves, el 27% de los casos de anafilaxia se produce en menores de 18 años. Además, se ha descrito un incremento de su incidencia, especialmente en niños y preescolares.
Causas/desencadenantes
La causa más común de anafilaxia en niños son los alimentos (75%), seguida a distancia por los medicamentos (11%). Estudios epidemiológicos de la SEAIC* señalan a la alergia alimentaria como tercer motivo de consulta a los servicios de Alergología en edad pediátrica, con una tendencia al alza. La anafilaxia representa el 7,5% de los casos diagnosticados, siendo la leche de vaca, el huevo, los frutos secos y las frutas, los alimentos implicados más frecuentemente.
Los desencadenantes alimentarios varían según la edad y el área geográfica. En los dos primeros años de vida, la leche de vaca y el huevo son los desencadenantes más habituales; posteriormente, los frutos secos en edad preescolar, siendo el cacahuete el más común en todas las edades. En ciertos países europeos, particularmente en el área mediterránea, el melocotón tiene especial relevancia.
La anafilaxia inducida por ejercicio y dependiente de alimentos también debe ser considerada en los niños. Es un tipo especial de alergia mediada por IgE en la que el ejercicio o el consumo de un alimento causante no inducen síntomas por sí solos, pero el ejercicio tras la ingestión del alimento desencadena anafilaxia.
Por último, los padres con frecuencia expresan su preocupación sobre el riesgo de anafilaxia por vacunas; sin embargo, son una causa excepcional en niños.
Factores de riesgo y casos fatales
Las muertes por anafilaxia son raras. En aquellas relacionadas con alimentos, el 73% son debidas a frutos secos o cacahuete, siendo la leche de vaca responsable del 21% de las muertes en <16 años. El riesgo de muerte por anafilaxia aumenta dos veces entre adolescentes en comparación con los niños de 0-2 años. En general, los factores de riesgo identificados para la anafilaxia fatal por alimentos en niños incluyen asma coexistente, edad >10 años, alergia al cacahuete o frutos secos y la falta o la administración tardía de adrenalina.
Un tercio de los casos de anafilaxia ocurren en casa, el 25% en restaurantes y un 15% en la escuela.
Diagnóstico de anafilaxia
La anafilaxia es un diagnóstico predominantemente clínico, con afectación de varios sistemas y de inicio rápido tras la exposición al desencadenante. En los niños muy pequeños, el diagnóstico puede presentar algunos desafíos por la dificultad para describir ciertos síntomas como el prurito o la opresión faríngea; y ciertos signos, como la irritabilidad y los cambios de comportamiento, pueden ser difíciles de interpretar. La anafilaxia en los lactantes suele afectar a la piel (98%), al sistema respiratorio (59%), al aparato digestivo (56%) y, con menos frecuencia, al sistema cardiovascular. Cuando se produce hipotensión, en niños <10 años se define como una tensión arterial sistólica inferior a <70mmHg + (2 x edad en años) o un descenso >30% respecto a un registro basal.
Los síntomas respiratorios aparecen con frecuencia en los niños, especialmente en aquellos que padecen asma. Por otro lado, la anafilaxia puede suceder sin afectación de la piel, de tal forma que los signos cutáneos están ausentes en 10-20% de las anafilaxias. Este hecho afecta de manera crítica a su diagnóstico y tratamiento precoces.
Manejo
Para el autocuidado temprano de los pacientes con anafilaxia es fundamental educar a los padres, cuidadores y a los niños sobre el riesgo de anafilaxia, el control de las enfermedades concomitantes y sus desencadenantes y el autotratamiento de cualquier recurrencia. Durante la infancia, el cuidado/responsabilidad en la aplicación de medidas de evitación, reconocimiento de reacciones y tratamiento de las mismas recae inicialmente en padres y cuidadores. A medida que el niño crece se le enseña a evitar los desencadenantes, reconocer los síntomas y tratar futuras reacciones. Se ha estimado por encuestas que los niños de 9-11 años podrían reconocer síntomas y utilizar correctamente un AIA*.
A los pacientes se les deben recetar uno o más AIA*. Se recomienda que lleven siempre consigo un plan de acción de emergencia escrito y personalizado que ilustre cómo reconocer los síntomas e instruya sobre cómo inyectar rápidamente la adrenalina. Esta debe ser administrada por vía intramuscular en la parte anterolateral media del muslo manteniendo el AIA durante aproximadamente 3-10 segundos. La administración de adrenalina es el tratamiento de primera línea y no existen contraindicaciones absolutas para su administración. La dosis debe repetirse cada 5-15 minutos si los síntomas persisten y tras su administración se debe solicitar asistencia médica. Estas medidas preparan a los padres y a los niños para afrontar una reacción y evitar que se agrave.
Durante una anafilaxia es crucial evaluar periódicamente las vías respiratorias, la respiración, la circulación, el estado mental y la piel, posicionar al paciente según sus características y simultáneamente llamar a los servicios de emergencia. La mayoría de los niños deben colocarse tumbados boca arriba, a menos que haya dificultad respiratoria, en cuyo caso una posición sentada optimiza el esfuerzo respiratorio; si está inconsciente, el niño puede colocarse en posición de recuperación. Al mismo tiempo, y si es posible, se debe eliminar la exposición al desencadenante (p. ej., suspender la administración de medicamentos/agentes terapéuticos).
El tratamiento de la anafilaxia continúa con el traslado a un entorno de atención sanitaria, idealmente en ambulancia. En niños con anafilaxia y síntomas de broncoespasmo, se pueden administrar agonistas beta-2 de acción corta inhalados (p. ej., salbutamol); sin embargo, en presencia de síntomas persistentes no son alternativa a la administración repetida de adrenalina intramuscular. En caso de obstrucción de las vías respiratorias superiores debe considerarse nebulizar adrenalina. Los medicamentos de segunda línea incluyen agonistas beta2-adrenérgicos, glucocorticoides y antihistamínicos. Es necesario observar a los niños durante varias horas, siendo especialmente importante en reacciones graves y en aquellas que requieren varias dosis de adrenalina.
Conclusiones
La anafilaxia es una patología de especial relevancia en edad pediátrica, siendo los alimentos su causa más común. En los niños, los síntomas respiratorios y la ausencia de afectación cutánea son características que deben ser consideradas en su presentación. El asma, la adolescencia, la alergia al cacahuete o los frutos secos y la falta o la administración tardía de adrenalina son factores asociados a mayor gravedad. La educación periódica de niños y familias, sobre cómo identificar los episodios, responder adecuadamente y emplear el AIA son vitales y deben ser revisados regularmente.
Dr. Carmelo Escudero Díez. Servicio de Alergología Hospital Infantil Universitario Niño Jesús (Madrid). Comité de Alergia Infantil.
*SEAIC: Sociedad Española de Alergología e Inmunología Clínica.
*AIA: Auto-inyector de adrenalina.
Referencias recomendadas
- Turner PJ, Campbell DE, Motosue MS, Campbell RL. Global Trends in Anaphylaxis Epidemiology and Clinical Implications. J Allergy Clin Immunol Pract. 2020;8:1169-76.
- Wang Y, Allen KJ, Suaini NHA, McWilliam V, Peters RL, Koplin JJ. The global incidence and prevalence of anaphylaxis in children in the general population: A systematic review. Allergy. 2019;74:1063-80.
- Ojeda P, Ibáñez MD, Olaguibel JM, Sastre J, Chivato T. Alergológica 2015: A National Survey on Allergic Diseases in the Spanish Pediatric Population. J Investig Allergol Clin Immunol 2018;28(5):321-329. doi: 10.18176/jiaci.0308.
- Cardona V, Ansotegui IJ, Ebisawa M, El-Gamal Y, Fernandez Rivas M, et al. World allergy organization anaphylaxis guidance 2020. World Allergy Organ J. 2020;13(10):100472.
- MS Shaker, DV Wallace, DBK Golden, J Oppenheimer, JA Bernstein, RL Campbell, et al. Anaphylaxis—a 2020 practice parameter update, systematic review, and Grading of Recommendations, Assessment, Development and Evaluation (GRADE) analysis. J Allergy Clin Immunol. 2020;145:1082–1123.
- Sicherer SH, Warren CM, Dant C, Gupta RS, Nadeau KC. Food Allergy from Infancy Through Adulthood. J Allergy Clin Immunol Pract. 2020 Jun;8(6):1854-1864. doi: 10.1016/j.jaip.2020.02.010.
Búsqueda de información
Semantic Scholar
Descripción general: Semantic Scholar es un motor de búsqueda académico gratuito impulsado por inteligencia artificial, desarrollado por el Instituto Allen para la Inteligencia Artificial. Su objetivo es ayudar a los investigadores a descubrir y comprender la literatura científica más relevante en diversas disciplinas.
Ventajas destacadas:
- Acceso a una base de datos que supera los 200 millones de publicaciones científicas.
- Utiliza técnicas avanzadas de procesamiento de lenguaje natural y aprendizaje automático para proporcionar resúmenes automáticos de artículos académicos.
- Ofrece herramientas como «Research Feeds» para recomendaciones personalizadas y «Semantic Reader» para una lectura científica más accesible y contextual.
- Permite a los usuarios gestionar y organizar sus lecturas en una biblioteca personal, con opciones para crear carpetas personalizadas y exportar citas.
Desventajas:
- Aunque su cobertura es amplia, puede no incluir todas las publicaciones disponibles en ciertas disciplinas o idiomas.
- La calidad de los resúmenes automáticos puede variar según la complejidad del texto original.
- Algunas funcionalidades avanzadas pueden requerir una curva de aprendizaje para su uso óptimo.
Modelo de acceso: Semantic Scholar es una plataforma de acceso libre y gratuito, disponible para cualquier usuario interesado en la literatura científica.
URL de acceso: https://www.semanticscholar.org.
Research Rabbit
Descripción general: Research Rabbit es una herramienta de inteligencia artificial diseñada para ayudar a los investigadores a descubrir artículos académicos relevantes y explorar redes de citación de manera visual.
Ventajas destacadas:
- Visualización interactiva de redes de citación, facilitando la identificación de conexiones entre trabajos académicos.
- Integración con gestores bibliográficos como Zotero, permitiendo una gestión eficiente de las referencias.
- Capacidad para monitorear nueva literatura y recibir actualizaciones sobre temas de interés.
- Interfaz intuitiva que simplifica la navegación y el análisis de información.
Desventajas:
- Al ser una herramienta en constante desarrollo, puede presentar limitaciones en la cobertura de ciertas disciplinas o en la precisión de algunos resultados.
- La dependencia de bases de datos externas puede afectar la exhaustividad de los artículos disponibles.
Modelo de acceso: Research Rabbit es una plataforma gratuita, comprometida con el acceso abierto y el apoyo a la comunidad investigadora sin costo alguno.
URL de acceso: https://researchrabbitapp.com/home.
Scite Assistant
Descripción general: Scite Assistant es una herramienta de inteligencia artificial diseñada para asistir a investigadores en la exploración de temas, realización de revisiones bibliográficas y construcción de listas de referencias, proporcionando respuestas respaldadas por investigaciones reales.
Ventajas destacadas:
- Ofrece respuestas citadas y respaldadas por investigaciones científicas, mejorando la confiabilidad de la información proporcionada.
- Permite a los usuarios explorar nuevos temas y obtener ayuda en la elaboración de revisiones bibliográficas y listas de referencias.
- Proporciona control sobre el proceso de búsqueda, permitiendo especificar rangos de años, tipos de publicaciones y otras preferencias.
- Interfaz intuitiva que facilita la navegación y el análisis de información.
Desventajas:
- Al ser una herramienta en constante desarrollo, puede presentar limitaciones en la cobertura de ciertas disciplinas o en la precisión de algunos resultados.
- La versión gratuita puede tener restricciones en ciertas funcionalidades avanzadas.
Modelo de acceso: Scite Assistant ofrece una versión gratuita con funcionalidades básicas y planes de suscripción que amplían las capacidades y el acceso a características avanzadas.
URL de acceso: https://scite.ai/assistant.
Elicit
Descripción general: Es una herramienta de inteligencia artificial diseñada para agilizar la búsqueda y síntesis de literatura científica, permitiendo a los usuarios formular preguntas de investigación y obtener resúmenes de artículos relevantes.
Ventajas destacadas:
- Acceso a una base de datos de más de 125 millones de artículos académicos.
- Generación de resúmenes concisos de múltiples estudios.
- Interfaz intuitiva que facilita la navegación y el análisis de información.
- Integración con gestores bibliográficos como Zotero.
Desventajas:
- Al ser una herramienta en desarrollo, puede presentar limitaciones en la precisión de algunos resultados.
- La versión gratuita tiene restricciones en ciertas funcionalidades avanzadas.
Modelo de acceso: Ofrece una versión gratuita con funcionalidades básicas y planes de pago que amplían las capacidades y el acceso a características avanzadas.
URL de acceso: https://elicit.org.
Connected Papers
Descripción general: Es una herramienta visual que ayuda a investigadores y científicos a descubrir y explorar artículos académicos relevantes mediante la generación de gráficos interactivos basados en la similitud entre documentos.
Ventajas destacadas:
- Representación visual intuitiva de la literatura académica, facilitando la identificación de conexiones entre artículos.
- Ayuda a identificar trabajos previos y derivados, permitiendo rastrear la evolución de la investigación en un campo específico.
- Soporta múltiples campos científicos, ofreciendo una visión amplia de diversas disciplinas.
Desventajas:
- El plan gratuito está limitado a la generación de cinco gráficos por mes.
- Depende de la precisión y cobertura de la base de datos de Semantic Scholar, lo que puede limitar la exhaustividad de los resultados.
- Puede no capturar todas las sutilezas de las relaciones entre artículos, especialmente en campos altamente interdisciplinarios.
Modelo de acceso: Ofrece un modelo freemium, con una versión gratuita que permite la creación de hasta cinco gráficos por mes y opciones de suscripción de pago para un uso más intensivo.
URL de acceso: https://www.connectedpapers.com.
Open Knowledge Maps
Descripción general: Open Knowledge Maps es el mayor motor de búsqueda visual basado en inteligencia artificial para conocimiento científico, que aumenta significativamente la visibilidad de los hallazgos de investigación.
Ventajas destacadas:
- Proporciona una visión general visual rápida de temas de investigación.
- Aumenta la visibilidad de los hallazgos de investigación.
- Plataforma abierta y colaborativa.
- Se integra con sistemas de descubrimiento existentes.
Desventajas:
- Limitado a los 100 documentos principales de fuentes de datos seleccionadas.
- Calidad dependiente de la precisión del algoritmo y los metadatos.
- Depende de esfuerzos de financiación colectiva para la sostenibilidad.
Modelo de acceso: Gratuito y de código abierto, operado por una organización sin fines de lucro comprometida con el acceso abierto y el desarrollo colaborativo de la plataforma.
URL de acceso: https://openknowledgemaps.org.
EpistAid
Descripción general: EpistAid es una interfaz interactiva diseñada para asistir en la filtración de documentos en el ámbito de la atención médica basada en pruebas que utiliza inteligencia artificial para mejorar la eficiencia en la selección de artículos relevantes.
Ventajas destacadas:
- Optimiza el proceso de selección de literatura científica relevante en el campo de la salud.
- Reduce la carga de trabajo manual al automatizar la filtración de documentos.
- Mejora la precisión en la identificación de estudios pertinentes para la práctica clínica.
Desventajas:
- Al ser una herramienta especializada, su aplicación puede estar limitada a ciertos ámbitos de la medicina basada en evidencia.
- Requiere una curva de aprendizaje para aprovechar al máximo sus funcionalidades.
Modelo de acceso: EpistAid es una herramienta de acceso gratuito, desarrollada como parte de iniciativas académicas para mejorar la práctica de la medicina basada en evidencia.
URL de acceso: Actualmente, EpistAid no cuenta con una página web pública específica.
Consensus
Descripción general: Consensus es un motor de búsqueda académico impulsado por inteligencia artificial que analiza más de 200 millones de artículos científicos para proporcionar respuestas basadas en evidencia de manera rápida y precisa.
Ventajas destacadas:
- Acceso a una extensa base de datos que abarca múltiples disciplinas científicas.
- Generación de resúmenes concisos y claros de artículos académicos.
- Interfaz intuitiva que facilita la navegación y el análisis de información.
- Herramientas avanzadas como el «Consensus Meter» para evaluar el grado de acuerdo entre estudios.
Desventajas:
- Al ser una herramienta en constante desarrollo, puede presentar limitaciones en la precisión de algunos resultados.
- La versión gratuita tiene restricciones en ciertas funcionalidades avanzadas.
Modelo de acceso: Ofrece una versión gratuita con funcionalidades básicas y planes de pago que amplían las capacidades y el acceso a características avanzadas.
URL de acceso: https://consensus.app.
PubMed con IA
Descripción general: PubMed ha incorporado algoritmos de inteligencia artificial para mejorar la precisión y relevancia de las búsquedas bibliográficas en el ámbito biomédico. Estas mejoras incluyen el uso de modelos de aprendizaje automático para clasificar y priorizar los resultados de búsqueda, facilitando el acceso a información científica de calidad.
Ventajas destacadas:
- Mejora en la relevancia de los resultados gracias al algoritmo «Best Match», que utiliza técnicas avanzadas de recuperación de información.
- Implementación de modelos de aprendizaje para reclasificar los primeros 500 resultados, optimizando la pertinencia de la información presentada.
- Facilita la identificación de artículos más recientes y relevantes para el usuario.
Desventajas:
- Existe la preocupación de que los algoritmos puedan sesgar los resultados, potencialmente suprimiendo artículos recientes o de alta relevancia.
- La dependencia de algoritmos de IA puede limitar la transparencia en la forma en que se ordenan y presentan los resultados.
Modelo de acceso: PubMed es una plataforma de acceso libre y gratuito, ofreciendo a los usuarios la posibilidad de realizar búsquedas bibliográficas sin costo alguno.
URL de acceso: https://pubmed.ncbi.nlm.nih.gov.
Acta reunión del comité de Alergia Cutánea, 1/6/2012
![]() Contenido disponible sólo para socios.
Contenido disponible sólo para socios.
Tratado de Alergología
En esta web está disponible para su descarga y consulta en PDF la segunda edición del Tratado de Alergología, que se ha editado en colaboración con AstraZeneca.
![]() Descargas para socios de la SEAIC.
Descargas para socios de la SEAIC.
Actualizado el día 24/9/2017
Mastocitosis
Seguimiento de la mastocitosis en consulta de alergología
Requisitos
- Diagnóstico previo de mastocitosis con/sin sensibilizaciones concomitantes, confirmado por un especialista.
- Disposición de teléfono, sistema de videoconsulta y de envío de imágenes. Disposición de Internet. El paciente ha de entender el sistema de funcionamiento de la aplicación empleada.
- No sufrir ninguna discapacidad que impida usar ninguno de estos sistemas.
- El paciente menor de 16 años debe estar acompañado por un progenitor o persona responsable.
- Consentimiento verbal o escrito del paciente o tutor legal, que debe reflejarse en la historia clínica. Actualmente la normativa no exige el consentimiento por escrito.
- Aceptar unas condiciones de legales y de privacidad de datos acorde a la normativa vigente.
Fase de preparación
Envío de correo electrónico o mensaje de texto en aplicación segura si fuera posible al menos 1 semana antes con:
- Fecha y hora de la visita.
- Si precisa: cuestionarios de evaluación de calidad de vida para mastocitosis, con instrucciones para su cumplimentación, para disponer de las respuestas en el momento de la consulta.
- Valoración de pruebas complementarias, si estas han sido solicitadas en la visita anterior.
Esta fase puede estar dirigida a una visita de revisión ya programada o a una visita solicitada por el propio paciente para resolver dudas.
Consulta telemática
Se realiza mediante llamada telefónica o plataforma para videoconsultas. Se aconseja realizar consultas síncronas aunque la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. Durante el desarrollo de la consulta se abordarán los siguientes aspectos:
Introducción: Presentación y recordatorio del motivo de la consulta de seguimiento.
Adhesión terapéutica: Se evalúan el TAI-10 y el registro electrónico de retirada de fármacos si está disponible.
Evaluación del estado actual
- Preguntar sintomatología por órganos, iniciando por los habituales de este paciente en concreto (neuropsiquiátricos, cardiovasculares, inespecíficos, óseos, digestivos, respiratorios, cutáneos y mucosos).
- Investigar si ha habido alguna exacerbación de sus síntomas habituales o alguna reacción por sus posibles sensibilizaciones o desencadenantes (picadura de himenópteros, alimentos, fármacos, etc.).
- En caso de reacción alérgica, anotar descripción de síntomas, uso de medicamento de rescate y si ha precisado atención médica de urgencias.
Valoración de pruebas complementarias en caso de haberse solicitado previamente
Comentar los resultados de los análisis de sangre y pruebas de imagen, si estas se habían solicitado en la anterior consulta.
Revisión de medicamento de mantenimiento
- Confirmar la adhesión al tratamiento prescrito. ¿Ha olvidado alguna dosis del tratamiento de control? ¿Sigue el plan de ejercicio, deporte indicado?
- Preguntar por posibles efectos secundarios del medicamento, o por nuevas afecciones aunque a priori no tengan una relación causal aparente con el medicamento pautado. (Ante la supuesta aparición de algún efecto adverso, comunicar a farmacovigilancia).
- Discutir cualquier cambio en la dosis o la necesidad de ajustes del medicamento.
Educación y asesoramiento
- Ofrecer consejos sobre medidas de autocuidado, identificación de posibles agravantes y estrategias para evitarlos.
- Aclarar cualquier duda o preocupación del paciente sobre su condición y tratamiento.
Plan de manejo consensuado
- Establecer un plan de acción para manejar futuros agravantes, incluida la instrucción en el uso del medicamento de rescate (entrenar el uso de autoinyectores de epinefrina en caso de estar prescritos).
- Confirmar la disponibilidad del medicamento pautado. Actualizar receta electrónica del paciente.
Seguimiento y programación de citas
- Programar la próxima consulta de seguimiento o cualquier prueba complementaria necesaria.
- Confirmar la disponibilidad de apoyo continuo de atención médica entre consultas, según disponibilidad de cada área (teléfono de contacto, consulta WhatsApp, consulta médico de primaria, etc.)
Despedida
Fijar fecha de próxima cita y agendar.
Agradecer al paciente por su tiempo y colaboración.
Documentación adecuada de la consulta en la historia clínica electrónica del paciente.
Consultas asíncronas: Aunque se aconseja realizar consultas síncronas, la disposición de consultas asíncronas puede ayudar a mejorar la accesibilidad del sistema y su usabilidad para el paciente. En caso de optar por esta modalidad debe disponerse siempre de un correo electrónico seguro con dirección de correo electrónico corporativa. A través de esta vía pueden enviarse al paciente:
- Cuestionarios de calidad de vida.
- Informes clínicos actualizados.
- Planes de tratamiento nuevos, copia de receta electrónica o receta de farmacia hospitalaria.
- Aplicaciones recomendadas.
- Copias de pruebas de imagen o de laboratorio si lo solicita el paciente.
Aplicaciones y páginas web
de apoyo a la consulta telemática en mastocitosis
Recursos adicionales para pacientes
- Asociación española de mastocitosis
Recursos adicionales para sanitarios
- Aplicación GEMAST
Por un cielo más seguro
La alergia es un problema de salud pública de que afecta a más de 150 millones de personas en Europa y su prevalencia va en aumento, sobre todo, en la población más joven. De todas ellas, la alergia alimentaria se sitúa como una de las alergias más frecuentes con más de 17 millones de europeos afectados, siendo de dos millones en España.
Las enfermedades alérgicas afectan en gran medida la calidad de vida de los pacientes que las padecen, limitando las actividades diarias como comer en un restaurante, ir a una fiesta o viajar, especialmente en avión por el miedo derivado de sufrir una reacción alérgica, por problemas relacionados con el transporte de su medicación o por no recibir una atención adecuada por parte del personal de la aerolínea.
Cada año, las compañías aéreas transportan en todo el mundo alrededor de 2,75 billones de pasajeros1. Muchas de estas personas padecen de enfermedades crónicas (cardiopatías, enfermedades neurológicas, enfermedades respiratorias o alérgicas) y viajar en avión supone pone un riesgo de padecer alguna emergencia médica durante el vuelo. En otras ocasiones, las urgencias médicas son incidentes que debutan de nuevo durante el viaje.
Cada año se producen hasta 44.000 emergencias médicas en vuelo, y los datos sugieren que alrededor del 17% de estos casos se transfieren a un hospital y el 4% resulta en hospitalización o muerte 1.
Las emergencias médicas en vuelo ocurren en 1 de cada 11.000 pasajeros2 o en 1 de cada 604 vuelos 3. Se proponen varias razones para explicar la incidencia de eventos médicos y alérgicos durante los vuelos. Los eventos médicos más comunes en vuelo incluyen síncope, problemas gastrointestinales y cardíacos 3,4,5.
Las reacciones alérgicas son responsables del 2-4% de todos los problemas médicos que suceden en los vuelos. Las reacciones alérgicas fueron la séptima causa más frecuente de problemas médicos y las manifestaciones dermatológicas, incluidas las erupciones cutáneas, la novena causa más común. Un análisis reciente de datos de reclamaciones a seguros de compañías médicas, reveló que éstos reclamaciones de seguro de salud por anafilaxia por alergia alimentaria habían aumentado un 377% y que los adultos requirieron atención para aproximadamente en un tercio de estos reclamaciones 6.
Existen varios factores relevantes que pueden afectar a los pacientes con enfermedades alérgicas y respiratorias cuando se viaja en avión:
-La disminución de la concentración de oxígeno en la cabina: hasta de un 25-30% más baja que al nivel del mar produciendo una ligera disminución de la concentración de oxígeno en la sangre, que va del 92 al 95%, seguida de hiperventilación compensatoria y taquicardia 7 .
-La sequedad atmosférica de la cabina entre 6 al 18% también puede irritar las membranas mucosas de la boca y el tracto respiratorio superior8 .
-La forma más común en que se desencadenan las alergias alimentarias es la ingesta del alérgeno, pero existen otras vías de exposición como el contacto con la piel o las mucosas o inhalar partículas. El hecho de que la cabina sea un habitáculo cerrado, favorece que las reacciones alérgicas que se producen por inhalación, se agraven en este medio de transporte.
En la actualidad se desconoce la incidencia real de las reacciones anafilácticas durante los vuelos porque en muchas ocasiones los síntomas no son reconocidos, porque no existen registros de las mismos o porque el paciente ha usado mediación de rescate sin notificarlo a personal de la aerolínea.
Las compañías aéreas reportan que las exacerbaciones de asma representan la patología más común y potencialmente más peligrosa para la vida durante los vuelos1. Los síntomas alérgicos más frecuentes documentados son las reacciones cutáneas (urticaria y angioedema) , respiratorias y con menor frecuencia la anafilaxia.
Las reacciones anafilácticas en los aviones se desencadenan con mayor frecuencia por alimentos, especialmente frutos secos. En segundo lugar, los medicamentos y exposición a epitelios también pueden ser causar reacciones alérgicas y muy raramente la causa son las picaduras de insectos o un insecticida en aerosol9.
Las reacciones anafilácticas inducidas por alimentos son cada vez más frecuentes. Las estrategias para reducir el riesgo de estás reacciones durante el viaje incluye la planificación temprana del viaje en avión, solicitando un informe por parte del médico alergólogo sobre las medidas preventivas a tomar y tratamiento que se debe administrar el paciente en caso de reacción durante el vuelo.
El Comité de Alergia a Himenópteros ha confeccionado un documento en diferentes idiomas ( castellano, inglés y francés) para acreditar la necesidad de portar adrenalina en medios de transporte (avión, tren, barco)10, éstos documentos están disponible en la pagina web de la Sociedad Española de Alergia e Inmunología Clínica (SEAIC) Descargar aquí
Por otra parte, también se recomienda consultar las dudas a los departamentos médicos de la aerolínea en las que se viajan. Cada aerolínea diseña sus propios planes para prevenir las reacciones alérgicas durante el viaje, como, por ejemplo:
-Posibilidad de identificar al paciente en el momento de la reserva de avión para poder elegir en el catering menú libre de alérgenos
-Permitir embarque prioritario, para limpiar e inspeccionar el asiento y alrededores
-Protocolo de limpieza de asientos y bandejas en “zona de amortiguamiento “(3 asientos antes y 3 asientos después del pasajero)
-Evitar almohadas o mantas
-Anuncios para informar al resto de pasajeros que viajan personas alérgicas
-Evitar refrigerios gratuitos con frutos secos (especialmente cacahuete y nuez)
-Recolocación del pasajero alérgico a zonas más seguras si se detecta algún posible alérgeno cercano al pasajero alérgico
-Maquinas desinfectantes de manos
Sin embargo, no hay medidas generales ni estandarizadas para hacerlo y cada operador tiene sus propias recomendaciones, llegando a ser difícil su implantación ya que pueden causar molestias a algunos pasajeros que sean reacios a cumplirlas y dar lugar a mayores costes de viaje a las aerolíneas. Por otra parte, hay compañías aéreas que ni siquiera contemplan ninguna medida, lo que volar en esas compañías se convierte en una situación angustiosa y peligrosa para el paciente alérgico.
Si finalmente las medidas preventivas fracasaran y se produce una reacción alérgica, la tripulación de la aerolínea debe contactar inmediatamente con cualquier médico que se encuentre a bordo para determinar qué tratamiento debe instituirse y si el avión debe desviarse al aeropuerto más cercano. La frecuencia desviación de aviones por razones médicas, ocurren en torno al 4,5%.
Además de los kits médicos a bordo y la capacitación especial de la tripulación en el manejo de emergencias médicas, las aerolíneas pueden tener acceso remoto a servicios médicos que pueden monitorear y dar instrucciones para el mejor tratamiento hasta que el avión llegue a un lugar donde el pasajero pueda ser tratado adecuadamente 1.
El tratamiento de urgencias médicas que debe llevar una aerolínea, es un aspecto de vital importancia, pero a menudo los recursos médicos para tratar emergencias alérgicas durante un vuelo son escasos. Los medicamentos que contiene el kit médico varían de unas compañías a otras y en ocasiones las aerolíneas no disponen de la medicación básica.
En Estados Unidos, la Administración Federal de Aviación requiere la inclusión de epinefrina en los kits médicos que se llevan a bordo11. Estos kits médicos de emergencia generalmente contienen los siguientes medicamentos 12:
- Epinefrina acuosa (adrenalina) 1: 10000 y dilución 1: 1000.
- Albuterol (salbutamol) para nebulización.
- Broncodilatador inhalador de aerosol.
- Cortisol (hidrocortisona).
- Antihistamínicos orales e inyectables (comúnmente difenhidramina).
Una recomendación de un grupo de expertos de la Organización Mundial de Alergia (WAO) para el tratamiento en vuelos de una reacción anafiláctica y exacerbaciones de asma, son 1:
1.-Para crisis asmáticas, broncodilatador inhalado y oxígeno. Hay que considerar un corticosteroide oral, intramuscular o intravenoso para síntomas moderados a severos y epinefrina intramuscular para síntomas severos.
2.- Para reacciones alérgicas sistémicas leve, moderada y severa, adrenalina intramuscular 0.01 mg / kg hasta 0.5 mg de solución 1: 1000 IM en el muslo lateral anterior. Repita según sea necesario.
El uso de los viales de adrenalina, requieren una experiencia médica para pautar la dosis correcta y administrar este medicamento que salva vidas, por lo que finalmente, están ampollas, son una barrera para su uso. Los autoinyectores de adrenalina (AIA) son fáciles de usar, así que se ha propuesto reemplazar las ampollas de epinefrina del kit de emergencia de los aviones por AIA.
Existen estudios en los que se ha analizado lo que supondría llevar a cabo este cambio en la presentación de la adrenalina, llegando a la conclusión que equipar todos los aviones comerciales con autoinyectores cuesta 2,470,422 dólares / año (0.08 dólares / pasajero en riesgo), cuando se distribuye entre todos los viajeros en riesgo, lo que lleva a pensar que se trata de una medica rentable 13.
En los casos en los que el paciente esté diagnosticado de anafilaxia idiopática, hay autores que recomiendan que no viajen dentro de una semana siguiente al episodio de anafilaxia y recomiendan en adultos la administración de prednisona 40-60 mg y un antihistamínico H1 por vía oral cada mañana durante 1 semana antes del viaje 1. Esto puede ayudar a reducir la frecuencia y la gravedad de los episodios 14.
Si el vuelo esta previsto para más tiempo de 1 semana después de un episodio de anafilaxia idiopática, se debe iniciar la terapia empírica consistente en un ciclo del a prednisona en días alternos hasta el día del viaje para reducir la probabilidad de un ataque durante el vuelo 1.
En la actualidad, existe una amplia oferta de vuelos a diversos destinos y a precios cada vez más bajos, lo que facilita la adquisición de billetes y que se realizan cada vez más viajes. El incremento de personas que vuelan, facilitará la probabilidad de que aumenten las reacciones alérgicas en el futuro.
Por lo tanto, las aerolíneas, deberán estar preparados para hacer frente estas posibles reacciones durante le vuelo mediante las siguientes medidas:
- Consulta médica para pasajeros de alto riesgo antes de viajar.
- Promover la prevención de enfermedades alérgicas a través de la educación de los pasajeros.
- Entrenar y reentrenar a las tripulaciones aéreas.
- Promover medidas preventivas generales durante el vuelo: hidratación, evitación de alérgenos alimentarios (especialmente cacahuetes y nueces )
- Proporcione un lugar apropiado para las mascotas peludas lejos de los sujetos con alergia a las mascotas
- Proporcione cantidades suficientes de medicamentos apropiados: epinefrina (adrenalina), agonistas β2 para inhalación y nebulización, corticosteroides orales e inyectables y antihistamínicos
- Oxigeno 15
Nos encontramos con una gran problemática en vuelos donde viajan pasajeros alérgicos, ya que, a día de hoy, no se disponen de protocolos ni de medidas de actuación ante reacciones alérgicas.
Por otra parte, encontramos rechazo del personal de vuelo en la administración de adrenalina, así que los equipos de tripulación deberían ser entrenados en reconocer los síntomas de la anafilaxia y en administrar AIA .
Las personas alérgicas deben llevar alimentos libres de alérgenos y medicamentos necesarios en sus viajes. Dada la alta prevalencia de alergias alimentarias tanto en niños como en adultos, y teniendo en cuenta las circunstancias únicas de los viajes aéreos, donde el tratamiento médico es limitado y de difícil acceso, las aerolíneas deben tomar conciencia de ello y crear un entorno de viaje más seguro donde todos los pasajeros puedan sentirse cómodos 6.
Los responsables de las aerolíneas, alergólogos e inmunólogos deberían trabajar de manera interdisciplinar en la elaboración de recomendaciones basadas en evidencia para prevenir reacciones alérgicas durante el vuelo. Así mismo deberían elaborarse planes de actuación concretos especialmente en caso de reacciones anafilácticas con el fin de mejorar la calidad de vida del paciente alérgico durante los viajes en avión.
Finalmente, la conciencia social sobre la importancia en las medidas de evitación en la alergia a alimentos, es fundamental para que un vuelo en avión no suponga un riesgo vital para el paciente alérgico.
Dra. Rocío Candón Morillo
Hospital General la Mancha Centro, Alcázar de San Juan (Ciudad Real)
Comité de Alergia infantil SEAIC – Grupo de interés anafilaxia
Bibliografía
1.Mario Sánchez-Borges,VictoriaCardona,MargittaWorm, Richard F. Lockey, AzizSheikh, PaulA. Greenberge,Ignacio J. Ansotegui ,MotohiroEbisawa, Yehia El-Gamal, Stanley Fineman, Mario Geller, Alexei Gonzalez-Estrada , Luciana Tanno, Bernard Y. In-flight allergic emergencies. Review Thong and on behalf of the WAO Anaphylaxis Committee.
2.Sicherer SH, Furlong TJ, DeSimone J, Sampson HA. Self-reported allergic reactions to peanut on commercial airliners. J Allergy Clin Immunol. 1999; 104:186–9.
3.Peterson DC, Martin-Gill C, Guyette FX. Outcomes of medical emergencies on commercial airline flights. N Engl J Med. 2013;368:2075–83.
4.Sand M, Bechara F-G, Sand D, Mann B. Surgical and medical emergencies on board European aircraft: A retrospective study of 10189 cases. Crit Care. 2009;13:R3.
5.- Nable JV, Tupe CL, Gehle BD, Brady WJ. In-flight medical emergencies during commercial travel. N Engl J Med. 2015;373:939–45.
6.https://blogs.scientificamerican.com/observations/the-dangers-of-flying-while-allergic/. The Dangers of Flying While Allergic.
7.American Medical Association Commission on Emergency Medical Services. Medical aspects of transportation aboard commercial aircraft. J Am Med Assoc. 1982; 217:1007–1.
8.-Goodwin T. In-flight medical emergencies: An overview. Br Med J. 2000; 321:1338–41.
9.Vanden Driessche KSJ, Sow A, Van Gompel A, Vandeurzen K. Anaphylaxis in an airplane after insecticide spraying. J Travel Med. 2010; 17:427–9.
10.https://www.seaic.org/documentos/adrenalina-en-medios-de-transporte.
11.Federal Aviation Administration (FAA), DOT. Emergency Medical Equipment: Final rule. Fed Regist. 2001; 66:19028–46.
- Graf J, Stüben U, Pump S. In-flight medical emergencies. Dtsch Arztebl Int. 2012; 109:591–602
- Marcus Shaker, MatthewGreenhawt. Cost-Effectiveness of Stock Epinephrine Autoinjectors on Commercial Aircraft. Volume 7, Issue 7, September–October 2019, Pages 2270-2276
14.Greenberger PA, Lieberman P. Idiopathic anaphylaxis. J Allergy Clin Immunol Pract. 2014; 2:243–50
15.Van Evra J, Bennet P, Wicker A. Allergic Living handy chart on the allergy policies of 13 major air carriers. Allergic Living magazine. Updated March 2016. Allergicliving.com. http://allergicliving.com/2010/08/30/comparing- airlines/. Accessed 18 Dec 2016
Reunión Alergosur 2024
Los días 24 y 25 de mayo de 2024 se celebrará en Granada la 52 Reunión de ALERGOSUR, organizada por la Sociedad Andaluza de Alergología e Inmunología Clínica.
Toda la información está disponible en su página web.
